Тромбоз правой ветви воротной вены
Тромбоз воротной вены и ее ветвей, пилетромбоз
Значительно чаще, чем воспаление воротной вены без тромбозирования, наблюдается тромбоз воротной вены и ее ветвей, в особенности селезеночной вены, развивающийся как в результате тромбофлебита, так и иных причин, обусловливающих закрытие просвета сосудов. Большей частью тромбозы в системе воротной вены, главным образом ее ветвей, характеризуются хроническим течением, однако несомненна возможность и острого развития тромбоза.
В соответствии с локализацией тромба принято различать:
1) стволовые (трункулярные) тромбозы;
2) тромбозы ветвей воротной вены (радикулярные тромбозы);
3) терминальные тромбозы — закупорка разветвлений воротной вены внутри печени.
Причины пилетромбоза
Причины тромбозов в системе воротной вены разнообразны. В первую очередь следует указать на острый гнойный пилефлебит и хронические воспалительные процессы в портальной венозной системе, а также инфекции.
Ряд клиницистов подчеркивает значение хронических инфекций, в частности сифилис.
Особое значение в развитии тромбозов в системе воротной вены имеет цирроз печени.
В ряде наблюдений отмечается несомненная роль желчнокаменной болезни в развитии тромбоза, в том числе механического давления желчного пузыря, наполненного камнями, на воротную вену. Немаловажное значение имеют ограниченные перитониты, в особенности перивисцериты, приводящие к развитию сращений вокруг ствола воротной вены и ее ветвей, сдавливающие просвет сосудов и способствующие тем самым образованию тромбов.
Среди так называемых местных факторов, приводящих к развитию тромбоза в системе воротной вены, видная роль принадлежит травме.
Должны быть приняты во внимание и различные интоксикации, в том числе злоупотребление алкоголем.
Патологическая анатомия
Патологическая анатомия пилетромбоза сходна с таковой при венозных тромбозах вообще. В зависимости от давности возникновения тромбы сохраняют красный цвет (свежие тромбы) или приобретают светлую окраску, становятся плотными, хрупкими. Во многих длительно протекающих случаях они прорастают соединительной тканью— организуются. При длительном существовании тромбов может наступить их «канализация», способствующая восстановлению частичной проходимости сосуда. При стволовых тромбозах атрофия печеночной ткани в большинстве случаев не наступает благодаря анастомозам, а также достаточному кровоснабжению печени ее артерией.
При длительном существовании полной закупорки правой ветви ствола воротной вены ни клинически, ни патологоанатомически не устанавливаются изменения в печени. Однако в отдельных случаях все же наблюдается атрофия паренхимы печени с последующим развитием соединительной ткани, напоминающая атрофический цирроз печени.
Значительно закономернее и более выражены изменения в селезенке, в особенности при тромбозе или тромбофлебите селезеночной вены, а также в кишечнике при закрытии просвета брыжеечных вен. В последнем случае, в частности при тромбировании верхней брыжеечной вены, развивается некроз тонкого кишечника с последующим возникновением острого перитонита.
Тромбозы вен толстого кишечника (нижняя брыжеечная вена) вследствие наличия многочисленных анастомозов с ветвями нижней полой вены, а также венами желудка обычно не приводят к некротическим изменениям стенок кишок; в них отмечается только венозный застой.
Тромбозы селезеночной вены влекут за собой развитие так называемой тромбофлебитической спленомегалии, варикозных расширений вен желудка и нижних вен пищевода, с последующими разрывами их и кровотечениями, нередко многократно повторяющимися и приводящими к гибели больных. Селезенка увеличена, плотна, часто с утолщенной капсулой и следами перенесенных инфарктов. Нередко она спаяна с диафрагмой, желудком, поджелудочной железой, толстой кишкой. Микроскопически обнаруживаются явления венозного застоя, разрастание соединительной ткани. В отдельных случаях наблюдается развитие соединительной ткани в поджелудочной железе с явлениями атрофии. В брюшной полости может накопиться транссудат.
Тромбоз воротной вены печени

Варикоз исчез за 1 неделю и больше не появляется
Тромбоз считается одним из опаснейших заболеваний сосудистой системы, причем угрозу для жизни несет появление тромбов как в венах, так и в артериях. Появившийся в любой части тела сгусток крови может со временем стать эмболом — «путешествующим» по кровеносной системе тромбом, который способен закупорить жизненно важную артерию и спровоцировать гибель человека. Чаще всего у людей случается тромбообразование в нижних и верхних конечностях. Но порой тромбоз охватывает вены внутренних органов, что в разы опаснее и сложнее поддается диагностике и лечению. Тромбоз воротной вены — один из самых тяжелых в группе подобных заболеваний, причем многими специалистами он признается не самостоятельной патологией, а осложнением прочих проблем в организме.

Особенности заболевания
Воротная вена в брюшине образует крупную систему, и по ее ветвям отводится венозная кровь от части ЖКТ, поджелудочной железы, селезенки, желчного пузыря. Сама воротная вена образуется от соединения верхней брыжеечной вены и селезеночной вены. Ее длительность до ворот печени — 6-8 см., а далее она разделяется на левую, правую долевую ветвь в долях печени. Внутри печени эти ветви делятся на сегментарные ветви, проходящие рядом с печеночной артерией.
Тромбоз воротной вены представляет собой процесс формирования тромба в печеночных венах вплоть до полной закупорки просвета сосуда — основного ствола вены или ее ветвей. Заболевание отличается прогрессирующим течением, сопровождающимся тяжелым нарушением кровотока в печени и тонком кишечнике. Прочее название тромба в печени — пилетромбоз. Впервые такой диагноз поставил своему пациенту С.П. Боткин еще в 1862 году, а позже были собраны данные исследований и описаны основные причины и симптомы патологии.
Тромбоз воротной вены не часто диагностируется в медицине, считаясь довольно редкой патологией. Он может быть следствием огромного количества состояний и нарушений, причем как протекающих в организме, так и хирургических вмешательств. Коварство болезни заключается в ее длительном бессимптомном течении, что делает затруднительной раннюю диагностику и начало лечения. При циррозе печени пилетромбоз развивается в 20-40% случаев, а при пересадке печени — в 2-20% наблюдений.
Классификация заболевания включает такие его виды по локализации тромба:
- корешковый тромб — возникает в вене желудка, селезенки, брыжейки, проникает в воротную вену;
- трункулярный тромб — появляется в основном стволе вены;
- внутрипеченочный (терминальный) тромб — развивается внутри печени.
- По времени развития патологии ее дифференцируют на:
- Острый пилетромбоз — возникает внезапно, развивается молниеносно, влечет за собой смерть в 99% ситуаций из-за некроза и отмирания желудка, поджелудочной железы, кишечника, печени, селезенки.
- Хронический пилетромбоз — течет медленно, при этом полного прекращения кровотока не возникает. Тромб частично перекрывает просвет сосуда, а кровь от органов брюшины начинает течь в обход воротной вены по системе нижней полой вены.

Причины возникновения
У новорожденных детей симптомы тромбоза воротной вены могут быть связаны с инфицированием культи пуповины, когда инфекционные частицы попадают через вену пуповины в воротную вену. В более старшем детском возрасте причины заболевания обусловлены тяжелым течением острого аппендицита, когда микробы попадают в вену, инфицируя ее и вызывая воспаление (флебит) и тромбоз сосуда. Фактором риска по развитию пилетромбоза у детей являются врожденные аномалии строения вены.
Во взрослом возрасте до 50% случаев тромбоза воротной вены остаются неизвестными относительно причины их возникновения.
Оставшиеся зарегистрированные клинические случаи пилетромбоза, как правило, связаны с такими предпосылками:
- хирургическое вмешательство на брюшине, особенно часто — спленэктомия;
- травма, ранение стенки вены;
- синдром гиперкоагуляции;
- опухоль поджелудочной железы, сдавливающая вену;
- цирроз печени;
- карцинома печени;
- эхинококковые кисты в печени;
- альвеококкоз печени;
- многоплодная беременность, осложнения беременности и родов, в частности, эклампсия;
- синдром Баада-Киари;
- панкреонекроз;
- гнойные осложнения аппендицита, особенно перитонит;
- гнойный холангит;
- язвенный колит;
- лимфаденит гепатодуоденальной связки;
- хроническая сердечная недостаточность;
- эндокардит;
- заболевания, сопровождающиеся серьезным повышением вязкости крови;
- сифилис;
- тяжелые инфекционные болезни — малярия, лихорадка Эбола и т.д.

Симптомы тромбоза
Клинические проявления будут зависеть от скорости развития заболевания, от размера тромба и протяженности тромбоза, а также от того, какая именно патология или состояние вызвало пилетромбоз. Чаще всего симптоматика данной болезни в ее острой форме следующая:
- резкие, внезапные боли в эпигастрии;
- вздутие живота, прогрессирующее буквально на глазах из-за накопления жидкости в брюшине;
- расширение подкожной венозной сети;
- повторяющаяся рвота, в том числе кровавая;
- кровотечение из прямой кишки;
- желтуха;
- отек нижних конечностей;
- быстрое развитие разлитого перитонита;
- многочисленные кровотечения, инфаркты на фоне ишемии органов;
- смерть может наступить в течение пары дней (более характерно для стволового тромбоза).
В подавляющем большинстве случаев тромбоз воротной вены имеет вялое течение и переходит в хроническую форму. При хроническом развитии патологии может наблюдаться спленомегалия, постоянный или преходящий асцит брюшины, слабость, потеря веса, отсутствие аппетита, регулярные боли в животе. Также наблюдается постоянное субфебрильное увеличение температуры тела, умеренный лейкоцитоз, небольшое увеличение печени и ее бугристость, болезненность ощупывания живота. При отсутствии правильной диагностики на этапе прогрессирования хронического пилетромбоза он нередко бывает пропущен до момента, когда спасти человека уже невозможно.
Случается и относительно благоприятное развитие событий — появление коллатеральных вен, которые образуются за несколько дней, формируя каверному. При диагностике ее нередко воспринимают как опухоль из сосудов, либо как врожденную аномалию развития этой области организма.
Такие коллатерали способны изменять вид желчных протоков, желудка, части тонкого кишечника, что еще больше затрудняет диагностику. Кроме того, подобные изменения в организме могут провоцировать развитие желтухи и прочие осложнения. В среднем, хронический тромбоз воротной вены может длиться от пары месяцев до года.
Пилетромбоз принято разделять по стадиям:
- первая — минимальный тромбоз, перекрытие не более 50% вены, сгусток крови находится выше области перехода воротной вены в вену селезеночную;
- вторая — перетекание тромба до верхней брыжеечной вены;
- третья — поражение всех вен брюшины с частичным сохранением кровотока;
- четвертая — массивный тромбоз, серьезное нарушение кровотока и кровоснабжения внутренних органов.

Возможные осложнения
Пилетромбоз — очень серьезное заболевание, опасное как само по себе, так и своими осложнениями. При отсутствии развития сосудистых коллатералий кровоснабжение кишечника, печени и других органов не может осуществляться. В результате возникает ишемия с последующим некрозом. Последствием становится перитонит, полиорганная недостаточность, абсцесс печени, печеночная кома, обширное кишечное, желудочное кровотечение, подпочечный абсцесс. Любое из этих заболеваний способно привести к летальному исходу.
Одним из вариантов клинического развития является гнойное расплавление тромба и переход болезни в осложненную форму — пилефлебит (пилетромбофлебит). Воспаление при данной патологии быстро переходит на все ветви печеночной вены, в результате чего формируются множественные абсцессы печени. Без экстренной массивной антибиотикотерапии и хирургического удаления гнойников данное заболевание тоже оканчивается смертью.
Проведение диагностики
Для постановки диагноза нужно выполнять следующие виды обследований:
- коаулограмма (обнаруживаются повышение фибриногена, уменьшение времени свертываемости крови);
- общий анализ крови (падение эритроцитов, увеличение лейкоцитов, снижение гемоглобина);
- КТ и УЗИ (выявляются коллатеральные сосуды, асцит, расширение вен, гнойники в печени и прочие изменения во внутренних органах, в том числе увеличение селезенки);
- ангиография (метод, позволяющий найти тромб в воротной вене, установить его величину, форму, скорость кровотока);
- биопсия печени и лапароскопическое обследование (заболевание следует подозревать при всех случаях портальной гипертензии, но в отсутствие патологических результатов от биопсии печени).
Согласно данным УЗИ, при тромбозе воротной вены диаметр сосуда увеличен до 13 мм. и более, повышается эхогенность печени. Болезнь в хронической форме часто принимают за хронический аппендицит, хронический холецистохолангит и прочие воспалительные болезни внутренних органов. Как правило, только после длительного наблюдения и обнаружения коллатералей диагноз окончательно подтверждается.
Методы лечения
У новорожденных и детей следует экстренно проводить лечение основного заболевания, ставшего причиной тромбоза воротной вены. Сюда относится удаление аппендикса, прочих источников инфекции, антибиотикотерапия. При хроническом пилетромбозе нередко вначале проводится консервативное лечение, либо оно осуществляется после спленэктомии — удаления селезенки. Медицинские приемы при тромбозе воротной вены хронического типа могут быть такими:
- Исключение любых физических нагрузок и травм живота.
- Введение под кожу малых доз адреналина для сокращения селезенки и выхода из нее излишка крови.
- Внутривенное введение антибиотиков.
- При кровотечениях — введение витамина К, рутина, хлористого кальция, полный покой. При серьезном кровотечении применяют внутривенное введение b-блокаторов.
- При кровотечении из пищевода — введение в него специального баллона и его раздувание в сочетании с медикаментозной терапией.
- Прокол брюшины и удаление из нее жидкости при асците.
- Антикоагулянтная терапия для предотвращения формирования новых тромбов (при отсутствии кровотечений). Применяются гепарин, фраксипарин капельно внутривенно.
При остром тромбозе системы воротной вены лечение экстренное хирургическое в сочетании с антикоагулятной терапией, которая необходима для недопущения инфаркта кишечника. Оперативное вмешательство, его вид и степень охвата брюшины будет зависеть от места локализации тромба и причины, вызвавшей заболевание. Проводится тромболизис при помощи транспеченочного доступа, чрезпеченочная ангиопластика, внутрипеченочное портсистемное шунтирование, тромбэктомия с введением фибринолитика и прочие типы операций (по показаниям). При хронической форме болезни те же виды операций проводятся в плановом порядке.
Прогноз и профилактика
Благоприятный исход наблюдается при наличии мелких тромбов, которые могут полностью рассасываться. Также крупные тромбы могут покрываться соединительной тканью, которая позже замещает весь тромб и формирует в нем каналы и щели для тока крови (канализация тромба). В итоге нормальный кровоток восстанавливается и тяжелых последствий для организма не возникает. К сожалению, при тромбозе воротной вены более часто наблюдается неблагоприятные исходы. В частности, они могут быть обусловлены эмболией тромба, септическим его расплавлением. В целом, 10-летняя выживаемость при пилетромбозе достигает не более 40-50% (имеется в виду хроническая и подострая форма болезни), что во многом зависит от причины болезни. При острой закупорке ствола воротной вены выживаемость больных стремится к нулю.
Меры профилактики данной патологии следующие:
- переход на правильное питание;
- дополнительный прием витаминов;
- потребление достаточного количества жидкости;
- регулярные физические нагрузки;
- пешие прогулки;
- своевременное лечение всех болезней внутренних органов;
- профилактические посещения специалистов общего и узкого профиля.
Вы – одна из тех миллионов женщин, которая борется с варикозом?
А все ваши попытки вылечить варикозное расширение вен не увенчались успехом?
И вы уже задумывались о радикальных мерах? Оно и понятно, ведь здоровые ноги — это показатель здоровья и повод для гордости. Кроме того, это как минимум долголетие человека. А то, что человек, защищенный от заболеваний вен выглядит моложе – аксиома не требующая доказательств.
Поэтому мы рекомендуем прочитать историю нашей читательницы Ксении Стриженко о том, как она вылечила вырикоз Читать статью >>
Особенности тромбоза воротной вены
 Тромбоз портальной вены представляет собой состояние, которое сопровождается образованием кровяных сгустков в системе воротной вены, способных спровоцировать закупорку просвета данного сосуда. Как известно, портальная вена относится к числу самых важных сосудистых структур, обеспечивающих нормальных отток крови от органов пищеварительного тракта. Именно поэтому ее тромбоз является серьезным патологическим процессом, способным вызвать острое нарушение функционирования органных элементов брюшной полости. Заболевание диагностируется преимущественно у пациентов преклонного возраста, у которых имеется склонность к повышенной свертываемости крови и внутрисосудистому образованию тромбов.
Тромбоз портальной вены представляет собой состояние, которое сопровождается образованием кровяных сгустков в системе воротной вены, способных спровоцировать закупорку просвета данного сосуда. Как известно, портальная вена относится к числу самых важных сосудистых структур, обеспечивающих нормальных отток крови от органов пищеварительного тракта. Именно поэтому ее тромбоз является серьезным патологическим процессом, способным вызвать острое нарушение функционирования органных элементов брюшной полости. Заболевание диагностируется преимущественно у пациентов преклонного возраста, у которых имеется склонность к повышенной свертываемости крови и внутрисосудистому образованию тромбов.
Патологический процесс и первые его проявления требуют немедленного реагирования со стороны человека и обращение за медицинской помощью. В противном случае прогрессирование этого состояния может осложниться полной закупоркой портальной вены и летальным исходом.
Основные причины тромбоза
Обсуждая этиологические аспекты развития тромбоза воротной вены, не будет лишним перечислить основные причины возникновения данного патологического состояния:
- генетическая предрасположенность человека к образованию тромбов в венозных сосудах;
- врожденные аномалии развития воротной вены;
- наличие в организме очагов хронической инфекции;
- острый гнойный пилефлебит или бактериальное поражение стенки портальной вены;
- повышенная свертываемость крови;
- кистозное поражение вены;
- опухоль сосуда или соседних к нему органных структур;
- проведенные незадолго до тромбоза оперативные вмешательства на органах брюшной полости;
- цирроз печени;
- беременность;
- стрессовые ситуации.
Истинные причины развития недуга остаются неизвестными практически в половине клинических случаев тромбоза воротной вены.
Клиническая картина заболевания
В большинстве клинических случаев симптомы патологического состояния развиваются постепенно, с характерной симптоматикой для каждой из стадий недуга. Реже тромбоз воротной вены печени имеет острое начало. Независимо от причины возникновения процесса образования кровяных сгустков в портальных сосудах, заболевание сопровождается сужением просвета вены, что способствует стремительному нарастанию признаков портальной гипертензии. Это ведет к обширным кровоизлияниям из расширенных вен пищевода и дисфункции нормального оттока крови от органов пищеварительного тракта.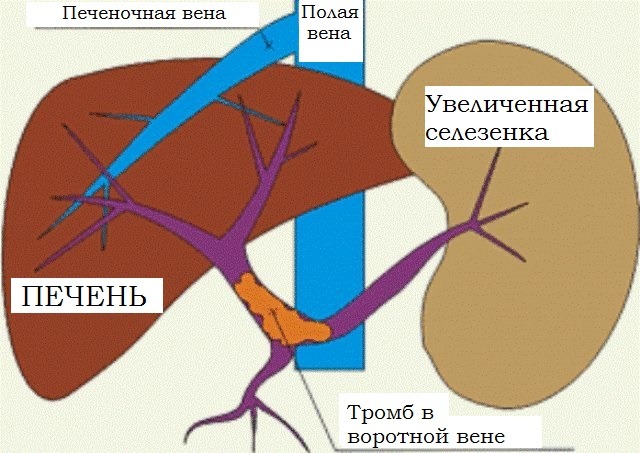
Среди основных симптомов тромбоза портальной вены следует выделить:
- вздутие кишечника;
- отсутствие аппетита, нарушение эвакуаторной функции;
- увеличение печени в размерах;
- спленомегалия или увеличение селезенки;
- нарушение температурного режима;
- желтушность кожных покровов.
В ряде клинических случаев единственным симптомом тромбоза в системе портальных вен является эктеричность склер, которая должна подтолкнуть пациента к мысли о возможных нарушениях со стороны воротного сосуда. Со временем у человека начинают появляться тупые боли в области печени, а сам орган при пальпации становится увеличенным в размерах, плотным на ощупь и бугристым. При любом варианте развития событий не стоит заниматься самолечением, а в обязательном порядке обращаться к врачам для детальной диагностики патологического состояния и решения основных терапевтических задач относительно его устранения.
Что поможет подтвердить диагноз?
Заподозрить развитие патологического процесса врачу позволяют характерные симптомы недуга, наличие портальной гипертензии без выраженных проявлений цирроза печени, присутствие в анамнезе пациента факта оперативных вмешательств на органах брюшной полости. Подтвердить диагноз тромбоза портальной вены можно только с помощью современных методов инструментальной диагностики, среди которых:
- контрастная флебография, которая в настоящее время является одним из самых эффективных и информативных методов определения тромбов в вене;
- ультразвуковое исследование органов брюшной полости и воротной вены;
- компьютерная томография с получением объективных снимков, которые дают реальную возможность подтвердить наличие сгустков крови в системе портальных вен;
- МРТ с контрастным усилением, позволяющее определить точную локализацию тромба, его размеры и расположение по отношению к просвету вены.
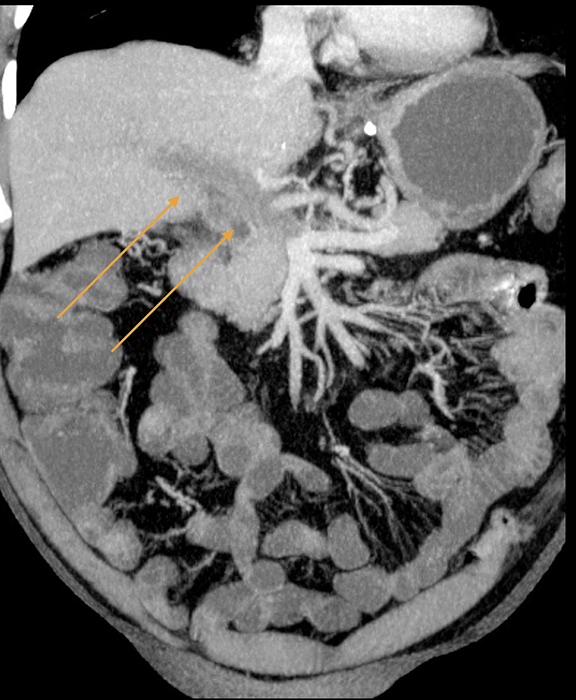
Диагностика заболевания может проводиться амбулаторно или в условиях стационара. Дополнительно человеку могут быть назначены лабораторные обследования. С помощью коагулограммы удается оценить состояние свертывающей системы крови и подтвердить наличие ее дисфункции.
Как лечат тромбоз?
Лечение заболевания в настоящее время реализуется путем применения консервативных и оперативных методик. Целесообразность назначения того или иного метода терапии зависит от степени тяжести патологического процесса, индивидуальных особенностей организма пациента и наличия у него противопоказаний к разного рода манипуляциям. В любом случае, лечение тромбоза должно быть квалифицированным и немедленным, так как его отсутствие может привести к развитию осложнений и летальному исходу.
Консервативное лечение преследует несколько целей:
- предупреждение повышения активности свертывающей системы крови;
- разжижение крови;
- уменьшение проявлений портальной гипертензии.
Как правило, подобная терапия имеет место на начальных этапах заболевания и состоит в назначении человеку антикоагулянтов и антиагрегантов, которые позволяют купировать приступы. В редких случаях, когда тромб в печени сопровождается пилефлебитом, пациенту показаны курсы антибактериальной терапии, которые должны проводиться под строгим контролем лечащего врача.
При развитии кровотечения с расширенных вен пищевода больного следует немедленно госпитализировать. В условиях стационара таким пациентам вводят кровоостанавливающие средства и вводят зонд с целью остановки кровотечения. Отсутствие эффекта от таких мероприятий является абсолютным показанием к оперативной коррекции патологического состояния.
Хирургическое лечение применяется по отношению к пациентам, у которых закупорка вен спровоцировала возникновение острого тромбоза, а также больных с тяжелыми и осложненными формами недуга. С помощью современных оперативных методик хирурги протезируют пораженный тромбом участок вены или создают венозные анастомозы, позволяющие крови двигаться в обход закупоренного сосуда. Такое лечение является очень сложным в техническом плане. Пациенты, перенесшие подобные операции, нуждаются в длительной реабилитации, которая не гарантирует полного выздоровления.
Как предупредить недуг?
Предупредить развитие данного патологического состояния можно, если следовать рекомендациям специалистов. В первую очередь внимание на профилактику тромбоза следует обратить людям, которые относятся к группе риска или недавно перенесли оперативное вмешательство на органах брюшной полости. Среди профилактических мероприятий выделяют:
- нормализация режима питания с ограничением продуктов, которые вызывают патологическое свертывание крови;
- исключение из меню алкоголя, кофеина и шоколада;
- отказ от курения;
- укрепление стенки сосудов с помощью известных науке средств;
- активный образ жизни;
- выполнение упражнений, позволяющих тонизировать организм и предупредить возникновение застойных явлений;
- пешие прогулки на свежем воздухе;
- регулярные профилактические осмотры у врача.
Но даже выполнение всех рекомендаций не дает гарантии, что у человека не возникнет тромбоз воротной вены. Поэтому следует внимательно относиться к состоянию своего здоровья и при возникновении тревожных симптомов немедленно отправляться на прием к специалисту.
Посмотрите видео про портальную гипертензию, к которой приводит тромбоз воротной вены:
Источники: http://vip-doctors.ru/stomak/vor_ven_piletromboz.php, http://atlasven.ru/venyi/tromboz/vorotnaya-vena.html, http://ritmserdca.ru/bolezni-sosudov/tromboz-vorotnoy-veny.html


