Тромбоз селезеночной вены при циррозе печени
Обструкция и тромбоз портальной вены
Портальная вена образуется слиянием селезеночной и верхней брыжеечной вен. Она несет венозную кровь, идущую от органов пищеварительного тракта (через верхнюю брыжеечную вену) и селезенки (через селезеночную вену) к сердцу.
Закрытие просвета ( обструкция ) портальной вены приводит к нарушению портального кровотока. Такое закрытие может быть вызвано закупоркой портальной вены опухолью или тромбом .
Обструкция и тромбоз портальной вены могут располагаться в различных ее отделах, но выше уровня слияния селезеночной и верхней брыжеечной вен.
-
Что необходимо знать об обструкции и тромбозе портальной вены?
Основными проявлениями обструкции и тромбоза портальной вены являются: боль в животе, тошнота, желудочно-кишечные кровотечения. В брюшной полости накапливается свободная жидкость (развивается асцит).
Причинами обструкции и тромбоза портальной вены являются: цирроз печени , злокачественные опухоли (печени, поджелудочной железы), хронический панкреатит .
У 50% пациентов причины возникновения обструкции и тромбоза портальной вены установить не удается.
Обструкция портальной вены обнаруживается у 5-18% пациентов с циррозом печени . Частота возникновения тромбоза портальной вены у пациентов с раком печени составляет 30%.
Диагноз основан на результатах допплеровского ультразвукового исследования, КТ и МРТ органов брюшной полости, ангиографии.
Лечение заключается в назначении препаратов, уменьшающих свертываемость крови и риск образования тромбов. Кроме того, проводится терапия заболеваний, вызвавших обструкцию и тромбоз портальной вены.
Портальная вена образуется слиянием селезеночной и верхней брыжеечной вен. Она несет венозную кровь, идущую от органов пищеварительного тракта (через верхнюю брыжеечную вену) и селезенки (через селезеночную вену) к сердцу.
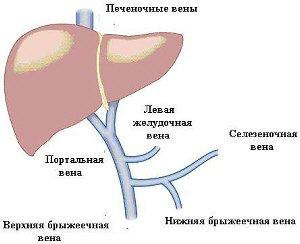
Венозная система печени.
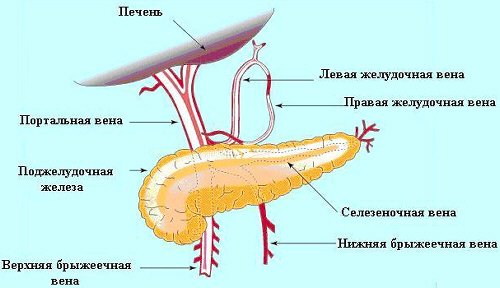
Венозная система брюшной полости.
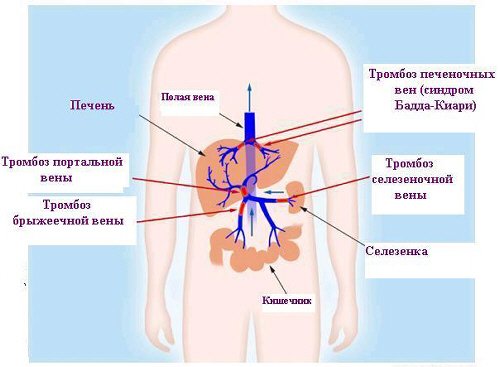
Локализация тромбозов венозной системы брюшной полости.
Закрытие просвета (обструкция) портальной вены приводит к нарушению портального кровотока. Такое закрытие может быть вызвано закупоркой портальной вены тромбом. Обструкция и тромбоз портальной вены могут располагаться в различных ее отделах, но выше уровня слияния селезеночной и верхней брыжеечной вен.
Причинами обструкции и тромбоза портальной вены являются: цирроз печени , рак печени и поджелудочной железы, аппендицит, хронический панкреатит , хронические воспалительные заболевания кишечника ( язвенный колит , болезнь Крона ), холангит , полицитемия, травмы, ожоги, сепсис, беременность/послеродовый период, прием оральных контрацептивов, трансплантация печени.
У 50% пациентов причины возникновения обструкции и тромбоза портальной вены установить не удается.
Течение тромбоза портальной вены может быть острым и хроническим.
В некоторых случаях острая фаза заболевания может протекать бессимптомно.
Для хронического течения тромбоза портальной вены характерно длительное развитие клинической симптоматики (от нескольких месяцев до нескольких лет).
- Острое течение тромбоза портальной вены.
- У пациентов внезапно появляются боли в правом верхнем квадранте живота; беспокоит тошнота; может повышаться температура тела.
- Развивается асцит .
- Могут возникать желудочно-кишечные кровотечения.
- Хроническое течение тромбоза портальной вены.
- В хронической фазе тромбоз портальной вены может манифестировать симптомами портальной гипертензии .
- В 90% случаев в период 4-12 лет от начала формирования тромбоза возникает кровотечение из варикозно-расширенных вен пищевода, желудка и кишечника.
- При наличии цирроза печени и признаков печеночной недостаточности , у пациентов с тромбозом портальной вены наблюдаются симптомы печеночной энцефалопатии, развивается асцит . При этом асцит и печеночная энцефалопатия — редкие осложнения, если у больного нет цирроза печени.
- Если у пациента имеются злокачественные новообразования, то симптомами тромбоза портальной вены являются: асцит , анорексия, снижение массы тела, боли в эпигастральной области или в верхнем правом квадранте живота.
Важно установить наличие у пациента тех заболеваний, которые могут приводить к обструкции и тромбозу портальной вены.
Наиболее частыми причинами обструкции и тромбоза портальной вены у детей являются: аппендицит, воспаление пупочной ранки (омфалит), сепсис, врожденные аномалии сосудов печени и желчных протоков.
Наиболее частыми причинами обструкции и тромбоза портальной вены у взрослых являются: цирроз печени , рак печени и поджелудочной железы.
-
Лабораторные методы диагностики
- Общий анализ крови.
У больных циррозом печени наблюдается уменьшение количества тромбоцитов . Развитие анемии или других цитопений характерно для поздних стадий заболевания. При гиперспленизме развивается панцитопения (анемия, лейкопения, тромбоцитопения).
Коагулограмма.
Выполняется для диагностики врожденных коагулопатий (мутация гена протромбина (G20210), мутация фактора V Лейдена, дефицит протеина С , дефицит протеина S , дефицит антитромбина II), которые могут стать причиной развития тромбоза портальной вены.
У пациентов с циррозом печени наблюдается снижение протромбинового индекса (отношение стандартного протромбинового времени к протромбиновому времени у обследуемого больного, выраженное и процентах). Референтные значения: 78 — 142 %.
Биохимический анализ крови.
У пациентов без цирроза печени и злокачественных новообразований может отмечаться незначительное увеличение показателей функции печени.
- Рентгенография органов брюшной полости.
С помощью этого исследования можно выявить гепатоспленомегалию, варикозно-расширенные непарную, паравертебральные вены и варикозно-расширенные вены пищевода.
Чувствительность эндоскопического УЗИ для диагностики тромбоза портальной вены составляет 81%, специфичность — 93%. Тромб в портальной вене визуализируется как эхогенное образование в просвете портальной вены. Недавно сформировавшийся тромб может быть гипо- или анэхогенным.
Допплеровское ультразвуковое исследование.
Чувствительность метода составляет 70-90%, специфичность — 99%. Ложно-позитивные результаты можно получить в 9% случаев у пациентов с циррозом печени из-за турбулентного кровотока в портальной вене.
Компьютерная томография — КТ.
Чувствительность метода составляет 65-85%.
С помощью этого исследования можно выявить тромб в просвете портальной вены, нарушения структуры печени, варикозно-расширенные вены пищевода и желудка.
При комбинировании этого метода с допплеровским ультразвуковым исследованием можно обнаружить обструкцию портальной вены.
Магнитнорезонансная томография — МРТ.
Чувствительность, специфичность и точность метода составляет 100, 98 и 99% соответственно.
Как правило, перед проведением шунтирующих операций или трансплантации печени, выполняются артериальная портография или спленопортография.
При наличии цирроза и злокачественных новообразований у пациента гистологическая картина биоптатов печени характерна для этих заболеваний.
Пациенты с риском возникновения обструкции и тромбоза портальной вены или с уже развившимися этими патологическими состояниями должны находиться под наблюдением гастроэнтеролога и гепатолога, так как у них высок риск появления желудочно-кишечных кровотечений.
При назначении лечения важно учитывать проявления основного заболевания, вызвавшего тромбоз или обструкцию портальной вены, и характер течения тромбоза или обструкции (острое или хроническое).
Для лечения остро возникшего тромбоза портальной вены применяются препараты, уменьшающие свертываемость крови и угнетающие процессы тромбообразования: гепарин ( Гепарин р-р д/ин. ) ; варфарин ( Варфарин Никомед , Варфарекс ) ;
алтеплаза (Актилизе).
Лечение тромбоза и обструкции портальной вены, имеющих хроническое течение (при циррозе печени, злокачественных опухолях) проводится с учетом основного заболевания.
Хирургическое лечение заключается в проведении шунтирующих операций, в ходе которых создаются обходные пути для обеспечения нормального кровотока в местах обструкции и тромбоза портальной вены.
Профилактика обструкции и тромбоза портальной вены состоит в своевременном выявлении и лечении болезней, которые могут стать причиной их возникновения. К ним, например, относятся: цирроз печени , рак печени и поджелудочной железы, аппендицит, хронический панкреатит , хронические воспалительные заболевания кишечника ( язвенный колит , болезнь Крона ).
Для профилактики возникновения желудочно-кишечных кровотечений назначаются бета-адреноблокаторы в течение длительного времени. Применяются, например, пропранолол ( Анаприлин , Обзидан ).
Пациентам, у которых имеется накопление свободной жидкости в брюшной полости (асцит) назначаются мочегонные препараты: спиронолактон ( Верошпирон , Верошпилактон ) или фуросемид ( Лазикс , Фуросемид табл. ).
Прогноз заболевания неблагоприятный, если причинами обструкции и тромбоза портальной вены являются цирроз печени или злокачественные опухоли (например, рак печени или поджелудочной железы).
Смерть в этих случаях наступает в результате возникновения желудочно-кишечных кровотечений.
Риск появления кровотечений в течение 2 лет у пациентов без цирроза печени составляет 0,25%, а смертность — 5%. Аналогичные показатели у больных циррозом печени: 20-30% и 30-70% соответственно.
У пациентов с обструкцией и тромбозом портальной вены, вызванными другими причинами, 10-летняя выживаемость составляет 70%, а показатели смертности — менее 10%.
Воротная вена: функции, строение системы портального кровообращения, заболевания и диагностика

Воротная вена (ВВ, портальная вена) представляет собой один из наиболее крупных сосудистых стволов в теле человека. Без нее невозможно нормальное функционирование пищеварительной системы и адекватная детоксикация крови. Патология этого сосуда не остается незамеченной, вызывая тяжелые последствия.
Система воротной вены печени собирает кровь, идущую от органов живота. Сосуд образуется путем соединения верхней и нижней брыжеечных и селезеночной вены. У некоторых людей нижняя брыжеечная вена впадает в селезеночную, а затем соединение верхней брыжеечной и селезеночной образуют ствол ВВ.
Анатомические особенности кровообращения в системе воротной вены
Анатомия системы воротной вены (портальной системы) сложна. Это своего рода дополнительный круг венозного кровообращения, необходимый для очищения плазмы от токсинов и ненужных метаболитов, без чего они попадали бы сразу в нижнюю полую, затем в сердце и далее в легочный круг и артериальную часть большого.
Последнее явление наблюдается при поражении печеночной паренхимы, например, у больных циррозом. Именно отсутствие дополнительного «фильтра» на пути венозной крови от пищеварительной системы и создает предпосылки для сильной интоксикации продуктами обмена.
Изучив основы анатомии в школе, многие помнят, что в большинство органов нашего тела входит артерия, несущая кровь, богатую кислородом и питательными компонентами, а выходит вена, уносящая «отработанную» кровь к правой половине сердца и легким.
Система воротной вены устроена несколько иначе, особенностью ее можно считать то обстоятельство, что в печень, помимо артерии, входит венозный сосуд, кровь из которого поступает опять же в вены – печеночные, пройдя через паренхиму органа. Создается как бы дополнительный кровоток, от работы которого зависит состояние всего организма.

Образование портальной системы происходит за счет крупных венозных стволов, сливающихся между собой близ печени. Брыжеечные вены транспортируют кровь от петель кишечника, селезеночная вена выходит из селезенки и принимает в себя кровь из вен желудка и поджелудочной железы. Позади головки поджелудочной железы происходит соединение венозных «магистралей», дающих начало портальной системе.
Между листками панкреатодуоденальной связки в ВВ впадают желудочные, околопупочные и препилорические вены. В этой области ВВ расположена позади от печеночной артерии и общего желчного протока, совместно с которыми она следует к воротам печени.
В воротах печени либо не доходя до них один-полтора сантиметра происходит деление на правую и левую ветви воротной вены, которые заходят в обе печеночные доли и там распадаются на более мелкие венозные сосуды. Достигая печеночной дольки, венулы оплетают ее снаружи, входят внутрь, а после того, как кровь обезвредится при контакте с гепатоцитами, она поступает в центральные вены, выходящие из центра каждой дольки. Центральные вены собираются в более крупные и образуют печеночные, выносящие кровь из печени и впадающие в нижнюю полую.
Изменение размера ВВ несет большое диагностическое значение и может говорить о различной патологии – цирроз, венозный тромбоз, патология селезенки и поджелудочной железы и др. Длина воротной вены печени в норме составляет примерно 6-8 см, а диаметр просвета – до полутора сантиметров.
Система воротной вены не существует изолированно от других сосудистых бассейнов. Природой предусмотрена возможность сброса «лишней» крови в другие вены, если произойдет нарушение гемодинамики в данном отделе. Понятно, что возможности такого сброса ограничены и не могут длиться бесконечно долго, но они позволяют хотя бы частично компенсировать состояние больного при тяжелых болезнях печеночной паренхимы или тромбозе самой вены, хотя подчас и становятся сами причиной опасных состояний (кровотечение).
Связь между портальной веной и другими венозными коллекторами организма осуществляется благодаря анастомозам, локализация которых хорошо известна хирургам, которые довольно часто сталкиваются с острыми кровотечениями из зон анастомозирования.
Анастомозы воротной и полых вен в здоровом теле не выражены, поскольку не несут на себе никакой нагрузки. При патологии, когда затрудняется поступление крови внутрь печени, происходит расширение воротной вены, давление в ней нарастает, и кровь вынуждена искать себе другие пути оттока, которыми становятся анастомозы.
Эти анастомозы называют портокавальными, то есть кровь, которая должна была направиться в ВВ, идет в полую вену посредством других сосудов, объединяющих оба бассейна кровотока.
К самым значимым анастомозам воротной вены относят:
- Соединение желудочных и пищеводных вен;
- Анастомозы между венами прямой кишки;
- Соустья вен передней стенки живота;
- Анастомозы между венами органов пищеварения с венами забрюшинного пространства.
В клинике наибольшее значение имеет анастомоз между желудочными и пищеводными сосудами. Если продвижение крови по ВВ нарушено, она расширена, нарастает портальная гипертензия, то кровь устремляется во впадающие сосуды – желудочные вены. Последние имеют систему коллатералей с пищеводными, куда и перенаправляется венозная кровь, не ушедшая в печень.
Поскольку возможности сброса крови в полую вену через пищеводные ограничены, то перегрузка их лишним объемом приводит к варикозному расширению с вероятностью кровотечения, зачастую – смертельно опасного. Продольно расположенные вены нижней и средней третей пищевода не имеют возможности спадаться, но подвержены риску травмирования при приеме пищи, рвотном рефлексе, рефлюксе из желудка. Кровотечение из варикозно измененных вен пищевода и начального отдела желудка – не редкость при циррозе печени.
От прямой кишки венозный отток происходит как в систему ВВ (верхняя треть), так и непосредственно в нижнюю полую, в обход печени. При увеличении давления в портальной системе неминуемо развивается застой в венах верхней части органа, откуда она сбрасывается посредством коллатералей в среднюю вену ректума. Клинически это выражается в варикозном расширении геморроидальных узлов – развивается геморрой.
Третьим местом соединения двух венозных бассейнов является брюшная стенка, где вены околопупочной области принимают на себя «излишки» крови и расширяются в направлении к периферии. Образно это явление именуют «головой медузы» из-за некоторого внешнего сходства с головой мифической Медузы Горгоны, имевшей вместо волос на голове извивающихся змей.
Анастомозы между венами забрюшинного пространства и ВВ не столь выражены, как описанные выше, проследить их по внешним признакам невозможно, к кровоточивости они не склонны.
Видео: лекция по венам большого круга кровообращения
Видео: основные сведения о воротной вене из конспекта
Патология портальной системы
Среди патологических состояний, в которых задействована система ВВ, встречаются:
- Тромбообразование (вне- и внутрипеченочное);
- Синдром портальной гипертензии (СПГ), связанный с патологией печени;
- Кавернозная трансформация;
- Гнойный воспалительный процесс.
Тромбоз воротной вены
Тромбоз воротной вены (ТВВ) – это опасное состояние, при котором в ВВ появляются свертки крови, препятствующие ее движению в направлении печени. Эта патология сопровождается нарастанием давления в сосудах – портальная гипертензия.

4 стадии тромбоза воротной вены
По статистике, у жителей развивающихся регионов СПГ сопровождается тромбообразованием в ВВ в трети случаев. У более чем половины больных, умерших от цирроза, тромботические сгустки могут быть обнаружены посмертно.
Причинами тромбоза считают:
- Цирроз печени;
- Злокачественные опухоли кишечника;
- Воспаление пупочной вены при катетеризации у младенцев;
- Воспалительные процессы в органах пищеварения – холецистит, панкреатит, язвы кишечника, колиты и др.;
- Травмы; хирургические вмешательства (шунтирование, удаление селезенки, желчного пузыря, пересадка печени);
- Нарушения свертываемости крови, в том числе, при некоторых неоплазиях (полицитемия, рак поджелудочной железы);
- Некоторые инфекции (туберкулез портальных лимфоузлов, цитомегаловирусное воспаление).
Среди очень редких причин ТВВ указывают беременность и длительное употребление оральных контрацептивных препаратов, особенно, если женщина перешагнула 35-40-летний рубеж.
Симптоматика ТВВ складывается из сильной боли в животе, тошноты, диспепсических расстройств, рвоты. Возможно повышение температуры тела, кровотечение из геморроидальных узлов.
Хронический прогрессирующий тромбоз, когда кровообращение по сосуду частично сохранено, будет сопровождаться нарастанием типичной картины СПГ – в животе скопится жидкость, увеличится селезенка, дав характерную тяжесть либо болезненность в левом подреберье, расширятся вены пищевода с высоким риском опасного кровотечения.
Основным способом диагностики ТВВ служит ультразвуковое исследование, при этом тромб в воротной вене выглядит как плотное (гиперэхогенное) образование, заполняющее и просвет самой вены, и ее ветви. Если УЗИ дополнить допплерометрией, то кровоток в зоне поражения будет отсутствовать. Характерным также считается кавернозное перерождение сосудов вследствие расширения вен мелкого калибра.
Небольшие тромбы портальной системы можно обнаружить посредством эндоскопического ультразвукового исследования, а КТ и МРТ дают возможность определить точные причины и найти вероятные осложнения тромбообразования.
Видео: неполный тромбоз воротной вены на УЗИ
Синдром портальной гипертензии
Портальная гипертензия – это увеличение давления в системе воротной вены, которое может сопутствовать местному тромбообразованию и тяжелой патологии внутренних органов, в первую очередь – печени.

В норме давление в ВВ не больше десяти мм рт. ст, при превышении этого показателя на 2 единицы уже можно говорить о СПГ. В таких случаях постепенно включаются портокавальные анастомозы, и происходит варикозное расширение коллатеральный путей оттока.
Причинами СПГ являются:
- Цирроз печени;
- Синдром Бадда-Киари (тромбоз вен печени);
- Гепатиты;
- Тяжелые пороки сердца;
- Обменные нарушения – гемохроматоз, амилоидоз с необратимым поражением печеночной ткани;
- Тромбоз вены селезенки;
- Тромбоз воротной вены.
Клиническими признаками СПГ считают диспепсические нарушения, ощущение тяжести в правом подреберье, желтуху, падение массы тела, слабость. Классическими проявлениями повышенного давления в ВВ становятся спленомегалия, то есть увеличение селезенки, которая испытывает на себе венозный застой, поскольку кровь не способна покинуть селезеночную вену, а также асцит (жидкость в животе) и варикозное расширение вен нижнего сегмента пищевода (как следствие шунтирования венозной крови).
УЗИ брюшной полости при СПГ покажет увеличение объемов печени, селезенки, наличие жидкости. Ширину просвета сосудов и характер движения крови оценивают при УЗИ с допплером: ВВ увеличена в диаметре, просветы верхней брыжеечной и вены селезенки расширены.
Кавернозная трансформация
При СПГ, ТВВ, врожденных пороках формирования вен печени (сужение, частичное или полное отсутствие) в области ствола воротной вены нередко можно обнаружить так называемую каверному. Эта зона кавернозной трансформации представлена множеством небольших по диаметру переплетающихся сосудов, которые частично компенсируют недостаток кровообращения в портальной системе. Кавернозная трансформация имеет внешнее сходство с опухолевидным процессом, поэтому и называют ее каверномой.
Обнаружение каверномы у детей может быть косвенным признаком врожденных аномалий сосудистой системы печени, у взрослых она чаще говорит о развившейся портальной гипертензии на фоне цирроза, гепатита.
Воспалительные процессы

пример развития пилефлебита из-за дивертикул сигмовидной кишки
К числу редких поражений воротной вены вены относят острое гнойное воспаление – пилефлебит, имеющее отчетливую склонность «перерасти» в тромбоз. Главным виновником пилефлебита выступает острый аппендицит, а следствием заболевания – абсдедирование в печеночной ткани и гибель больного.
Симптоматика воспаления в ВВ крайне неспецифична, поэтому заподозрить этот процесс очень сложно. Еще недавно диагноз ставился в основном посмертно, но возможность применения МРТ несколько изменила качество диагностики в лучшую сторону, и пилефлебит может быть обнаружен при жизни.
К признакам пилефлебита можно отнести лихорадку, озноб, сильнейшую интоксикацию, боли в животе. Гнойное воспаление ВВ может вызвать увеличение давления в сосуде и, соответственно, кровотечения из пищеводных и желудочных вен. При занесении инфекции в паренхиму печени и развитии в ней гнойных полостей появится желтуха.
Лабораторные обследования при пилефлебите покажут наличие острого воспалительного процесса (повысится СОЭ, возрастут лейкоциты), но достоверно судить о наличии пилефлебита помогают УЗИ, допплерометрия, КТ и МРТ.
Диагностика патологии воротной вены
Основным методом диагностики изменений воротной вены является УЗИ, достоинствами которого можно считать безопасность, дешевизну и высокую доступность для широкого круга лиц. Исследование безболезненно, не занимает много времени, может применяться детям, беременным женщинам и людям преклонного возраста.
Современным дополнением к рутинному УЗИ считается допплерометрия, позволяющая оценить скорость и направление тока крови. ВВ на УЗИ просматривается в воротах печени, где она раздваивается на горизонтально расположенные правую и левую ветви. Так крови при допплерометрии направлен в сторону печени. Нормой на УЗИ считается диаметр сосуда в пределах 13 мм.

При тромбообразовании в вене будет обнаружено гиперэхогенное содержимое, неоднородное, заполняющее часть диаметра сосуда или полностью весь просвет, приводя к тотальному прекращению движения крови. Цветное допплеровское картирование покажет отсутствие кровотока при полной обструкции тромбом или пристеночный его характер около кровяного свертка.
При СПГ на УЗИ врач обнаружит расширение просветов сосудов, увеличение объема печени, скопление жидкости в полости живота, уменьшение скорости кровотока на цветном допплере. Косвенным признаком СПГ будет наличие кавернозных изменений, которые могут быть подтверждены посредством допплерометрии.
Помимо УЗИ, для диагностики патологии воротной вены применяют КТ с контрастированием. Достоинствами МРТ можно считать возможность определения причин изменений в портальной системе, осмотра паренхимы печени, лимфоузлов и других рядом расположенных образований. Недостаток – дороговизна и малая доступность, особенно, в небольших населенных пунктах.
Ангиография – один из самых точных методов диагностики портального тромбоза. При портальной гипертензии обследование обязательно включает ФГДС для оценки состояния портокавальных анастомозов в пищеводе, эзофагоскопию, возможно рентгеноконтрастное исследование пищевода и желудка.
Данные инструментальных методов обследований дополняются анализами крови, в которых обнаруживаются отклонения от нормы (лейкоцитоз, увеличение печеночных ферментов, билирубина и т. д.), и жалобами больного, после чего врач может поставить точный диагноз поражение портальной системы.
Тромбоз воротной вены, симптомы, лечение, причины
Тромботические процессы в воротной вене могут развиваться остро и хронически.
Клинический опыт показывает, что острый тромбоз быстро приводит к смерти либо вследствие печеночной недостаточности, либо развития инфаркта кишечника, либо массового кровотечения. Наоборот, хронический тромбоз, протекая медленно на фоне основного заболевания, способствовавшего развитию этого процесса, очень часто трудно диагностируется. Чаще всего он протекает по типу некоторых других заболеваний органов брюшной полости.
Практически при всех поражениях воротной вены наблюдается обструкция портального кровотока.
Обструкция может быть:
- внепеченочной тромбоз воротной вены вследствие тромбофилического состояния, повреждения сосудистой стенки (например, флебит, омфалит), сопутствующей патологии (например, панкреатит, опухоль) или врожденной атрезии воротной вены;
- внутрипеченочной (например, микрососудистая обструкция воротной вены при шистосоматозе, первичном билиарном циррозе, саркоидозе, нецирротической портальной гипертензии).
Причины тромбоза воротной вены
Возникновение тромбоза воротной вены, как и всякого тромботического процесса, определяется рядом факторов — изменением поверхности сосудистой стенки, замедлением тока крови и увеличением тромбообразующих свойств крови. Так, воспалительные изменения стенки воротной вены при различных инфекциях типа флебосклероза, атеросклерозе, сифилисе, наконец, специфические изменения при новообразованиях способствуют образованию тромба в воротной вене. Условия для возникновения тромбоза создаются и при заболеваниях, протекающих с портальной гипертонией, при которой отмечается замедление тока крови в системе воротной вены. Особенно важную роль этот фактор играет при циррозе печени, при котором нередко наблюдается тромбоз в этой Сосудистой системе.
Роль нарушения тромбообразующих свойств крови подчеркивается частотой тромбоза воротной вены при полицитемии и некоторых других заболеваниях, протекающих с тромбоцитемией. В этих случаях отмечается значительное увеличение коагулянтов в крови, которые иногда не могут быть компенсированы увеличением антикоагулирующих и фибринолитических свойств крови. Тромбозы при полицитемии — нередкое осложнение этого заболевания, в значительной степени отягощающее его. Повышение тромбопластической активности, связанное, вероятно, с увеличением содержания форменных элементов крови, в том числе и тромбоцитов, а также других прокоагулянтов, и уменьшением антисвертывающих возможностей, создает условия для возникновения тромбоза. Имеют значение, несомненно, и увеличение вязкости крови, проницаемость сосуда и замедление тока крови, характерные для полицитемии.
Однако в механизмах образования тромба при полицитемии большую роль играют, несомненно, изменения тромбообразующих свойств крови. Причем усиление наклонности к тромбообразованию зависит не только от повышения тромбопластической активности крови, но и от выделения при распаде форменных элементов крови, веществ, угнетающих действие антикоагулянтов и фибринолитических ферментов. Тромбоциты и эритроциты содержат липиды, обладающие не только тромбопластическими свойствами, но и антигепариновой и антифибринолитической активностью.
Подобные возможности увеличения наклонности к тромбообразованию следует учитывать и при других заболеваниях крови, особенно сопровождающихся либо значительным увеличением форменных элементов, либо их усиленным распадом (болезнь Маркиафава, некоторые виды анемий и т. д.). Выделяющиеся при распаде эритроцитов серии, эритроцитин и другие вещества могут создавать условия для образования тромба. Тромбозы различных сосудистых областей наблюдаются при полицитемии.
Некоторые врачи связывают тромбоз вен с сенсибилизацией сосудистого эндотелия под влиянием предшествующих изменений плазмы крови. Речь идет о развитии тромбоза вследствие нарушения взаимоотношения крови и сосудистой стенки. Высказывается мнение, что увеличение грубодисперсных фракций приводит к изменению электрозарядности кровяных пластинок, что способствует их склеиванию, распаду и образованию тромба. Патогенез тромбоза воротной вены сложен, заболевание зависит от ряда факторов и выявить значение каждого из них часто не представляется возможным. Различают четыре формы тромбоза воротной вены в зависимости от локализации тромба: в сосудах желудочно-кишечного тракта, во внутрипеченочных ветвях и самом стволе воротной вены. И, наконец, в качестве особой нозологической единицы ввел тромбоз селезеночной вены (тромбофлебитическая спленомегалия). При всех формах тромбоза воротной вены развивается в той или иной степени портальная гипертония, вызывающая ряд симптомов этого заболевания — асцит, спленомегалию и т. д.
Симптомы и признаки тромбоза воротной вены
Однако симптомы заболевания зависят от степени и локализации тромботического процесса. При тромбозе мезентериальных вен на первый план выступают желудочно-кишечные нарушения, в частности явления энтероколита, тогда как тромбоз селезеночной вены дает четко очерченную картину так называемой тромбофлебитической спленомегалии.
Тромбоз основного ствола воротной вены может протекать остро и хронически. Острый процесс характеризуется внезапным появлением резких болей в эпигастральной области и правом подреберье, часто сопровождающихся кровавой рвотой. Быстро развивается асцит, увеличивается селезенка. Отмечается наклонность к поносу. В связи со стазом в сосудах желудочно-кишечного тракта могут возникать многочисленные инфаркты и кровотечения. Интересно отметить, что селезенка, как отмечают некоторые авторы, может уменьшаться в объеме при наступлении кровотечения.
Хронический процесс отличается более вялым и медленным течением, симптомы заболевания появляются постепенно. Помимо асцита, спленомегалии, кровотечений, в этих случаях может развиться коллатеральное кровообращение с характерным для портальной гипертонии варикозным расширением вен. Наблюдается субфебрильная температура, иногда лейкоцитоз. И при остром, и при хроническом процессе часто развивается печеночная недостаточность, что наряду с другими симптомами затрудняет дифференциальную диагностику между тромбозом воротной вены и циррозом печени. Такие же трудности существуют и в дифференциации с синдромом Бадд — Хиари.
Острый тромбоз портальной вены обычно протекает бессимптомно, если не связан с другим заболеванием, таким как панкреатит (служит его причиной) или другим осложнением, например тромбозом брыжеечной вены. Встречающиеся чаще других симптомов спленомегалия и варикозное кровотечение появляются со временем и вторичны по отношению к портальной гипертензии. Асцит встречается редко (10%) при постсинусоидальной портальной гипертензии. Преципитирующими факторами асцита служат цирроз печени или снижение сывороточного альбумина (и, следовательно, онкотического давления) после возмещения большого объема жидкости по поводу тяжелого желудочно-кишечного кровотечения.
Диагностика тромбоза воротной вены
Проще диагностировать острый тромбоз, когда характерная острая клиника позволяет более точно устанавливать наличие тромба в воротной вене. В отличие от тромбоза печеночных вен при тромбозе воротной вены не увеличиваются размеры печени, быстрота же течения патологического процесса с нарастанием аспита, печеночной недостаточности, с ранним появлением кровотечений и желудочно-кишечных нарушений позволяет отдифференцировать его от цирроза печени.
Сложность для диагностики представляет хронический процесс, который трудно отличить от цирроза печени. Кроме того, нередко тромбоз воротной вены развивается на фоне тяжелого основного заболевания (злокачественной опухоли, цирроза печени), являясь его осложнением. Картина самого тромбоза может нивелироваться в этих случаях симптомами основного заболевания. Вот почему диагноз тромбоза воротной вены при хроническом течении процесса редко ставится при жизни больного и обычно является секционной находкой.
Тромб может локализоваться только в мезентериальных ветвях воротной вены, вызывая нарушение кровообращения в сосудах кишечника. Этот процесс приводит к инфарктам кишечника венозного происхождения в отличие от поражения кишечника, развивающегося в связи с тромбозом артериальных сосудов. Тромбозы брыжеечных вен — крайне редкое заболевание.
В возникновении некрозов большое значение имеет состояние коллатерального кровообращения. Приводятся случаи, когда наложение лигатуры даже на верхнюю брыжеечную вену не вызывало нарушений кровообращения. Венозные аркады, расположенные параллельно кишке, создают возможность оттока крови к нижней и верхней полой вене. Таким образом, возможность возникновения геморрагического инфаркта кишечника и развития некроза определяется локализацией тромба, его величиной и степенью выраженности коллатерального кровообращения. Патологоанатомически при тромбозе брыжеечных вен обычно обнаруживают геморрагический инфаркт кишечника, застойные явления (отек кишки, брыжейки). В стенке кишки — кровянистое пропитывание, множественные очаговые кровоизлияния, иногда образуются язвы. Естественно, что патологоанатомическому исследованию подвергаются те больные, у которых тромбоз брыжеечных вен явился причиной смерти, т. е. при выраженности патологического процесса.
Диагноз тромбоза воротной вены
- Клиническая оценка и лабораторные функциональные печеночные тесты,
- Допплеровское УЗИ.
Допплеровская ультрасонография метод, показывающий сниженный или отсутствующий венозный кровоток и иногда тромб. Сложные случаи могут потребовать проведения МРИ или КТ с контрастом. Для проведения хирургического шунтирования может потребоваться выполнение ангиографии.
Лечение тромбоза воротной вены
- В некоторых острых ситуациях тромболизис.
- Длительная антикоагулянтная терапия.
- Ведение портальной гипертензии и ее осложнений.
В острых случаях с успехом может применяться тромболизис, особенно если его проводят при недавней окклюзии, в частности, при гиперкоагуляционных состояниях. Антикоагулянты не лизируют сгустки, но имеют некоторое значение для долгосрочной профилактики повторных тромбозов при гиперкоагуляционных состояниях, несмотря на риск варикозного кровотечения. Также необходима коррекция портальной гипертензии и ее осложнений; возможно в/в введение октреотида и эндоскопическое лигирование для контроля над варикозными кровотечениями, а также назначение неселективных β-блокаторов для профилактики повторных кровотечений. Такое лечение уменьшает необходимость в наложении хирургических шунтов (например, мезокавальных, спленоренальных), которые также могут быть окклюзированы, а операционная смертность составляет 5-50%. При TIPS необходим контроль (в т.ч., частые ангиографии) оценки его проходимости, которая может быть блокирована, что нарушит адекватную декомпрессию печени.
Диагноз тромбоза брыжеечных вен очень труден. Некоторые авторы считают вообще невозможным, по крайней мере клинически, проведение дифференциальной диагностики между артериальным и венозным тромбозом. Это, вероятно, не имеет большого практического значения, так как тактика врача при этих заболеваниях одна и та же. Во время операции, которая до последнего времени являлась единственным эффективным методом лечения, удается обнаружить некоторые особенности, позволяющие дифференцировать артериальный и венозный тромбоз. Сохранившаяся пульсация брыжеечных артерий говорит о тромбозе вен; обширное поражение всей толщи стенки кишечника более характерно для тромбоза артерии.
Клинически при тромбозе брыжеечных вен отмечается появление острых, схваткообразных болей в животе, к которым в дальнейшем присоединяется рвота «кофейной гущей», мелена. При пальпации брюшная стенка в первый период бывает мягкой, отмечается разлитая болезненность. Может так же, как и при артериальном тромбозе, обнаруживаться тестоватая опухоль в глубине брюшной полости. Характерной особенностью тромбоза брыжеечных вен является тестоватость прямой кишки при пальцевом ее исследовании, зависящая от венозного стаза. Омертвение при тромбозе вен развивается медленнее, почему и клинические симптомы заболевания в отличие от тромбоза артерий выражены менее ярко. Картина кишечной непроходимости, симптомы перитонита появляются позднее. Со стороны крови отмечается высокий лейкоцитоз со сдвигом влево. Следует только указать, что при обширном тромбозе вен заболевание с самого начала может протекать остро, с быстрым развитием симптомов кишечной непроходимости и перитонита.
Источники: http://gepatit-c.ru/bliver/tromboz-pv.html, http://sosudinfo.ru/arterii-i-veny/vorotnaya-vena/, http://www.sweli.ru/zdorove/meditsina/gematologiya/tromboz-vorotnoy-veny-i-ee-vetvey.html