Тромбоз вен нижних конечностей диагностика лечение
Тромбоз поверхностных вен нижних конечностей: симптомы, диагностика и методы лечения
Тромбоз поверхностных вен нижних конечностей может проявляться воспалительным процессом на венозных стенках, которые могут быть вызываться определенной патологией. Именно такой процесс влечет за собой возникновение тромбов внутри сосуда. В случаях же, когда заболевание не сопровождается образованием тромбов, а только воспалительным процессом, диагностируют заболевание, которое называют флебитом.
Образовавшееся уплотнение нельзя оставить без внимания, так как оно в любой момент может активизироваться и вызвать нежелательные, а кроме того, небезопасные для человеческого здоровья последствия. Код по МКБ тромбоза поверхностных вен нижних конечностей I80.0. В статье подробно рассмотрены особенности этого заболевания, каким образом оно себя проявляет, как его диагностируют, какие схемы и методы лечения для его устранения сегодня используются. Итак, начнем с рассмотрения причин патологии.
Основные причины проявления заболевания
Почему возникает тромбоз поверхностных вен нижних конечностей? Тромб может образоваться вследствие нарушения целостности структуры венозных стенок, что может провоцироваться какой-то определенной инфекцией.
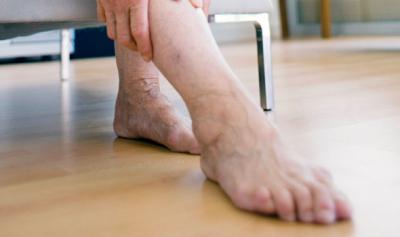
Болезнетворные микроскопические организмы обычно переходят на внутреннюю область сосудов из соседней ткани, в которой протекают воспалительные процессы. Тромбоз, как правило, сопровождается гриппом, тонзиллитом или пневмонией. К основным факторам развития этой болезни относят кровяной застой наряду с изменением ее физического либо химического состава и резким повышением коагуляции.
Провоцирующие факторы
К отдельной категории относят следующие факторы возникновения заболевания:
- Появление поражений травматического характера.
- Возникновение тромбов в районе глубоких вен.
- Формирование тромбов ввиду наличия наследственной склонности.
- Развитие варикозных заболеваний.
- Наличие лишнего веса.
- Появление болезней, развивающихся на фоне аллергии.
- Возникновение злокачественных опухолей.
- Влияние хирургических вмешательств.
- Употребление медикаментозных лекарств внутривенно.
Теперь узнаем, какая симптоматика обычно сопровождает это заболевание.
Симптоматика
Тромбоз поверхностных вен нижних конечностей в большинстве ситуаций может очень резко проявляться, и крайне стремительно развивается, в особенности, если он принимает острый, а не вялотекущий хронический характер. Подобное состояние может возникать вследствие получения травмы либо же прогрессирования инфекций и употребления контрацептивов. Это все причины, на фоне которых наблюдают повышение кровяной свертываемости. Возникает уплотнение варикозных узлов, которые становятся к тому же чувствительными, а вместе с тем и увеличенными в размерах и начинают болеть.
Признаки тромбоза поверхностных вен нижних конечностей не должны остаться незамеченными.
Нередко возникает отечность ноги именно в районе воспаления вены. По данному признаку тромбоз, возникающий в поверхностных венах, может отличаться от аналогичной патологии, поражающей глубокие сосуды. Когда возникают тромбы и формируется описываемое заболевание, состояние наряду с самочувствием у человека остается абсолютно нормальным. Дает о себе знать лишь локальное проявление симптомов тромбоза поверхностных вен нижних конечностей.
В особенности при наличии недуга:
- Четко выделяющиеся покраснения и отеки по всей длине пострадавшей вены с тромбом.
- Появление ноющей боли, сменяющейся резким покалыванием.
- Возникновение высокой температуры.
- Появление общего недомогания и озноба.
- Развитие сильного увеличения лимфоузлов.
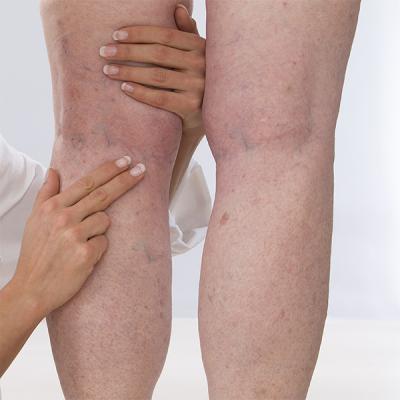
Предполагая, что у больного имеется тромбоз вен конечностей, доктор проводит осмотр обеих ног, начиная от стопы и заканчивая районом паха. Сравнивают отечность ног наряду с окрасом кожи, болезненными проявлениями, их частотой и интенсивностью. В начале болезни наблюдается сильная перемена цвета кожи, далее воспаление постепенно спадает, но покров приобретает естественный цвет. При интенсивной терапии пик болезни стихает спустя несколько недель, далее постепенно восстанавливается венозная проходимость.
Проявления тромбоза поверхностных вен нижних конечностей на фото можно увидеть.
Что может произойти с тромбом?
С образовавшимся на стенке тромбом происходит обычно следующее:
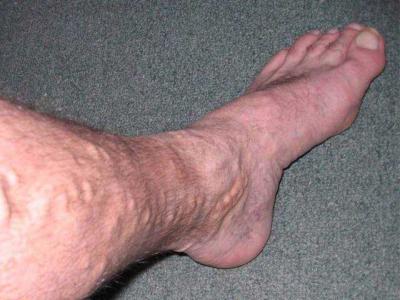
- Кровяное уплотнение может разрастаться и полностью перекрывать внутренний сосудистый просвет, в результате чего кровообращение нарушится.
- Тромб способен оторваться от сосудистой стенки и вместе с током крови перенестись к абсолютно любому из внутренних органов человека.
- В самом наилучшем случае можно наблюдать рассасывание тромба.
Становится ясно, что описываемая патология является серьезным отклонением и может приводить к нежелательным последствиям.
Основные методики диагностирования
Общее самочувствие у пациента при тромбозе поверхностных вен нижних конечностей определяется посредством обнаружения зоны, в которой прогрессируют воспалительные процессы. Таким образом, определяется локация пораженного участка, а также выясняется длительность протекания заболевания и его стадии. Рассматриваемая патология исследуется несколькими способами:
- Проведение ультразвуковой допплерографии. С помощью датчика подается сигнал, который отображается от передвигающихся объектов. Данным сигналом перехватывается другой датчик, чья функция заключается в расчетах изменений скорости распространяемого импульса, который формируется в результате взаимодействия с передвигающейся кровью. Обозначенную частоту фиксируют компьютером, высчитывают необходимые данные и выводят окончательное заключение.
- Реовазография, являющаяся неинвазивным способом обследования системы кровообращения. Суть ее заключается в том, что на определенный район тела оказывается воздействие тока. Параллельно определяют электрическое сопротивление районов кожи, которое меняется по мере насыщения тканей кровью. В чем еще может состоять диагностика тромбоза поверхностных вен нижних конечностей?
- Дуплексное ультразвуковое ангиосканирование. Этим способом отслеживают движение крови и изучают структуру сосудов наряду с возможными их изменениями, кроме того, измеряют общую скорость кровотока и определяют диаметр сосудов и наличие тромбов.
- Компьютерная и магнитная резонансная томография. Такие типы обследования тромбоза применяются в случае абсолютной неэффективности ультразвуковых методик, которые не дают должных результатов.
- Венография, базирующаяся на том, что в вену вводят контрастное вещество, которое окрашивает внутренний район сосуда. Такое рентгеновское обследование применяют не так часто по сравнению с перечисленными выше способами.
Особенности терапии
Прежде чем приступать к лечению тромбоза поверхностных вен нижних конечностей, требуется определиться с наиболее подходящим для больного комплексным форматом лечения. Тромбоз, который локализуется в области голени, можно лечить амбулаторно, но в подобном случае требуется постоянное наблюдение хирурга. В том случае, если болезнь начала поражать конечности на уровне бедер, то без стационарной терапии не обойтись, так как могут возникнуть серьезные последствия. Стационарная терапия показана в том случае, если тромбоз, который прогрессирует на уровне голени, в течение трех недель не реагировал на лечение.
Активность больного
Постельный режим назначают при наличии симптоматики тромбоэмболии в пределах легочных артерий, а также в случаях определения эмбологенного свойства тромбов в результате проведенного инструментального исследования. Активность больного обязательно должна быть сведена к минимуму. Недопустимо поднятие тяжестей, наряду с бегом и сильными нагрузками. Лечение тромбоза проводят с учетом базовых правил. Необходимыми вариантами при терапии являются:
- Соблюдение постельного режима в том случае, если он предписан доктором.
- Занятие минимальной двигательной активностью.
- Регулярное использование эластичных колгот.
- Назначение проведения антикоагулянтного лечения.
- Употребление нестероидных средств, эффективно снимающих воспалительные процессы.
- Назначение препаратов для наружного использования, снимающих ноющую боль с зудом в районе образования тромба.
- Энзимотерапия, которая заключается в применении медикаментов, которые эффективно снимают отечность.
- Хирургические методики лечения.
В том случае, если комплексное лечение тромбоза поверхностных вен нижних конечностей не дает положительных результатов и больному не становится лучше, то тромбоз поверхностных вен устраняется через оперативное вмешательство, которое осуществляют несколькими следующими способами:
- Наложение перевязки. Она предполагает остановку процессов сбрасывания крови из района глубоких вен в поверхностные сосуды. Процедуру проводят через заднемедиальный либо же медиальный доступ. В обоих вариантах предусматривается перевязывание вен, расположенных ниже колена. Перед перевязкой проводят дуплексное ультразвуковое исследование и пальпацию. Таким способом обнаруживают вены, которые подлежат перевязке. Данная операция не предполагает опасности, а пациенты, в свою очередь, чувствуют себя вполне комфортно. Как правило, врачи задействуют местный наркоз.
- Венэктомия, или удаление вены. Эта процедура предусматривает удаление пораженного участка вены из общего кровотока. При операции делают небольшие разрезы, которые остаются практически незаметными после выздоровления. Схематично операцию можно изобразить следующим образом: через прокол в покрове кожи хирургом подцепляется больная вена с тромбом с помощью специального крючка. Одновременно с этим посредством второго крючка врач выделяет захваченный район и окончательно устраняет его.
- В некоторых ситуациях доктора вынуждены прибегнуть к иссечению тромбозного узла, расположенного в поверхностной вене.

Симптомы и лечение тромбоза поверхностных вен нижних конечностей взаимосвязаны.
Полезные рекомендации из сферы народной медицины
Во время терапии тромбоза можно в роли дополнения применять советы из народной медицины. Но это должно быть в обязательном порядке оговорено с врачом, так как самолечение попросту недопустимо. Рекомендуют тщательно проследить за питанием, кроме того, вывести из рациона чрезмерно калорийную пищу наряду с животными жирами, отдавая предпочтение тем продуктам, которые богаты клетчаткой. В целях нормализации веса желательно употреблять яблочный уксус по чайной ложке на полстакана воды.
Лечение народными средствами тромбоза поверхностных вен нижних конечностей может быть очень эффективным.
Показаны также таким пациентам чаи, отвары из продырявленного зверобоя, тысячелистника и горной арники. Полезен при наличии тромбоза экстракт лекарственного окопника, донника и конского каштана, обладающего мощным противовоспалительным воздействием.
Хорошо себя зарекомендовало применение контрастных ванночек для стоп в сочетании с контрастным душем для бедер и колен. Требуется регулярно заниматься лечебной физкультурой. Во время ночного отдыха врачи рекомендуется держать ноги выше тела, в результате этого обеспечивается хороший отток крови.
Чем опасен тромбоз поверхностных вен нижних конечностей (по МКБ-10 I80.0)?
Последствия появления тромбов
Из наиболее опасных проявлений выделяют отрыв тромба, который образовался на стенке сосуда. Дело заключается в том, что он способен передвигаться одновременно с циркулирующей кровью и приводить к развитию у больного тромбоэмболии. Правда, вовсе не стоит сильно переживать по этому поводу: суть в том, что в случае поражения поверхностных вен отрывы тромба происходят крайне редко, правда, подобное нельзя сказать о развитии тромбоза глубоких вен. В этом случае вены окружаются мышцами, которые при движении их смещают, и способствуют этим процессу перемещения оторвавшегося тромба.

В любом случае для того чтобы избежать возникновения заболевания, требуется незамедлительно приступить к лечению, если пациенту был диагностирован тромбоз вен конечностей. Из наиболее вероятных последствий необходимо выделить:
- Гарантированный переход заболевания на более сложную, а вместе с тем и хроническую стадию.
- Возникновение гангрены.
- Последующее распространение инфекции по всему организму.
Как предотвратить острый тромбоз поверхностных вен нижних конечностей?
Профилактика заболевания
Существуют элементарные рекомендации, придерживаясь которых людям удастся избежать возникновения тромбоза. Ноги, равно, как и тело у человека, ни в коем случае не должны оставаться в неподвижном состоянии в течение длительного времени. Периодически на протяжении дня необходимо принимать такие позы, чтобы ноги оказывались выше тела. К примеру, лежа на полу, ноги следует поднять на стул.
Увлечение пешими прогулками является отличным профилактическим средством. Во время ходьбы прекрасно поддерживается сосудистый тонус, а вместе с тем и значительно облегчается состояние венозного кровотока. Прием необходимого количества жидкости, в особенности воды, также прекрасно помогает людям в профилактике тромбозов.

Весьма большим значением обладает правильное питание наряду с контролем веса и работой кишечника. С помощью всех подобных мер в организме быстро нормализуются всевозможные обменные процессы, укрепляется иммунитет, а это, в свою очередь, означает, что и проявление тромбоза сводится для человека к минимуму.
Уже при появлении первых признаков тромбоза в районе поверхностных вен на ногах следует сразу обратиться к доктору, чтобы пройти детальное обследование. Выявленное нарушение подлежит незамедлительному лечению. Только таким образом предотвращают возможные осложнения, а ноги у человека всегда будут привлекательно выглядеть.
Теперь информации о симптомах и лечении тромбоза поверхностных вен нижних конечностей достаточно, чтобы обезопасить себя и близких от этого недуга.
Современная диагностика тромбофлебита: методы и советы


Тромбофлебит возникает, когда воспалительные изменения в стенке вены приводят к образованию сгустка крови, чаще всего это происходит в нижних конечностях. Если поражаются сосуды, расположенные сразу под кожей, то такая ситуация называется поверхностный тромбофлебит. Тромбоз глубоких вен (ТГВ) — воспалительный процесс в сосудах, расположенных в толще мышц ног. Перед врачами, порой, стоит серьезная задача — дифференциальная диагностика тромбофлебита — определить воспаленные поверхностные или глубокие вены. Это очень важно, так как две патологии, имеющие довольно схожие симптомы, лечатся по-разному.
Читайте в этой статье
Поверхностный тромбофлебит или тромбоз глубоких вен
Присутствие дискомфорта и внешний вид ноги, пораженной тромбофлебитом, как правило, достаточно для врача, чтобы диагностировать это состояние. Но, в зависимости от кровеносных сосудов, вовлеченных в процесс (поверхностные или глубокие), симптомы могут быть очевидными или не очень. Пациенты с поверхностным тромбофлебитом часто описывают начало проблемы, как появление местной болезненности, после чего обнаруживаются покраснения по ходу вены. А также больные могут жаловаться, что уже имеющийся варикозный узел стал жестким и резко болезненным. Классические признаки тромбоза глубоких вен — отек ноги, болезненность и тепло, а также симптом Хоманса (появление боли при пассивном тыльном сгибании стопы).

Методы определения патологии
Диагностика тромбофлебита нижних конечностей начинается с опроса пациента и осмотра «вовлеченной» ноги. В таблице приведены клинические признаки поверхностного тромбофлебита и тромбоза глубоких вен, позволяющие доктору различить между собой эти два состояния, что помогает правильно выбрать дальнейшее обследование.
Для того чтобы определить, какие вены нижних конечностей затронуты воспалительным процессом (поверхностные или глубокие), врач может назначить и другие методы диагностики тромбофлебита.
Дуплексное ультразвуковое исследование
 Допплерография позволяет оценить циркуляцию крови в венах ног. Принцип методики базируются на эффекте Допплера. Специальное устройство (преобразователь) направляет звуковые волны высокой частоты (ультразвук) по направлению поверхностных и глубоких вен. Звуковые волны отражаются обратно на частотах, которые соответствуют скорости кровотока, после чего выводятся в виде графических записей на экран. Дуплексное сканирование сочетает ультразвуковую допплерографию в реальном времени с ультразвуковой визуализацией вен. Изображение отображается на мониторе, а также его можно сохранить для последующего анализа.
Допплерография позволяет оценить циркуляцию крови в венах ног. Принцип методики базируются на эффекте Допплера. Специальное устройство (преобразователь) направляет звуковые волны высокой частоты (ультразвук) по направлению поверхностных и глубоких вен. Звуковые волны отражаются обратно на частотах, которые соответствуют скорости кровотока, после чего выводятся в виде графических записей на экран. Дуплексное сканирование сочетает ультразвуковую допплерографию в реальном времени с ультразвуковой визуализацией вен. Изображение отображается на мониторе, а также его можно сохранить для последующего анализа.
Перед процедурой важно сообщить врачу обо всех препаратах, которые пациент принимал накануне. Особенно это касается лекарственных средств, действующих на кровяное давление и разжижающих кровь.
Венография
Долгое время этот метод исследования был «золотым стандартом» в диагностике тромбоза глубоких вен нижних конечностей. Тем не менее, текущее использование венографии значительно сократилось. Риск появления боли во время выполнения процедуры, повышенная чувствительность или токсическая реакция на контрастное вещество — причины, по которым флебография на сегодняшний день практически вытеснена неинвазивными методами диагностики тромбофлебита.
КТ венография
 Основная польза применения компьютерно-томографической флебографии — диагностика илеофеморального тромбоза (участка, где бедренная вена переходит в подвздошную), так как использование сонографии в этом месте ограничено. Подвздошные вены плохо визуализируются с помощью ультразвукового исследования.
Основная польза применения компьютерно-томографической флебографии — диагностика илеофеморального тромбоза (участка, где бедренная вена переходит в подвздошную), так как использование сонографии в этом месте ограничено. Подвздошные вены плохо визуализируются с помощью ультразвукового исследования.
Перед обычной контрастной и компьютерно-томографической венографией пациента проконсультируют по следующим вопросам:
- какие ему необходимо принимать лекарства;
- что есть и пить за несколько часов до процедуры.
При любом рентгенологическое исследование, женщина прежде всего должна сообщить врачу или лаборанту беременна она или нет. Это позволит избежать пагубного воздействия радиации на плод. В случае, если она ожидает ребенка, возможно назначение другого теста. А если рентген необходим, врач примет меры предосторожности, позволяющие минимизировать обучение эмбриона.
Магнитно-резонансная флебография (МРФ)
Данное исследования применяется при подозрении на тромбоз подвздошной или дистального участка нижней полой вены, когда КТ флебография противопоказана. Методика считается наиболее чувствительной при оценке сосудов голени в сравнении с другими неинвазивными исследованиями. Тем не менее, стоимость, отсутствие во многих медучреждениях, а также «технические проблемы» ограничивают ее применение.
D-димер анализ при тромбофлебите
Почти у всех пациентов с острым тромбозом в крови выявляется повышенный уровень продуктов распада фибрина, так называемый D-димер, признаки присутствия сгустков. Тем не менее он может быть повышен и при других патологических состояниях.
Тесты на тромбофилию
Иногда врачи назначают при тромбофлебите анализ крови на гиперкоагуляцию, чтобы выявить так называемую тромбофилию — унаследованное или приобретенное состояние организма, при котором наблюдается предрасположенность к образованию тромбов. Например, тестируются такие подтипы тромбофилии:
- С-протеиновая недостаточность,
- дефицит S-белка,
- антитромбина III,
- антифосфолипидные антитела,
- присутствие гена 2010-мутации протромбина.
Подготовка к лабораторным анализам при тромбофлебите имеет свои нюансы:
- сдавать кровь необходимо натощак (последний прием пищи за 9 часов до анализа), в этом промежутке пить только воду;
- если пациент принимает лекарства (особенно это касается разжижающих кровь препаратов), необходимо сообщить об этом врачу или лаборанту;
- за сутки до забора крови следует уменьшить потребление жиров, не пить спиртные напитки, ограничить физическую активность.
Лечение во многом зависит от степени тяжести воспалительных изменений в венах и их локализации, о чем расскажет анализ при тромбофлебите и компьютерная диагностика. Если возник поверхностный вариант, как правило, его продолжительность не превышает 1 — 2 недель. Терапия направлена на уменьшение отека и боли, для этого можно приобрести безрецептурный аспирин или ибупрофен, а местно прикладывать тепло в течение 15 — 30 минут 2 — 3 раза в день. Довольно часто хороший эффект оказывает ношение компрессионного трикотажа, что уменьшает отек, а также приподнимание ноги (предотвращает приток «лишней» жидкости).
В более тяжелых случаях требуется госпитализация. В больнице назначают внутривенно лекарственные средства, которые предотвращают дальнейшее увеличение тромбов, например, такие как “Гепарин”, препараты из группы низкомолекулярного (фракционированного) гепарина или “Фондапаринукс” (Arixtra). После чего больной на протяжении нескольких месяцев, а иногда и дольше, получает варфарин (Coumadin) с целью предотвращения повторного образования сгустка крови. Чтобы контролировать эффект лечения и предупредить нежелательные реакции, пациенту рекомендуется регулярно сдавать анализы крови.
Появились новые препараты, разжижающие кровь, которые не нуждаются в таком частом мониторинге, как варфарин, но их на сегодняшний день не рекомендуют в качестве терапии первой линии тромбофлебита. К тому же они достаточно дорогие и могут вызвать серьезные кровотечения. К ним относятся: апиксабан (Eliquis), дабигатрана (Pradaxa), ривароксабана (Xarelto).
Иногда при тяжелом тромбофлебите назначаются антибиотики. А также в некоторых случаях прибегают к хирургическому вмешательству. Удаляют воспаленную вену с тромбом или обходят поврежденный участок сосуда, накладывая шунт. Чтобы предупредить перемещение сгустков крови из нижних конечностей в легкие, пациенту могут предложить установить так называемый фильтр нижней полой вены.
Две наиболее часто встречаемые патологии периферических вен, поверхностный тромбофлебит и ТГВ, имеют сходные клинические проявления. Порой не всегда врачу удается на основании внешнего осмотра установить точный диагноз. На помощь приходят лабораторные тесты и методы медицинской визуализации. В настоящее время неинвазивные исследования (допплеровская ультрасонография и анализ на D-димер) по существу вытеснили венографию из списка необходимых диагностических процедур. Тем не менее, некоторые клинические ситуации требуют применения как компьютерно-томографической, магнитно-резонансной, так и обычной контрастной венографий.
Диагностика и лечение тромбофлебита нижних конечностей
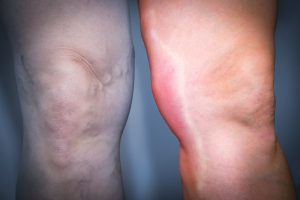
Тромбофлебит может затрагивать любой отдел венозной системы, но наиболее часто он локализуется именно в сосудах нижних конечностей. В 90-95% случаев воспалительным процессом поражается бассейн большой подкожной вены, средняя или верхняя треть голени и нижняя треть бедра.
Ранее диагноз тромбофлебит нижних конечностей ставился сугубо на основании данных, полученных при осмотре больного и изучения характера его жалоб, но полученная возможность проводить ультразвуковую диагностику внесла весомые коррективы в изучение этого распространенного недуга вен. Сегодня, используя дуплексное УЗ-сканирование с цветным допплеровским картированием, флебологи могут получать исчерпывающую информацию о состоянии сосудов и месте локализации тромбов, оценивать динамику заболевания и эффективность лечения. Именно этот метод стал «золотым стандартом» в обследовании больных с тромбофлебитом нижних конечностей, и именно благодаря ему врач может более четко определять тактику дальнейшего лечения и наблюдения больного. Поговорим о том, как врачи диагностируют и лечат данный недуг.
Диагностика

Для диагностики тромбофлебита нижних конечностей могут использоваться:
- сбор жалоб пациента;
- осмотр больного и проведение функциональных проб (симптом Гоманса, Раминеца, Левенберга, Малера, Лувель-Лубри);
- лабораторные анализы;
- инструментальные методы исследований.
Перечень лабораторных и инструментальных методов диагностики определяется врачом после анализа жалоб и осмотра больного.
Лабораторные методы обследования при тромбофлебите:
- клинический анализ крови;
- анализ на определение уровня протромбинового индекса;
- коагулограмма;
- анализ на C-реактивный белок;
- тромбоэластограмма и другие анализы, характеризующие показатели свертывающей системы крови.
Для инструментальной диагностики тромбофлебитов нижних конечностей могут применяться различные методы, но в большинстве случаев для получения детальной информации о состоянии вен и места локализации тромба бывает достаточно проведения дуплексного ультразвукового ангиосканирования с цветным доплеровским картированием (или дуплексного триплексного сканирования). Этот неинвазивный, безопасный и высокоинформативный способ обследования, в отличие от обычного дуплексного сканирования, дополнен возможностью кодировки информации при помощи цвета. При проведении этого исследования врач может проводить обследование сосудов в нескольких проекциях и получать следующую информацию:
- морфологическое состояние вен и артерий;
- состояние клапанного аппарата вен;
- характер тромба и место тромбоза;
- состояние кровотока;
- проходимость сосудов;
- наличие атеросклеротических бляшек.
При получении сомнительных результатов дуплексного ультразвукового ангиосканирования с цветным доплеровским картированием пациенту могут рекомендоваться другие методы инструментальной диагностики:
- флебография;
- флебоманометрия;
- рентгеноконтрастная КТ-флебография;
- флебосцинтиграфия;
- ретроградная илиокаваграфия;
- фотоплетизмография.
Лечение любой формы тромбофлебита должно быть своевременным, комплексным, длительным и курсовым. Оно должно осуществляться в флебологических или сосудистых хирургических отделениях врачами соответствующей специализации. При невозможности обращения в такие специализированные отделения, лечение тромбофлебита нижних конечностей может проводиться в общехирургических отделениях.
Госпитализация или амбулаторный режим?
В случае первичного возникновения воспаления в ранее здоровых венах и при поверхностном тромбофлебите вен стопы и голени консервативная терапия проводится врачом-флебологом в амбулаторном режиме. Госпитализация в таких случаях бывает показана при отсутствии положительной динамики через 10-14 дней от начала заболевания или при вовлечении в патологический процесс глубоких вен нижних конечностей. Также больные, проходящие амбулаторное лечение, должны быть обязательно проинформированы врачом о том, что, при появлении признаков поражения тромбозом вен бедра, им будет необходимо безотлагательно обратиться к врачу для госпитализации в хирургическое отделение.
Показаниями к госпитализации больных с тромбофлебитом нижних конечностей могут стать такие состояния:
- тромбофлебит глубоких вен;
- восходящий тромбофлебит голени;
- поражение тромбофлебитом вен бедра.
Постельный режим и двигательная активность
В зависимости от степени поражения вен больному рекомендуется ограничение двигательной активности: подъем тяжестей, бег, быстрая ходьба, выполнение действий, которые требуют напряжения мышц брюшного пресса и нижних конечностей должны быть исключены. Соблюдение строгого постельного режима при тромбофлебите показан небольшому числу пациентов, т. к. двигательный режим с достаточной активностью способствует устранению застоя крови в ногах. Обсуждение вопросов о длительности постельного режима определяется данными диагностического обследования:
- При поверхностном тромбозе и отсутствии угрозы отсоединения тромба от венозной стенки и развития ТЭЛА строгий постельный режим показан в первые 3-5 дней заболевания.
- При сомнительных данных УЗ-сканирования сосудов, подвздошно–бедренном тромбозе, присутствии четких данных об эмбологенного характера тромбофлебита или наличии в анамнезе больного ТЭЛА длительность соблюдения постельного режима определяется только врачом и может составлять от 10 до 12 суток.
В указанный врачом период нога больного должна находиться в возвышенном положении. Применение различных тепловых процедур массажа во время острого воспаления полностью исключается. В дальнейшем постельный режим и двигательная активность больного постепенно расширяются.
Медикаментозное лечение
Медикаментозная терапия тромбофлебита направлена на устранение тромбообразования, воспаления и болевого синдрома. Пациентам могут назначаться препараты различных фармакологических групп для наружного и внутреннего применения и в процессе их приема больной должен 1-2 раза в неделю проводить контроль показателей крови.
Для местного лечения тромбофлебита нижних конечностей могут использоваться такие мази и гели:
- на основе Гепарина: Гепариновая, Лиотон, Венобене, Гепаноловая, Гепатромбиновая, Тромбофоб, Гепароид Лечива и др.;
 на основе нестероидных противовоспалительных препаратов: Кетонал, Вольтарен Эмульгель, Индометацин-Акри, Финалгель, Долгит крем и др.;
на основе нестероидных противовоспалительных препаратов: Кетонал, Вольтарен Эмульгель, Индометацин-Акри, Финалгель, Долгит крем и др.;- на основе кортикостероидных препаратов: Гидрокортизон, Акортин, Преднизолон, Адвантан, Целостодерм, Лориден и др.;
- на основе флебопротекторов: Венитан, Гинкор-гель, Мисвенгал, Мадекассол, Троксевазин, Цикло 3 крем, Венорутон и др.
Мази и гели для лечения тромбофлебита рекомендуется наносить тонким слоем слегка втирающими движениями 3-4 раза в день. Местные препараты, относящиеся к различным фармакологическим группам, применяют с определенными интервалами в течение дня. После нанесения мази или геля ногу рекомендуется подержать в приподнятом положении в течение 20 минут, а затем забинтовать эластичным бинтом или надеть компрессионные чулки.
При наличии у больного трофических язв, некротических и гнойных осложнений могут назначаться мази:
- на основе антибактериальных препаратов: Диоксиколь, Левомиколь, Левосин;
- на основе ионизированного серебра: Дермазин, Аргосульфан;
- на основе протеолитических ферментов и депротеинизированных дериватов крови телят: Ируксол, Протеокс-ТМ, Протеокс-Т, Солкосерил и др.
В схему медикаментозной терапии тромбофлебита нижних конечностей включаются такие препараты для внутреннего применения:
- дезагреганты: Трентал, Пентоксифиллин, Курантил, Реоплиглюкин, Аспирин, Никотиновая кислота и ее производные;
- антикоагулянты: Гепарин, Анфибра, Фенилин, Фраксипарин, Фрагмин и др.;
 нестероидные противовоспалительные средства: Диклофенак, Кетопрофен, Реопирин, Ибупрофен и др.;
нестероидные противовоспалительные средства: Диклофенак, Кетопрофен, Реопирин, Ибупрофен и др.;- фибринолитические ферменты: Фибринолизин, Трипсин, Стрептокиназа, Химотрипсин, Урокиназа;
- ингибиторы ЦОГ-2: Мелоксикам, Целекоксиб, Нимесулид и др.;
- производные рутина: Аскорутин, Докси-Хем, Рутин, Троксевазин, Венорутон, Анавенол, Гливенол, Троксерутин;
- флеботоники и флебопротекторы: Детралекс, Эскузан, Доксиум, Репарил, Эндотелон, Вазобрал, Гинкор-форт, Цикло 3 Форт;
- антиоксиданты: Токоферол, АЕвит;
- энзимы: Флогэнзим, Вобэнзим;
- антигистаминные средства: Димедрол, Супрастин, Цетрин, Тавегил и др.
В последние годы флебологи редко применяют антибактериальные препараты для лечения тромбофлебита нижних конечностей, т. к. эти средства могут способствовать сгущению крови и тромбообразованию. Но при септической форме тромбофлебита, который осложняется метастатическими абсцессами в почках, головном мозге, легких или флегмоной конечности, в посеве крови выявляются патогенные бактерии – в таких случаях врач, исходя из данных анализа, может назначать антибиотикотерапию. Также антибиотики могут вводиться во время местных внутривенных новокаиновых блокад. Для этого в 0,25% раствор новокаина добавляется необходимый по показаниям антибиотик, а полученный раствор вводится в выбранный врачом участок вен.
Для устранения выраженного болевого синдрома могут применяться новокаиновые поясничные блокады по Вишневскому.
Компрессионная терапия
Применение эластического бинтования ног показано при тромбофлебите поверхностных вен. В первые дни воспалительного процесса рекомендуется использовать эластичные бинты средней растяжимости, а по мере стихания острого процесса можно отказываться от перевязки ног и переходить на ношение колгот, трико, чулок или гольфов II или III компрессионного класса.
Как правило, эластичное бинтование не применяется при поражении тромбофлебитом глубоких вен, т. к. создание компрессии препятствует венозному оттоку именно через глубокие вены и может вызывать максимальный застой крови в сосудах нижних конечностей. Также дополнительное сдавливание поверхностных вен будет способствовать усилению болевого синдрома. В таких случаях, врач может рекомендовать ношение компрессионного трикотажа уже на стадии выздоровления или ремиссии.
Длительность компрессионной терапии определяется клиническими проявлениями основного заболевания индивидуально для каждого пациента.
Физиотерапия
В первые дни развития или обострения тромбофлебита рекомендуется использование местного охлаждения кожи ног при помощи примочек или локальной криотерапии. Эта простая, но действенная мера, дает хороший обезболивающий и противовоспалительный эффект. Далее пациенту могут назначаться:
- электрофорез с 2% раствором Трентала, 1% раствором Никотиновой кислоты, Гепарином, 5% раствором Аспирина, Фибринолизином, 5% раствором Теоникола;
- магнитотерапия;
- УВЧ;
- инфракрасная лазерная терапия;
- парафиновые аппликации;
- СУФ-облучение;
- озокеритотерапия;
- гирудотерапия;
- душ Шарко;
- радоновые ванны;
- сероводородные ванны;
- хлоридно-натриевые ванны;
- местная дарсонвализация.
После стихания воспалительного процесса, вызванного тромбофлебитом, больному показаны курсы ЛФК, которые должны проводиться под наблюдением врача-физиотерапевта.
Малоинвазивные методики лечения

При неэффективности консервативной терапии для лечения тромбофлебита нижних конечностей могут применяться различные малоинвазивные методы.
На начальных стадиях заболевания больному могут быть показаны такие способы лечения:
- Радиочастотная облитерация сосудов. Операция не требует выполнения разрезов и может проводиться в амбулаторных условиях с использованием местного обезболивания. При помощи контролируемого дозированного теплового воздействия выполняется абляция (запаивание) вены над участком развития тромба. Процедура проводится под постоянным контролем УЗИ.
- Установка кава-фильтра. Процедура может назначаться при невозможности применения или неэффективности антикоагулянтной терапии. Проводится в условиях стационара при применении местного обезболивания. Хирург устанавливает в нижнюю полую вену металлический фильтр, который по своей форме напоминает песочные часы, зонт или птичье гнездо и не допускает попадание крупных тромбов в кровяное русло.
- Склеротерапия. В пораженную тромбофлебитом вену под контролем УЗИ вводятся склерозирующие препараты, вызывающие слипание сосудистых стенок.
- Эндовенозная лазерная коагуляция. Манипуляция может выполняться в амбулаторных условиях. Проводится путем воздействия пучком лазера, вызывающего окклюзию сосуда, на стенку пораженной вены.
- Венозная тромбоэктомия подвздошной или нижней полой вены. Процедура выполняется через микроразрез, в который вводиться специальный эндоскопический инструментарий, позволяющий извлекать или разрушать тромб.
Некоторые из вышеописанных способов малоинвазивного лечения могут использоваться и для лечения определенных форм тромбофлебита глубоких вен. В таких случаях больному параллельно назначаются и консервативные методики лечения.
Данные малоинвазивные методы обеспечивают хороший терапевтический и косметический эффект и не требуют длительного пребывания больного в стационаре и реабилитации.
Радикальное хирургическое лечение
Показаниями для проведения радикального оперативного вмешательства при тромбофлебите нижних конечностей являются:
- восходящий тромбофлебит ствола большой подкожной вены с локализацией тромба выше средней трети бедра;
- восходящий тромбофлебит малой подкожной вены.
Такие хирургические операции могут выполнять целый ряд лечебных задач: быстрое купирование заболевания и предотвращение его рецидивов, предотвращение развития тромбоза глубоких вен и его осложнений. При помощи радикальной операции хирург может удалить все тромбированные и не тромбированные пораженные варикозом вены и выполнить перевязку или коагуляцию клинически значимых участков вен.
В ряде тяжелых случаев хирургические операции проводятся с паллиативными целями. Такие вмешательства не обеспечивают избавление больного от тромбофлебита и его рецидивов, но позволяют предотвратить поражение глубоких вен и удалить тромб из подколенной или бедренной вены. Также паллиативные операции могут обеспечить предотвращение развития ТЭЛА, которая представляет реальную угрозу жизни больного.
В зависимости от данных диагностического обследования больного, ангиохирурги могут выполнять такие радикальные операции:
- Операция Троянова-Тренделленбурга. В области паховой складки выполняется косой разрез, пересечение и перевязка ствола большой подкожной вены в области ее устья.
- Кроссэктомия. Данная операция схожа с методикой Троянова-Тренделленбурга, но подразумевает выделение и перевязку всех пяти приустьевых притоков большой подкожной вены.
- Микрофлебэктомия. Операция выполняется через небольшой прокол кожи, в который вводится специальный крючок, позволяющий извлекать пораженную вену.
- Короткий и длинный стриппинг. Во время операции хирург удаляет участок пораженной вены.
Санаторно-курортное лечение
После завершения лечения пациентам с тромбофлебитом показано пребывание на бальнеологических курортах или в местных кардиологических санаториях. Для этого больного могут направлять на бальнеологические курорты с радоновыми, азотными, углекислыми, сероводородными или кремнистыми водами или сапропелевыми и сульфидно-иловыми грязями: Пятигорск, Белокуриха, Усть-Кут, Железноводск, Кожаново, Ямаровка, Зарамаг, Шмаковка, Кардамон, Кисегач и др.
- при остром тромбофлебите поверхностных вен бальнео-гидротерапия может проводиться через 2 месяца;
- при тромбофлебитах после родов или хирургического лечения бальнео-гидротерапия может проводиться через 6-8 месяцев;
- после операций на магистральных сосудах и наличии хронической венозной недостаточности показано пребывание в местных кардиологических санаториях сразу после хирургического лечения (если нет послеоперационных осложнений).
- риск развития ТЭЛА;
- мигрирующий тромбофлебит;
- гнойные венозные язвы;
- тромбозы глубоких вен с септическими осложнениями на протяжении 2 лет.
Больным с тромбофлебитом нижних конечностей рекомендуется изменение своего ежедневного рациона и исключение из него продуктов, которые способны повышать свертываемость крови и наносят вред сосудам.
Для укрепления сосудистых стенок и предупреждения повышенной свертываемости крови в рацион следует включать такие продукты:
- морская капуста;
- морепродукты;
- рыба;
- злаки и пророщенные зерна;
- кисломолочные продукты с низким процентом жирности;
- грецкие орехи;
- сухофрукты: изюм, курага, чернослив, инжир;
- овощи: свекла, томаты, морковь;
- фрукты и ягоды: дыни, арбузы, ананасы, облепиха, цитрусовые, клюква, виноград, брусника;
- растительные масла: оливковое, льняное;
- лук и чеснок;
- авокадо;
- специи: стручковый красный перец, корица, имбирь;
- зеленый чай.
В своем ежедневном рационе больным с тромбофлебитом следует ограничить потребление следующих продуктов:
- жирные сорта мяса и рыбы;
- маргарины;
- сливочное масло;
- колбасные изделия;
- субпродукты: печень, почки, паштеты;
- бульоны на кости и наваристые супы;
- сало;
- мучные и кондитерские изделия;
- сахар;
- соль;
- бобовые;
- соя;
- шиповник;
- бананы;
- черная смородина;
- алкогольные и кофеинсодержащие напитки.
Из рациона следует полностью исключить продукты питания с высоким уровнем витамина К:
- листовая и белокочанная капуста;
- шпинат;
- кресс-салат;
- говяжья и свиная печень.
Также из рациона должны исключаться жареные, копченые, острые и маринованные блюда.
Всем больным с варикозной болезнью и тромбофлебитом нижних конечностей, при отсутствии сопутствующих патологий сердечно-сосудистой системы рекомендуется соблюдать достаточный питьевой режим (до 2-3 литров жидкости в день).
Лечение обострений хронических форм тромбофлебита нижних конечностей проводится так же, как и терапия острой формы заболевания. Для профилактики рецидивов больным рекомендуется 2-3 раза в год проводить курсы приема флебопротекторов и физиотерапии.
Телеканал ТВЦ, передача «Доктор И» на тему «Лечение и опасность тромбофлебита»:
Источники: http://fb.ru/article/418124/tromboz-poverhnostnyih-ven-nijnih-konechnostey-simptomyi-diagnostika-i-metodyi-lecheniya, http://cardiobook.ru/diagnostika-tromboflebita/, http://doctor-cardiologist.ru/diagnostika-i-lechenie-tromboflebita-nizhnix-konechnostej

