Тромбоз воротной вены при панкреатите
Тромбоз воротной вены
Тромбоз воротной вены – болезнь, которая возникает из-за частичной или полной непроходимости печеночных вен.
Характеризуется явлениями портальной гипертензии, а также асцитом и недостаточностью печени.
Портальная вена сдавливается на уровне или выше впадения в нее печеночных вен.
Тромбоз портальной вены обуславливается соединительными мембранами в просвете вены или опухолью, кистой или рубцами, которые ее сдавливают.
Причины патологии
Заболевание редкое, и причины тромбоза воротной вены разнообразные. Часто возникает вместе с портальной гипертензии.
Пилетромбоз разделяют на:
- трункулярный или стволовой, когда тромб формируется в стволе вены и нарушает кровоток;
- радикулярный, когда тромбируются ветви портальной вены (брыжеечные или селезеночная);
- терминальный, когда тромбируется разветвление вены.

тромбоз воротной вены
Патология появляется из-за травмы стенки портальной вены, внешнего сдавливания сосуда опухолью, кистой или рубцом.
Тромбоз воротной вены печени возникает вследствие недостаточности сердца, констриктивного перикардита, а также синдрома Бадда-Киари, представляющего собой тромбоз печеночных вен.
К другим этиологическим признакам относят повышение свертываемости крови, приводящее к формированию сгустков (тромбов).
Тромбоз возникает после удаления селезенки, у онкологических больных, из-за панкреонекроза, лимфаденита гастродуоденальной связки, при гематологических болезнях (полицитемии, гипертромбоцитемии).
Частые причины заболевания – тромбоэмболия брыжеечных и геморроидальных вен, перенесенный пилефлебит (при панкреатите, сепсисе и эндокардите), цирроз печени (когда застаивается кровь, и воспалительный процесс распространяется с тканей печени на сосуды).
Когда случается тромбоз портальной вены у новорожденных младенцев, причиной является инфекция культи пуповины (кстати, тромбоз пуповины тоже встречается). У старших детей причиной является аппендицит.
Однако в 50% случаев сегодня неизвестна основная причина возникновения портального тромбоза.
Клинические симптомы
Свойственные для тромбоза воротной вены симптомы отличаются локализацией тромба в сосуде.
Согласно международной классификации заболевания, для разных видов характерны такие клинические симптомы:
- Для стволового пилетромбоза характерное острое начало, которое проявляется резкой болью в эпигастральной области или со стороны печени, возникает кровавая рвота, понос. Из-за воспаления появляется перитонит, нарастает портальная гипертензия с развитием асцита, расширением вен брюшной стенки. В связи с прогрессированием печеночной недостаточности, возникает желтуха, отекают нижние конечности, развивается кровотечение, анемия. На хронической стадии дополнительно увеличивается селезенка.
- Для радикулярного пилетромбоза брыжеечных вен характерно постепенное нарастание боли в эпигастральной области, возникновение некроза кишок из-за нарушения их обычного кровоснабжения.
- Для радикулярного пилетромбоза селезеночной вены характерно быстрое начало, боль в левом подреберье, эпигастральной области. Селезенка увеличивается в размерах, появляется кровавая рвота, стул черного цвета. При хронической форме селезенка постепенно увеличивается, начинается кровотечение из вен пищевода и желудка, развивается асцит, тяжесть и боль в животе слева.
- Для терминального пилетромбоза характерна спленомегалия, расширяются вены подкожной сетки, появляется асцит.
В ходе исследования патологии узнать больше про тромбоз воротной вены помогут фото расширенных вен подкожной сетки живота, пищевода и заднего прохода.

Тромбоз воротной вены фото
Диагностика тромбоза
Для того чтобы исследовать пилетромбоз, нужно пройти обследование у хирурга и гастроэнтеролога. Больной должен сдать общие анализы кала, крови и мочи.
Чтобы распознать тромбоз ворот вены нужно сдать коагулограмму (может повышаться фибриноген, определяется активированный фибриноген Б), оценить протромбиновое время, скорость свертываемости крови.
С помощью инструментальной диагностики (УЗИ, цветное допплеровское сканирование, такое как допплер щитовидной железы, и картирование, КТ, МРТ, ангиография) можно определить причину возникновения тромбоза и локализацию тромба в портальной вене.
К специфическим методам исследования относят венографию, спленопортографию, спленометрию.
Консервативное и хирургическое лечение
После постановки диагноза пациент требует немедленного стационарного лечения с применением консервативной терапии и оперативного вмешательства при необходимости.
К консервативному лечению относятся:
- антикоагулянты для реканализации тромба (гепарин, ауенокумарол, бискумацетат, викасол);
- тромболитики (фибринолизин, стрептокиназа);
- плазмозаменители для возобновления объема циркулирующей крови после кровотечения (реополиглюкин, реоглюман);
- антибиотики для лечения инфекции вследствие пилефлебита (цефтриаксон, имипенем, циластин);
- гепатопротекторы для лечения печеночной недостаточности (гепабене);
- глюкокортикостероиды при тяжелом течении заболевания (преднизолон, дексаметазон);
- диуретики для лечения асцита и отека нижних конечностей, уменьшения прогрессирования сердечной недостаточности (фуросемид);
- ферментные препараты для лечения панкреатита и улучшения пищеварения (креон, панкреатин);
- дезинтоксикационные растворы (глюкоза, натрий хлорид).
К хирургическим методам относят:
- применение зонда Блейкмора для остановки кровотечения вен, расширенных в полости пищевода;
- склерозирующая терапия – инъекционно вводится склерозирующий препарат в вены пищевода;
- оперативное вмешательство по спленоренальному, мезентерико-кавальному анастомозу;
- операция Таннера;
- дренирование асцита.
Лечение тромбоза воротной вены требует индивидуального подхода и знаний со стороны медицинского персонала.
Осложнения
Если пациент несвоевременно обследован, и терапия начата во время прогрессирования болезни, возможны осложнения, например развитие инфаркта или некроза кишечника, острой и хронической печеночной недостаточности, формирование подпеченочного абсцесса, а также перитонита, профузного кровотечения из любого органа.
Прогноз тромбоза воротной вены зависит от стадии заболевания, поскольку не всегда возможно выявить причину и сделать прогноз.
Тромбоз воротной вены у пациента с острым панкреатитом и хроническим алиментарно-токсическим гепатитом
Авторы: Карнута Г.Г. (НУЗ «Дорожная клиническая больница им. Н.А. Семашко» ОАО «РЖД», Москва), Зиновьева С.Ю. (НУЗ «Дорожная клиническая больница им. Н.А. Семашко» ОАО «РЖД», Москва), Юркова Т.Е. (ГБОУ ВПО «МГМСУ им. А.И. Евдокимова» МЗ РФ, Москва), Костюкевич О.И. (ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» МЗ РФ, Москва)
Тромбоз воротной вены (ТВВ) – это процесс образования тромба в портальной системе, обусловленный многими факторами, может быть острым или хроническим. При остром тромбозе ввиду массовой гибели гепатоцитов развиваются печеночно-клеточная недостаточность, прогрессирующая портальная гипертензия, некроз кишечника, желудочно-кишечные кровотечения, что приводит в конечном счете к крайне неблагоприятным последствиям и часто летальному исходу. Частота ТВВ у больных циррозом печени (ЦП) и портальной гипертензией колеблется от 2 до 43 %, при гепатоцеллюлярной карциноме – до 30%. В 50% случаев причина остается неустановленной. Клинические проявления зависят от локализации и протяженности ТВВ, быстроты его развития и природы предрасполагающего заболевания печени. Сочетание ТВВ с тромбозом брыжеечных вен в большинстве случаев летально. При хроническом процессе тромбоз формируется медленно, вследствие чего успевает развиться коллатеральный кровоток, а воротная вена со временем реканализируется. Даже при относительно благоприятном течении развивается портальная гипертензия. Диагностика заболевания основывается на данных УЗИ, МСКТ, результатах коагулограммы, при необходимости – ангиографии. В статье освещены некоторые аспекты клинической картины ТВВ, принципы его диагностики и лечения. Подчеркивается, что ТВВ является серьезным заболеванием. Необходимы его немедленная диагностика и интенсивное лечение с целью профилактики жизнеугрожающих осложнений и прогрессирования портальной гипертензии. На обсуждение представлен клинический случай ТВВ у пациента с острым панкреатитом и хроническим алиментарно-токсическим гепатитом.
Ключевые слова: тромбоз воротной вены, портальная гипертензия, острый панкреатит, хронический токсический гепатит, антикоагулянтная терапия.
Для цитирования: Карнута Г.Г., Зиновьева С.Ю., Юркова Т.Е., Костюкевич О.И. Тромбоз воротной вены у пациента с острым панкреатитом и хроническим алиментарно-токсическим гепатитом // РМЖ. 2016. № 17. С. 1176–1180.
Для цитирования: Карнута Г.Г., Зиновьева С.Ю., Юркова Т.Е., Костюкевич О.И. Тромбоз воротной вены у пациента с острым панкреатитом и хроническим алиментарно-токсическим гепатитом // РМЖ. 2016. №17. С. 1176-1180
Portal vein thrombosis in the patient with acute pancreatitis and chronic alimentary toxic hepatitis Karnuta G.G. 1 , Zinovieva S.Yu. 1 , Yurkova T.E. 2 , Kostyukevich O.I. 3 1 Road Clinical Hospital named after N.A. Semashko, JSC «Russian Railways» 2 Moscow State University of Medicine and Dentistry named after A.I. Evdokimov 3 Pirogov Russian National Research Medical University, Moscow Portal vein thrombosis (PVT) is the process of thrombus formation in portal system, due to many acute or chronic factors. In acute thrombosis hepatocellular failure, progressive portal hypertension, bowel necrosis, gastrointestinal bleeding develop due to mass death of hepatocytes, which lead to extremely unfavourable outcome, and frequently death. PVT prevalence in patients with liver cirrhosis and portal hypertension (PH) ranges from 2 to 43%, with hepatocellular carcinoma — up to 30%. In 50% of cases the cause remains unknown. Clinical manifestations depend on the location and extent of PVT, speed of its development and the nature of predisposing liver disease. Combination of PVT and mesenteric vein thrombosis in most cases is lethal. In chronic process, thrombosis is formed slowly, so collateral blood flow develops and portal vein recanalizes over time. Even in case of relatively favorable course PH develops. Diagnosis is based on ultrasound data, MSCT, coagulogram, if necessary — angiography. The paper highlights some aspects of PVT clinical picture, principles of its diagnosis and treatment. It is emphasized that PVT is a serious condition requiring immediate diagnosis and intensive treatment to prevent life-threatening complications and PH progression. A clinical case of PVT in patients with acute pancreatitis and chronic alimentary toxic hepatitis is reported.
Key words: portal vein thrombosis, portal hypertension, acute pancreatitis, chronic toxic hepatitis, anticoagulant therapy.
For citation: Karnuta G.G., Zinovieva S.Yu., Yurkova T.E., Kostyukevich O.I. Portal vein thrombosis in the patient with acute pancreatitis and chronic alimentary toxic hepatitis // RMJ. 2016. № 17. P. 1176–1180.
В статье представлен клинический случай тромбоза воротной вены
 Тромбоз воротной вены (ТВВ) – это процесс образования тромба вплоть до полной окклюзии просвета основного ствола и ветвей воротной вены с прогрессирующим нарушением кровотока в печени и ЖКТ. Прижизненные случаи тромбоза воротной вены впервые описали основоположники и корифеи русской медицины С.П. Боткин (1862) и Н.Д. Стражеско (1934) [1–3]. Среди зарубежных клиницистов первое описание ТВВ принадлежит Вalfur и Stewart (1868) на примере пациента со спленомегалией, асцитом и варикозно расширенными венами [1, 2]. К сожалению, четких статистических данных по данной патологии ни в нашей стране, ни за рубежом нет. По данным аутопсий, в США частота портальных тромбозов колеблется от 0,05 до 0,50% [4, 5]. В европейской популяции ТВВ обусловлено до 10% всех случаев портальной гипертензии, в то же время в развивающихся странах эта цифра достигает 40% [6, 7]. Частота ТВВ у больных циррозом печени (ЦП) и портальной гипертензией, по разным литературным данным, колеблется от 2 до 43% [4, 6]. При пересадке печени частота развития ТВВ варьирует от 2 до 26% [6]. Известно, что ТВВ часто возникает у больных гепатоцеллюлярной карциномой (до 30%). В 50% случаев причина остается неустановленной.
Тромбоз воротной вены (ТВВ) – это процесс образования тромба вплоть до полной окклюзии просвета основного ствола и ветвей воротной вены с прогрессирующим нарушением кровотока в печени и ЖКТ. Прижизненные случаи тромбоза воротной вены впервые описали основоположники и корифеи русской медицины С.П. Боткин (1862) и Н.Д. Стражеско (1934) [1–3]. Среди зарубежных клиницистов первое описание ТВВ принадлежит Вalfur и Stewart (1868) на примере пациента со спленомегалией, асцитом и варикозно расширенными венами [1, 2]. К сожалению, четких статистических данных по данной патологии ни в нашей стране, ни за рубежом нет. По данным аутопсий, в США частота портальных тромбозов колеблется от 0,05 до 0,50% [4, 5]. В европейской популяции ТВВ обусловлено до 10% всех случаев портальной гипертензии, в то же время в развивающихся странах эта цифра достигает 40% [6, 7]. Частота ТВВ у больных циррозом печени (ЦП) и портальной гипертензией, по разным литературным данным, колеблется от 2 до 43% [4, 6]. При пересадке печени частота развития ТВВ варьирует от 2 до 26% [6]. Известно, что ТВВ часто возникает у больных гепатоцеллюлярной карциномой (до 30%). В 50% случаев причина остается неустановленной.
Клиническая картина зависит от локализации и протяженности ТВВ, быстроты его развития и природы предрасполагающего заболевания печени [8]. ТВВ может быть острым или хроническим, но прогноз всегда серьезный и часто неблагоприятный, т. к. его исходами являются либо желудочно-кишечные кровотечения, либо прогрессирование портальной гипертензии [4, 9].
Острый тромбоз быстро приводит к смерти либо вследствие печеночной недостаточности, либо из-за развития инфаркта кишечника (с развитием перитонита, полиорганной недостаточности), либо массивного кровотечения [4, 10]. Сочетание ТВВ с тромбозом брыжеечных вен в основной массе случаев приводит к смерти пациента.
Процесс может быть хроническим, когда заболевание развивается постепенно, т. е. кровоток в воротной вене не прекращается полностью, а лишь несколько снижается из-за тромба, который со временем растет и в последующем закрывает просвет частично или полностью. При хроническом, медленно текущем процессе кровь из органов брюшной полости устремляется в обход воротной вены по портокавальным анастомозам [3, 11]. Хронический ТВВ чаще протекает по типу некоторых других заболеваний органов брюшной полости и трудно диагностируется.
Патогенез ТВВ до конца не ясен. Возникновение ТВВ, как и других венозных тромбозов, может быть объяснено триадой Вирхова, включающей следующие элементы:
– травма стенки вены;
– снижение скорости кровотока в воротной вене: вследствие сдавления сосуда извне опухолью, рубцами, при хронической сердечной недостаточности, констриктивном перикардите, синдроме Бадда – Киари (тромбоз печеночных вен);
– повышение свертываемости крови [10, 12, 13] и/или изменение соотношения ее клеточных элементов (при миелопролиферативных заболеваниях, антифосфолипидном синдроме, после спленэктомии, в послеоперационном периоде, особенно у онкологических больных: сопровождают воспалительные заболевания, отмечаются на фоне приема пероральных контрацептивов) [13–15].
ТВВ может возникать при таких заболеваниях и клинических состояниях, как ЦП, рак печени и поджелудочной железы, аппендицит, хронический панкреатит, хронические воспалительные заболевания кишечника (язвенный колит, болезнь Крона), холангит, при гематологических заболеваниях, обусловливающих повышение свертываемости крови (полицитемия) [6, 7, 15–17], травмы, ожоги, сепсис, беременность / послеродовый период, прием оральных контрацептивов, трансплантация печени. В отдельную группу риска по возникновению ТВВ можно отнести женщин, у которых в последнем триместре беременности или в родах развилась эклампсия, которая сопровождается ДВС-синдромом – свертыванием крови во всех кровеносных сосудах, не исключая воротную вену.
Каждый тромбоз имеет 2 стадии: организация тромба и его реканализация – разрушение части тромба и возобновление кровотока по вене. Исход тромбоза различен и может идти по двум путям. В случае мелкого тромбоза может произойти аутолиз тромба под действием протеолитических ферментов лейкоцитов. Крупные тромбы подвергаются процессу замещения соединительной тканью, т. е. организации тромба. По мере того как тромботические массы замещаются соединительной тканью, в них появляются щели или каналы, выстланные эндотелием, происходит так называемая реканализация тромба. Позже выстланные эндотелием каналы превращаются в сосуды, содержащие кровь, в таких случаях говорят о васкуляризации тромба, что нередко восстанавливает проходимость сосуда для крови. Однако организaция тромба не всегда заканчивается его канализацией и васкуляризaцией. Возможны обызвествление тромба, его петрификация; в венах при этом иногда возникают камни – флеболиты [2, 4, 12, 18, 19].
Из всего вышеизложенного следует, что ТВВ является актуальной медицинской проблемой, т. к. четких алгоритмов диагностики и профилактики данного заболевания в настоящее время не существует, невзирая на мощный арсенал современных диагностических возможностей.
В нашей клинике мы неоднократно лечили и лечим пациентов с различными поражениями печени, однако случай тромбоза портальной вены мы встретили впервые.
Пациент Б.В.Н., 1967 г. р. (49 лет). Поступил в гастроэнтерологическое отделение нашей клиники 25.07.2016 г. с направительным диагнозом: острый панкреатит, болевая форма. Хронический гепатит алиментарно-токсического генеза, высокой степени активности.
Жалобы при поступлении на общую слабость, боли в правом подреберье, околопупочной области, тошноту, потерю аппетита.
История настоящего заболевания: в анамнезе язвенная болезнь 12-перстной кишки, последнее обострение 1 мес. назад, лечился по месту жительства. Внезапное ухудшение самочувствия 15.07.2016 г. после погрешности в диете, когда появились интенсивные боли в эпигастральной области, правом подреберье, общая слабость. Самостоятельно принимал ибупрофен, боли уменьшились. Обратился к врачу. Амбулаторно выполнено УЗИ брюшной полости: признаки реактивного панкреатита. Госпитализирован для уточнения диагноза, лечения.
Эпидемиологический анамнез: в течение 3-х лет в эндемичные районы не выезжал, живет и работает в Москве. Контактов с профессиональными вредностями, химическими и бытовыми ядами не имел, лекарственных препаратов регулярно не принимал. Со слов пациента известно, что ранее злоупотреблял спиртными напитками.
Аллергические реакции, лекарственную непереносимость каких-либо препаратов отрицает.
Перенесенные заболевания: детские инфекции, ОРВИ.
Состояние при поступлении: удовлетворительное. Сознание ясное. Телосложение правильное, нормального питания (рост – 168 см, вес – 85 кг). Т тела – 36,7° С. Кожные покровы смуглые, отмечается иктеричность склер. Выраженные отеки стоп, голеней. Периферических отеков, варикозного расширения вен нижних конечностей нет. Перкуторный звук легочный. В легких дыхание везикулярное, хрипов нет. ЧДД – 16/мин. Область сердца визуально не изменена. Границы относительной тупости – в пределах нормы. Тоны сердца звучные, ритм правильный. ЧСС – 78 уд/мин. АД – 120/80 мм рт. ст. Язык влажный, обложен белым налетом. Живот при пальпации мягкий, болезненный в верхней половине живота, симметричный. Симптомов раздражения брюшины нет. Печень и селезенка не пальпируются.
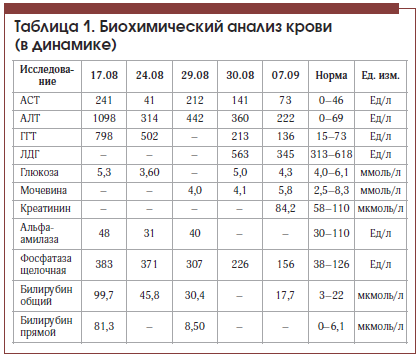
В отделении гастроэнтерологии у пациента выявлены высокий уровень трансаминаз: АлТ – 1098 Ед/л, АсТ – 241 Ед/л, щелочная фосфатаза – 383 Ед/л, ГГТ – 798 Ед/л, повышение уровня общего билирубина до 99,7 мкмоль/л (4 N), прямого – до 81,3 мкмоль/л (13 N). При этом альфа-амилаза – 48 Ед/л (в пределах нормы).
Диагноз пациента при поступлении был неясен. Проведены следующие обследования:
Анализ крови на ВИЧ, RW – не обнаружено.
Анализ крови на гепатиты: HBsAg, антитела к HCV – не обнаружено.
Анализ крови на белок и фракции – в пределах нормы.
Коагулограмма: все показатели коагулограммы при динамическом наблюдении оставались в пределах нормы.
Анализ мочи клинический – в пределах нормы.
Альфа-амилаза мочи: 114 (Норма: 0–700).
ЭКГ: синусовый ритм, ЧСС – 79 уд/мин. ЭОС – нормальная. Замедление внутрижелудочковой проводимости по правой ножке пучка Гиса. Признаки нагрузки на левый желудочек.
На рентгенограмме органов грудной клетки в 2-х проекциях легочные поля обычной пневматизации. Легочный рисунок не деформирован. Корни легких структурны. Тень сердца и аорты обычных формы и размеров. Синусы свободны.
УЗИ органов брюшной полости от 15.08.2016 г. (амбулаторно). Выраженный метеоризм. Желчный пузырь расположен в типичном месте, изогнут в области шейки, размеры – 7,8 × 2,1 см, стенка толщиной 0,3 см, содержимое гомогенное. Гепатикохоледох и внутрипеченочные желчные протоки не расширены. Ткань печени на видимых участках средней эхогенности, однородная, толщина правой доли – 13,2 см. Воротная вена – до 0,9 см. Поджелудочная железа в стандартном срезе, размеры: головка – 2,6 см, тело – 1,6 см, хвост – 2,6 см. Структура ее повышенной эхогенности, неоднородная, с участками сниженной эхогенности. Заключение: на момент исследования признаки реактивного панкреатита.
УЗИ органов брюшной полости от 19.08.2016 г. Желчный пузырь расположен в типичном месте, изогнут в шейке, размеры – 10,7 × 3,8 см, стенка толщиной 0,3 см, содержимое гомогенное. Холедох до 0,3 см, содержимое гомогенное. Внутрипеченочные желчные протоки не расширены. Ткань печени на видимых участках умеренно повышенной эхогенности, однородная, контуры ровные, четкие, толщина правой доли – 12,9 см, толщина левой доли – 9,0 см. Воротная вена – до 1,0 см. Желчные протоки долевые – до 0,5 см. Поджелудочная железа в стандартном срезе, форма обычная. Отмечается значительное диффузное утолщение паренхимы: головка – 3,3 см, тело – 1,6 см, хвост – 2,3 см. Контуры неровные, нечеткие, без признаков нарушения целостности. Паренхима гетерогенная, в области головы, по дорсальной поверхности гипоэхогенный участок размерами 2,2 × 1,7 см. Структуры железы дифференцированны, рисунок их нечеткий. Визуализированные фрагменты ГПП не расширены, стенки их с участками повышенной эхогенности. Признаков дополнительных организованных включений в проекции поджелудочной железы не выявлено. Селезенка размерами 8,9 × 3,7 см, структура ее средней эхогенности, однородная. Заключение: на момент исследования признаки диффузных изменений поджелудочной железы, наиболее выраженных в области головки, увеличения размеров желчного пузыря, признаки билиарной гипертензии.
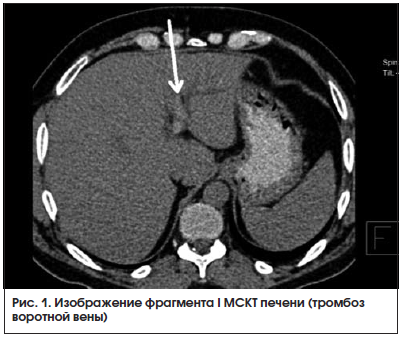
МСКТ органов брюшной полости от 22.08.2016 г. (рис. 1, 2): на серии аксиальных томограмм брюшной полости печень с четким и ровным контуром, в размерах не увеличена (транслобарный размер – 223 мм, КВР правой доли – 143 мм, ККР/ПЗР левой доли – 64/81 мм) и не выходит за край реберной дуги (при исследовании на выдохе). Паренхима печени однородной структуры, плотностью +49 – +53 HU. Внутрипеченочные желчные протоки не расширены. Холедох – до 5,6 мм. Желчный пузырь определяется в типичном месте, стенка его толщиной до 7 мм, слоистой структуры. В просвете пузыря рентгеноконтрастных конкрементов не определяется. Смежная паравезикулярная и параколическая клетчатка вдоль печеночного угла ободочной кишки инфильтрирована. V. porta – 16,3 мм. Начиная от уровня ее деления на правую и левую ветви, в проекции просветов последней и ее сегментарных вен в левой доле печени, на фоне выраженного отека и расширения перипортальных пространств определяются гиперденсные включения (до +81 HU – вероятно, тромботические массы). Между НПВ и портальной веной единичный лимфатический узел однородной структуры и с четкими контурами размерами 24 × 19 мм. Поджелудочная железа с четким и волнистым контуром, толщина ее в области головки 36 мм, тела – 28 мм, хвоста – 24 мм. Дольчатость строения выражена удовлетворительно, практически не определяется на уровне головки железы. Паренхима железы неоднородной структуры, плотностью +25 – +35 HU. Панкреатический проток не расширен (не визуализируется). Парапанкреатическая клетчатка умеренно инфильтрирована, отечна вдоль головки железы. Селезенка обычных размеров, структура ее паренхимы однородная. Надпочечники Y-образной формы, толщина их структур до 4 мм, с наличием участков локального утолщения до 8 мм без изменений характеристик паренхимы слева в области тела. Почки обычных размеров, расположены в типичном месте. Полостная система не расширена. Паренхима однородной структуры, толщиной до 23 мм на уровне средних сегментов, с наличием уплотнений в проекции верхушек пирамидок с обеих сторон. Конкрементов в проекции ЧЛС не выявлено. Паранефральная клетчатка фиброзно перестроена с обеих сторон. Мочеточники осмотрены на протяжении до устьев. Просветы их не расширены. Конкрементов в проекции просветов не определяется. Магистральные сосуды не расширены. Лимфатические узлы не увеличены (единичный узел 10 мм в диаметре определяется парааортально на уровне отхождения ВБА, остальные узлы до 4–6 мм в длиннике, с четким контуром, правильной округлой или овальной формы, однородной структуры и плотности). Свободной жидкости в брюшной полости не выявлено.
Заключение: КТ-картина не позволяет исключить тромбоз в системе портальной вены. Изменения поджелудочной железы соответствуют острому отечному панкреатиту с преимущественным поражением головки поджелудочной железы. Хронический холецистит. Нодулярная гиперплазия надпочечника слева.

МСКТ органов брюшной полости от 06.09.2016 г. (в динамике на фоне лечения): на серии аксиальных томограмм брюшной полости: печень прежних размеров. Паренхима печени однородной структуры. Смежная паравезикулярная и параколическая клетчатка вдоль печеночного угла ободочной кишки инфильтрирована. V. porta – 15,0 мм, в одной из сегментарных вен левой ветви, на фоне умеренного отека и расширения перипортальных пространств определяется единичное гиперденсное включение (до +48 HU – вероятно, тромботические массы). Между НПВ и портальной веной единичный лимфатический узел однородной структуры и с четкими контурами размерами 21 × 12 мм.
Поджелудочная железа прежних размеров и структуры. Паренхима железы неоднородной структуры. Панкреатический проток не расширен (не визуализируется). Парапанкреатическая клетчатка незначительно инфильтрирована вдоль головки железы. Магистральные сосуды не расширены. Лимфатические узлы не увеличены (единичный узел 10 мм в диаметре определяется парааортально на уровне отхождения ВБА, остальные узлы до 4–6 мм в длиннике, с четким контуром, правильной округлой или овальной формы, однородной структуры и плотности). Свободной жидкости в брюшной полости не выявлено.
Заключение: КТ-картина тромбоза в системе портальной вены с положительной динамикой. Хронический холецистит. При исследовании в динамике отмечаются значительное уменьшение количества тромботических масс в венах левой ветви портальной вены, умеренное улучшение денситометрических показателей паренхимы печени и поджелудочной железы с уменьшением размеров головки последней.
ЭГДС от 16.08.2016 г. Заключение: небольшая рубцовая деформация луковицы двенадцатиперстной кишки. Поверхностный гастродуоденит.
По результатам обследования в клинике был выставлен следующий диагноз:
Основной: острый панкреатит, болевая форма. Тромбоз воротной вены. Хронический алиментарно-токсический гепатит высокой степени активности.
Осложнения: синдром цитолиза, холестаза.
Сопутствующий диагноз: язвенная болезнь двенадцатиперстной кишки, ремиссия.
Пациент был переведен в хирургическое отделение, где осуществлялось дальнейшее лечение: диета ЩД 5; глюкозо-новокаиновая смесь + спазмолитики в/в капельно, платифиллин 0,2–2 мл в/м, р-р Рингера 500 мл в/в капельно, фамотидин 40 мг в/в капельно, эноксапарин 0,4 мл – по 0,4 мл п/к 2 р./сут, реополиглюкин 400 мл + гепарин 10 000 ЕД в/в 1 р./сут., панкреатин 10 000 Ед по 1 капс. х 3 р./сут.
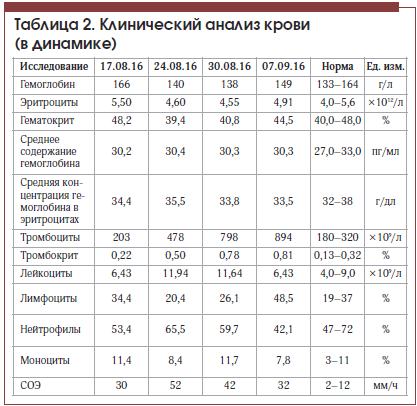
На фоне лечения в состоянии пациента отмечена положительная динамика: регрессировал болевой синдром в животе, уменьшилась общая слабость, улучшился аппетит, в анализе крови отмечено значительное снижение уровня трансаминаз, билирубина (табл. 1), по данным контрольной МСКТ отмечено значительное уменьшение количества тромботических масс в левой ветви портальной вены. Пациент был выписан в удовлетворительном состоянии под наблюдение гастроэнтеролога поликлиники. С учетом показателей тромбоцитов в серии анализов крови (табл. 2) пациенту показана консультация гематолога для уточнения генеза тромбоцитоза и диагноза эритремии.
Анализ данного клинического случая продемонстрировал, что у пациента с острым панкреатитом (с отеком головки поджелудочной железы), алиментарно-токсическим гепатитом, сопровождающимся холестазом, тромбоцитозом неуточненного генеза (возможно, дебют эритремии) развился ТВВ, который, безусловно, осложнил течение заболевания.
Диагностика ТВВ у данного пациента осуществлена благодаря полученным данным МСКТ на 2-й день пребывания в стационаре, что позволило начать адекватную терапию, включавшую антикоагулянты. Информативность КТ при данной патологии доходит до 85% и позволяет получить данные о состоянии стенок сосудов, характере и степени поражения печени (например, с формированием кавернозных узлов), показать протяженность тромбоза [9, 10].
Предотвращение развития ТВВ является сложной и нерешенной до конца проблемой. Профилактика этой крайне опасной патологии состоит в своевременном выявлении и лечении болезней, которые могут стать причиной ее возникновения (хронический панкреатит, хронические воспалительные заболевания кишечника: язвенный колит, болезнь Крона, цирроз и рак печени, поджелудочной железы), что позволит предотвратить неблагоприятные последствия, указанные выше, и снизить летальные исходы.
Тромбоз воротной вены

Кубанский государственный медицинский университет (КубГМУ, КубГМА, КубГМИ)
Уровень образования — Специалист
«Кардиология», «Курс по магнитно-резонансной томографии сердечно-сосудистой системы»
НИИ кардиологии им. А.Л. Мясникова
«Курс по функциональной диагностике»
НЦССХ им. А. Н. Бакулева
«Курс по клинической фармакологии»
Российская медицинская академия последипломного образования
Кантональный госпиталь Женевы, Женева (Швейцария)
«Курс по терапии»
Российского государственного медицинского института Росздрава
Бассейн печеночной вены может быть закупорен благодаря движению сгустков венозной крови при высоком уровне свертываемости. Тромбоз воротной вены печени обычно возникает на фоне самых разнообразных серьезных острых заболеваний. Это полностью относится к особенностям анатомии и физиологии венозного русла в частности – воротного участка. Особенности протекания патологии и лечение полностью соотносятся с анатомическими и физиологическими нюансами строения организма каждого пациента в индивидуальном порядке.
Немного анатомических подробностей
Прежде всего, основная особенность этого сосуда заключается в том, что он один из магистральных сосудов, забирающий возвратную кровь систем, расположенных за брюшиной, это многообразие непарных органов брюшной полости. Прежде всего, это:
- Желудочная стенка;
- Достаточно большая протяженность сегментов тонкого кишечника;
- Сосудистый бассейн, где более нежные и мелкие вены обслуживают отток крови от таких органов, как поджелудочная железа и селезенка.
При этом возникает приток загрязненной и обедненной кислородом крови к органу, где происходит фильтрация от присутствующих там обменных остатков, токсинов и отравляющих веществ.

Несколько слов о тромбозе
На сегодняшний день патология тромбоза системы воротной вены имеет значительно распространение, практически она ½ причин серьезных патологий печени. В современном мире органические поражения становятся все более частыми. Собственно это явление и его причины напрямую связаны с тем, что помимо разнообразных органических и физиологических нарушений, происходит не только загрязнение сосудов воротного русла вследствие физиологических проблем, но сюда присоединяются также и современные особенности жизни.
- Загрязнение природы;
- Потребление пищи, которая априори не может быть полезной и правильной;
- Значительные профессиональные вредности;
- Повышенный радиационный фон;
- Сложные экономические отношения в обществе;
Динамические кризисы финансовой системы приводят к тому, что происходит нарушение иннервации венозного русла, на фоне повышения свертывания крови. Более всего распространены подобные патологии в среде населения с ограниченными доходами, в странах с низким уровнем экономики, где кардинально нарушены условия санитарии, гигиены, быта, скудные маленькие жилища. Наиболее подвержены патологии сосудов печеночного русла, следующие группы населения:

- Государства в Латинской Америке, Африке, Юго-Восточной Азии;
- Новорожденные младенцы, люди преклонного возраста, требующие лечения;
- Люди, подверженные профессиональным и иным постоянным вредностям, когда лечение затруднено;
- Беременные, у которых выявлена опасность возникновения тромба. Особенно опасен диагноз, когда в последнем триместре вынашивания плода или при ведении родов может развиться эклампсия в сопровождении ДВС — синдрома. ДВС — это масштабное свертывание крови по всем кровеносным сосудам, в том числе в русле воротной вены.
Причины и следственная связь при возникновении
Тромбозные изменения в венозном русле может развиваться как следствие нарушенного течения крови в сосудах. Наиболее часто при тромбозе и обращении с теми или иными жалобами в лечебное учреждение, специалисты фиксируют следующие причины, вопрос нарушений в бассейне печеночных вен:
- Паразитарный занос, эхинококкоз тканей;
- Злокачественное перерождение тканей печени – развитие цирроза или ракового образования паренхимы;
- Тромбозные проблемы как причины традиционной язвенной болезни, тромбофлебит.
- Следствие панкреонекроза, онкологических процессов;
- Патологии, которым свойственна высокая свертываемость крови — лейкоз, врожденные печеночные патологии, заболеваниях, проявляющиеся повышением свертываемости крови.
- Острые инфекции, наиболее часты проявления тромбоза при лейшманиозе и эклампсии беременности.
- Возможное проявление тромбоза в перинатальном периоде;
- Специфическое свертывание крови у развивающегося плода;
- Оперативное вмешательство в сфере хирургии органов кишечного тракта и брюшной полости.

Классификатор патологии
При посещении доктора обычно специалист определяет классность и уровень патологического воздействия. Классификация зависит от того, какие особенности у той или иной формы патологии. Например, время возникновения тромбоза может обуславливать проявления следующего типа.
- Острое течение тромбоза в бассейне воротной вены часто заканчивается смертью пациента. Более чем в 95% — смертельный исход влекут локальный некроз или полное отмирание кишки, области, где расположена поджелудочная железа;
- Патология может развиваться достаточно медленно, постепенно, из-за неполного прекращения тока в венах. При затруднении оттока венозной крови по воротному сегменту, тот же процесс происходит посредством задействования анастомозов с нижней полой вены.
Симптоматика тромбоза в воротной вене
Клинические симптомы достаточно разнообразны, что напрямую зависит от того, какой является этиология окклюзии сосуда. В большинстве случаев признаки могут быть схожи даже с колитом. С течением времени и вследствие усиления влияния патологии на состояние гемостаза в бассейне портальной вены:
- Боль в животе интенсифицируется, проявляется ярко выраженный метеоризм;
- При отсутствии стула активно проявляются приступы рвоты в виде кофейной гущи, что является признаком кровотечения из венозного бассейна желудка и пищевода;
- Явление асцита, селезенка увеличена и раздута;
- Каловые массы черные, похожи на деготь;
- Воспалительный процесс в листках брюшины,
- Далее следует развитие смертельно опасного осложнения как разлитой гнойный перитонит.

Диагностические процедуры и выбор тактики
Комплекс лабораторных исследований состоит из общих лабораторных проб для определения уровня гемоглобина, количества красных кровяных телец, цветного коэффициента. Коагулограмма позволяет оценить протромбиновый коэффициент, определить время свертывания крови, более сложные — печеночная проба, биохимическое исследование мазков, индекс уровня липидов, другие более сложные методы позволяют отразить причины появления заболевания.
Огромный арсенал современных приемов, как то УЗИ, использование компьютерной томографии, МРТ дают четкую картину патологии, оценку симптоматики и места расположения тромбоза, его размер, интенсивность кровотока. Исследование пораженных вен при введении контрастного вещества – ангиография является наиболее точно определить не только расположение тромбоза или единичных крупных сгустков, их размеры, уровни изменения тока крови в области портальной вены.
В случае несвоевременного обращения в медицинское учреждение в течение небольшого промежутка времени проявляются достаточно серьезные осложнения, вплоть до летального исхода.
Выбор тактики лечения
Лечение тромбоза в бассейне печеночных вен может быть консервативным или оперативным. Консервативная терапия заключается в комплексе из антикоагулянтов прямого действия — гепарина или фраксипарина, которые после меняют на антикоагулянты косвенного действия, какими являются синкумар и неодикумарин. В обязательном порядке используются масштабные инфузии или уколы тромболитиков – фибринолизина, стрептокиназа и капельное или струйное введение реополиглюкина или физиологического раствора. Устранение гнойных процессов состоит в применении антибактериальных препаратов широкого спектра действия – меронема или тиенама. Дозы препаратов, которыми лечится тромбоз и схема их применения, другие особенности являются строго индивидуальными для каждого больного и это исключительно сфера деятельности лечащего врача.
Особенности хирургического метода в следующем. Он используется, если не достигнуто эффекта от консервативного лечения. Посредством инструментального вмешательства восстанавливается кровоток пораженных участков помимо воротного русла. Традиционное вмешательство проводится хирургом путем спленоренальной анастомозы в живот, что позволяет создать наилучший отток в область почечных вен, впадающих в область нижнего полого венозного бассейна помимо печени. Ее прогноз положителен в большинстве случаев.
Профилактические методы
Эта сторона вопроса не отличается от того, что могут предложить современные приемы предупреждения появления и развития данной патологии. Профилактика заключается в соблюдении принципов личной гигиены, отказе от вредных пристрастий и привычек, рациональном меню и правильное питание. Очень полезен нормальный образ активной жизни и занятия мало функциональным спортом, который не требует больших нагрузок
Источники: http://trombanet.ru/tromboz-vorotnoj-veny/, http://www.rmj.ru/articles/gastroenterologiya/Tromboz_vorotnoy_veny_u_pacienta_s_ostrym_pankreatitom_i_hronicheskim_alimentarno-toksicheskim_gepatitom/, http://cardioplanet.ru/zabolevaniya/sosudy/tromboz-vorotnoj-veny