Влияние эстрогенов на артериальное давление
Гормоны и артериальное давление
Причины вторичной гипертонии лежат в области нарушения работы эндокринной системы. Факторы внешней среды, которые влияют на тело человека — погодные условия, температурный режим, а также происходящие изменения в работе внутренних органов в процессе эволюции создали уникальную систему адаптации. Стресс и чувство опасности вызывают выброс в кровь гормонов, которые и вызывают как пониженное давление, так и повышенное.

Как связаны гормоны и АД?
Задача кровеносной системы — вовремя обеспечить доступ кислорода тому или иному органу. Для этого определенный сосуд сужается или расширяется. Происходит это благодаря рецепторам, расположенным в клетках тканей. Рецепторы реагируют на определенные гормоны, запуская нужный процесс. Регулирует процесс гипофиз, оказывая влияние на работу надпочечников, синтезирующих вещества, которые оказывают влияние на такие параметры:
- тонус сосудов, вызывая их резкое сужение,
- работу сердца, вызывая его учащенное биение.
Вернуться к оглавлению
Причины гипертонии гормонального происхождения
Причины гипертонии гормонального происхождения связывают с патологическими процессами, происходящими в гипофизе, щитовидной железе, в надпочечниках. Такие заболевания, как: феохромоцитома, синдром Кушинга, синдром Кона и тиреотоксикоз приводят к избыточному синтезу гормонов, способных сужать сосуды, влиять на частоту пульса, биение сердца и задерживать воду в организме. Итог — вторичная гипертония.
Гормоны, повышающие давление
Синтезируемые надпочечниками
Надпочечники состоят из коркового слоя и внутреннего мозгового вещества. Последнее вырабатывает адреналин, выброс которого учащает сердцебиение, сужает кровеносные сосуды и расширяет зрачки. Опухоль мозгового слоя надпочечников, феохромоцитома, провоцирует выброс адреналина и норадреналина. Это приводит к гипертоническому кризу с головной болью и учащенным сердцебиением.
В случае когда кортизол повышен, формируются заболевания — гиперкортицизм, синдром Кушинга и развивается сахарный диабет. Систолическое давление при этом повышено. Избыток другого гормона надпочечников — альдостерона вызывает синдром Кона или гиперальдостеронизм. Причина избыточного выброса альдостерона состоит в опухоли (чаще доброкачественной) или гиперплазии (разрастании тканей) надпочечника. Альдостерон накапливает воду и натрий в стенках сосудов и выводит калий. Это сказывается на работе сердечной мышцы и приводит к повышению АД.
Стероидные гормоны
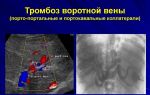
Путем ферментативной реакции из андрогенов тестостерона и андростендиона образуются стероидные гормоны — эстрогены. Называют их соответственно эстрадиол и эстрон, под контролем которых находится репродуктивная система. Они также воздействуют на работу сердечно-сосудистой системы, препятствуют развитию атеросклероза и способны повысить содержание тироксина Т4 в крови. Организм не всегда вовремя реагирует на повышение или понижение эстрогенов. Это объясняет причину повышенного АД в подростковом возрасте, «приливы» крови к голове, покраснение и повышенное потоотделение в период менопаузы. У мужчин избыток эстрогенов повышает давление и увеличивает тромбообразование.
Синтезируемые щитовидной железой
К гормонам, повышающим АД, относят гормоны щитовидной железы. Роль щитовидки в организме человека — хранить йод и синтезировать йодсодержащие гормоны, которые, в свою очередь, регулируют обмен веществ — тироксин Т4 (тетрайодтиронин) и трийодтиронин Т3. Принцип работы Т3 и Т4 следующий: в ответ на изменение в окружающей среде, когда резко холодает или увеличивается физическая нагрузка, человек подвергается эмоциональному стрессу, то щитовидная железа повышает уровень гормонов. Это приводит к приливу крови к поверхности тела и повышению температуры тела до 37 градусов. Повышается артериальное давление. Сердце стучит чаще. Кровеносные сосуды находятся в тонусе, артерии — сужены.
Тиреотоксикоз
Тиреотоксикоз, заболевание щитовидной железы, вызывающее избыточный синтез гормонов. Все положительные моменты, рассмотренные выше, приводят к отрицательным последствиям. Сердце и стенки сосудов, вынуждены работать при повышенном давлении. Таким образом, они быстрее изнашиваются. Появляется раздражительность, человек не может контролировать психо-эмоциональное состояние. Ускоряется обмен веществ.
Гормоны, понижающие давление
При возникновении большой кровопотери, повышении температуры окружающей среды и в ситуации недостатка кислорода уровень Т3 и Т4 должен быть снижен. Выжить в данных условиях — значит снизить артериальное давление и замедлить работу сердца. Снижение функции щитовидной железы ведет к гипотериозу. Недостаточный синтез тироксина и трийодтиронина приводит к гипотонии. Как следствие, нарушается работа головного мозга из-за недостаточного количества кислорода, поступающего в кровь. Работу сердца нарушает аритмия, брадикардия. Температура тела — в пределах 34,2—36,4. Опасное осложнение — микседематозная кома.
Необходимые анализы и лечение
При подозрении на гормонозависимую гипертонию врач назначает ряд анализов крови, мочи. Ультразвуковое исследование органов эндокринной системы не показывает в полной мере наличие заболеваний. В таблице приведены необходимые анализы для определения нарушение в работе эндокринной системы.
Артериальная гипертония у женщин в постменопаузе: современные возможности медикаментозной терапии в поликлинических условиях
В ПОМОЩЬ ПРАКТИЧЕСКОМУ ВРАЧУ Барт Б.Я., Бороненков Г.М., Беневская В.Ф.
Кафедра поликлинической терапии РГМУ
В последние годы предметом особенного внимания клиницистов стала артериальная гипертония, развивающаяся у женщин в менопаузальном периоде. Практически каждая женщина проводит треть Своей жизни в состоянии менопаузы и дефицита половых гормонов. Следует учесть, что естественная менопауза наступает обычно в возрасте 45-55 лет (в среднем в 48,2 года), то есть в период наибольшей социальной активности женщины, накопившей определенный жизненный и творческий опыт. Наступление менопаузы у достаточно большого числа женщин сопровождается возникновением многообразных вазомоторных, нервно-психических и эндокринно-обменных нарушений, ухудшающих качество жизни.
Многочисленными исследованиями клиницистов в этот период установлен факт увеличения частоты таких сердечнососудистых заболеваний как ИБС и гипертоническая болезнь. У 55-58% женщин повышение артериального давления хронически совпадает с наступлением половой инволюции.
Какова же взаимосвязь между менопаузой, независимо от того, является она физиологической или хирургической, и повышением артериального давления? Установлено, что наступление менопаузы характеризуется снижением уровня женских половых гормонов — эстрогенов и прогестеро-на, которые играют большую роль в регуляции сосудистого тонуса и артериального давления. Эстрогены воздействуют на имеющиеся в сосудистой стенке специфические рецепторы прловых гормонов и оказывают антипролиферативное влияние на гладкомышечные клетки сосудов, тем самым подавляя секрецию коллагена этими клетками. Кроме того, эстрогенам присущи эндотелий-зависимый и эндотелий-независимый сосудорасширяющие эффекты, улучшение функции эндотелия и подавление тока кальция через потенциал-зависимые кальцивые каналы. Прогестерон также принимает участие в регуляции тонуса артериол, действуя подобно антагонистам кальция. Наряду с этим, он снижает реабсорбцию натрия вследствие антиальдостеронового действия на уровне почечных канальцев, т.е., по существу обладает антиминералокортикоидным эффектом.
Таким образом, наступление менопаузы, для которой характерно резкое снижение уровня эстрогенов и прогестерона, способствует развитию артериальной гипертонии, определят особенности клинико-лабораторных проявлений и патогенеза гипертонической болезни у данной группы пациенток. Считается, что повышение артериального давления у женщин в постменопаузе обусловлено значительным повышением сосудистого сопротивления, о чем свидетельствует, в частности, наличие тесной положительной корреляционной связи между этими показателями. О значимости женских половых гормонов в развитии артериальной гипертонии говорит и такой факт. Установлено, что существует обратная корреляционная связь между уровнем прогестерона и общим периферическим сосудистым сопротивлением: чем ниже уровень прогестерона, тем выше сопротивление.
Возникающая артериальная гипертония у женщин данной группы характеризуется некоторыми особенностями. У значительного числа пациенток повышена чувствительность к хлористому натрию и при избыточном его употреблении появляется или усиливается отечность лица и рук (у 55%), значительно повышается уровень артериального давления (у 31%). Артериальная гипертония у женщин в постменопаузе достаточно часто сочетается с избыточной массой тела. Весьма характерны инсулинорезистентность периферических тканей и гиперинсулинемия, которые являются патогенетической основой метаболического сердечно-сосудистого синдрома: артериальной гипертонии, ожирения, инсулинонезависимого сахарного диабета и дислипидемии. Кроме того, у женщин в постменопаузе, особенно при наличии артериальной гипертонии, более высокая распространенность гипертрофии миокарда левого желудочка по сравнению с мужчинами того же возраста. Поэтому женщины в постменопаузе относятся к группе высокого риска развития сердечно-сосудистых заболеваний и осложнений. Одним из существенных и значимых факторов риска, безусловно, является артериальная гипертония.
В настоящее время клиницисты едины в том, что всем пациентам с артериальной гипертонией, включая женщин в постменопаузе, необходимо назначение антигипергензивной терапии. Теоретически можно предположить, что в принципе для лечения повышенного артериального давления у этой категории пациенток возможно назначение антигипертензивного препарата из любой группы средств (при отсутствии противопоказаний), применяемых приданной патологии. Однако, практические врачи пока не имеют однозначного ответа на вопрос о том, какой антигипергензивный препарат или препараты являются наиболее показанными и адекватными при артериальной гипертонии у женщин в постменопаузе.
Тактика ведения женщин с артериальной гипертонией в постменопаузе ничем не отличается от таковой, которой необходимо придерживаться у всех пациентов с наличием данного клинического синдрома. Важное место в ней должны занимать вопросы немедикаментозной терапии, ибо, как было отмечено выше, у этой категории пациенток имеются выраженные метаболические расстройства, нарушения обмена натрия. Поэтому назначение низкокалорийной диеты пациенткам с избыточной массой тела может привести к снижению веса, артериального давления, положительно сказаться на таких сопутствующих факторах риска как инсулинорезистентность, сахарный диабет, гиперлипидемия, гипертрофия миокарда левого желудочка. Весьма желательно, с многих точек зрения, повышение физической активности, используя для этой цели разнообразные, доступные методы и средства: обычную ходьбу, плавание, занятия лечебной гимнастикой, на тренажерах и др.
Одновременно с немедакаментозной терапией необходимо назначение антигипертензивных препаратов.
Перед освещением собственно вопросов антигипергензивной терапии, следует отметить следующее. Возлагавшиеся определенные надежды на назначение заместительной гормональной терапии с целью возможного положительного воздействия на артериальное давление, не оправдались. Результаты наблюдений большинства клиницистов свидетельствуют о том, что этот вид терапии не оказывает благоприятного влияния на течение гипертонической болезни. Более того, 9% гинекологов наблюдали не снижение, а повышение артериального давления. Необходимо учитывать и такие факты. Во-первых, у нас в стране заместительную гормональную терапию получает только 1% женщин, нуждающихся в ней, во-вторых, у части пациенток имеются противопоказания к ее назначению. Поэтому наличие артериальной гипертонии у женщин в постменопаузе является основанием для назначения антигипертензивных препаратов на фоне соблюдения принципов немедикаментозной терапии.
Повторяем, что при артериальной гипертонии у женщин в менопаузальном периоде можно назначать любой антигипертензивный препарат, если нет прямых противопоказаний, каждой группы в виде моно- или комбинированной терапии. В качестве второго препарата, усиливающего гипотензивный эффект, как правило, используется гид-рохлортиазид (гипотиазид). В литературе имеется относительно небольшое число сообщений, посвященных специально лечению гипертонии у данной категории женской популяции. Чаще всего для этой цели используются диуретики: арифон и арифон-ретард, кардиоселективные бета-адреноблокаторы: атенолол, бетаксолол (локрен), в меньшей степени — бисопролол. Практически отсутствуют данные, за исключением собственных, о применении сверхселективного бета-один адреноблокатора небиволола. Что касается ингибиторов АПФ, то в подавляющем большинстве сообщений приводятся данные об использовании моэксиприла и в единичных — фозиноприла (моноприла). Назначение антагонистов кальция в виде пролонгированных дигидропиридиновых препаратов (норваск, плендил, кордафлекс-ретард) вполне возможно, но следует помнить о том, что у части пациенток они могут вызывать появление отеков на ногах или способствовать их усилению. Стали появляться отдельные сообщения о лечении артериальной гипертонии у женщин в менопаузе препаратами из группы ингибиторов рецепторов ангиотензина II (вальсартан, лосартан). Нами накоплен собственный опыт длительного амбулаторного лечения артериальной гипертонии у женщин в менопаузе препаратами моэксиприл, фозиноприл и небиволол. О клинической эффективности, гемодинамических параметрах и безопасности применяемых препаратов судили на основании общепринятых методов (клинический статус, измерение артериального давления офисным методом и в течение суток, ЭКГ, ЭхоКГ, биохимические параметры, дающие представление о состоянии функции печени, почек, липидного и углеводного обмена). Клинический эффект каждого из назначаемых препаратов был приблизительно одинаков. При монотерапии моэксиприлом, фозиноприлом и небивололом он равнялся, соответственно, 78,6, 77,8 и 76,7%. При комбинировании этих препаратов с гидрохлортиазидом (12,5 мг в сутки) эффект был равен, соответственно, 85,7, 88,9 и 86,7%.
Гипотензивная эффективность каждого из применявшихся препаратов, выявленная с помощью клинического измерения давления, была подтверждена результатами суточного измерения последнего. Проведенные исследования и полученные результаты показали, что все три препарата при длительном применении улучшали суточный профиль артериального давления, примерно в равной степени изменяя степень ночного снижения давления и увеличивая долю пациенток с нормальным профилем.
Полученные нами при применении небиволола данные четко и достоверно указывали на существенное снижение ОПСС к концу лечения, по сравнению с исходным его уровнем. Этот факт подтверждает вазодилатирующее действие препарата и отличает его от классических бета-адреноблокаторов.
Известно, что к требованиям, предъявляемым к антигипертензивному препарату, относится его способность в процессе лечения вызывать регрессию гипертрофии левого желудочка, которая оценивается по толщине миокарда (межжелудочковая перегородка и задняя стенка), массе миокарда и индексу массы миокарда. Назначение каждого из препаратов благоприятно сказалось, правда, в разной степени выраженности, на этом важном в практическом плане показателе.
С практической точки зрения было существенным отсутствие неблагоприятного воздействия моэксиприла, фозиноприла и небиволола на показатели липидного и углеводного обмена, что позволяет сделать заключение о том, что эти препараты могут назначаться женщинам в менопаузе с артериальной гипертонией и метаболическим синдромом.
К числу положительных свойств небиволола следует отнести его антиишемический и антиангинальный эффект. Мы в этом убедились, наблюдая наших пациенток, имевших ИБС в виде стенокардии напряжения. У всех у них в процессе применения полностью исчезли клинические проявления грудной жабы. Наши наблюдения подтвердили имеющиеся сведения единичных клиницистов об отсутствии отрицательного воздействия небиволола на показатели функции внешнего дыхания. Это качество препарата также имеет практическую значимость, ибо он может назначаться пациенткам, имеющим одновременно с артериальной гипертонией и хронические обструктивные заболевания легких.
Все три препарата показали хорошую клиническую переносимость. У единичных пациенток применение ингибиторов АПФ вызывало появление сухого кашля, не потребовавшего отмены препаратов. Не отмечалось каких-либо серьезных эффектов и при лечении небивололом.
Влияние эстрогенов на организм женщины
Эстрогенами называют женские половые гормоны, большая часть которых производится в яичниках. Отвечают они за подготовку организма к зачатию и нормальное протекание беременности. Часть из них, что синтезируется в надпочечниках, ответственна за формирование у девочек вторичных половых признаков (фигуры, скелета) ещё до наступления менструального цикла. Как только начинаются месячные, концентрация эстрогенов в крови резко повышается и возвращается на исходные позиции уже после климакса.
Характеристика гормона
Под термином «эстрогены» подразумевают несколько видов стероидных женских половых гормонов, основными из которых являются эстрадиол, эстриол и эстрон. Преобразуются они под влиянием ферментов из мужских половых гормонов, андрогенов, которые образуются в результате определенных реакций из холестерина.
Наиболее активным гормоном является эстрадиол: именно он преобладает в организме женщины в репродуктивный период. Эстрон является промежуточным звеном во время преобразования тестостерона в эстрадиол. Эстриол считается гормоном беременности, поскольку он улучшает кровообращение в сосудах матки, снижает их сопротивление и способствует развитию молочных протоков во время роста малыша в утробе.
Во время беременности количество эстриола в крови повышается, поскольку его в огромном количестве начинает вырабатывать плацента, а затем – печень малыша. Поэтому анализ на количество эстриола позволяет судить о возможных проблемах в развитии ребенка в утробе матери.

Наибольшая концентрация эстрогенов в организме женщины фиксируется в первую половину менструального цикла. В это время внешняя оболочка фолликула, в котором зреет яйцеклетка, начинает производить эстрадиол, сигнализирующий организму о необходимости начать подготовку к беременности: под их влиянием матка начинает утолщать эндометрий (внутреннюю слизистую оболочку), чтобы зародыш смог закрепиться на стенке. К моменту овуляции, когда созревшая яйцеклетка покинет фолликул, толщина эндометрия должна составлять не менее сантиметра.
После того как фолликул разрывается, и яйцеклетка начинает двигаться к матке, вместо него образуется желтое тело, которое начинает производить гормон прогестерон и незначительное количество эстрадиола, поэтому в этот период количество эстрогенов невысоко. Если происходит зачатие, желтое тело некоторое время остается и продолжает синтезировать нужные для развития малыша гормоны. Когда плацента полностью формируется, желтое тело рассасывается, а за выработку эстрогенов и других гормонов отвечает плацента.
В незначительном количестве эстрогены присутствуют и у мужчин. В мужском организме они отвечают за правильную работу нервной, сердечно-сосудистой системы, улучшают память, поддерживают в норме уровень холестерина, из которого вырабатывается тестостерон и другие андрогены.

Основные функции
Воздействовать на организм эстрогенам удается через рецепторы, которые находятся на клетках-мишенях различных органов тела. Если говорить о влиянии эстрогенов на организм женщины, нужно упомянуть о том, что прежде всего они способствуют развитию матки, маточных труб, влагалища, стромы и протоков молочных желез.
Именно под влиянием этих гормонов во время сексуального акта увеличивается выделение слизи у женщин, которая создаёт оптимальную среду для сперматозоидов и оплодотворения. Если зачатия не происходит, в конце цикла они способствуют отторжению эндометрия, что приводит к кровотечению (месячным).
Активно участвуют женские половые гормоны и в формировании фигуры. Прежде всего, они влияют на формирование скелета, отложение подкожно-жировой клетчатки в типичных для женщины местах (ягодицы и молочные железы), способствуют пигментации кожи вокруг сосков и в области половых органов, отвечают за рост и закрытие эпифизов длинных трубчатых костей.
 Под влиянием эстрогенов в крови повышается количество тироксина (гормона щитовидной железы), меди, железа. Также они способствуют свертываемости крови, снижают уровень «плохого» холестерина, снижая вероятность развития атеросклероза. Оказывает влияние эстрадиол и на работу сердечно-сосудистой системы, нормализирует артериальное давление, вместе с кальцитонином и некоторыми другими гормонами регулируют обмен кальция и способствуют его поглощению костной тканью.
Под влиянием эстрогенов в крови повышается количество тироксина (гормона щитовидной железы), меди, железа. Также они способствуют свертываемости крови, снижают уровень «плохого» холестерина, снижая вероятность развития атеросклероза. Оказывает влияние эстрадиол и на работу сердечно-сосудистой системы, нормализирует артериальное давление, вместе с кальцитонином и некоторыми другими гормонами регулируют обмен кальция и способствуют его поглощению костной тканью.
Принимают женские половые гормоны участие в работе нервной системы, поэтому от их колебания в крови нередко зависит настроение женщины. Способствуют умственной деятельности, поэтому при повышении их концентрации нередко фиксируется более четкое и быстрое мышление.
Отклонения от нормы
Организм под влиянием эстрогенов нормально функционирует лишь в том случае, если их уровень находится в пределах нормы. Если расшифровка анализов показала дефицит или слишком высокую концентрацию женских гормонов, это означает, что в организме произошел сбой. Насколько он серьезный, покажут дополнительные обследования.
У мужчин высокий уровень эстрогенов способствует формированию фигуры по женскому типу, у женщин вызывает сбои менструального цикла, высока вероятность бесплодия. Среди симптомов, что сигнализируют о высокой концентрации эстрогенов, выделяют увеличение артериального давления, ожирение, нарушение обмена веществ, боли в грудной клетке, отеки, мигрени, возможно тромбообразование.
 Иногда может наблюдаться облысение, кожная сыпь. Повышенная концентрация эстрогенов негативно влияет на нервную и пищеварительную системы: человек становится раздражительным, страдает бессонницей, возможна рвота, тошнота.
Иногда может наблюдаться облысение, кожная сыпь. Повышенная концентрация эстрогенов негативно влияет на нервную и пищеварительную системы: человек становится раздражительным, страдает бессонницей, возможна рвота, тошнота.
Среди причин, которые вызывают повышенный уровень эстрогенов, специалисты выделяют нарушение работы эндокринной системы, особенно негативно влияют проблемы с гипофизом или гипоталамусом, а также нарушения в работе щитовидной железы или надпочечников. Иногда свидетельствует о развитии злокачественной или доброкачественной опухоли в репродуктивной системе или в головном мозге.
Также высокая концентрация эстрогенов может быть вызвана неправильным приемом гормональных препаратов или контрацептивов. Иногда в повышении эстрогенов виновато неправильное питание (например, если в рацион входит слишком много жирного мяса, бобов, пива).
Симптомами пониженного уровня эстрогенов являются мигрени, учащенное сердцебиение, повышенная потливость, головокружение, чувство слабости, проблемы со сном. Возможно снижение аппетита и массы тела. Сказывается дефицит эстрогенов и на сексуальной жизни: снижается половое влечение, у женщин наблюдается излишняя сухость влагалища по время полового акта.
Понижение количества эстрогенов у женщин всегда происходит во время климакса, может быть спровоцировано врожденными пороками. Дефицит женских половых гормонов может быть вызван неправильным рационом, резкой потерей веса, нехваткой в организме витаминов С, В, Е.
Необходимое лечение
Если вовремя не обнаружить причину и не принять меры, нехватка эстрогенов может спровоцировать атрофию матки, молочных желез, бесплодие. Поскольку эстрадиол влияет на усвояемость кальция костной тканью, дефицит гормона может спровоцировать остеопороз (заболевание скелета, характеризующееся снижением плотности костей).
Схема лечения во многом зависит от недуга, который спровоцировал гормональные сбои в организме. При обнаружении опухоли может понадобиться операция, при заболевании органа репродуктивной системы обычно назначают гормональные препараты. Если отклонение уровня гормонов от нормы спровоцировало неправильное питание или диета, меню надо пересмотреть. Обязательно нужно во время лечения отказаться от курения, спиртных напитков, свести к минимуму употребление кофе.
При отсутствии серьезного недуга, привести уровень эстрогенов в норму помогают занятия спортом. Специалисты рекомендуют бегать по утрам или заниматься аэробикой, шейпингом, танцами, плаваньем. Если здоровье не позволяет выполнять активные упражнения, их можно заменить пешими прогулками.
Источники: http://etodavlenie.ru/dav/bolezni/gormony-i-davlenie.html, http://medi.ru/info/11631/, http://ogormonah.ru/gormony/estrogenyi.html