Язвенный тромбофлебит нижних конечностей
Хирургическое лечение тромбофлебита нижних конечностей
Тромбофлебит относится к заболеваниям кровеносных сосудов. В результате патологии происходит воспаление венозных стенок с образованием в них тромбов. В итоге кровоток замедляется или вовсе прекращается. Чаще происходит воспаление поверхностных вен, но возможно поражение и глубоких сосудов. Это заболевание считается осложнением варикозной болезни и хронической венозной недостаточности, когда часть пораженного сосуда закрывается сгустком крови. Серьезная патология может перейти в хроническую форму, прогрессировать и при отсутствии терапии, которая должна осуществляться в соответствии со стандартом лечения тромбофлебита нижних конечностей, провоцировать различные осложнения.
Причины заболевания
Тромбофлебит появляется только в случае одновременного действия следующих трех факторов, причем один из них всегда выражается сильнее других:
- Повреждение стенок вены. Это происходит в связи с неосторожными действиями медицинского персонала во время хирургических операций, введения концентрированных лекарственных средств, при установке катетеров.
- Замедленный кровоток в вене. Этому способствует длительный постельный режим, сдавливание конечности (гипс, тугая повязка, травмы, сердечная недостаточность).
- Повышенная свертываемость крови. Она бывает врожденной при нормальной работе кровеносной системы. К приобретенным причинам относятся инфекционные болезни с повышенной температурой тела, нарушение обменных процессов, бессистемное употребление гормональных контрацептивов, заболевания печени, различные злокачественные опухоли.
Как распознать болезнь?
Существуют две формы течения тромбофлебита нижних конечностей:
- Острая. Развивается быстро, неожиданно для человека и без видимых причин. В некоторых случаях болезнь появляется после полученной травмы, длительного предохранения контрацептивами, но чаще всего, как осложнение варикозной болезни. При удовлетворительном общем состоянии появляются следующие характерные симптомы: боль, возникающая по ходу вены, плохая подвижность конечности, увеличивающаяся краснота кожных покровов, повышенная температура на участке поврежденной дермы, уплотнение и болезненность при пальпации вены.
- Хроническая. Это коварное заболевание продолжительное время может себя никак не проявлять. Однако в определенный момент симптомы становятся похожими на острую форму. После их купирования болезнь переходит в стадию ремиссии до нового обострения. Сформировавшийся тромб закупоривает сосуд, в результате чего наступает нарушение венозного кровообращения, что провоцирует возникновение язв. Кроме того, происходит расширение поверхностных вен для увеличения тока крови, которая не может проходить по поврежденному внутреннему сосуду. Госпитализация с этой формой заболевания проводится только в период обострения. В остальное время пациент наблюдается у врача-флеболога.
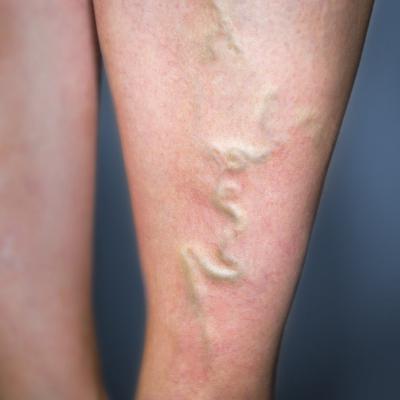
Вены, пораженные заболеванием, отличаются от расширенных тем, что полностью отсутствует покраснение, болезненность и повышенная температура. Кроме того, в горизонтальном положении они уменьшаются в объеме, так как кровь начинает течь по более глубоким сосудам.
Постановка диагноза
Для диагностики тромбофлебита нижних конечностей проводятся следующие обследования:
- Визуальный осмотр конечностей – определяются внешние симптомы заболевания.
- Флебография – рентгенологическое исследование вен.
- Анализы крови — общий (повышенные показатели СОЭ, концентрации фибриногена и C-реактивного пептида), коагулограмма (увеличенная свертываемость крови), Д-димера (повышенные показатели при острой форме заболевания).
- Ультразвуковое обследование – определяют пораженные участки ткани.
- Флебосцинтиграфия – исследуется кровоток с помощью контрастного вещества.
- Ультразвуковая допплерография – определяет направление и скорость кровотока.
- МРТ и компьютерная томография – дополнительные исследования, если возникают сомнения при постановке диагноза.
При правильной диагностике и раннем выявлении симптомов и причин возникновения тромбофлебита нижних конечностей лечение даст положительный эффект.
Терапия тромбоза поверхностных вен
В этом случае показано лечение отдельных симптомов заболевания. Используются компрессы с согревающим эффектом. Больному рекомендуется постоянное ношение компрессионных чулок или бинтование конечностей эластичным бинтом. Для приема внутрь прописывают НПВС. Используют мази и гели для снижения воспаления и уменьшения боли. В обязательном порядке назначается аспирин для разжижения крови и профилактики образования тромбов. Лечение тромбофлебита вен нижних конечностей народными средствами также возможно. При локализации тромбофлебита в паховой области существует вероятность его перемещения в глубокую вену, так как в этой зоне происходит объединение тех и других сосудов. В этом случае лечить придется уже глубокие вены.
Медикаментозное лечение тромбоза глубоких вен
При данной терапии используют препараты, снижающие свертываемость крови и препятствующие образованию тромбов, называемые антикоагулянтами. Не осложненный тромбоз лечится около трех месяцев.

В случае осложнений курс лечения тромбофлебита нижних конечностей внутренних глубоких вен устанавливается индивидуально и продолжается он дольше. После хирургического вмешательства и различных травм больному антикоагулянты противопоказаны из-за большого риска кровотечений. В таких случаях назначается другая терапия.
Препараты, используемые для лечения глубоких вен нижних конечностей
Для терапии прописывают следующие препараты:
- Мазь «Гепариновая». Она обладает обезболивающим и противовоспалительным действием, а также мешает образованию тромбов и не затрудняет процесс свертываемости крови. Мазь втирают в поврежденный участок или наносят на бинт и его фиксируют. Курс длится две недели.
- Нестероидные противовоспалительные мази «Индовазин», «Диклофенак», «Нурофен» обезболивают и препятствуют воспалению.
- Антикоагулянты «Стрептокиназа» и «Гепарин» препятствуют свертываемости крови, способствуют растворению тромбов и очищают сосуды. Инъекцию делают внутривенно в стационаре под наблюдением врача.
- Нестероидные противовоспалительные таблетки для лечения тромбофлебита нижних конечностей – это «Ортофен», «Индометацин», «Бутадион». Они снимают воспаление и боль в глубоких тканях. Противопоказаны пациентам с язвой желудка. Курс лечения до двух недель.
- Ангиопротекторы «Докси-Хем» и «Троксерутин» укрепляют стенки вен, повышают их тонус и снижают проницаемость капилляров. При терапии уменьшаются отеки и воспаление. Курс длится в течении недели.

Лечение острого тромбофлебита глубоких вен нижних конечностей проводится в больнице в связи с большой вероятностью отрыва тромба.
Физиотерапевтические процедуры
Для лечения тромбофлебита в дополнение к основной терапии подключают физиотерапевтические процедуры, помогающие ускорить выздоровление. Для этого применяется:
- Магнитотерапия. Воздействие переменным магнитным полем на пораженную поверхность конечности в течение трети часа ежедневно проявляется легким чувством тепла. Курс лечения составляет около 15 дней. Глубоко проникая в ткани, магнитное поля снимает воспаление и сильную боль. Лечение тромбофлебита нижних конечностей этим методом позволяет улучшить свойства крови, уменьшить отечность.
- Электрофорез. Лекарственные средства через дерму (под воздействием электрического тока) вводятся в организм. В результате тромбы начинают рассасываться, воспаление идет на спад. Процедура длится четверть часа. Манипуляцию проводят ежедневно в течение двух недель.
- Ультравысокочастотная терапия (УВЧ). Воздействуя на поврежденную область нижних конечностей, она уменьшает отечность, улучшает рассасывание тромба и отток лимфатической жидкости, приостанавливает воспаление. Продолжительность лечение тромбофлебита нижних конечностей аппаратом УВЧ составляет десять минут.
- Парафиновые аппликации. Особенно часто назначают такую процедуру пациентам, у которых могут появиться трофические язвы. Она способствует укреплению сосудов, налаживает кровообращение в конечностях и обменные процессы в дерме. При остром течении заболевания парафин не используют. Продолжительность процедуры 30 минут, число сеансов до 20.
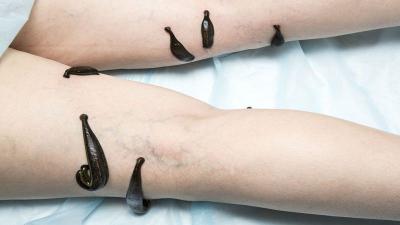
- Гирудотерапия или лечение пиявками тромбофлебита нижних конечностей. В кровь больного при укусе выделяются особые вещества, которые уменьшают свертываемость крови, ликвидируют спазмы сосудов и увеличивают кровоток.
Хирургические операции
Оперативное вмешательство проводят через маленький разрез, длина которого составляет примерно сантиметр. Операция считается малотравматичной и проводится с использованием рентгенотелевидения. Хирургическое лечение показано в следующих случаях:
- прогрессирующий тромбофлебит;
- острый тромбоз;
- угроза тромбоэмболии легочной артерии;
- отрыв тромба и передвижение его к зоне соединения поверхностных и глубоких вен.
Операцию проводят, когда пациент не может проходить медикаментозное лечение из-за аллергических реакций или имеет противопоказания к применению необходимых препаратов. В таких случаях прогноз и лечение симптомов тромбофлебита нижних конечностей хирургическим методом самый благоприятный. Кроме этого, существует и ряд противопоказаний такому лечению, к ним относится:
- запущенная стадия заболевания;
- сложные недуги сердца;
- воспалительные заболевания ног (экзема, рожа);
- беременность;
- преклонный возраст.
Операция проводится под спинальным наркозом, ее продолжительность около трех часов. В послеоперационный период больной находится в стационаре до пяти дней.
Виды хирургического вмешательства
На практике применяют разные виды оперативного лечения, к ним относятся:
- Прошивание нижней полой вены. Такое хирургическое лечение тромбофлебита нижних конечностей показано при нескольких тромбах в глубоких венах, неоднократного образования сгустков, которые нельзя удалить катетером. Вена прошивается и накладывается специальный зажим так, что остаются узкие просветы, по которым кровь может проходить, не пропуская сгустки. В результате этой операции кровоток в вене ухудшается.
- Установка металлического кава-фильтра. Операцию проводят в профилактических целях, чтобы не допустить тромбоэмболии, когда у больного имеется крупный сгусток крови, а он не переносит антикоагулянтную терапию. В нижнюю полую вену вставляют фильтр, который пропускает кровь, но не дает проходить тромбам.
- Эндоваскулярная катетерная тромбэктомия. Такое лечение тромбофлебита нижних конечностей применяется после неэффективной терапии препаратами, при онкологии и повышенном риске тромбоэмболии. Для этого в вену вводят катетер, при помощи которого сгусток извлекается или дробится. После операции восстанавливается нормальный кровоток, но возможны рецидивы.

Иногда приходится комбинировать виды операций или удалять часть поврежденной вены. Действия хирурга зависят от результатов обследования, места нахождения тромба и состояния вен. В послеоперационный период рекомендуется носить компрессионные чулки, чтобы избежать рецидива.
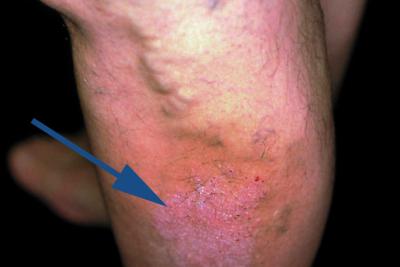
Лечение тромбофлебита нижних конечностей и трофической язвы
Появление трофических язв свидетельствует о длительном нарушении кровотока. От этого портится не только эстетический вид ног (отчего страдают особенно женщины), но и существенно ухудшается общее состояние человека. Язвы плохо поддаются лечению, в них часто попадает инфекция. Они вызывают дискомфорт и массу комплексов, требуют тщательного ухода, а порой и оперативного лечения. Трофическая язва – это не самостоятельное заболевание. Она возникает вследствие хронической венозной недостаточности в месте тромбофлебита. Перед образованием язвы появляется отек, кожа краснеет и сильно зудит. Больной расчесывает кожу, появляется жидкость. Чаще всего раны возникают на стопе или голени. Они могут быть одиночными и множественными, разной формы и размеров. Язва представляет собой гнойную рану с плотными краями, из которой появляется неприятный запах и сочиться жидкость. Лечение язвы при тромбофлебите нижних конечностей проводится в стационаре. После диагностики врач назначает комплексное лечение как основного заболевания, спровоцировавшего язвы, так и его последствий. Для этого используется:
- Эластичная компрессия. Это простой и действенный метод. Больную конечность бинтуют эластичным бинтом и надевают компрессионное белье.
- Медикаментозное лечение. Назначаются лекарства, препятствующие появлению тромбов и способные разжижать кровь. Проводится лечение фибринолитиками, которые содействуют растворению сгустков крови, являющихся основной причиной появления язв. Для обеззараживания ран применяют местные антибиотики, а для их заживления используют витамины группы B и A.
- Озоновая терапия. Такая процедура при лечении тромбофлебита нижних конечностей очищает раны от гнойных выделений, уничтожает бактерии и способствует заживлению. Озон используют как для наружного применения, так и вводят вместе с физраствором в вену.
- Массаж и физиопроцедуры. Для этого проводят лимфодренажный массаж. Он усиливает кровообращение, ускоряет обмен веществ, уменьшает отеки, тренирует венозные клапаны, ускоряет рассасывание сгустков крови. При физиотерапии используют для лечения свойства электрического тока и магнитного излучения. Такие процедуры часто назначают при хроническом течении болезни и в период восстановления.
- Местное лечение. На поверхность трофических язв накладывают мази с противовоспалительным, антибактериальным и заживляющим действием. Раны промывают раствором фурацилина, отварами трав, обрабатывают перекисью водорода. Используют «Мазь Вишневского» для очищения раны, «Ируксол» – для заживления, «Троксевазин» и «Троксерутин» – для восстановления кровообращения, «Левомиколь» — для обеззараживания язвы.
- Диета и лечение тромбофлебита нижних конечностей. Рекомендуется употреблять больше растительной пищи, ограничить прием жирных продуктов, чаще есть чеснок, лук, оливковое масло, тыкву, дыню, укроп, цитрусовые, овощи и фрукты красного цвета. Они разжижают кровь.
- Хирургическое вмешательство. После использования всех вышеперечисленных методов лечения, но без достижения желаемого результата, назначают операцию. В результате тромб удаляется и проводится восстановительная терапия.
Лечение тромбофлебита нижних конечностей при беременности
Во время вынашивания ребенка риск развития болезни увеличивается вследствие изменений в венозной системе за счет:
- возрастания объема циркулирующей крови;
- гормональных изменений;
- увеличения веса;
- уменьшения физической активности;
- роста матки.
Кроме того, риск тромбоза увеличивается, если присутствуют следующие факторы:
- возраст более 35 лет;
- венозная недостаточность до беременности;
- не первая беременность;
- заболевания легких, сердца или артрит;
- длительный токсикоз;
- многоплодная беременность;
- инфекционные болезни.

Тромбофлебит не сказывается на развитии плода и рождении ребенка, но может оказать негативное влияние на здоровье матери. За сутки перед родами необходимо прекратить прием всех медикаментов, которые разжижают кровь. А во время родовой деятельности и в послеродовой период использовать эластичные бинты, делать специальные упражнения для предупреждения тромбофлебита. Проявление симптомов и диагностика заболевания у беременных ничем не отличаются от описанных выше. Для лечения женщин используют лекарства, разрешенные к применению у беременных. Другие препараты назначают, оценив все риски для будущего малыша и пользу для матери. При правильном подборе медикаментов и необходимых процедурах прогноз и лечение симптомов тромбофлебита нижних конечностей будет благоприятным. Женщина благополучно родит малыша и сохранит здоровье ребенку и себе.
Профилактика тромбофлебита
Ее целью является предотвращение болезни и избежание ее последствий. Особенно следует обратить внимание людям, находящимся в зоне риска, то есть беременным, имеющим варикозное расширение вен, лишний вес и тем, кто ведет малоподвижный образ жизни. Для предупреждения болезни следует:
- Закаливать организм. Для этого возможно использовать контрастный душ, обтирания холодной водой, плавание, хождение босиком. Все это поможет укрепить стенки сосудов, поднять иммунитет.
- Создавать себе умеренную физическую нагрузку. При неактивном образе жизни необходимо ежедневно выполнять физические упражнения, уделяя им не менее получаса времени. Лечению тромбофлебита нижних конечностей помогут поглаживания, начиная от ступней, упражнения «велосипед» и «ножницы», вращение стопами, подъем на носочки.
- Носить компрессионный трикотаж. Это специальные колготки, чулки или трико для женщин и мужчин, применяемые для улучшения кровотока в венах. Надевают их сразу после сна, лежа в кровати. Белье надо подбирать строго по размеру.
- Своевременно лечить заболевания, предшествующие тромбофлебиту: варикозное расширение вен, трофические язвы, ОРЗ, грипп, кариес. Внимательно относиться к обезвоживанию организма, свертываемости крови.
- Сбалансировать питание. Лечение тромбофлебита нижних конечностей и диета взаимосвязаны между собой. Следует пить жидкости до двух литров в сутки, употреблять фрукты, овощи, мясо, рыбу. Дополнительно использовать витаминные комплексы, включающие микроэлементы. Все это поможет укрепить венозную систему ног и снизить образование тромбов.
- Постоянно контролировать вес тела.
- Отказаться от вредных привычек.
По возможности избегать ситуаций, когда необходимо длительное время находиться в стоячем или сидячем положении. При появлении расширенных вен на ногах не посещать сауну и продолжительное время не быть на солнце. После рабочего дня снять усталость и тяжесть в ногах поможет ванночка с добавлением морской соли. Главное — это не забывать, что за состояние своего здоровья отвечает сам человек.
Тромбофлебит нижних конечностей — симптомы, фото и лечение, препараты
Быстрый переход по странице
Тормбофлебит зачастую осложняет течение варикозной болезни. Хотя симптомы достаточно тяжелы, многие пациенты не стремятся идти к врачу, не подозревая о смертельном риске.
Нередко заболевание сосудов требует срочной медицинской помощи во избежание угрожающих жизни состояний. Поэтому ранняя диагностика — залог успешного лечения тромбофлебита.
Тромбофлебит — что это такое?
Тромбофлебит — это заболевание сосудов, включающее два негативных процесса: воспаление и тромбообразование. Чаще всего тромбофлебитом поражаются вены нижних конечностей, как поверхностные, так и глубокие. Заболевание имеет непредсказуемое течение.
В любой момент тромб может оторваться от стенки и закупорить легочную артерию, сосуды мозга (инсульт) или сердца (инфаркт), что нередко приводит к мгновенной смерти.
Этиология заболевания
Тромбофлебит всегда развивается на фоне первичной патологии. Чаще всего тромбофлебит диагностируется у людей:
- Страдающих варикозом — застоем крови в нижней части тела вследствие слабости венозной стенки;
- Имеющих кровных родственников с диагностированной сосудистой патологией;
- С повышенной свертываемостью крови — такое состояние наблюдается при эндокринных заболеваниях, онкопатологии, тяжелых болезнях печени;
- С фактором травмирования венозной стенки — инфекционно-токсическое повреждение, аутоиммунный сбой или инъекции, сделанные не по правилам.
В группу риска по развитию тромбофлебита попадают беременные женщины, больные ожирением, лежачие пациенты, пожилые и люди, ведущие малоподвижный образ жизни (водители, программисты, офисные работники).
Первые признаки тромбофлебита по видам (фото)

Тромбофлебит фото нижних конечностей
По локализации очага воспаления врачи диагностируют:
- тромбофлебит поверхностных вен;
- патология глубоко расположенных венозных сосудов (иначе называется флеботромбозом).
Клиническая картина зависит от скорости развития болезненных признаков тромбофлебита:
- Острый тромбофлебит — диагностируется довольно редко, выраженная симптоматика нарастает и достигает пика уже на 2 день;
- Подострое течение — часто наблюдается при поражении глубоких вен, признаки тромбофлебита менее интенсивны, развиваются волнообразно;
- Хронический тромбофлебит — очаги воспаления возникают периодически, при этом их локализация может меняться (мигрирующий тромбофлебит).
Симптомы тромбофлебита и их интенсивность зависят от глубины поражения венозной системы и локализации патологического очага.
Тромбофлебит подкожных вен ног

Тромбофлебит подкожных вен ног фото 2
Зачастую поражение вен нижних конечностей спровоцировано длительным течением варикозной болезни. Тромбофлебит варикозных вен можно заподозрить по ухудшению состояния больного. Характерные признаки:
- распирающая боль в пораженной ноге, некоторое облегчение приносит подъем больной конечности повыше (положить на стул, приподнять ногу к стене в положении лежа);
- появление багрово-синюшного участка над местом поражения, кожа ниже тромбоза становится бледной;
- появление венозного рисунка за счет расширения вен;
- на фоне общего повышения температуры до отметки в 38ºС пораженная конечность остается холодной.
Симптомы (фото) тромбофлебита глубоких вен ног
 Зачастую начало флеботромбоза остается без внимания ввиду мало выраженных начальных симптомов. При глубоком венозном поражении больной отмечает:
Зачастую начало флеботромбоза остается без внимания ввиду мало выраженных начальных симптомов. При глубоком венозном поражении больной отмечает:
- усиление тяжести в ноге;
- отеки;
- усиление боли при повороте голени внутрь, положении ноги внизу;
- жжение в икроножной мышце, неприятное ощущение ползания мурашек;
- постепенное появление плотного участка над пораженной веной;
- распространение синюшности по ходу вены.
Глубокий тромбофлебит нижних конечностей может утихать и вновь усиливаться. Нередко больной фиксирует изменение локализации внешних проявлений болезни (мигрирующая форма).
Несмотря на стертость симптомов, такой вид венозного поражение не менее опасен в плане отрыва тромба, чем острая и подострая форма.

Тромбофлебит бедренной вены
Тромбофлебит крупной бедренной вены вызывает высокую температуру и резкую боль, распространяющуюся на ногу, нижнюю часть живота, поясницы.
Конечность и ягодица со стороны поражения отекают, кожа на ноге становится белой с лиловым оттенком, поверхностные вены на ноге и брюшной стенки четко проступают сквозь кожу. Тяжелая симптоматика указывает на перекрытие просвета вены тромбом.
Важные диагностические признаки тромбофлебита
- Симптом Лувеля — болезненность в поврежденной ноге усиливается во время чихания, кашля.
- Симптом Хоманса — больной лежит на спине, ноги полусогнуты, круговые движения стопой провоцируют боль.
- Проверка Оптица-Раминеса — манжета от аппарата для измерения давления накладывается ниже колена, в нее нагнетается воздух. При такой манипуляции выраженная боль возникает в подколенной ямке и иррадиирует в голень.
- Проба Ловенберга — манжета тонометра накладывается на голень и наполняется воздухом. На тромбофлебит указывает боль, возникшая на отметке 80-100 мм рт. ст. Здоровый человек не ощущает дискомфорта до поднятия давления в манжете до 170 мм рт. ст.
- Тест Мозеса — боль, возникшая при сдавлении голени спереди и сзади, характерна для тромбофлебита глубоких вен.
Осложняющие течение тромбофлебита состояния
Отсутствие своевременного лечения, хроническое течение тромбофлебита чревато развитием тяжелых осложнений:
1) Нагноение тромба (септический тромбофлебит) — гнойное расплавление тромба в поверхностной вене провоцирует развитие гнойника или флегмонозного воспаления.
Глубокое нагноение очага тромбофлебита провоцирует сепсис крови. Для септического состояния характерно резкое ухудшение состояния, тяжелая интоксикация.
Такое состояние требует незамедлительной реанимационной помощи и массированной антибиотикотерапии.
2) Посттромбофлебитическая болезнь (слоновость) — значительное увеличение размеров поврежденной конечности связано с хронической венозной недостаточностью и сопровождается частыми судорогами, постоянной болью и формированием трофических язв на фоне потемневшего участка.
Лечение тромбофлебита — эффективные препараты и методики
Методы лечения тромбофлебита напрямую зависят от степени тяжести симптомов заболевания и стремительности развития симптомов. При своевременном обращении в лечебное учреждение, трмбофлебит лечится консервативно, хотя зачастую и требуется госпитализация пациента.
Радикальное вмешательство — хирургическая операция — проводится при нестабильном состоянии и высокой угрозе для жизни больного.
Консервативная терапия
Безоперационное лечение включает местное воздействие и общую медикаментозную терапию. Дозировки лекарств, длительность их применения подбираются лечащим флебологом с учетом диагностических данных и выраженности внешних проявлений болезни.
- Противотромботические мази — Гепариновая;
- Гели и мази, содержащие, НПВС, — Индометацин, Диклофенак и их аналоги (оказывают противовоспалительный и обезболивающий эффект);
- Физиопроцедуры — УВЧ, магнитотерапия, электрофорез с нестероидными препаратами, локальное лечение пиявками.
Важно! Мази наносятся аккуратно, эффективны только при повреждении подкожных вен. Категорически запрещено растирать и массажировать больную ногу. Воздействие даже с небольшим усилием может спровоцировать отрыв тромба. Курс лечения мазями — 2 недели.
Общее медикаментозное лечение проводится и после устранения внешних симптомов и направлено на устранение причины тромбофлебита. Флеболог индивидуально подбирает схему лечения следующими препаратами:
- антикоагулянты — таблетки, содержащие Аспирин (Тромбо АЦЦ), в тяжелых случаях инъекции гепарина под врачебным контролем;
- медикаменты из группы НПВС — Ортофен, Диклофенак, Вольтарен (наиболее эффективны инъекционные формы);
- венотонизирующие средства — лучшим венотоником считается Детралекс, курс приема продолжительный (не менее 3 месяцев);
- антибиотикотерапия — только при обнаружении бактериальной флоры в крови, применяются осторожно (сгущают кровь).
Диета при тромбофлебите
Лечебное питание составляется с учетом насыщения меню продуктами, способствующими укреплению сосудистых стенок:
- приправы — корица, перец (особенно красный);
- ягоды — арбуз, клюква, кизил, виноград, любые сухофрукты;
- овощи — особенно полезны для сосудов лук и чеснок.
Больным тромбофлебитом следует отказаться от употребления маринадов, листовой капусты, печени, спиртного, шпината, кофе. Ограничению подлежат мясные и сладкие блюда, бобовые, бананы и животные жиры.
Хирургическое лечение тромбофлебита
Оперативное вмешательство проводится при острой форме тромбофлебита, распространении воспалительного процесса и подтвержденном инструментальным исследованием отрыве тромба (экстренная операция для спасения жизни).
Хирурги практикуют следующие современные оперативные методы:
Эндоваскулярная тромбэктомия — подведение к месту тромбоза катетера и разрушение тромба специальным микроинструментарием или медикаментозно. Лечебная катетеризация проводится под местной анестезией, ход манипуляций контролируется на цифровом мониторе.
Чрескатетерное вживление в сосуд фильтрующей сетки — специальная конструкция предупреждает продвижение тромбов к жизненно важным сосудам (легких, сердца, мозга). После операции пациенту назначается длительный курс антикоагулянтов.
Клиппирование — наложение клипс, сужающих просвет сосуда, выше места тромбоза целесообразно при неэффективности ранее проведенной чрескатетерной тромбэтомии и выявлении множественных кровяных сгустков.
Операция достаточно радикальная, в последствии не исключено развитие застойных явлений в прооперированной конечности.
Тромбофлебит — опаснейшее заболевание, чреватое внезапных ухудшением состояния при отрыве тромба. Только раннее проведение лечения и длительная комплексная терапия медикаментами может устранить воспаление и растворить уже сформировавшиеся тромбы.
При этом медикаментозные курсы венотоников и антикоагулянтов следует регулрно повторять после сдачи анализов.
Тромбофлебит нижних конечностей
Тромбофлебит нижних конечностей – это заболевание вен нижних конечностей воспалительного характера, сопровождающееся образованием в их просвете тромбов. В общей структуре заболеваемости тромбофлебитом на долю этой локализации патологии приходится примерно 80-90%, т. е. подавляющее большинство случаев.
Причины и факторы риска
Патогенез тромбофлебита нижних конечностей достаточно сложен. В нем одновременно принимает участие несколько факторов:
- повышение вязкости и свертывания крови;
- замедление венозного кровотока;
- повреждение клапанного аппарата или стенки вены;
- присоединение инфекции.
Наиболее опасен тромбофлебит глубоких вен нижних конечностей. Это связано с особенностями формирующегося здесь тромба. Резкое замедление тока крови в системе пораженной вены в сочетании с повышенной свертываемостью крови становится причиной формирования красного тромба, состоящего из эритроцитов, незначительного числа тромбоцитов и нитей фибрина. Тромб одной стороной прикрепляется к венозной стенке, в то время как его второй конец свободно плавает в просвете сосуда. При прогрессировании патологического процесса тромб может достигать значительной длины (20–25 см). Его головка в большинстве случаев зафиксирована возле венозного клапана, а хвост заполняет практически всю ветвь вены. Такой тромб называется флотирующим, т. е. плавающим.
В первые несколько суток от момента начала образования тромба его головка плохо фиксируется к стенке вены, поэтому существует высокий риск его отрыва, что, в свою очередь, может привести к развитию тромбоэмболии легочной артерии или ее крупных ветвей.
Через 5-6 дней от начала тромбообразования в пораженной вене начинается воспалительный процесс, который способствует лучшей адгезии кровяного сгустка к венозной стенке и снижению риска тромбоэмболических (вызванных отрывом тромба) осложнений.
Предрасполагающими факторами к развитию тромбофлебита нижних конечностей являются:
- варикозное расширение вен нижних конечностей;
- венозный стаз, обусловленный длительным постельным режимом, опухолями малого таза, беременностью, излишней массой тела;
- местная или системная бактериальная инфекция;
- послеродовой период;
- прием пероральных контрацептивов (в этом случае особенно повышается риск у курящих женщин);
- злокачественные новообразования (рак поджелудочной железы, желудка, легких);
- синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром);
- посттромбофлебитическая болезнь;
- травмы;
- хронические заболевания сердечно-сосудистой системы;
- состояние после аборта или иного хирургического вмешательства;
- длительная катетеризация вен;
- системные заболевания.
Формы заболевания
Тромбофлебит нижних конечностей в зависимости от активности воспалительного процесса подразделяется на острый, подострый и хронический. Хроническая форма заболевания протекает с периодически сменяющимися стадиями ремиссии и обострения, поэтому ее обычно называют хроническим рецидивирующим тромбофлебитом нижних конечностей.
В зависимости от локализации патологического процесса выделяют тромбофлебит поверхностных и глубоких вен нижних конечностей.
Признаки тромбофлебита нижних конечностей
Клиническая картина тромбофлебита нижних конечностей во многом определяется формой заболевания.
Острый тромбофлебит поверхностных вен нижних конечностей возникает внезапно. У пациента резко повышается температура тела до 38-39 °С, что сопровождается сильным ознобом (сотрясающий озноб). При пальпации пораженная вена прощупывается как болезненный тяж. Кожные покровы над ним нередко гиперемированы. Подкожная клетчатка может быть уплотненной, что объясняется формированием инфильтрата. Паховые лимфатические узлы на стороне поражения увеличиваются.
Симптомы тромбофлебита нижних конечностей в подострой форме менее выражены. Заболевание обычно протекает при нормальной температуре тела (у некоторых пациентов в первые дни может отмечаться незначительная лихорадка до 38 °С). Общее состояние страдает мало. При ходьбе возникают умеренно выраженные болезненные ощущения, но местных признаков активного воспалительного процесса нет.
Рецидивирующая хроническая форма тромбофлебита поверхностных вен нижних конечностей характеризуется обострением ранее возникшего воспалительного процесса или втягиванием в него новых участков венозного русла, т. е. имеет признаки, схожие с острым или подострым течением. В период ремиссии симптоматика отсутствует.
При хроническом рецидивирующем тромбофлебите нижних конечностей необходимо ежеквартально проводить превентивное лечение заболевания, направленное на предотвращение возникновения обострений.
Тромбофлебит глубоких вен нижних конечностей у половины пациентов протекает бессимптомно. Заболевание диагностируется, как правило, ретроспективно уже после развития тромбоэмболических осложнений, чаще всего тромбоэмболии легочной артерии.
У остальных 50% пациентов признаками заболевания являются:
- чувство тяжести в ногах;
- стойкий отек голени или всей пораженной нижней конечности;
- распирающие боли в области икроножной мышцы;
- повышение температуры тела до 39-40 °С (при острой форме тромбофлебита нижних конечностей);
- симптом Пратта (глянцевая кожа над очагом поражения, на которой отчетливо виден рисунок подкожной венозной сети);
- симптом Пайра (боль распространяется по внутренней поверхности бедра, голени и стопы);
- симптом Хоманса (тыльное сгибание стопы сопровождается возникновением боли в икроножной мышце);
- симптом Лювенберга (сдавление голени манжетой от тонометра при создании давления 80–100 мм ртутного столба приводит к возникновению болевых ощущений, хотя в норме они должны появляться при давлении свыше150–180 мм ртутного столба);
- пораженная конечность на ощупь холоднее, чем здоровая.
Читайте также:
Диагностика
Диагностика тромбофлебита поверхностных вен нижних конечностей не представляет сложностей и осуществляется на основании данных характерной клинической картины заболевания, объективного осмотра пациента и результатов лабораторных анализов (в крови отмечается увеличение протромбинового индекса, лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение СОЭ).
Тромбофлебит поверхностных вен нижних конечностей дифференцируют с лимфангитом и рожистым воспалением.
Наиболее точным диагностическим методом тромбофлебита глубоких вен нижних конечностей является дистальная восходящая флебография. Рентгенконтрастное вещество водят инъекционным путем в одну из подкожных вен стопы ниже уровня жгута, сдавливающего лодыжку, что позволяет перенаправить его в систему глубоких вен, после чего проводят рентгенографию.
Также в диагностике этой формы заболевания применяют следующие методы инструментальной диагностики:
- допплеровское ультразвуковое исследование;
- импедансная плетизмография;
- сканирование с использованием фибриногена, меченного изотопом йода 125.
В общей структуре заболеваемости тромбофлебитом на долю нижних конечностей приходится примерно 80-90%, т. е. подавляющее большинство случаев.
Тромбофлебит глубоких вен нижних конечностей необходимо дифференцировать с целым рядом других заболеваний и, прежде всего, с целлюлитом (воспалением подкожной клетчатки), разрывом синовиальной кисты (кисты Бейкера), лимфатическим отеком (лимфедемой), сдавлением вены извне увеличенными лимфатическими узлами или опухолью, разрывом или растяжением мышц.
Лечение тромбофлебита нижних конечностей
Лечение тромбофлебита нижних конечностей может быть хирургическим или консервативным.
Консервативная терапия начинается с обеспечения пациенту постельного режима на 7-10 суток. Пораженную конечность бинтуют эластичными бинтами, что позволяет снизить риск отрыва тромба и развития тромбоэмболических осложнений и придают ей возвышенное положение. Длительное сохранение постельного режима неоправданно. Как только воспаление начнет стихать, двигательный режим пациента следует постепенно расширять. Физическая активность и мышечные сокращения улучшают отток крови по глубоким венам, снижают риск образования новых тромбов.
Местно применяют компрессы с мазью Вишневского, полуспиртовые или масляные компрессы, а также мази и гели с гепарином.
С противовоспалительной целью назначают нестероидные противовоспалительные средства. При высокой температуре тела или развитии гнойного тромбофлебита нижних конечностей применяют антибиотики широкого спектра действия.
Фибринолитические препараты могут использоваться только на самых ранних стадиях заболевания, которые обычно остаются не диагностированными. В дальнейшем попытки тромболиза могут привести к фрагментации тромба и развитию тромбоэмболии легочной артерии. Поэтому проведение тромболитической терапии у пациентов без установленных кава-фильтров противопоказано.
В схеме консервативного лечения тромбофлебита нижних конечностей немалая роль отводится антикоагулянтным препаратам, которые уменьшают время свертывания крови и тем самым снижают риск образования тромбов. Если у пациента имеются противопоказания к назначению антикоагулянтов (открытая форма туберкулеза, язвенная болезнь желудка и двенадцатиперстной кишки, свежие раны, геморрагические диатезы), то в этом случае возможно проведение гирудотерапии (лечения пиявками).
Для улучшения состояния венозной стенки у пациентов с тромбофлебитом нижних конечностей применяют венотонизирующие средства.
При образовании флотирующего тромба, сопровождающегося высоким риском развития тромбоэмболических осложнений, показано проведение хирургического вмешательства, целью которого является установка кава-фильтра в нижнюю полую вену на уровне ниже почечных вен.
При гнойном тромбофлебите поверхностных вен нижних конечностей выполняют операцию Троянова – Тренделенбурга.
После стихания острых воспалительных явлений пациентов с тромбофлебитом нижних конечностей направляют на санаторно-курортное лечение (показана аппаратная физиотерапия, радоновые или сероводородные ванны).
Диета при тромбофлебите нижних конечностей
Правильно организованное питание создает необходимые предпосылки для улучшения состояния пациентов, сокращает сроки реабилитации, снижает риск рецидивов. Диета при тромбофлебите нижних конечностей должна обеспечивать:
- укрепление венозной стенки;
- улучшение реологических свойств крови;
- нормализацию массы тела пациента.
Пациентам необходимо тщательно соблюдать водный режим. В течение суток следует выпивать не менее двух литров жидкости. Особенно важно контролировать объем потребляемой жидкости в жаркую погоду, так как обильное потоотделение может стать причиной сгущения крови.
В рационе пациентов с тромбофлебитом нижних конечностей в достаточном количестве должны быть включены свежие овощи и фрукты, которые обеспечивают организм витаминами и микроэлементами, что необходимо для улучшения тонуса венозной стенки.
Диета при тромбофлебите нижних конечностей включает в себя следующие продукты:
- растительные масла холодного отжима (желательно ежедневно для заправки салатов использовать льняное масло);
- бахчевые культуры (арбуз, дыня, тыква);
- имбирь, корица;
- лук, чеснок, листовые овощи;
- какао, шоколад;
- все виды фруктов, ягоды;
- жирные сорта морской рыбы.
Особенно полезны при тромбофлебите нижних конечностей вишня и малина. Они содержат природное противовоспалительное вещество – салициловую кислоту, которая не только снижает активность воспалительного процесса, но и оказывает некоторое антикоагулянтное действие.
Возможные последствия и осложнения
Осложнениями тромбофлебита нижних конечностей могут стать:
- тромбоэмболия легочной артерии;
- стрептококковый лимфангит;
- белая болевая флегмазия (связана со спазмом идущей рядом с тромбированной веной артерии);
- синяя болевая флегмазия (развивается в пораженной конечности при практически полной блокировке венозного оттока крови);
- гнойное расплавление тромба, что может привести к формированию абсцесса, флегмоны, а в тяжелых случаях стать причиной сепсиса.
Прогноз при тромбофлебите нижних конечностей серьезен. При отсутствии адекватного лечения в 20% случаев заболевание заканчивается развитием тромбоэмболии легочной артерии, которая становится причиной летального исхода у 15-20% пациентов. В тоже время своевременное назначение антикоагулянтной терапии позволяет снизить смертность более чем в 10 раз.
Полезны при тромбофлебите нижних конечностей вишня и малина. Они содержат природное противовоспалительное вещество – салициловую кислоту, которая снижает активность воспалительного процесса и оказывает некоторое антикоагулянтное действие.
Профилактика
Профилактика развития тромбофлебита нижних конечностей должна включать следующие мероприятия:
- своевременное выявление и активное лечение заболеваний вен нижних конечностей;
- санация очагов хронической инфекции в организме пациента;
- ранняя активизация пациентов в послеоперационном периоде;
- активный образ жизни;
- правильное питание;
- соблюдение водного режима;
- обязательное ношение компрессионного трикотажа при варикозной болезни вен нижних конечностей.
При хроническом рецидивирующем тромбофлебите нижних конечностей необходимо ежеквартально проводить превентивное лечение заболевания, направленное на предотвращение возникновения обострений. Оно должно включать в себя назначение флебопротекторов и физиотерапевтические процедуры (лазерную, магнитную терапию).
Видео с YouTube по теме статьи:
Источники: http://fb.ru/article/90094/simptomatika-prichinyi-vozniknoveniya-i-lechenie-tromboflebita-nijnih-konechnostey, http://zdrav-lab.com/tromboflebit-nizhnih-konechnostej-simptomy-foto-lechenie/, http://www.neboleem.net/tromboflebit-nizhnih-konechnostej.php