Артериальное давление брюшной отдел аорты
Аневризма брюшного отдела аорты: симптомы, диагностика, лечение
Аорта является самой большой непарной артерией. Она принадлежит большому кругу кровообращения и питает все органы нашего организма кровью. Аорта делится на 3 отдела и 2 части – брюшную и грудную. Чаще всего (в 95 % случаев) встречается аневризма брюшного отдела аорты, о которой мы сегодня и поговорим.
 Аневризма – это расширение или выпячивание аорты. Данное заболевание до сих пор является основой многих дискуссий, потому как врачи не могут прийти к единогласному мнению, какая степень расширения сосудистой стенки может быть диагностирована как аневризма. Ранее диагноз подтверждался при увеличении аорты в 2 раза или при расширении ее диаметра более чем на 3 см. Но с учетом того, что аорта имеет диаметр от 15 до 32 см, понятие «более чем на 3 см» явно достаточно расплывчато. Поэтому в 1991 году благодаря исследованию американских ученых аневризмой начали считать патологическое расширение просвета аорты на 50 % больше ее нормального диаметра. Но и это определение остается довольно условным.
Аневризма – это расширение или выпячивание аорты. Данное заболевание до сих пор является основой многих дискуссий, потому как врачи не могут прийти к единогласному мнению, какая степень расширения сосудистой стенки может быть диагностирована как аневризма. Ранее диагноз подтверждался при увеличении аорты в 2 раза или при расширении ее диаметра более чем на 3 см. Но с учетом того, что аорта имеет диаметр от 15 до 32 см, понятие «более чем на 3 см» явно достаточно расплывчато. Поэтому в 1991 году благодаря исследованию американских ученых аневризмой начали считать патологическое расширение просвета аорты на 50 % больше ее нормального диаметра. Но и это определение остается довольно условным.
Данный вопрос становится особенно важным при выборе тактики хирургического вмешательства, однако, увы, до сих пор остается открытым. Между тем от аневризмы ежегодно умирает около 15 000 американцев в год. В большинстве случаев ее просто не успевают диагностировать.
Какой врач занимается лечением аневризмы?
Лечит это заболевание сосудистый хирург, так как основное лечение проблемы оперативное. Если же операция не показана, больному следует наблюдаться у терапевта, кардиолога или интерниста (специалиста по внутренним заболеваниям), внимательно следить за своим состоянием. Аневризма достаточно коварна, она может начать расти внезапно, увеличивая риск самого серьезного ее осложнения — разрыва.
Кто находится в группе риска?
Аневризма диагностируется как у мужчин, так и у женщин (у последних, правда, значительно реже). Однако замечено, что у мужчин старше 65 лет она возникает чаще. Во многом это связано со страстью многих к курению, которое особенно пагубно в преклонном возрасте.
Итак, в группу риска входят:
- люди, страдающие артериальной гипертензией;
- курильщики;
- лица, в семье которых уже была диагностирована аневризма брюшного отдела аорты либо другие сердечно-сосудистые заболевания и/или патологии периферического кровообращения;
- обладатели избыточного веса и люди, ведущие малоподвижный образ жизни.
Внимание! Как доказывают исследования, многие аневризмы передаются по наследству от предков.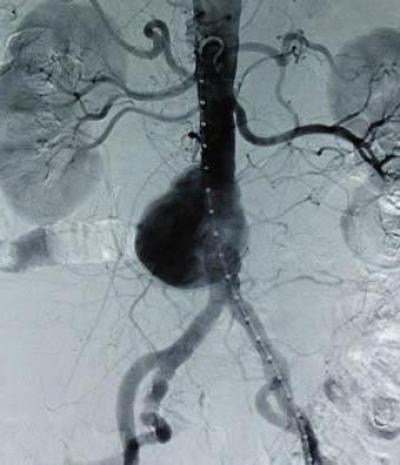
Виды аневризм брюшного отдела аорты: классификация
Аневризма брюшного отдела аорты делится на несколько видов в зависимости от ее формы, локализации и патологических особенностей:
- Мешковидная (напоминает мешочек, который через шейку связан с просветом аорты).
- Веретенообразная. По форме напоминает веретено, которое через отверстие соединяется с просветом аорты. Наиболее часто встречающаяся форма аневризмы.
По патологическим особенностям выделяют следующие виды аневризм:
- Истинную. Стенка сосуда ее расширена, так как образована из множества слоев аорты.
- Псевдоаневризму. Появляется после травмы по причине развития пульсирующей гематомы.
- Расслаивающуюся. То есть стенки ее расслаиваются, и полости заполняются интрамуральной гематомой, которая через стенку поврежденной сосудистой ткани соединяется с просветом аорты.
Различают ее и по локализации:
- Аневризма инфраренального отдела брюшной аорты располагается выше/ниже ответвления почечных артерий.
- Супраренальная находится над разветвлением артерий
- Тотальная аневризма расползается по всей длине сосуда.
Каковы причины появления аневризмы?
- Атеросклероз, при котором сосудистая стенка становится толстой и теряет эластичность, а на ее стенках образуется жир в виде атеросклеротических бляшек. В состав бляшек входит вредный холестерин и другие жиры. Пока врачи до конца не определили, как именно атеросклероз влияет на развитие аневризмы, но предполагается, что вследствие этого заболевания появляются нарушения кровообращения в сосуде и прекращается поставка питательных веществ. В результате сосудистая ткань повреждается, далее следует ее расщепление. В итоге ставится диагноз «аневризма брюшного отдела аорты».
- Сахарный диабет, который «любит» поражать кровеносные артерии. Его часто сопровождают ретинопатия, нефропатия, аневризма.
- Генетика. При некоторых врожденных синдромах (Элерса — Данлоса, Марфана, кистозного медионекроза Эрдгейма и др.) страдают артерии, в том числе и брюшная аорта. Часто можно проследить взаимосвязь между аневризмой отдела брюшной аорты и генетическими заболеваниями.
- Инфекционные заболевания. К ним относятся болезни, которые поражают внутренний слой сердца (эндокарт), – сифилис, экдокардит, сальмонеллез и т. д.
- Травмы, полученные в живот. Например, при сильном ударе в область груди или живота может быть поражена аорта.
- Воспалительные процессы. Неспецифический аортоартериит, к примеру, вызывает ослабление стенки аорты. Правда, никакой конкретной информации по данному вопросу пока нет. А вот невоспалительные заболевания сосудистой стенки зачастую возникают из-за атеросклеротических бляшек.

В целом чаще всего причиной развития аневризмы становятся курение, гиподинамия и возраст. Крайне важно вовремя диагностировать ее. Аневризмы грудного и брюшного отделов аорты имеют разную симптоматику, которую мы сейчас рассмотрим.
Каковы симптомы аневризмы аорты брюшного отдела?
Чаще всего аневризма вообще не дает о себе знать и диагностируется совершенно случайно в ходе обследования. Так как она смещает органы, нарушая их жизнедеятельность, диагноз может быть поставлен неправильно, потому крайне важно провести УЗИ брюшной полости. Врачи отмечают, что особенно «скрытна» аневризма грудного отдела. Она может не проявляться вообще либо вызывать боль в груди, кашель и отдышку. В случае ее увеличения актуальность приобретает аневризма брюшного отдела аорты.
Из немногочисленных симптомов аневризмы выделяют несколько, которые возникают вместе или по отдельности:
- Тяжесть в районе живота, неприятное ощущение распирания и пульса, который напоминает усиленный сердечный ритм.
- Боль в животе, неострая, скорее, ноющего, тупого характера. Она локализуется прямо в области пупка или слева от него.
И косвенными признаками дает о себе знать аневризма брюшного отдела аорты. Симптомы ее настолько различны, что заподозрить в них истинную проблему очень трудно. Это связано с тем, что растущая аневризма может нарушать работу разных органов и систем. В результате ее можно спутать с почечной коликой, панкреатитом или радикулитом.
Ишиорадикулярный синдром вызывает боли в области нижнего отдела спины (в частности, поясницы) и нарушение чувствительности в ногах наряду с расстройством движений.
Абдоминальный синдром проявляется рвотой, отрыжкой, диареей либо запором, а также отсутствием аппетита, что влечет за собой потерю веса.
Хроническая ишемия ног выражается в нарушении кровообращения (ноги холодные), мышечной боли во время ходьбы и в покое, периодической хромоте.
Урологический сидром сообщает о себе нарушениями мочеиспускания, болью, ощущением тяжести в пояснице и даже появлением в моче эритроцитов.
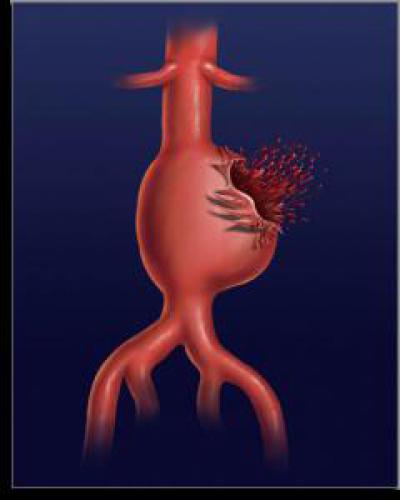 Разрыв аневризмы брюшного отдела аорты начинается с усиления болезненности в животе, общей слабости и головокружении. Порой боль отдает в поясницу, пах или промежность. В этом случае больной нуждается в незамедлительной медицинской помощи, так как состояние чревато смертью. Зачастую аневризма прорывается в средний отдел тонкой кишки, желудок или двенадцатиперстную кишку, реже – в толстый желудок. Когда разрывается аневризма брюшного отдела аорты, симптомы ее могут сопровождаться тошнотой и рвотой. В левой области живота пальпируется образование, медленно увеличивающееся и с сильной пульсацией. Его границы не прощупываются.
Разрыв аневризмы брюшного отдела аорты начинается с усиления болезненности в животе, общей слабости и головокружении. Порой боль отдает в поясницу, пах или промежность. В этом случае больной нуждается в незамедлительной медицинской помощи, так как состояние чревато смертью. Зачастую аневризма прорывается в средний отдел тонкой кишки, желудок или двенадцатиперстную кишку, реже – в толстый желудок. Когда разрывается аневризма брюшного отдела аорты, симптомы ее могут сопровождаться тошнотой и рвотой. В левой области живота пальпируется образование, медленно увеличивающееся и с сильной пульсацией. Его границы не прощупываются.
При разрыве аневризмы симптомы очень яркие, но их легко спутать с другими опасными для здоровья состояниями, поэтому при любой острой боли в животе или груди обязательно вызывайте скорую помощь.
Диагностика заболевания
Первый диагностический этап – осмотр врачом, который при пальпации ощущает сильную пульсацию в области живота, это и есть аневризма брюшного отдела аорты. Диагностика ее включает в себя исследования, которые позволяют визуализировать происходящее в брюшной полости. Прежде всего это УЗИ, а также компьютерная томография (КТ) и мультиспиральная компьютерная томография аорты (МСКТ).
Если подозревается аневризма брюшного отдела аорты, УЗИ дает возможность практически со стопроцентной уверенностью подтвердить ее наличие. Оно показывает точную локализацию аневризмы, состояние сосудистой стенки, место разрыва, если он имеет место.
Проводится КТ либо МСКТ с целью выявить кальциноз, расслоение, тромбоз внутримешковый, угрозу разрыва или уже имеющийся разрыв.
В случае если указанные выше диагностические исследования не позволяют точно поставить диагноз (хотя такое бывает достаточно редко), назначается аортография. Метод позволяет в реальном времени осмотреть аорту и ее ветви путем введения в сосуд специальной жидкости. Показан он в том случае, если есть подозрение на поражение висцеральных и почечных артерий, неизвестно состояние дистального кровеносного русла.
Осложнения аневризмы брюшного отдела аорты
Данное состояние опасно не только для здоровья, но и для жизни. Прежде всего, аорта способна вызвать эмболию (закупорку) артерий, инфекционные осложнения, развить сердечную недостаточность.
Расслаивающая аневризма брюшного отдела аорты – опасное осложнение, которое заключается в ее разрыве и попадании крови в слои сосудистого тела. Если расслаиваются все 3 слоя и аорта прорывается полностью, происходит интенсивная кровопотеря.
Но, конечно, самое страшное осложнение аневризмы – это ее разрыв. Многие пациенты с невылеченной аневризмой умирают в течение 5 лет. Перед разрывом человек ощущает сильную боль внизу живота и в области поясницы. Если аневризма брюшного отдела аорты разорванная, течение заболевания характеризуется профузным кровотечением, что ведет к шоку и смерти. Поэтому при острой боли в области живота и груди непременно вызывайте скорую помощь, так как медлить опасно. Как показывает статистика, лишь 3 % больных погибают сразу после разрыва аорты, другие же живут от 6 часов до 3 месяцев. В большинстве случаев они погибают в течение суток. Как же лечат аневризму? Рассмотрим ниже.
Лечение аневризмы отдела брюшной аорты
Многие ошибочно полагают, что при диагнозе «аневризма брюшного отдела аорты» лечение может быть только хирургическим. На самом деле здесь все индивидуально.
Если аневризма не достигает в диаметре 4,5 см, то операция не показана, потому как она сама может нести в себе больший риск для жизни, чем сам увеличившийся в размерах сосуд. Обычно такая тенденция наблюдается у пожилых мужчин, которые страдают сопутствующими заболеваниями и в придачу не прекращают курить (а при подобном диагнозе перестать курить просто необходимо!). Для них предпочтительна выжидательная тактика, ведь риск разрыва аорты при таком диаметре составляет всего лишь около 3 % в год. В этом случае раз в полгода пациент вынужден делать УЗИ с целью выяснить размеры аорты. Если сосудистая стенка постепенно расширяется, то это является основным показанием к операции, потому как вероятность ее разрыва увеличивается на 50 %.
Людям пожилого возраста, у которых выявлена аневризма брюшного отдела аорты, лечение желательно проводить при помощи эндоваскулярного, малоинвазивного метода. В ходе операции пациенту вводят в артерию катетер, через который входит стент. Оказавшись в аорте, он раскрывается и обхватывает артерию, тем самым замещая пораженный участок ее тела. К преимуществам операции относится более легкая переносимость и небольшой восстановительный период – всего несколько дней. Но и этот метод имеет свои нюансы, потому проводится далеко не всем. Основной недостаток этой операции – в 10 % случаев отмечается дистальная миграция установленного стенда.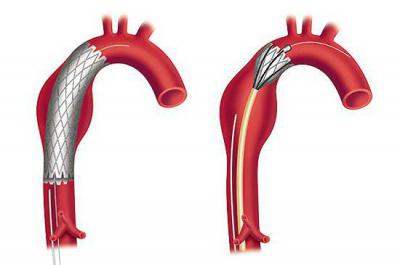
Если поставлен диагноз «аневризма брюшного отдела аорты», операция зачастую открытая. В ходе ее проведения пораженный участок аорты удаляют и заменяют его протезом, изготовленным из дакрона (синтетическая ткань на основе полиэстера). Дабы обеспечить доступ к аорте, используется срединная лапаратомия. Длительность операции обычно составляет около 2-3 часов. После хирургического вмешательства остается заметный шрам.
Пациент восстанавливается около двух недель. Возобновление трудовой деятельности в некоторых случаях возможно лишь после 4-10 недель. Пациенту категорически запрещены физические нагрузки, показан покой и прогулки.
Противопоказания к проведению открытой операции
Запрещено хирургическое вмешательство при следующих состояниях:
- Недавно перенесенный инфаркт (не меньше месяца).
- Сердечная и легочная недостаточность.
- Почечная недостаточность.
- Пораженные подвздошные и бедренные артерии.
Реабилитационный период после операции
Безусловно, на наличие осложнений после операции влияют возраст и сопутствующие заболевания пациента. Также состояние больного может ухудшиться, если его организм уже ослаблен (ВИЧ, онко, диабет), имеет место ожирение и болезни сердца. Более того, запланированная заранее операция дает пациенту больше шансов выжить и выздороветь, чем экстренное вмешательство при разрыве аневризмы аорты.
Осложнения могут проявиться как реакция на общий наркоз, который не все переносят, развитие инфекции, повреждение внутренних органов и кровотечения. В совсем небольшом количестве случаев операция заканчивается летальным исходом.
Если операция запланирована, врачи рекомендуют за неделю до ее проведения прекратить прием препаратов, разжижающих кровь, и противовоспалительных препаратов (аспирина и др.). Обязательно проинформируйте своего врача о том, какие именно медикаменты вы принимаете на данный момент, перед операцией.
Риск рецидива чрезвычайно мал, но, если человека вдруг начинает беспокоить боль в области спины или живота, тошнота, рвота, онемение ног или общее плохое самочувствие, стоит немедленно обратиться к врачу.
Профилактика аневризмы
Аневризма брюшного отдела аорты возникнет у вас с меньшей вероятностью, если вы откажетесь (а в идеале вообще не приобретете эту привычку) от курения, будете контролировать давление и свой вес. Также важно вести активный и здоровый образ жизни. Будьте здоровы!
Исследование аорты
Аорта. Исследование грудного отдела аорты. Исследование брюшного отдела аорты.
Аорта условно делится на 3 отдела — восходящий, дуга, нисходящий отдел.
Восходящий отдел аорты
Восходящий отдел аорты начинается от артериального конуса левого желудочка позади левой половины фудины на уровне III межреберья. Отсюда аорта направляется вверх, немного направо и вперед, доходит до уровня хряща II ребра справа — места отхождения плечеголовного ствола. Этот отдел аорты еще называют «кардиоаортой». Его длина 4—8 см, диаметр 1,5—3 см. Дуга аорты начинается от плечеголовного ствола и обращена выпуклостью вверх. Она направляется спереди назад от хряща II ребра справа к левой поверхности тела на уровне III или IV грудного позвонка. Ее длина 4,5—7,5 см, диаметр 2—3,5 см. В конечном отрезке дуга аорты имеет небольшое сужение до 2—2,5 см (перешеек аорты) — место перехода в нисходящюю аорту. Проецируется дуга аорты на рукоятку грудины.
Нисходящая аорта
Нисходящая аорта делится на 2 отрезка — грудная и брюшная аорта. Грудная аорта расположена в заднем средостении, начинается от IV грудного позвонка, продолжается вниз по левой поверхности грудных позвонков и выходит на их переднюю поверхность к XII грудному позвонку, где проходит через аортальное отверстие диафрагмы. Длина ее зависит от длины грудной клетки, диаметр от 2 до 3 см.
Брюшная аорта
Брюшная аорта — начинается от уровня грудной аорты, от аортального отверстия диафрагмы и продолжается до IV (III—V) поясничного позвонка, где она делится на две общие подвздошные артерии. Уровень бифуркации зависит от длины аорты. С возрастом аорта удлиняется, и уровень бифуркации опускается.
Исследование восходящей части и дуги аорты изложено в разделе исследования сердца. Грудной отдел аорты физическому исследованию почти недоступен. При осмотре обращается внимание на соразмерность физического развития верхней и нижней половины туловища, отсутствие или наличие выраженной пульсации сосудов шеи, верхних конечностей, а также пульсации в межреберьях и вокруг лопатки. У здорового человека развитие скелета и мышц верхней и нижней половины туловища пропорционально. Пульсация сонных, подключичных, плечевых артерий cooтветствует норме, пульсация межреберных артерий не заметна При коарктации грудного отдела аорты (врожденном сужении) отмечается отставание физического развития нижней половины тела, выраженная пульсация сосудов среднего калибра верхней части тела и ослабленная пульсация сосудов нижних конечностей. Визуально отмечается пульсация межреберных сосудов, особенно на боковых поверхностях грудной клетки и со стороны спины, начиная от III грудного позвонка и ниже
Исследование грудного отдела аорты
Пальпация при исследовании грудного отдела аорты ставит перед собой задачу выявить или исключить систолическое дрожание и оценить характер пульсации. У здорового человека при пальпации прекардиальной области на уровне II—III межреберья никакого дрожания нет, пульсация артерий среднего калибра (сонная, подключичная, плечевая) не выходит за пределы допустимого, а пульсация межреберных арте рий на всем их протяжении от позвоночника до грудины не опрс деляется. При сужении просвета грудного отдела аорты пальпаторно можно определить систолическое дрожание во II—III межреберьях спере ди, а также усиленную пульсацию сосудов среднего калибра, в том числе и межреберных. Особенно это выражено при коарктации аорты.
Перкуторно ширину грудного отдела аорты определить невозможно. Перкуссию применяют лиьиь при предположении аневризмы этого отдела. Перкуссия проводится по задней поверхности грудной клетки с III межреберья от задней аксиллярной линии к позвоночнику. Руки при этом должны быть сведены вперед. При значительной аневризме грудного отдела аорты можно выявить зону притупления у позвоночника в соответствии с ее локализацией, чаще слева.
Аускультация
Аускультация грудного отдела аорты в целях диагностики ее поражения очень информативна. Она проводится помимо обычной аускулыации сердца и сосудов в следующих местах:
— спереди, отступя 2 см от грудины, во II—IV межреберьях справа и слева (это места проекции внутренних грудных артерий);
— на пересечении парастернальных линий с реберными дугами (места наилучшего выслушивания внутренних грудных арте- рий);
— по паравертсбральным линиям от III до XII ребер и по межреберьям от позвоночника до грудины (места проекции межреберных артерий),
— межлопаточные пространства от II до V позвонка, особенно слева (область проекции грудной аорты);
— по белой линии живота под мечевидным отростком (место выслушивания грудной аорты).
У здорового человека в перечисленных местах шумов не выслушивается.
При заболеваниях грудного отдела аорты над сердцем и сосудами (сонные, подключичные, плечевые, внутренние грудные, межреберные), а также у позвоночника слева и в эпигастрии под мечевидным отростком можно выслушать систолический шум разной интенсивности, имеющий чаще стенотический генез — коарктация аорты, аортит, сдавление аорты, усиленной кровоток по расширенным коллатералям, а также атероматоз и аневризма аорты.
Исследование брюшного отдела аорты
Брюшной отдел аорты (рис. 362). Брюшная аорта — самый доступный для физического исследования отдел. Осмотр пациента надо начинать с оценки окраски кожи нижних конечностей, состояния трофики их кожи и мышц. У здоровых людей цвет кожи нижних конечностей не отличается от цвета кожи других участков тела. Трофика кожи (кожный рисунок, волосяной покров), трофика ногтей, мышц нижних конечностей не имеет отклонений.

Рис. 362. Брюшной отдел аорты и ее ветви.
Рис. 362. Брюшной отдел аорты и ее ветви.
1 — брюшная аорга,
2 — печеночная артерия,
3 — правая почечная артерия;
4 — нижняя брыжеечная артерия,
5 — правая общая подвздошная артерия;
6 — правая внуфенняя подвздошная артерия,
7 — правая наружная подвздошная артерия;
8 — желудочная артерия,
9 — селезеночная арюрия,
10 — левая почечная артерия,
11 — верхняя брыжеечная артерия,
12 — левая общая подвщошная артерия;
13 — средняя крестцовая артерия,
14 — левая внуфенняя подвздошная артерия,
15 — левая наружная подвздошная артерия
При патологии брюшной аорты с нарушением ее проходимости появляются бледность, истончение кожи, выпадение волос на ногах, нарушение трофики ногтей (истончение, ломкость), возникновение трофических язв на стопах, атрофия мышц ног. Ноги становятся холодными на ощупь.
Видимая пульсация брюшной аорты отмечается часто у совершенно здоровых лиц, особенно в молодом возрасте у астеников пациентов с пониженным питанием, при слабой брюшной стенке после волнения и физической нагрузки, у возбудимых субъектов при пустом желудке и кишечнике. Пульсация обычно видна в вертикальном положении пациента, но лучше в горизонтальном. Она исчезает при напряжении мышц живота. Выраженность такой пульсации не бывает значительной.
Выраженная видимая пульсация отмечается у пациентов с гиперкинетическим типом гемодинамики, с увеличенным ударным объемом сердца — НЦД, артериальная гипертензия, тиреотоксикоз, а также при недостаточности клапанов аорты. В указанных случаях пульсация разной интенсивности обычно видна от мечевидного отростка и до пупка.
Ограниченное пульсирующее выбухание в проекции аорты характерно для крупной аневризмы аорты. Возможна лишь выбухающая, но не пульсирующая опухоль над аортой — это бывает при тромбировании аневризмы.
Пальпация брюшной аорты
Пальпация брюшной аорты имеет очень большое диагностическое значение. Она проводится в горизонтальном положении пациента с максимальным расслаблением мышц живота (рис. 363).

Рис. 363. Пальпация брюшного отдела аорты.
Рис. 363. Пальпация брюшного отдела аорты.
Положение пациента лежа на спине, пальцы врача располагаются на белой линии живо га поперек оси аорты.
По достижении задней сгенки брюшной полости на выдохе пациента делается скользящее движение с перекатом через аорту.
Брюшная аорта исследуется от мечевидною отростка до пупка и чуть ниже.
Исследование начинается от мечевидного отростка и завершается у пупка. Надо иметь в виду, что у гиперстеника верхняя треть эпигастральной области заполнена левой долей печени, поэтому пальпацию надо начинать ниже, чем у астеников и нормостеников.
Пальпация аорты проводится так же, как и глубокая пальпация живота. Ладонь врача укладывается на брюшную стенку ниже мечевидного отростка перпендикулярно оси аорты так, чтобы конечные фаланги II, III, IV пальцев находились на белой линии живота. Далее, с каждым выдохом пациента, они погружаются в брюшную полость вплоть до задней стенки, то есть до момента, когда под пальцами появится пульсация. Достигнув ее, пальцы на очередном выдохе спокойно делают скользящее движение поперек аорты. Манипуляция повторяется 2—3 раза. Затем пальцы устанавливаются подобным образом чуть ниже и проводят пальпацию.
Так исследуется вся брюшная аорта от меча до пупка или чуть ниже. У здорового человека, если аорта пальпируется, то она воспринимается в виде эластичной, умеренно пульсирующей, ровной, гладкой трубки диаметром 2—3 см. Если брюшная стенка слабая, желудок и кишечник не переполнены и не вздуты, пальпация удается легко даже с первого погружения руки.
При развитых мышцах, толстом жировом слое, наполненном желудке и кишечнике пальпация удается с трудом. Аорта обязательно ощупывается на всем ее протяжении. Брюшная аорта лучше всею пальпируется у астеников, у много рожавших женщин, при расхождении мышц живота.
Усиление пульсации брюшной аорты отмечается при волнении, после физической нагрузки, что связано с увеличением ударного объема сердца.
В патологии возможны следующие пальпаторные отклонения при исследовании брюшной аоргы:
— усиление или ослабление пульсации;
— обнаружение офаниченною выбухания аорты
— аневризмы;
— обнаружение ограниченного непульсирующею уплотнения (тромбированная аневризма),
— уплотнение и искривление aoрты.
Резко выраженная пульсация брюшной аорты на всем ее протяжении наблюдается у пациентов с гиперкинетическим типом гемодинамики (НЦД, артериальная гипертензия), с недосчаточностью клапанов аорты, при тиреотоксикозе
Ослабленная пульсация аорты на всем ее протяжении определяется при острой сердечной и сосудистой недостаточности (обморок, коллапс, шок, миокардит, острый инфаркт миокарда), при аортальном стенозе, коарктации аорты, аортоартериите, сдавлении аорты извне выше уровня пальпации.
Ограниченное пульсирующее выбухание аорты — аневризма, может быть разной величины — от нескольких сантиментов до размера головы. Аневризма может иметь округлую, овальную, мешковидную форму. Поверхность аневризмы гладкая, плотноэластичной консистенции. При ее тромбировании она становится более плотной, пульсация ее незначительная или отсутствует. При обнаружении аневризмы ее пальпация проводится осторожно, без излишнего давления и скользящих движений по ее поверхности. Это опасно, так как возможен отрыв тромба с тяжелыми последствиями. Уплотненная на всем протяжении или на отдельных местах брюшная аорта бывает при атеросклеротическом поражении. Ограниченное уплотнение иногда принимается за опухоль.
Тромбоз ствола аорты или ее разветвлений сопровождается ишемией нижних конечностей (бледные, холодные ноги, отсутствие пульсации на сосудах, гангрена). Медленное развитие тромбоза проявляется снижением пульсации сосудов, развитием коллатералей и атрофией мышц. Пульсация такой аорты снижена, зона локализации тромба уплотнена.
Аскультация брюшной аорты
Аскультация брюшной аорты проводится по белой линии живота от мечевидного отростка до пупка (рис. 364).

Рис. 364. Mеста выслушивания
брюшной аорты
Фонендоскоп постепенно погружается в брюшную полость с учетом дыхания пациента: на выдохе прибор опускается вниз, на вдохе он удерживается на уровне погружения, сопротивляясь выталкиванию брюшными мышцами.
В зависимости от развитости мышц достичь аорты можно за 1 или 3 погружения Выслушивание проводится на выдохе с задержкой дыхания. Так фонендоскоп перемещается от меча до пупка. Обращаем внимание на недопустимость сильного давления и пережатия аорты, что может вызвать появление стенотического шума.
У взрослых, лиц молодого и среднего возраста шумов при аускультации брюшной аорты не выслушивается. Лишь у детей и подростков можно выявить тихий, короткий систолический шум на средине расстояния между пупком и мечевидным отростком.
Систолический шум над брюшной аортой разной интенсивности выслушивается при атероматозе аорты, аортите, аневризме и сдавлении аорты. Оценивая результаты аускультации брюшной аорты, надо иметь ввиду то, что у мечевидного отростка выслушиваемый шум может быть обусловлен стенозом грудной аорты, а также стенозом или сдавлением чревного ствола. Шум в области пупка бывает при усиленном кровотоке в умбиликальных и параумбиликальных венах, в расширенных подкожных венах брюшной стенки при незаращении пупочной вены и циррозе печени.
В целях диагностики заболеваний брюшной аорты, так же как и грудной, необходимо измерение и сопоставление артериального давления на руках и ногах. В норме АД на ногах на 20 мм рт.ст. выше, чем на руках. При нарушении проходимости грудной и брюшной аорты (коарктация, аортит, тромбоз, сдавление извне) на ногах давление будет снижено.
Жив ли Христос? Воскрес ли Христос из мертвых? Исследователи изучают факты
Строение и параметры брюшной аорты
Брюшная аорта – одна из важнейших артерий, которая питает кровью структуры полости живота и нижних конечностей. Она отдает ветки, наполняющие кишечник, мочевыделительную и половую системы. Стенка сосуда состоит из трех неплотно спаянных между собой слоев, из-за чего может развиваться такая опасная патология, как аневризма. Большинство заболеваний абдоминальной аорты вызывают ее окклюзию (сужение) или тромбоз, что приводит к ишемическим поражениям соответствующих органов, и поэтому требует оперативного лечения.
Что такое брюшная аорта и где она расположена?
 Как известно, самая крупная артерия человека – аорта – состоит из нескольких отделов. Большинство из них расположены в пределах грудной клетки. Лишь одна часть (брюшная или абдоминальная) проходит в полости живота, под диафрагмой. На всем протяжении она находится спереди от позвоночника и питает артериальной кровью всю нижнюю половину тела.
Как известно, самая крупная артерия человека – аорта – состоит из нескольких отделов. Большинство из них расположены в пределах грудной клетки. Лишь одна часть (брюшная или абдоминальная) проходит в полости живота, под диафрагмой. На всем протяжении она находится спереди от позвоночника и питает артериальной кровью всю нижнюю половину тела.
Анатомия брюшной аорты
Топографически этот сосуд начинается на уровне 12-го грудного позвонка, выходя из аортального отверстия диафрагмы. В брюшной полости аорта смещается кпереди от позвоночного столба, немного левее от срединной линии. На всем протяжении сосуд отдает множественные ветви, питающие структуры полости живота.
Размеры брюшной аорты в норме:
- длина – от 13 до 15 см;
- диаметр – 18-20 мм.
Заканчивается абдоминальная аорта на уровне 4-го или 5-го поясничного позвонка, в точке бифуркации (т. е. раздвоения), где она расходится на правую и левую подвздошные артерии.
Сзади от абдоминальной аорты расположен позвоночник, спереди – корень брыжейки тонкого кишечника, поджелудочная железа и двенадцатиперстная кишка. Справа проходит нижняя полая вена, а слева – левый надпочечник и почка.
Ветви брюшного отдела делятся на париетальные (питающие стенку живота) и висцеральные (снабжают внутренние органы).
К первой группе относятся такие парные артерии:
- нижняя диафрагмальная;
- поясничные (по 4 с каждой стороны);
- непарная крестцовая.
Висцеральные ветки бывают парные и непарные.
К парным относятся:
- средняя супраренальная;
- ренальная (почечная);
- тестикулярная (у женщин – овариальная), которые кровоснабжают половые органы.
- чревный ствол, который отдает ветки к печени, желудку, селезенке;
- верхняя и нижняя брыжеечные, питающие все отделы кишечника.
На фото вы можете увидеть схему расположения отходящих веток :
:
Строение на микроскопическом уровне
Как и вся аорта, абдоминальный отдел относится к артериям эластического типа, стенка которых состоит из трех функциональных оболочек:
- Интима – внутренний слой, выполняющий защитную, питательную и регулирующую функцию. Оболочка представлена эпителиальными клетками – эндотелиоцитами, которые в наибольшей степени подвергаются патологическим воздействиям, в том числе отложению липидов, а это – причина атеросклероза.
- Медиа – средний слой, который обеспечивает механическую прочность и растяжимость сосуда для поддержания постоянного давления. Оболочка состоит из соединительной ткани, содержащей эластические и коллагеновые волокна.
- Адвентиция – внешняя оболочка, обеспечивает защитную функцию. Представлена клетками соединительной ткани, однако более плотной, для создания высокой прочности. Кроме того, она содержит нервные волокна и капилляры (так называемые vasa vasorum).
Вышеуказанные слои соединены не очень плотно, из-за чего могут образовываться расслаивающие аневризмы.
Какую функцию и задачи выполняет?
Этот сосуд имеет очень большое значение, поскольку снабжает обогащенной кислородом и питательными веществами кровью всю полость живота и нижние конечности. Фактически, такая аорта полностью обеспечивает функционирование пищеварительной и мочеполовой систем организма, потому патологии сосуда могут привести к нарушениям в работе соответствующих органов.
Кроме того, этот сосуд также играет немалую роль в поддержке нормального кровяного давления благодаря своим эластическим свойствам. В момент сокращения сердца большой объем крови растягивает стенку, во время расслабления она возвращается к исходному положению. Этот механизм предупреждает слишком сильный разрыв между систолическим и диастолическим показателями АД.
На кровоток очень сильно влияет состояние стенок аорты. В норме должно наблюдаться ламинарное (или линейное) течение крови. Однако при наличии каких-либо выпячиваний (или наоборот, карманов, ниш) появляются завихрения, из-за чего возникает турбулентный (хаотический) ток. В нем присутствует большая сила трения, что замедляет скорость и приводит к нарушению гемодинамики и перфузии (кровоснабжения) тканей.
Наиболее частые патологические состояния и их осложнения
Сердечно-сосудистые патологии входят в тройку основных причин смерти. В группу нарушений включены болезни аорты, в том числе и ее абдоминального отдела.
Выделяют такие заболевания брюшной аорты:
- Облитерирующий атеросклероз – наиболее частая болезнь, которая возникает вследствие нарушения метаболизма липидов. Характеризуется отложением белково-жировых комплексов во внутренней оболочке (интиме) артерии и разрастанием соединительной ткани. Из-за этого снижается эластичность сосуда, образуются бляшки, которые суживают просвет и затрудняют движение крови. Также на фоне подобной патологии могут возникать тромбоэмболические осложнения (чаще всего инфаркт мезентеральных артерий) и вазоренальная гипертензия. Для лечения применяют медикаментозную терапию (антихолестериновые препараты), диету.
- Аневризма – этот диагноз ставят, если обнаруживается локальное увеличение диаметра сосуда больше чем в 2 раза. Чаще всего возникает вследствие гипертонической болезни. При том ухудшается кровоток, могут формироваться тромбы. Характеризуется болью, пульсированием в области живота. Лечение патологии – плановое или экстренное оперативное вмешательство.
- Расслаивающая аневризма отличается разрывом интимы, из-за чего кровь затекает между слоями стенки, вызывая их дальнейшее расслоение и образование патологических полостей. Считается самой опасной формой, поскольку существует очень большая вероятность полного прорыва и смерти пациента.
- Артериовенозная аневризма – обычно появляется вследствие травмы, из-за чего образуется патологическое соединение между артерией и веной, и возникает сброс крови из аорты. Это ведет к значительной перегрузке правого желудочка. Как следствие – развивается сердечная недостаточность и венозный застой.
- Аортит – воспалительное заболевание стенки артерии вследствие бактериальной или вирусной инфекции, аутоиммунной агрессии. Это частая причина аневризм и тромбоэмболий.
- Неспецифический аортоартериит (болезнь Такаясу) – аутоиммунное воспалительное заболевание, в результате которого стенка сосуда склерозируется, ухудшается перфузия нижних конечностей. Одним из осложнений этой патологии бывает вазоренальная гипертензия. На начальных стадиях применяют консервативное лечение (глюкокортикостероиды, симптоматическую терапию), в дальнейшем может потребоваться операция.
- Синдром Лериша – болезнь, которая характеризуется окклюзией (сужением) просвета дистальных отделов брюшной аорты и ее ветвей. Это приводит к ишемии соответствующих органов. Чаще всего становится осложнением таких стенозирующих патологий, как атеросклероз или неспецифический аортоартериит. Еще причиной могут быть врожденные пороки. Классические симптомы – перемежающаяся хромота, отсутствие пульсирования периферических артерий и эректильная дисфункция.
- Инфаркт мезентеральных артерий – одно из опаснейших осложнений, которое характеризуется ишемией висцеральной брюшины и кишечника в результате закупорки сосуда тромбом. К патологии приводят сердечно-сосудистые заболевания, врожденные и приобретенные пороки, нарушения ритма. В результате возникает некроз тканей и перитонит. Летальность составляет до 60%.
Как часть крупнейшей в человеческом организме артерии – аорты, ее брюшной отдел играет существенную роль в обеспечении нормального функционирования сосудистой системы. Помимо этого, сосуд снабжает кровью важные структуры: кишечник, мочеполовые органы и нижние конечности. Облитерирующие болезни абдоминальной аорты приводят к недостаточной перфузии вышеуказанных органов и развитию ишемических изменений, что может привести к полной или частичной потере функции.
Источники: http://fb.ru/article/281378/anevrizma-bryushnogo-otdela-aortyi-simptomyi-diagnostika-lechenie, http://dyagnoz.ru/issledovanie-aorty, http://cardiograf.com/anatomiya/aorta-bryushnaya.html