Артериальное давление при охлаждении
Артериальное давление при охлаждении

СЕРДЕЧНО-СОСУДИСТАЯ СИСТЕМА:
ИЗМЕРЕНИЕ АРТЕРИАЛЬНОГО ДАВЛЕНИЯ
Уровень артериального давления зависит, главным образом, от объема крови, выбрасываемой в аорту левым желудочком во время систолы, и от величины сопротивления периферических (резистивных) сосудов. При этом давление в артериальном русле ритмически колеблется, достигая наиболее высоких значений в период систолы (систолическое давление) и снижаясь до определенного уровня во время диастолы (диастолическое давление).
Артериальное давление измеряют с помощью сфигмоманометра, который состоит из матерчатой манжеты, содержащей внутри герметичный резиновый резервуар, соединенный гибкими трубками с манометром и резиновым баллоном (насосом) для нагнетания воздуха. Кроме того, сфигмоманометр имеет регулировочный вентиль, обычно соединенный с баллоном. Вентиль позволяет изменять скорость выхода воздуха из манжеты и удерживать давление воздуха в системе сфигмоманометра на необходимом уровне.
Артериальное давление измеряют в миллиметрах ртутного столба. Шкала манометра градуирована от 0 до 300 мм ртутного столба (рт.ст.).
Для измерения артериального давления, как правило, используют непрямой аускультативный метод, предложенный в 1905 году хирургом Санкт-Петербургской медико-хирургической академии Н.С. Коротковым. Он основан на уже описанном феномене появления тонов над артериями при определенной степени их сдавления. Поскольку давление в артериях среднего калибра мало отличается от давления в аорте, измерение обычно проводят на плечевой артерии (рис. 33). Если позволяет состояние больного, исследование осуществляют в положении сидя.

Врач закрывает регулировочный вентиль, прикладывает к медиальной части локтевой ямки резонансную камеру стетоскопа и начинает быстро нагнетать баллоном воздух в манжету, одновременно выслушивая плечевую артерию и следя за показанием манометра. Раздувание манжеты вызывает постепенное сдавливание плечевой артерии, что в определенный момент приводит к появлению в ней тонов, синхронных с деятельностью сердца (тоны Короткова).
Продолжают нагнетать в манжету воздух до исчезновения тонов, что свидетельствует о полном сдавлении плечевой артерии. Отметив показание манометра, дополнительно повышают давление еще на 20-30 мм рт.ст. После этого, слегка открыв регулировочный вентиль, медленно выпускают воздух из манжеты, продолжая выслушивать плечевую артерию и следить за показанием манометра. Давление в манжете должно снижаться не более чем на 5 мм рт.ст. в секунду.
Отмечают уровень давления, при котором вновь появляются устойчивые тоны Короткова, что соответствует систолическому (максимальному) давлению. После этого продолжают постепенно выпускать воздух из манжеты и отмечают уровень давления, при котором тоны Короткова полностью исчезнут. Этот уровень соответствует диастолическому (минимальному) давлению.
Измерение артериального давления проводят с точностью до 5 мм рт.ст., например, 100/60, 125/75, 215/105 и т. п. Повторяют измерения 2-3 раза с интервалом в 1-2 мин, предварительно полностью выпуская воздух из манжеты, но не снимая ее с плеча. Учитывают наименьшие показатели.
Обычно давление измеряют последовательно на обеих плечевых артериях. При этом разница показателей не должна превышать 10 мм рт.ст. В случае обнаружения повышенного артериального давления, исследование повторяют через 15 мин и измеряют артериальное давление на обеих бедренных артериях.
В некоторых случаях, когда тоны Короткова выслушиваются неотчетливо, для измерения давления может быть использован пальпаторный метод, предложенный Рива-Роччи. Он отличается от уже описанного тем, что момент восстановления проходимости предварительно сдавленной плечевой артерии определяют не аускультативно, а по возобновлению пульсации лучевой артерии, что примерно соответствует появлению тонов Короткова, т.е. систолическому давлению. Однако полученные при этом цифры обычно на 5-15 мм рт.ст. ниже, чем при определении систолического давления по методу Короткова. Диастолическое давление пальпаторный метод определить не позволяет, что ограничивает его диагностическое значение.
В норме допустимые колебания систолического (максимального) давления составляют 90-140 мм рт.ст., а диастолического (минимального) — 60-90 мм рт.ст. В зависимости от возраста ориентировочные нормативы систолического и диастолического давления в указанных пределах следующие:
- до 15 лет — 90-110/60-70 мм рт.ст.;
- 15-30 лет — 110-120/70-75мм рт. ст.;
- 30-45 лет — 120-130/ 75-80 мм рт.ст.;
- старше 45 лет — 130-140/80-90 мм рт.ст.
У гиперстеников артериальное давление обычно на 10-15 мм рт.ст выше, чем у астеников.
В зависимости от различных факторов показатели артериального давления могут колебаться в пределах 10-20 мм рт. ст. В частности, более низкий уровень артериального давления обычно регистрируется утром, натощак, при горизонтальном положении и, особенно, во сне. Кратковременное повышение давления может наблюдаться при сильных болях, психоэмоциональных и физических напряжениях, после употребления чая, кофе, алкоголя, при охлаждении тела, колебаниях атмосферного давления и др.
Повышение систолического давления до 160 мм рт.ст., а диастолического до 95 мм рт.ст. носит название пограничной артериальной гипертензии и чаще всего свидетельствует о нарушениях нейроэндокринной регуляции сердечно-сосудистой системы (нейроциркуляторная дистония). Более высокие показатели артериального давления характерны для истинной артериальной гипертензии, которая может выступать в качестве самостоятельного заболевания (гипертоническая болезнь) либо быть одним из симптомов других заболеваний (симптоматические артериальные гипертензии), например, болезней почек, почечных сосудов, опухолевого поражения коркового и мозгового вещества надпочечников.
Понижение артериального давления называется артериальной гипотонией и встречается при коллапсе, шоке, кровопотере, внутренних кровотечениях, обезвоживании организма, острой и хронической надпочечниковой недостаточности, гипотиреозе.
Разница между показателями систолического и диастолического давления называется пульсовым давлением и в норме составляет 40-70 мм рт.ст. Уменьшение пульсового давления чаще всего происходит за счет снижения систолического давления, например, при стенозе устья аорты, выпоте в полость перикарда или констриктивном (слипчивом) перикардите. Возрастание пульсового давления вследствие преимущественного повышения систолического давления характерно для больных, страдающих тиреотоксикозом либо распространенным атеросклерозом. Для недостаточности аортального клапана типично умеренное повышение систолического давления и значительное, вплоть до нуля, снижение диастолического («бесконечный тон»), что также ведет к существенному возрастанию пульсового давления. «Бесконечный тон», однако, иногда наблюдается и у совершенно здоровых, в частности у спортсменов.

У больных с коарктацией аорты давление на бедренных артериях значительно ниже, чем на плечевых, где давление при этом, как правило, выше нормы. Значительное снижение артериального давления на одной из верхних или нижних конечностей обычно является признаком облитерирующего заболевания соответствующей магистральной артерии. Более высокий, чем в норме, уровень систолического давления на бедренных артериях наблюдается при недостаточности аортального клапана (симптом Гилля).
Кукес В.Г., Маринин В.Ф., Реуцкий И.А., Сивков С.И., Врачебные методы диагностики : учеб. пособие, 2006
Измерение артериального давления (АД)
Давление крови в артериальных сосудах зависит от объема циркулирующей крови, величины ударного объема левого желудочка и от
величины периферического сопротивления. АД ритмично колеблется в течение каждого сердечного цикла, в систолу левого желудочка оно повышается, создавая систолическое АД, в диастолу оно снижается, представляя диастолическое АД
Систолическое АД определяется силой и скоростью сокращения левого желудочка, а также эластичностью магистральных сосудов. Оно удерживается в артериях в течение 0,1—0,12 с после прохождения через них пульсовой волны.
Диастолическое давление достигает минимального уровня пере i прохождением очередной пульсовой волны. Оно зависит от величины периферического сопротивления и объема циркулирующей крови.
Разница между величиной систолического и диастолического давления называтеся пульсовым давлением, оно отражает степень коле бания сосудистой стенки иод воздействием пульсирующего потоки крови в артериях. В норме пульсовое давление равно 40—60 мм рт.ст.
Артериальное давление определяется аускультативным или пальпаторным методом. Аускультативный метод позволяет определить систолическое, диастолическое, а затем — пульсовое давление. Пальпаторный метод — только систолическое.
Аускультативный метод основан на выслушивании тонов на i артериями при определенной степени их сжатия пневматическои манжеткой. Пальпаторный метод — на появление пульсовой во i ны на лучевой артерии по мере снижения давления в манжетке п восстановления проходимости сосуда. Обычно АД измеряется ни руках на плечевых артериях, а по показаниям на ногах на бедрен ных артериях.
Техника измерения АД на руках. Измерение АД в основном про водится в сидячем положении пациента, но можно его проводин» и в положении лежа, стоя, что зависит от состояния пациента, условий и задач исследования.
Перед измерением АД пациент должен посидеть в спокойном состоянии в течение 10—15 мин. Это исключит или уменьшит вли яние на АД физической и эмоциональной активности. Необходп мо учитывать то, что посещение врача, сама процедура измерении АД для пациента с лабильной нервной системой нередко является стрессом. В момент исследования АД пациенту надо рекоменло вать максимально расслабиться, не разговаривать и не смотреть на действия врача.
Перед наложением манжетки рука пациента обнажается каi можно выше, закатывание тугого рукава ухудшает условия исслс
I
I
дования и искажает показатели. Измерение АД через одежду недопустимо.
Манжетка сфигмоманометра накладывается на плечо так, чтобы ее нижний край с отходящими трубками находился на 2—3 см выше локтевой ямки, а трубки располагались так, чтобы не мешать установке фонендоскопа на плечевую артерию <рис. 371). Плотность наложения манжетки проверяется просовыванием пальцев между манжеткой и кожей плеча, при правильном наложении между ними проходит лишь один палец.
После закрытия регулировочного вентиля врач нагнетает воздух в манжетку до уровня на 20—30 мм рт.ст. выше предполагаемого систолического давления. Для лиц молодого и среднего возраста обычно достаточно 150—160 мм рт.ст. Нагнетание до более высоких уровней (180—200 мм рт.ст.) может вызвать у пациента боль в плече и ответную гипертензивную реакцию.
Лучше накачивание манжетки проводить под контролем пульса или фонендоскопа. Установив пальцы на лучевую артерию этой же руки, врач накачивает манжетку и следит за показателями манометра Момент исчезновения пульса на лучевой артерии примерно соответствует уровню систолического давления. Далее давление в 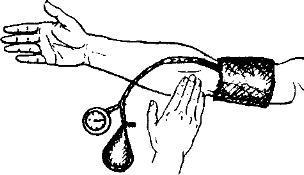
Рис. 371. Первый этап при измерении артериального давления на руке — правильное положение манжетки и обнаружение места пульсации плечевой артерии
- манжетка накладывается на 2—3 см выше плечевого сгиба;
- резиновая трубка манжетки расположена латеральнее плечевой артерии;
- пальцы врача расположены поперек плечевой артерии.
манжетке поднимается еще на 20—30 мм рт.ст., пальцы с лучевой артерии убираются, фонендоскоп устанавливается на плечевую артерию, вентиль осторожно открывается и проводится измерение
АД.
Накачивание манжетки можно проводить под контролем фонендоскопа, который устанавливается на плечевую артерию этой же руки. Нарастающее давление в манжетке приводит к появлению, а затем к исчезновению тонов, что соответствует полному пережатию сосуда. Отметив показатели манометра в этот момент, давление в манжетке поднимается еще на 20—30 мм рт.ст., после чего открывается регулировочный вентиль, давление в манжетке снижается со скоростью 5 мм рт.ст. в секунду. Момент появления устойчивого тона соответствует систолическому давлению, момент исчезновения тонов соответствует диастолическому давлению.
Воздух из манжетки должен быть выпущен до 0. После этого через 3—5 минут измерение АД следует повторить 2—3 раза, особенно у лиц с лабильной нервной системой. За это время большинство пациентов успокаивается, показатели АД стабилизируются Врачом учитываются наименьшие цифры АД. Друше показатели АД учитываются лишь в общей оценке состояния рефляции кровообращения со стороны ЦНС.
Точность измерения АД допускается в пределах 5 мм рт.ст. — 120/75, 100/65, 185/105 мм рт.ст. После измерения АД на одной руке исследование следует повторить на другой руке, особенно при повышенном или пониженном АД, а также у пожилых лиц. У них нередко разница показателей может быть значительной, что обусловлено нарушением проходимости подключичной, подмышечной или плечевой артерии. У здоровых разница АД на руках не должна превышать 10 мм рт.ст. Если у пациента выявлено повышенное АД на руках, то обязательным является измерение АД на нижних конечностях.
Артериальное давление, установленное в условиях бодрствования пациента (дома, на производстве, в поликлинике, в стационаре), называется «случайным давлением», так как оно обусловлено влиянием множества экзогенных факторов. Артериальное давление, замеренное у пациента, находящегося в условиях основного обмена, называется «основным» или «базисным давлением», оно является для данного человека физиологической константой.
Пальпаторный метод определения АД. После наложения манжетки на руку врач нащупывает пульс на лучевой артерии этой же
руки. Затем нагнетает в манжетку воздух до уровня выше момента исчезновения пульса на 20—30 мм рт.ст. Далее открывается регулировочный вентиль, давление в манжетке снижается со скоростью 5 мм рт.ст. в секунду. Как только давление в манжетке станет чуть ниже систолического, появится пульсация на лучевой артерии. Диастолическое и пульсовое давление этим методом определить невозможно.
Уровень артериального давления для каждого человека индивидуален. Он зависит от множества факторов, в том числе и от зоны обитания: у жителей северных и южных широт, у живущих в условиях высокогорья АД ниже, чем у жителей средней полосы. У лиц умственного и тяжелого физического труда АД выше, чем у занимающихся умеренным физическим трудом. У рабочих горячих цехов всеIда имеется склонность к гипотензии. У мужчин АД выше, чем у женщин того же возраста. У астеников АД ниже, чем у гиперстеников того же пола и возраста на 10—15 мм рт.ст. В утренние часы, натощак, в горизонтальном положении АД на 10— 20 мм pi.ст. ниже, чем в других ситуациях. В течение дня АД у всех людей колеблется в пределах +10 мм рт.ст. У лиц с повышенной возбудимостью нервной системы эти колебания могут быть значительными.
Как рекомендует Комитет экспертов ВОЗ (1970) нормальным АД для всех возрастов надо считать уровень ниже 140/90 мм рт.ст. Для
систолического давления нормальными считаются цифры в пределах от 90 до 140, для диастолического — 60—90 мм рт.ст. Однако лучше АД учитывать в зависимости от возраста, цифры нормы следующие:
15—30 лет — 110-120/70-75 мм рт.ст;
30-45 лет — 120-130/75-80 мм рт.ст.;
старше 45 лет — 130-140/80-90 мм рт.ст.
С позиций гипертонической болезни уровень АД в пределах 140/90 — 159/94 мм рт.ст. считается «опасной зоной» (пограничная гипертензия). АД 160/95 и выше считается признаком артериальной гипертензии.
Кратковременный подъем АД у здоровых людей отмечается в момент эмоциональной и физической нагрузки и некоторое время после нее. Так, интенсивная мышечная работа способна вызвать подъем систолического давления в 1,5—2 раза от исходного. Тонизирующие напитки — чай, кофе, алкоголь, а также курение, охлаждение, перепады атмосферного давления провоцируют повышение АД.
Эпизодическое или постоянное повышение АД наблюдается при НЦД, гипертонической болезни, некоторых заболеваниях эндокринной системы, заболеваниях почек, коарктации аорты, аортальном пороке и др. Гипертензия может быть систолической или диастолической, или содружественной
Систолическая гипертензия (подъем только систолического давления и увеличение пульсового давления — например, 170/75 мм рт.ст.) отмечается при НЦД, гипертонической болезни с гиперки- нетическим типом гемодинамики, при тиреотоксикозе, у пожилых при выраженном склерозе ма! исгральных сосудов. Повышенное систолическое и низкое диастолическое давление характерны для порока сердца — аортальной недостаточности (например, 180/40 или 180/0 мм рт.ст.).
Систолическая гипертензия обусловлена увеличением силы и скорости сокращения левого желудочка, увеличением его ударного объема, а также потерей эластичности магистральных сосудов.
Повышение диастолического давления (диастолическая гипертензия) при нормальном или слегка повышенном систолическом давлении, снижение пульсового давления (например, 130/110. 110/100, 100/95 мм рт.ст.) наблюдается при миокардиальной недостаточности (миокардит, кардиосклероз, дскомпспсированные пороки сердца), при экссудативном и слипчивом перикардите, сужении устья аорты. Малый прирост давления в систолу объясняется малым ударным объемом левого желудочка, а повышение диастолического давления — компенсаторной гемодинамической реакцией.
Содружественная гипертензия — одновременное повышение систолического и диастолического давления, наблюдается при многих заболеваниях (гипертоническая болезнь, болезни почек, сосудов почек, эндокринопагии и др ).
Артериальная гипотензия может быть обусловлена снижением периферического сопротивления артериальных сосудов при острых и хронических инфекционных заболеваниях и интоксикациях (шок, коллапс, обморок), при болезнях легких, печени, желудочно-кишечного тракта, некоторых эндокринных заболеваниях (миксе- дема, надпочечниковая недостаточность), при кровопотерях и обезвоживании за счет снижения объема циркулирующей крови, при снижении сократительной способности миокарда (миокардит, кардиосклероз, инфаркт миокарда, пороки сердца).
Снижение только диастолического давления наблюдается при разрушении или несмыкании полулунных клапанов аорты (аортальная
недостаточность, аневризма восходящей части аорты, обрыв клапанов). Давление может снижаться до 0. Это обычно сочетается с систолической гипертензией (например, 160/0 мм рт.ст.). При выслушивании плечевой артерии во время измерения АД второй тон не стихает даже при показаниях манометра 0 мм рт.ст. Этот феномен называется «симптом бесконечного тона». Его иногда можно наблюдать у здоровых подростков и молодых людей, у спортсменов с умеренно сниженным сосудистым тонусом и хорошей сократительной способностью миокарда, особого диагностического значения для них эгот феномен не имеет.
Измерение АД на нижних конечностях (на бедренных артериях (рис. 372)). Положение пациента на животе, бедра обнажены. Манжетка сфигмоманометра накладывается на нижнюю треть бедра. Фонендоскоп устанавливается в медиальной части подколенной ямки. В остальном методика измерений давления аналогична выше описанной. Обязательным является измерение давления на обеих ногах.
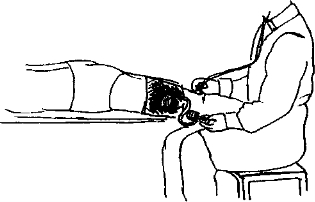
Рис. 372. Измерение АД на нижних конечностях.
У здоровых людей артериальное давление на бедренных артериях выше, чем на плечевых: систолическое — на 35—40 мм рт.ст., диастолическое — на 15—20 мм рт.ст.
При коарктации, сдавлении аорты АД на ногах равно или ниже, чем на руках, где оно, как правило, бывает повышенным. Более высокое, чем в норме, систолическое давление на ногах бывает при недостаточности клапанов аорты.
Любая асимметрия давления слева и справа на руках или ногах выше допустимого, снижение АД на нижних конечностях предполагают нарушение проходимости магистральных сосудов.
Изменения физиологических функций при холодовом воздействии
Наиболее выраженной реакцией на холодовое воздействие является сужение сосудов мышц и кожи, главным образом поверхностных. Сужение сосудов пальцев рук и ног, кожи носа, лица в отличие от изменений сосудов внутренних органов чередуется с реактивным расширением их. Эти рефлекторные чередования сужения и расширения сосудов обусловливаются непрекращающейся импульсацией с периферии в высшие сосудодвигательные центры и обеспечивают ток крови, необходимый для уменьшения теплоотдачи.
Важной особенностью возникающего при охлаждении состояния сосудов является также сохранение их тонуса. Каждое новое холодовое раздражение вызывает повторный спазм. Лишь на очень резкое охлаждение периферические сосуды отвечают длительным спазмом.
Сосудистые изменения регулируются главным образом вазомоторными механизмами и зависят от вызываемых Холодовым раздражением основных нервных процессов в вазомоторном центре. Наряду с этим можно думать и о частичном действии холода непосредственно на кровеносные сосуды. Так, описанные сосудистые изменения наблюдались при охлаждении и после симпатэктомии.
Серьезного внимания заслуживают рефлекторные, или отраженные, сосудистые реакции на холод. При действии его на ограниченную поверхность кожи происходит ослабление кровотока и на других, неохлажденных, участках тела. Так, при охлаждении нижних конечностей наблюдается понижение температуры слизистой оболочки носа и пищевода. При охлаждении повышается вязкость крови; вследствие этого уменьшается скорость кровотока и тем самым общее количество крови, притекающей к периферии в единицу времени. Во время охлаждения происходит урежение пульса, удерживающееся и в период, следующий за охлаждением на протяжении 60—80 минут. Описанные изменения кровотока при охлаждении наблюдаются не только в периферических сосудах кожи, мышц, слизистой, но и в сосудах глубоколежащих органов, например, почек.
Вазомоторные реакции на холодовое раздражение, в том числе и интероцептивные, обусловливающие резкое сужение просвета капиллярной сети, сопряжены с повышением кровяного давления.
При переохлаждении, по-видимому, вследствие рефлекторного угнетения деятельности центров сосудосуживающих нервов снижается максимальное артериальное давление.
При охлаждении заметно увеличивается объем дыхания. Ритм дыхания во время умеренного охлаждения, как правило, остается устойчивым, лишь при резком охлаждении наблюдается значительное его учащение.
При длительном пребывании в условиях низкой температуры окружающей среды заметно увеличивается минутный объем дыхания. В связи с мышечной работой в тех же условиях усиливается легочная вентиляция, и тем больше, чем ниже температура.
По мере удлинения периода охлаждения и снижения температуры окружающей среды возрастает потребление кислорода. При одинаковой длительности охлаждения потребление кислорода тем больше, чем ниже температура воздуха окружающей среды (рис. 10).
В связи с мышечной работой, выполняемой при низкой температуре, происходит перераспределение крови, увеличение ее притока к работающим органам, главным образом к конечностям, вследствие чего усиливается теплоотдача. Наряду с этим при работе средней тяжести в условиях низкой температуры повышается потребление кислорода, что не отмечается при чрезмерно интенсивной мышечной работе. Возможно, что в последнем случае импульсация с рецепторов мышц оказывается более мощной, чем импульсация с терморецепторов кожи, на которую действует холодовой раздражитель, и терморегуляторное усиление обмена в связи с охлаждением не наступает.
Значительные изменения в связи с охлаждением претерпевает углеводный обмен: повышается гликогенолиз и понижается способность тканей удерживать углеводы. При охлаждении усиливается секреция адреналина. Значение его при охлаждении особенно велико в связи с тем, что он стимулирует клеточный обмен и уменьшает теплоотдачу, ограничивая кровоснабжение кожи.
Одним из наиболее ранних признаков охлаждения, характеризующим и сосудистую реакцию на холодовое раздражение, является изменение температуры кожи. Уже в первые минуты охлаждения значительно снижается температура кожи обычно открытых участков тела — лба, предплечья и особенно кисти. В то же время температура кожи обычно закрытых участков (груди, спины) благодаря рефлекторному расширению сосудов даже несколько повышается. Сравнительное изучение температуры воздуха пододежного пространства и у открытой поверхности тела позволяет считать доказанным, что холодовый эффект возникает в результате раздражения воздухом более низкой температуры рецепторов обычно открытого, даже незначительного по площади, участка кожи.
Температура тела, по данным ряда исследователей, в начале охлаждения повышается до 37,2—37,5°. В дальнейшем температура тела снижается, особенно резко в более поздних стадиях охлаждения. Температура отдельных внутренних органов (печени, поджелудочной железы, почек и др.) при охлаждении рефлекторно повышается на 1—1,5°.
Охлаждение вызывает нарушение рефлекторной деятельности, ослабление и даже полное исчезновение рефлексов, снижение тактильной и других видов чувствительности; Восстановление частоты пульса, кровяного давления, легочной вентиляции после работы при низкой температуре наступает значительно медленнее, чем при температуре обычной.
Как показали исследования А. А. Летавета и А. Е. Малышевой, особое значение в условиях производства приобретает охлаждение, вызываемое излучением тепла телом человека в направлении поверхностен с более низкой температурой (радиационное охлаждение).
При радиационном охлаждении наблюдается более резкое падение температуры кожи и температуры тела, чем при охлаждении конвекционном, причем восстановление ее протекает медленнее; отсутствует описанная выше сосудосуживающая реакция на охлаждение, а также обычное для конвекционного охлаждения повышение теплопродукции. Неприятное же ощущение холода при неизменяющейся теплопродукции возникает, очевидно, вследствие излучения с глубоколежащих тканей.
Наиболее существенная черта радиационного охлаждения — вялая, замедленная реакция терморегуляторного аппарата в результате отсутствия кортикальных сигналов на радиационное охлаждение, обычно не встречающееся изолированно от охлаждения конвекционного и не сопровождающееся адекватным термическим раздражением (Слоним). Изменения, возникающие под влиянием радиационного охлаждения, носят более стойкий характер.
Наконец, следует выделить еще один вид производственного охлаждения работающих — при непосредственном соприкосновении работающего с охлажденными материалами. Такого рода охлаждение носит не только резко выраженный местный, но и общий характер с рядом рефлекторных нарушений отдельных функций.
Источники: http://bono-esse.ru/blizzard/Socpom/Metod/metod_4_6.html, http://www.med24info.com/books/vrachebnye-metody-diagnostiki-ucheb-posobie/izmerenie-arterialnogo-davleniya-ad-5899.html, http://www.stroitelstvo-new.ru/gigiena-truda/pri-holodovom-vozdeystvii.shtml



