Артериальное давление при реанимации
Тяжелая закрытая травма черепа и головного мозга
под редакцией профессора В. М. Угрюмова
Глава 13. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ТЯЖЕЛОЙ ЗАКРЫТОЙ ТРАВМЫ ЧЕРЕПА И ГОЛОВНОГО ОБЕЗБОЛИВАНИЕ И РЕАНИМАЦИОННЫЕ МЕРОПРИЯТИЯ ПРИ ОПЕРАЦИЯХ ПО ПОВОДУ ТЯЖЕЛОЙ ТРАВМЫ ЧЕРЕПА И ГОЛОВНОГО МОЗГА
Реанимационные мероприятия при терминальных состояниях
Даже самое строгое соблюдение правил профилактики терминальных состояний во время операции по поводу тяжелой травмы черепа и головного мозга не может в ряде случаев предотвратить развитие грозных осложнений у тяжелых нейрохирургических больных, особенно при поражении жизненно важных центров головного мозга. Успех оживления обеспечивает быстрота и правильность принимаемых реанимационных мер.
Остановка сердца — наиболее частое и почти необратимое осложнение. Наиболее частыми причинами остановки сердца являются гипоксия и гиперкапния. Рефлекторная остановка происходит в результате раздражения блуждающего нерва, особенно на фоне гипоксии. Кровотечение, шок, эмболия, передозировка ингаляционных наркотиков и барбитуратов могут также явиться причиной остановки сердца.
. Своевременная диагностика и терапия, для которых отводится 3—4. мин, имеют решающее значение. Реанимационные мероприятия начинаются с обеспечения эффективной вентиляции легких различными способами (по способу рот в рот, рот в нос, интубация и. т. д.). Одновременно следует начать непрямой массаж сердца. Правильная техника нецрямого массажа является залогом успеха. Больной должен лежать на спине на твердой поверхности. Руки анестезиолога находятся на нижней половине грудины. Давление должно быть сильным, чтобы сместить грудину по вертикали на 3—5 см и ритмичным с частотой 40—60 раз в 1 мин. Массаж сердца должен корригироваться с искусственной вентиляцией с таким расчетом, чтобы в фазе выдоха было 4—5 систол. Эффективность непрямого массажа проверяется по пульсу на крупных артериальных сосудах.
Если этот способ оказывается мало эффективным, то следует через 1—2 мин переходить к открытому массажу сердца. Для этого вскрывается грудная клетка слева от грудины по четвертому—пятому межреберью, пересекаются реберные хрящи, расширяется рана. После вскрытия грудной клетки сразу же берут сердце правой рукой так, чтобы большой палец и его возвышение располагались над правым желудочком, а другие пальцы и остальпая часть ладони — над левым желудочком. Оптимальная частота сокращения — 50—60 в 1 мин. У некоторых больных не удается эффективно проводить массаж без вскрытия перикарда. Только в этих случаях его следует вскрывать. При эффективном массаже на периферических сосудах прощупывается пульс, а артериальное давление достигает 70—80 мм рт. ст. Для восстановления сердечной деятельности следует применять хлористый кальций (10% раствор 3—5 мл), глюкозу с инсулином и малые дозы норадрена-лина и адреналина. Адреналин в количестве 0,2—0,5 мг предварительно разводится в 10 раз и вводится в полость левого желудочка.
Параллельно с массажем сердца производится внутриартери-альное нагнетание крови (250—500) под давлением не ниже 120 мм рт. ст.
Острая сердечно-сосудистая недостаточность. Декомпенсация сердечно-сосудистой деятельности чаще всего протекает в виде двух типов.
Первый тип декомпенсации характеризуется низким артериальным и высоким венозным давлением. Этот типа декомпенсации чаще всего обусловлен отеком и дислокацией мозга или воздействием патологического процесса на сосудодвигательные центры ги-поталамического и бульбарного уровней. Резкое падение артериального давления при этом (до 60 мм рт. ст. и ниже) является показанием к срочному внутриартериальному нагнетанию крови с обязательной терапией недостаточности сердца и тонуса периферических сосудов.
На ЭКГ регистрируется синусовая тахикардия со снижением сегмента S—Т ниже изоэлектричесой линии. Зубец Р увеличен, что в сочетании с высоким венозным давлением сврщетельствует об элементах недостаточности правого сердца.
При падении артериального давления ниже 60 мм рт. ст. в случае низкого сосудистого тонуса следует капельно в вену вводить вазопрессорные препараты (мезатон, норадреналин). Одновременно с терапией сердечно-сосудистых расстройств необходимо провести комплекс нейрохирургических мероприятий (дегидратация, вентрикулопункция и др.).
Второй тип декомпенсации характеризуется одновременным падением артериального и венозного давления. На ЭКГ зубец Р невысокий или даже низкий. Второй тип декомпенсации чаще всего обусловлен рефлекторными механизмами, иногда в сочетании с несвоевременно восполняемой кровопотерей.
В этом случае терапию следует начинать с внутривенного вливания крови в сочетании с вазопрессорными средствами. Хороший эффект оказывает внутривенное введение 40% раствора глюкозы с комплексом витаминов, сердечных гликозидов, хлористого кальция.
Применение анестезиологических и реанимационных методов в нейротравматологии позволило более целенаправленно влиять на состояние пострадавших и проводить оперативное вмешательство более благоприятных для- больного и хирурга условиях. В настоящее время можно говорить не только о поддерживающей и симптоматической терапии, но и о сознательной регуляции врачом состояния основных жизненно важных систем и органов при анестезии и реанимации.
Измерение АД — алгоритм действия. Артериальное давление
Для определения деятельности сердца, сосудистой системы и почек необходимо производить измерение АД. Алгоритм действия для его определения должен быть соблюден, чтобы получить максимально точные цифры.  Из врачебной практики известно, что своевременное определение давления помогло большому количеству пациентов не стать инвалидами и спасло жизнь многим людям.
Из врачебной практики известно, что своевременное определение давления помогло большому количеству пациентов не стать инвалидами и спасло жизнь многим людям.
История создания измерительных аппаратов
Впервые давление было измерено у животных Хейлзом в 1728 г. Для этого он ввел стеклянную трубку прямо в артерию лошади. После этого Пуазейль добавил к стеклянной трубке манометр с ртутной шкалой, а впоследствии Людвиг изобрел кимограф с поплавком, что дало возможность непрерывно записывать давление крови. Настоящие аппараты снабжены датчиками механического напряжения и электронными системами. Прямые методы измерения АД путем катетеризации сосудов используются в научных целях в диагностических лабораториях.
Как формируется артериальное давление?
Ритмичные сокращения сердца включают две фазы: систолы и диастолы. Первая фаза – систола – это сокращение сердечной мышцы, во время которой сердце выталкивает кровь в аорту и легочную артерию. Диастола – период, во время которого полости сердца расширяются и наполняются кровью. Затем вновь наступает систола и в последующем диастола. Кровь из самых крупных сосудов: аорты и легочной артерии проходит путь к самым мелким – артериолам и капиллярам, обогащая все органы и ткани кислородом и собирая двуокись углерода. Капилляры переходят в венулы, затем – в малые вены и в более крупные сосуды, и напоследок – в вены, которые подходят к сердцу.
Давление в сосудах и сердце
При выбросе крови из полостей сердца давление составляет 140-150 мм рт. ст. В аорте оно снижается до 130-140 мм рт. ст. И чем дальше от сердца, тем ниже становится давление: в венулах оно составляет 10-20 мм рт. ст., а крови в крупных венах – ниже атмосферного.
Когда кровь изливается из сердца, регистрируется пульсовая волна, которая постепенно угасает по мере прохождения по всем сосудам. Скорость ее распространения зависит от величины артериального давления и эластичности или упругости сосудистых стенок.
С возрастом артериальное давление повышается. У людей от 16 до 50 лет оно составляет 110-130 мм рт. ст., а после 60 лет – 140 мм рт. ст. и выше.
Способы измерения кровяного давления
Имеются прямой (инвазивный) и косвенный способы. При первом методе в сосуд вводится катетер с преобразователем и проводится измерение АД. Алгоритм действия этого исследования таков, что с помощью компьютера проводится автоматизация процесс контроля сигнала.
Косвенный способ
Техника измерения АД косвенным способом возможна несколькими методами: пальпаторным, аускультативным и осцилометрическим. Первый метод предполагает постепенное сдавливание и расслабление конечности в области артерии и пальцевое определение пульса ее ниже места компрессии. Ривва-Роччи в конце 19 века предложил использовать манжету 4-5 см и ртутную шкалу манометра. Однако такая узкая манжета завышала истинные данные, поэтому было предложено увеличить ее до 12 см по ширине. И в настоящее время техника измерения артериального давления предполагает использование именно этой манжеты.
Давление в ней нагнетается до той степени, когда прекращается пульс, и затем медленно снижается. Систолическое давление – это момент, когда появляется пульсация, диастолическое – когда пульс затухает или заметно ускоряется.
В 1905 г. Н.С. Коротков предложил метод измерения АД посредством аускультации. Типичный прибор для измерения АД по методу Короткова – тонометр. Он состоит из манжеты, ртутной шкалы. Воздух в манжету накачивают с помощью груши, а затем выпускают постепенно воздух через специальный клапан.
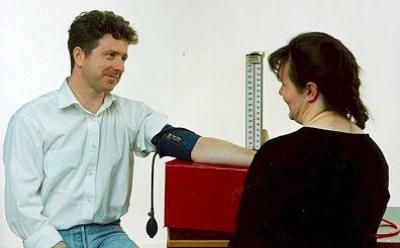 Этот аускультативный метод является стандартом для измерения кровяного давления на протяжении более 50 лет, но, по данным обследований, врачи редко соблюдают рекомендации, и нарушается техника измерения АД.
Этот аускультативный метод является стандартом для измерения кровяного давления на протяжении более 50 лет, но, по данным обследований, врачи редко соблюдают рекомендации, и нарушается техника измерения АД.
Осциллометрический способ применяется в автоматических и полуавтоматическх приборах в палатах интенсивной терапии, поскольку применение этих приборов не требует постоянного нагнетания воздуха в манжету. Запись артериального давления проводится на различных этапах снижения объема воздуха. Измерение АД возможно и при аускультативных провалах и слабых тонах Короткова. Этот метод наименее зависим от упругости стенок сосудов и при пораженности их атеросклерозом. Осциллометрический метод позволил создать приборы для определения на различных артериях верхних и нижних конечностей. Он позволяет сделать процесс более точным, уменьшая влияние человеческого фактора
Правила измерения АД
Шаг 1 – выбрать подходящее оборудование.
Что вам понадобится:
1. Качественный стетоскоп
2. Правильного размера манжеты.
3. Барометр-анероид или сфигмоманометр автоматизированный – прибор с ручным режимом надува.
Шаг 2 – подготовьте пациента: убедитесь, что он расслаблен, дайте ему 5 минут отдыха. За полчаса для определения АД не рекомендуется курение и употребление алкоголь- и кофеинсодержащих напитков. Пациент должен сидеть вертикально, освободите верхнюю часть руки, расположите ее удобно для больного (можно положить на стол или другую опору), ступни должны стоять на полу. Снимите лишнюю одежду, которая может помешать нагнетанию воздуха в манжету или притоку крови к руке. Вы и больной должны воздерживаться от разговоров во время измерения. Если больной находится в положении лежа, необходимо расположить верхнюю часть руки на уровне сердца.
Шаг 3 – подберите правильный размер манжеты в зависимости от объема руки: зачастую ошибки возникают из-за неправильного ее подбора. Наденьте манжету на руку пациента.
Шаг 4 – расположите фонендоскоп на той же руке, где вы разместили манжету, ощупайте руку на локтевом сгибе, чтобы найти место самых сильных импульсных звуков, и установите стетоскоп над плечевой артерией именно в этом месте.
Шаг 5 – раздуть манжету: начать накачивать, одновременно слушая пульс. Когда пульсовые волны исчезают, вы не должны слышать никаких звуков через фонендоскоп. Если пульса не слышно, то надуть нужно так, чтобы стрелка манометра была на цифрах выше от 20 до 40 мм рт. ст., чем при предполагаемом давлении. Если это значение неизвестно, надуйте манжету до 160 — 180 мм рт. ст.
Шаг 6 – медленно сдуваем манжету: начинается дефляция. Кардиологи рекомендуют медленно открывать клапан таким образом, чтобы давление в манжете снижалось на 2 — 3 мм рт. ст. в секунду, иначе более быстрое снижение может привести к неточным измерениям.
Шаг 7 – прослушивание систолического давления – первые звуки пульса. Это кровь начинает течь через артерии пациента.
Шаг 8 – слушайте пульс. Со временем, когда давление в манжете снижается, звуки исчезают. Это и будет диастолическое, или нижнее давление.
Проверка показателей
Необходимо проверить точность показателей. Для этого измеряют давление на обеих руках для усреднения данных. Чтобы проверить давление еще раз для точности, следует подождать около пяти минут между измерениями. Как правило, артериальное давление выше утром и ниже вечером. Иногда цифры артериального давления недостоверны из-за беспокойства пациента по поводу людей в белых халатах. В таком случае используют суточное измерение АД. Алгоритм действия при этом – определение давления в течение суток.
Недостатки метода
В настоящее время аускультативным способом в любой больнице или клинике проводится измерение АД. Алгоритм действия имеет недостатки:
• более низкие цифры САД и более высокие цифры ДАД, чем полученные при инвазивной методике;
• восприимчивость к шумам в помещении, различным помехам при движении;
• необходимость правильного расположения стетоскопа;
• плохая прослушиваемость тонов низкой интенсивности;
• погрешность определения – 7-10 единиц.
Эта техника измерения артериального давления непригодна для мониторинговой процедуры в течение суток. Для контроля за состоянием больного в палатах интенсивной терапии невозможно постоянно накачивать манжету и создавать шум. Это может негативно сказаться на общем состоянии больного и вызвать его беспокойство. ПЦифры давления будут недостоверны. При бессознательном состоянии больного и повышенной двигательной активности его руку невозможно уложить на уровне сердца. Интенсивный сигнал помехи могут создавать и неконтролируемые действия пациента, поэтому компьютер будет давать сбой, что сведет на нет измерение АД, пульса.
Поэтому в палатах реанимации используются безманжетные методы, которые хоть и уступают по точности, но они более надежны, оперативны и удобны для постоянного контроля за давлением.
Как измерить АД в педиатрии?
Измерение АД у детей не отличается от техники определения его у взрослых. Только взрослая манжета не подойдет. В этом случае требуется манжета, ширина которой должна составлять три четверти расстояния от локтевого сгиба до подмышечной ямки. В настоящее время имеется большой выбор автоматических и полуавтоматических приборов для измерения АД у детей.
Цифры нормального давления зависят от возраста. Для расчета цифр систолического давления нужно цифру возраста ребенка в годах умножить на 2 и увеличить на 80, диастолическое составляет 1/2 — 2/3 от предыдущей цифры.
Приборы для измерения артериального давления
Измерители АД еще называются тонометрами. Имеются механические и цифровые тонометры. Механические бывают ртутными и анероидными. Цифровые – автоматическими и полуавтоматическими. Самым точным и долгосрочным прибором является ртутный тонометр, или сфигмоманометр. Но цифровые более удобны и просты в эксплуатации, что позволяет их использовать в домашних условиях.
Реанимация при острой сердечной недостаточности
Какое давление при инфаркте?
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Инфаркт миокарда – это неотложное состояние, которое по статистике чаще всего приводит к смерти людей на территории стран СНГ в возрасте от 40 до 60 лет. Поэтому нужно вовремя распознать патологический процесс и оказать помощь пациенту. Артериальное давление при инфаркте – это важный показатель, который поможет не только заподозрить патологию, но и предотвратить развитие инфаркта.
Клиническая картина
Инфаркт миокарда развивается остро. По клиническим проявлениям инфаркт миокарда проходит в четыре стадии. Их можно заметить на записи ЭКГ:
- Острейшая стадия или стадия повреждения.
- Острая стадия.
- Подострая стадия.
- Стадия рубцевания и кардиокслероза.
Причины развития инфаркта и симптоматика болезни
Главная причина развития и проявления инфаркта миокарда – атеросклероз. Изначально нарушается обмен липидов в организме, сосуды с возрастом теряют эластичность, становятся ломкими и в местах трещин на сосудах оседают излишки липидов.
Липиды накапливаются и образуют атеросклеротическую бляшку. Бляшка со временем может оторваться и закупорить мелкий коронарный сосуд, что приведет к дефициту кислорода в сердечной артерии и, соответственно, к некрозу ткани сердечной мышцы.
Есть факторы, которые повышают риск развития патологии, к ним относятся:
- Женский пол из-за большего количества стрессов.
- Наследственная предрасположенность.
- Артериальная гипертензия.
- Повышенное содержание холестерина в крови.
- Сахарный диабет второго типа.
- Ожирение.
- Склонность к образованию тромбов.
Гипертоническая болезнь – важный фактор риска. Давление при инфаркте миокарда разное в зависимости от стадии. Чтоб спровоцировать инфаркт, нужно резкое повышение давления. Тогда бляшка отрывается от стенки сосуда и попадает в кровоток. Затем показатель пульса может повыситься, а давление упадет в соответствии с недостаточным количеством кислорода, попадающего в миокард.
Чем больше диаметр артерии, которая закупорилась вследствие отрыва бляшки, тем больше зона некроза. Важный компенсаторный механизм, который включается при инфаркте миокарда – наличие развитых коллатералей, кровоснабжающих одинаковые участки сердца.
Инфаркт миокарда может возникать не только по причине резкого скачка давления или по причине гипертонического криза, но еще и в состоянии полного покоя без видимых поводов.
Симптоматика заболевания проявляется ярко, что позволяет быстро заметить развитие болезни и поставить правильный диагноз. Главный признак патологии – нестерпимая боль, которая развивается за грудиной и носит колющий или жгучий характер, не исчезает при изменении положения тела.
Боль при инфаркте сопровождается липким потом и появлением страха смерти. Она может иррадиировать в лопатку, в левую руку, нижнюю челюсть. Снимается боль в основном наркотическими анальгетиками. Возможны такие клинические проявления, как:
- бледность кожи;
- тошнота, рвота;
- могут появиться судороги;
- непроизвольное испражнение.
Изменения давления при инфаркте миокарда
Инфаркт миокарда нередко провоцируется скачком артериального давления вверх. Но сразу после закупорки коронарного сосуда развивается гипотония, артериальное давление после инфаркта и во время процесса снижается. Как только в груди появилась боль, цифры на тонометре начинают падать.
Чем быстрее падает АД, тем сложнее течение процесса у пациента, это значит, что развивается острый кардиогенный шок с пусковым болевым механизмом. Состояние опасно тем, что возникает стремительно и приводит в смертельному исходу.
Сниженные показатели давления после инфаркта миокарда
Резкое снижение давления на фоне инфаркта миокарда и развития болевого шока нередко сопровождается коллапсом. Это состояние, при котором сосуды недополучают кровь, в том числе и сосуды головного мозга. Человек теряет сознание и падает в обморок.
Отвечая на вопрос, какой пульс при инфаркте, врач может отметить, что этот показатель повышен, наблюдается тахикардия со снижением объема сердечного выброса. Нередко состояние переходит в неконтролируемо быстрое сокращение предсердий, и развивается их фибрилляция. Высокий пульс и низкое артериальное давление при инфаркте указывают на повышение шокового индекса Альговера и усложняют состояние больного. Происходит централизация кровоснабжения, и чаще всего больной умирает.
Если давление после приступа инфаркта упало незначительно, то можно избежать шокового состояния и вылечится с минимальными последствиями. Важно в дальнейшем избегать перебоев в работе сердца и следить за скачками давления.
В течение 10 дней пациент находится в реанимации, где и принимает препараты, разжижающие кровь и антигипертензивные средства при потребности. Затем следующие 10 дней больной наблюдается в общей палате.
Терапевтические средства
Как только у больного появились боли в области сердца, необходимо предпринять следующие меры:
- Вызвать бригаду скорой помощи.
- Дать таблетку нитроглицерина под язык, дать препараты для обезболивания.
Уже на этапе квалифицированной помощи у больного запишут ЭКГ, чтоб подтвердить диагноз и назначат лечение в зависимости от стадии процесса. В терапевтическое окно, которое длится в течение трех часов, пациенту назначают тромболитическую терапию в виде стрептокиназы или альтеплазы. Препараты рассасывают образовавшийся тромб и восстанавливают проходимость коронарных сосудов.
Затем пациенту назначается ряд препаратов, которые профилактируют повторную закупорку тромбами и поддерживают жизненно важные показатели в норме:
- антиагреганты («Аспирин», «Клопидогрель»);
- антикоагулянты («Гепарин», «Варфарин»);
- бета-адреноблокаторы или антагонисты кальциевых каналов (верапамил).
В стационаре пациент проводит минимум три дня, соблюдая строгий постельный режим. В это время регулярно записываются кардиограммы с целью определения массивности повреждения и величины сформированного рубца миокарда. Профилактируются возможные осложнения после инфаркта.
Процесс реабилитации проходит медленно, в зависимости от величины повреждения, иногда затягивается до трех–четырех месяцев. В дальнейшем возможно развитие хронической сердечной недостаточности, изменение фракции выброса крови, нарушения проводимости в сердце. Тяжесть осложнений зависит от своевременности диагностики и лечения, локализации инфаркта, развития коллатералей коронарных сосудов.
При инфаркте миокарда давление повышается выше обычных показателей пациента. Затем резко снижается, после закупорки.
При каком давлении вызывают скорую помощь: высокое АД
При повышенном давлении гипертоники часто мучаются от тошноты, головных болей и ощущения «мушек» в глазах.
Данная патология и осложнения, которые она провоцирует, в большинстве случаев, становятся причиной летальных исходов и инвалидности. Поэтому необходимо знать, при каком уровне давления следует вызывать скорую помощь.
Если артериальное давление поднялось до 110-139/70-89 мм рт. ст., это не имеет критических последствий. Будет достаточным лечь и привести себя в спокойное состояние.
Когда тонометр показывает более высокие значения, а именно более 140/90 мм рт. ст., нужно начинать проведение процедур по снижению давления.
Если больной находится дома, необходимо:
- выключить яркий свет,
- установить тишину,
- ликвидировать сильные ароматы и другие раздражители.
Опасными показателями артериального давления считаются цифры выше 160/95 мм рт.ст. В этом случае следует вызвать скорую помощь и принять гипотензивные средства.
Если больной человек чувствует себя очень плохо, скорую помощь необходимо вызывать незамедлительно, поскольку гипертензия является причиной инсульта и других серьезных осложнений.
 Высокое давление часто становится причиной смерти и серьезных необратимых последствий для здоровья больного. Это нужно знать каждому гипертонику, а также то, какие признаки указывают на кровоизлияние.
Высокое давление часто становится причиной смерти и серьезных необратимых последствий для здоровья больного. Это нужно знать каждому гипертонику, а также то, какие признаки указывают на кровоизлияние.
Первая помощь при высоком давлении достаточно проста, ее может оказать практически любой человек. Гипертоники, которые болеют длительное время, могут справиться с таким давлением самостоятельно, но если состояние возникло впервые, следует безотлагательно вызвать скорую помощь.
В первую очередь, врачи рекомендуют успокоиться. Человека нужно усадить либо уложить с приподнятой головой. Необходимо измерить давление и делать эту процедуру каждые 15 минут. Больной должен снять стесняющие предметы одежды, например:
- расстегнуть воротник,
- ослабить галстук,
- снять ремень.
Следует также обеспечить приток свежего и прохладного воздуха. Больному нужно делать медленные глубокие выдохи и вдохи. Отвлекающей терапией выступает приложение к икрам и стопам грелок или горячая ножная ванна.
Медикаменты
 Если больной принимает какие либо препараты против высокого давления, можно принять те, которые употребляются чаще всего.
Если больной принимает какие либо препараты против высокого давления, можно принять те, которые употребляются чаще всего.
В большинстве случаев принимают 25 мг Каптоприла либо 10 мг Нифедипина. Таблетки кладутся под язык и со временем рассасываются. Таким образом, достигается максимальный эффект за короткое время. Обычно, артериальное давление начинает постепенно снижаться уже спустя 5 или 10 минут после того, как человек принял средство.
Если через час показатели остаются высокими, то есть выше 180/100 мм рт. ст, то употребление средства нужно повторить. Важно помнить, что быстрое снижение артериального давления очень опасно. Если снизить его сразу на 25% и более, это вызовет серьезные нарушения кровообращения мозга, что создаст угрозу инсульта.
Особенно важно вовремя принять препарат, если речь идет о пожилом человека. Употребляя лекарственное средство, следует учитывать, что эффект у таких людей будет более выражен, нежели у молодых пациентов. Лучше всего, если сенсибилизация артериального давления займет 2-6 часов.
Если вследствие высокого давления появились боли в районе грудины, необходимо принять Нитроглицерин. При необходимости, когда боль не уходит, прием повторяют спустя 5 минут. Более трех таблеток за короткое время принимать нельзя.
Корвалол и Валокордин эффективно борятся с тревожными состояниями и чувством страха, что нередко бывает при патологически повышенном давлении.
Симптоматика гипертонического криза
Признаками криза, при которых нужно вызвать скорую помощь, являются:
- сильная головная боль, шумы в ушах, частый пульс, одышка,
- снижение зрения, «мурашки» перед глазами,
- дрожь тела и конечностей,
- онемение языка, лица, конечностей, нарушение речи,
- сухость во рту, хриплое дыхание.
При указанных симптомах человеку следует перейти на постельный режим и вызвать скорую помощь.
Когда нужно вызывать врача?
Хотя совре  менные средства дают возможность скорректировать резкий скачок давления, но существуют ситуации, когда крайне необходима квалифицированная медицинская помощь. Если гипертонический криз случился впервые, врач обязан самостоятельно измерить давление.
менные средства дают возможность скорректировать резкий скачок давления, но существуют ситуации, когда крайне необходима квалифицированная медицинская помощь. Если гипертонический криз случился впервые, врач обязан самостоятельно измерить давление.
В обязательном порядке скорую помощь нужно вызвать в таких ситуациях:
- когда неэффективны используемые лекарственные средства, то есть, давление не понижается через час после приема лекарств,
- когда на фоне повышенного давления возникли сильные боли в грудине, которые не смог убрать Нитроглицерин, а также появились нарушения слуха, зрения, онемение конечностей и двигательные расстройства.
Действия врача четко определяются при гипертоническом кризе больного. В первую очередь бригада скорой помощи делает ЭКГ для определения состояния сердца и вероятности осложнений.
В зависимости от результатов врач начинает терапию. Если примененные таблетированные препараты оказались неэффективны, средства вводят внутримышечно либо внутривенно. В зависимости от симптоматики это могут быть:
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- вазодилататоры: Магния сульфат,
- β-адреноблокатры: Обзидан,
- мочегонные средства: Фуросемид,
- наркотические анальгетики: Морфин.
Как вести себя после снятия криза
После купирования приступа гипертонии, человек должен лежать еще несколько часов. Проверять давление с помощью тонометра нужно каждые 20 минут. При очередном увеличении давления нужно вновь вызвать бригаду скорой помощи.
Далее важно следить за состоянием регулярно. Врачи рекомендуют:
- исключить любой стресс и напряжение,
- не допускать чрезмерных физических нагрузок,
- иметь дома эффективные гипотензивные препараты.
Видео в этой статье станет хорошей инструкцией по шагам при серьзеном скачке давления.
на
Острая левожелудочковая недостаточность: причины и симптоматика
Острая левожелудочковая недостаточность является частой кардиопатологией, которая проявляется в виде развития отека легких. При ее развитии требуется оказание срочной помощи в условиях реанимации, иначе может наступить смерть.
Почему возникает дефект?
Это острое состояние возникает в результате наличия у больного ряда заболеваний:
- инфаркт миокарда;
- стеноз митрального или аортального отверстия;
- острый миокардит с поражением всех оболочек сердца (панкардит);
- острое нарушение функции клапанного аппарата;
- ТЭЛА;
- опухоль левого отдела сердца;
- выраженная гипертензия;
- анемия;
- тяжелая форма тиреотоксикоза;
- травма или новообразование головного мозга;
- сердечная тампонада.
Какие встречаются проявления?
При данном явлении происходит неполное поступление крови в аорту в период активного сокращения сердца, часть ее остается в левом желудочке. Постепенно диастолическое давление в нем нарастает, потом оно увеличивается и в левом предсердии.
Но поскольку правый желудок продолжает работать в прежнем режиме, а левая часть сердца не может переработать весь объем, то наступает застой крови в легочных сосудах.
Поэтому первые симптомы левожелудочковой недостаточности проявляются в виде одышки, которая возникает сначала только после определенной нагрузки, а потом уже и в покое.
Немного позднее возникают приступы удушья, проявляющиеся преимущественно во время ночного отдыха. Больной начинает кашлять с выделением мокроты розового цвета.
Характерной особенностью приступа кардиальной астмы является то, что при нем состояние пациента улучшается после того, как он принимает вертикальное положение. Нередко такой больной вынужден проводить всю ночь, сидя на кровати.
Постепенное нарастание давление в легочной капиллярной сети приводит к тому, что жидкость начинает поступать в ткань, и происходит развитие отека легких.
Виды отека
Отек легких при острой левожелудочковой недостаточности бывает двух видов:
- Интерстициальный. Пропотевание жидкости происходит во всех тканях, которые образуют легкое, что приводит к значительным затруднениям в процессе кислородного обмена.
- Альвеолярный. В этом случае жидкая часть крови проходит в просвет альвеолы. Она перемешивается с пузырьками воздуха, и происходит образование пены.
В результате этих процессов к сердечной недостаточности (циркулярная гипоксия) присоединяется легочная (гипоксическая гипоксия), что в значительной степени ухудшает прогноз, и приводит к быстрой гибели больного.
Происходит резкое нарастание симптоматики, наблюдается:
- развитие акроцианоза;
- нарастание одышки;
- нарушения сознания, кома;
- бледность и влажность кожных покровов;
- характерно клокочущее дыхание, которое можно услышать на расстоянии;
- выделение пенистой мокроты белого или розоватого цвета;
- психомоторное возбуждение;
- резкая слабость и боли в области сердца;
- при аускультации выслушиваются влажные крупнопузырчатые хрипы по всем полям легкого, которые настолько громкие, что заглушают сердечные тоны;
- при простукивании отмечается притупление звука в нижних отделах.
Как помочь при левожелудочковой недостаточности?
Неотложная помощь при этой острой патологии проводится только в условиях реанимации, и заключается в следующем:
- Больному придается положение, сидя, ноги должны быть спущены.
- Через носовой катетер происходит подача кислорода, который увлажняется путем пропускания через воду.
- При отеке делают кислородную ингаляцию с добавлением пеногасителя, иногда с этой целью используется этиловый спирт. Это позволяет в значительной мере снять явления отека и улучшить обмен кислорода. Предварительно следует произвести отсасывание пены из ротоглотки.
- Для дальнейшей помощи проводится катетеризация подключичной или яремной вены.
- На начальной стадии развития недостаточности применяются сердечные гликозиды, которые помогают нормализовать сократительную способность сердечной мышцы. Улучшить легочный кровоток помогает эуфиллин.
Препаратом выбора при данной патологии является морфин. Он снимает одышку, убирает чувство страха и тревожность, но самое главное — снимает нагрузку в малом круге кровообращения за чет расширения капилляров. Используется также таламонал, устраняющий болевой синдром и расширяющий сосуды.
- При очень высоком давлении используются ганглиоблокаторы, они снижают нагрузку на все отделы сердца. Так как эти средства обладают сильным действием, то их капельным способом при постоянном мониторировании давления.
- Началом такой терапии служит систолический показатель свыше 150 мм рт. ст. Если во время введения давление снижается более чем на треть от исходного уровня, то лечение прекращают до его восстановления.
- Для снижения притока крови к правым отделам сердца на периферии конечностей накладываются мягкие жгуты, которые не должны передавливать артерии.
- Для уменьшения отека используются диуретики, обладающие калийсберегающими свойствами.
- Если причиной развития этого острого состояния является порок сердца, то применяются бета-блокаторы и миотропные спазмолитики (анаприлин, атропин).
Оказание неотложной помощи при развитии острой левожелудочковой недостаточности должно проводиться в комплексе, и выбор средств осуществляется исходя из причины развития этого состояния.
Источники: http://www.bibliotekar.ru/439/58.htm, http://fb.ru/article/194447/izmerenie-ad—algoritm-deystviya-arterialnoe-davlenie, http://lechenie-gipertoniya.ru/serdechnaya-nedostatochnost/reanimatsiya-pri-ostroj-serdechnoj-nedostatochnosti/




