Через сколько дней проходит тромбофлебит
Интервью с хирургом-флебологом по вопросам острого тромбофлебита
Что такое острый тромбофлебит?
Острый тромбофлебит, варикотромбофлебит, флебит поверхностных вен и восходящий тромбофлебит – все это термины одного, очень опасного и грозного осложнения варикозного расширения вен. Риск развития тромбофлебита у пациентов с варикозной болезнью огромен. Особенно у людей старше 40 лет, ведущих малоподвижный образ жизни, страдающих ожирением или испытывающие длительные статические нагрузки на ноги. У женщин чаще всего тромбофлебит возникает во время беременности и сразу после родов, так как резко меняется гормональный фон.
Как проявляется острый тромбофлебит?
Для тромбофлебита поверхностных вен характерна своя клиническая картина. Это появление покраснения, отечности и болезненности в месте локализации тромба. Если вовремя начать лечение, то боль, отек и краснота постепенно уменьшаются, а тромб в просвете вены начнет рассасываться. Если не начать сразу лечение, то пойдет распространение тромба вверх по вене вплоть до сафено-феморального или сафено-поплитеального соустья. Такое состояние называется восходящим тромбофлебитом.
Чем опасен тромбофлебит?
Помимо прогрессирования тромбофлебита существует реальная угроза распространения тромба на глубокую венозную систему, что может привести к такому серьезному осложнению как тромбоз глубоких вен с исходом в посттромбофлебитическую болезнь с ярко выраженными симптомами хронической венозной недостаточности (постоянный отек конечности и трофические язвы).
Другую опасность таит в себе отрыв тромбов с попаданием их в общий кровоток. Такое состояние называется тромбоэмболией легочной артерии (ТЭЛА) и очень часто заканчивается летальным исходом.
Как тромбофлебит лечили ранее
Что раньше, что сейчас существуют сторонники консервативного лечения острого тромбофлебита. Они считают, что необходимо сначала остановить воспалительный процесс с помощью компрессионной, консервативной и местной терапии, дождаться полного рассасывания тромботических масс, и только потом выполнять радикальное хирургическое лечение варикозных осложнений, то есть стандартную флебэктомию под общим наркозом или спинальной анестезией.
Я считаю, что такой подход в лечении тромбофлебита в современных условиях недопустим. Сколько может потребоваться времени для того, чтобы тромбы полностью рассосались? Месяц, два, полгода, год, а может тромбы и не рассосутся вовсе. Носить ежедневно, в течение длительного времени, а может и летом, компрессионный трикотаж… Даже врагу такого не пожелаешь. К тому же над пациентом будет постоянно висеть риск развития нового острого воспалительного процесса, возможно, с худшим исходом. Так как не ликвидирована главная причина возникновения тромбофлебита – варикозные вены. С другой стороны при длительном консервативном лечении существует опасность перехода тромботических масс в основную, глубокую венозную систему или еще того хуже – отрыв тромба с молниеносным развитием тромбоэмболии легочной артерии (ТЭЛА).
Как я лечу тромбофлебит сейчас
Я являюсь сторонником активной комбинированной тактики лечения острого тромбофлебита. Что это значит?
Я соединил все современные методы лечения тромбофлебита и применяю их сразу и одновременно. Использование новых методик: эндовазальной лазерной коагуляции или радиочастотной облитерации с минифлебэктомией по Варади, вкупе с местной и консервативной терапией помогают пациенту не только полностью предотвратить тромбоэмболические осложнения и переход тромбов на глубокую венозную систему, но и сразу избавиться от варикозной болезни.
Первым этапом я выполняю РЧО Venefit™ или ЭВЛК с минифлебэктомией. Эти новые методики являются абсолютно безболезненными, так как проводятся под местной анестезией (без наркоза и спинальной анестезии). Облитерация (запаивание) пораженного магистрального ствола выше тромботических масс надежно защищает пациента от дальнейшего прогрессирования тромбофлебита и снижает риск развития тромбоэмболии (ТЭЛА).
Миниинвазивность этих процедур: отсутствие хирургической травмы и послеоперационного стресса, позволяет моим пациентам практически сразу вести активный образ жизни. Через 20-30 минут они самостоятельно покидают клинику.
Какие преимущества есть у данного метода лечения тромбофлебита?
Лечение проводится только в амбулаторных условиях. Не требуется госпитализация. У пациентов нет стресса от необходимости ежедневно смотреть на тяжелых стационарных послеоперационных больных.
- Ранняя активизация. Процедура проводится под местной анестезией, поэтому пациент сразу покидает клинику. После вмешательств под общим наркозом или спинальной анестезией пациента необходимо наблюдать в стационаре минимум сутки.
- Быстрое стихание воспалительного процесса. Уменьшение клинических проявлений острого тромбофлебита я наблюдал у пациентов практически на следующий день.
- Безболезненность процедуры. Местная анестезия лидокаином позволяет мне полностью контролировать процедуру, при этом пациент не испытывает никакой боли.
- Снижение риска тромбоза глубоких вен и тромбоэмболии. Полная облитерация (запаивание) магистральной вены выше тромба не дает тромботическим массам отрываться или распространяться дальше.
- Снижение сроков нетрудоспособности. Практически 90% пациентов через день после процедуры выходили на работу.
- Отсутствие рецидива (возврата) тромбофлебита.В отдаленном послеоперационном периоде ни у одного пациента я не наблюдал появления тромбофлебита на пролеченной нижней конечности.
- У этого метода лечения практически нет противопоказаний. Я оперировал пациентов в возрасте 85 лет, с ожирением III стадии, с сахарным диабетом, с имплантированным кардиостимулятором, после перенесенных онкологических операций и во всех случаях достигал положительного результата.
- Безопасность и эффективность метода. Одновременно с ликвидацией острого тромбофлебита пациенты избавлялись и от варикозной болезни, возвратив свое здоровье в самые короткие сроки.
Какие способы профилактики тромбофлебита существуют?
Основным методом профилактики острого тромбофлебита является устранение варикозно расширенных вен нижних конечностей. При появлении первых симптомов хронической венозной недостаточности (тяжесть и усталость в ногах, отечность, ночные судороги и варикозно расширенные вены и узлы) необходимо срочно проконсультироваться у врача-флеболога с ультразвуковым дуплексным сканированием. Получить рекомендации о режиме жизни, методах профилактики и лечения варикозной болезни:
- Ни в коем случае не нужно снижать двигательную активность. Ежедневные пешие прогулки улучшают работу венозной помпы, улучшая кровоток в нижних конечностях.
- Полезны такие виды спорта как плавание, бег, езда на велосипеде. Можно выполнять специальные упражнения для ног.
- Следить за весом, ведь избыточная масса тела и ожирение являются серьезными факторами риска развития тромбофлебита. Ограничить прием жирной, соленой и копченой пищи, поскольку она способствует увеличению отеков.
- Использование профилактического и лечебного компрессионного трикотажа при длительных статических нагрузках.
- И самое главное – при выявлении клапанной недостаточности магистральных стволов сразу проводить соответствующее лечение.
Таким образом, можно с уверенностью сказать, что новые, современные тенденции в лечении острого тромбофлебита позволяют решить сразу несколько задач: предотвратить развитие осложнений (тромбоза глубоких вен и тромбоэмболии), остановить воспалительный процесс и избавить пациента от варикозной болезни, вернув к нормальной жизни за короткий срок.
В каком случает тромб может рассосаться сам?
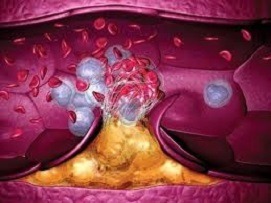 Может ли тромб сам рассосаться? Сегодня подобный вопрос врачам приходится слышать ежедневно, так как в последние годы проблема тромбообразования и связанных с ним патологических процессов является крайне актуальной. Согласно научным исследованием, в организме каждого второго здорового человека могут возникать тромбы или сгустки крови. При этом у него не будут обнаружены какие-либо патологии свертывания крови или проблемы со стороны сосудов. Как правило, подобное тромбообразование не нарушает общее состояние здоровья и не влияет на самочувствия человека. У таких пациентов практически всегда происходит самостоятельное рассасывание тромбов, которые проходят так же бесследно и незаметно, как и появились.
Может ли тромб сам рассосаться? Сегодня подобный вопрос врачам приходится слышать ежедневно, так как в последние годы проблема тромбообразования и связанных с ним патологических процессов является крайне актуальной. Согласно научным исследованием, в организме каждого второго здорового человека могут возникать тромбы или сгустки крови. При этом у него не будут обнаружены какие-либо патологии свертывания крови или проблемы со стороны сосудов. Как правило, подобное тромбообразование не нарушает общее состояние здоровья и не влияет на самочувствия человека. У таких пациентов практически всегда происходит самостоятельное рассасывание тромбов, которые проходят так же бесследно и незаметно, как и появились.
Но в некоторых случаях при содействии сопутствующих факторов тромбы крепко прикрепляются к сосудистой стенке, увеличиваются в размерах и закупоривают их просвет, вызывая развитие тромбоза. При таком варианте развития патологического процесса для рассасывания кровяных сгустков врачи назначают своим пациентам специальное лечение, без которого избавиться от опасных образований уже невозможно.
Почему возникают тромбы?
Существует целый ряд причин, которые могут способствовать патологическому внутрисосудистому свертыванию крови и образованию тромбов:
- изменение скорости и характера кровотока;
- нарушение нормального функционирования свертывающей и противосвертывающей системы;
- повреждение внутренней оболочки сосудов.
Формированию сгустков способствуют:
- стресс и шоковые состояния;
- атеросклероз сосудов с образованием на их стенках холестериновых бляшек;
- разные виды аритмии и блокады;
- генетическая предрасположенность организма к внутрисосудистому свертыванию крови;
- васкулиты;
- хроническая сердечная недостаточность;
- малоподвижный образ жизни, погрешности в питании, курение и другие вредные привычки;
- беременность;
- прием оральных контрацептивов;
- частые авиаперелеты.
Естественно, это далеко не полный перечень факторов, которые могут сыграть решающую роль в запуске процесса образования тромбов в разных сосудах человеческого организма. Но, зная большинство из них, каждый человек имеет возможность обратить внимание на состояние своего здоровья, чтобы вовремя предупредить развитие тромбоза и его тяжелых последствий.
Когда тромбы рассасываются самостоятельно?
Возникший тромб самостоятельно рассасывается практически в половине случаев своего формирования. Это происходит благодаря слаженной работе в организме систем контроля над реологическими свойствами крови, которые предупреждают ее преждевременное свертывание.
У здоровых людей велика вероятность того, что тромб рассосется уже через несколько дней после своего возникновения, то есть на начальных стадиях развития. Молодые тромбы рассасывает специальный белок эндогенного производства под названием плазмин, который принадлежит к группе протеаз и активирует процесс расщепления фибриновых сгустков.
Наряду с асептическим фибринолизом, кровяные сгустки могут рассасываться благодаря их прорастанию коллагеновыми структурами и микрососудами, с помощью которых происходит кровоснабжение образования. Подобное явление, как правило, имеет благоприятный исход тромбообразования и ускоряет процессы растворения кровяного сгустка.
В каких случаях без сторонней помощи не обойтись?
Иногда тромбы самостоятельно не рассасываются, а прикрепляются к сосудистой стенке, увеличиваются в размерах и препятствуют нормальному кровотоку. При таком варианте развития событий врачи говорят о тромбозе сосуда и рекомендуют пациенту разные методики, позволяющие избавиться от сгустка.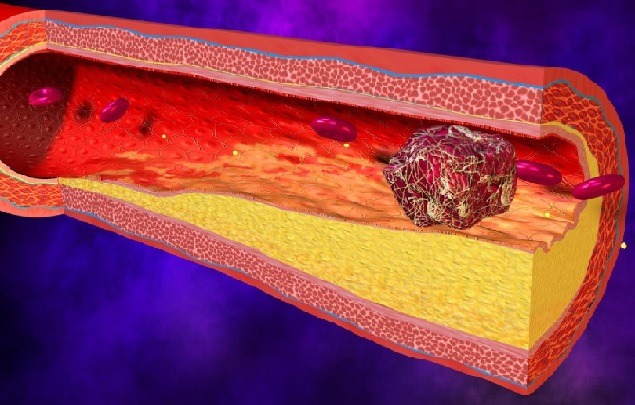
Почему важно убрать тромб? На самом деле, такой на первый взгляд безобидный комочек может нанести непоправимый вред здоровью человека. Увеличиваясь в размерах, со временем тромб отрывается от места своего прикрепления и стать решающим фактором в развитии острого тромбоза жизненно важных сосудистых структур. К примеру, очень часто тромб в ноге является причиной тромбоэмболии легочной артерии, которая в большинстве клинических случаев имеет летальный исход.
Что предлагает современная медицина?
К счастью, современная медицина обладает достаточным арсеналом средств и методик, позволяющих избавиться от патологических кровяных сгустков в сосудах. Консервативная терапия тромбоза заключается в применении лекарственных средств из группы тромболитиков, антикоагулянтов и антиагрегантов.
Тромболитические препараты – эффективные средства в борьбе с тромбами, которые позволяют рассосать сгустки даже в сосудах сердца, конечностей, яремной вене и головном мозге. Самыми известными представителями данной группы лекарственных средств являются стрептокиназа, альтеплаза, никотиновая кислота и урокиназа. Эти рассасывающие препараты способствуют разрушению тромбов и восстановлению нормального кровотока. Тромболитики начинают действовать немедленно, и уже через несколько часов дают положительный результат, что позволяет использовать их в качестве неотложной помощи у пациентов с острым тромбозом, инфарктом миокарда, тромботическим инсультом и тому подобное.

Помимо тромболитиков для рассасывания тромбов используют препараты из группы антикоагулянтов. Лекарство данного типа улучшает реологические свойства крови и предупреждает формирование кровяных сгустков в сосудах. Схожим терапевтическим эффектом обладают препараты ряда антиагрегантов, которые оберегают тромбоциты от склеивания, тем самым предотвращая образование их конгломератов.
К сожалению, перечисленные средства помимо терапевтического эффекта, обладают огромным количеством противопоказаний к применению и побочным действием на организм. Это подтолкнуло ученых к созданию более совершенных средств борьбы с тромбами. Так был изобретен инновационный нано-препарат на основе плазмина, который подобно биороботу определяет наличие сгустков и растворяет их. Это революционная новинка уже помогла спасти тысячи жизней по всему миру и в настоящее время продолжает совершенствоваться.
В борьбе с тромбами не следует забывать о средствах народной медицины и гирудотерапии (лечение пиявками). Среди растительных препаратов домашнего приготовления особой эффективностью по отношению к кровяным сгусткам обладают настойка акации, корня лапчатки, соцветий каштана. Все они используются в качестве местного лечения, преимущественно по отношению к тромбированным венам нижних конечностей.
Важно понимать, что тромбоз сосудов – весьма сложный и опасный для жизни человека патологический процесс. Это состояние нуждается не только в наблюдении, но и немедленной коррекции с помощью современных терапевтических методик. Поэтому при появлении первых подозрений на образование в организме тромба человеку необходимо обратиться к специалистам, что позволит ему быстро избавиться от проблемы и избежать ее сложных последствий.
Полезно посмотреть видео про народные средства для рассасывания тромбов:
Через сколько дней проходит тромбофлебит
В лечении тромбофлебита глубоких вен антикоагулянты заняли основное место. По данным многих статистик, благодаря применению антикоагулянтов значительно снизился процент смертельных эмболии, наряду с сокращением сроков лечения тромбофлебитов.
Преследуя профилактические цели, антикоагулянты назначают не только тогда, когда диагностирован флеботромбоз, но и тем послеоперационным больным, у которых можно лишь подозревать тромбоз.
Аллен с соавторами наряду с лечением антикоагулянтами рекомендует на всю конечность в первые дни накладывать горячие влажные повязки, внутрь — анальгезирующие средства, а через 3 дня начать активные движения каждые полчаса пальцами и голеностопными суставами, часто менять положение больной конечности. После того как в течение 4 дней удерживается нормальная температура и исчезает пальпаторная болезненность в скарповском треугольнике и по ходу вен, прекращают влажные повязки.
По затихании флебитического процесса, которое, по наблюдениям автора, наступает через 10—18 дней, больному разрешают вставать и ходить. Аллен возражает против вставания в первые дни заболевания, подчеркивая, что при глубоких тромбофлебитах надо применять те же общие принципы, что и при лечении любого воспалительного процесса.
Сравнивая сроки стационарного лечения глубокого тромбофлебита у 85 больных, из которых 50 лечились прежними методами со строгим постельным режимом и 35 — бутадионом (или пирабутолом), бинтованием ноги эластическими бинтами и ранней ходьбой, Л. Г. Фишман отмечает снижение койко-дня почти наполовину и быстрое улучшение самочувствия уже после первой инъекции пирабутола.
Наряду с препаратами из группы фенилбутадиона Л. Г. Фишман в комплексе лечения глубоких тромбофлебитов применяет новокаиновую поясничную блокаду или капельное введение 0,25% раствора новокаина внутримышечно, внутривенно или в виде свечей (0,05 г новокаина, 0,005 г экстракта белладонны с маслом-какао) через 3—3,5 часа, назначая на длительный срок витамины (аскорбиновую и никотиновую кислоты).
Хирургическое вмешательство (тромбэктомия, лигатура вены) может оказаться действенным лишь в сочетании с лечением антикоагулянтами, и в первую очередь гепарином.
При «синем флебите» (болезнь Грегуара) Оливье рекомендует новокаинизацию поясничных симпатических узлов, прием внутрь успокаивающих средств, медленное вливание 1 % раствора прокаина в количестве 20 мл, капельное введение гепарина, при отеке — приподнятое положение конечности, активные движения стопой. Если состояние в течение ближайших дней не улучшается, показана операция — обнажение бедренной вены и отсасывание тромба, периартериальная симпатэктомия для устранения артериального спазма.
Подводя итог современным данным о лечении тромбофлебитов глубоких вен, можно считать основным лечением антикоагулянты, ранние движения, компрессионная повязка.
При лечении на дому также показана компрессионная повязка с первых дней, анальгетики и антикоагулянты (под систематическим контролем крови), ранняя ходьба, чередуемая с постельным режимом. В некоторых случаях можно считать оправданным и масляные повязки по Вишневскому, которые целесообразно тоже фиксировать эластическим финтом с равномерным сдавленней всей конечности.
При лечении тромбофлебитов необходимо назначение витаминов, особенно в зимние и весенние месяцы, когда в пище снижается витаминный баланс. В литературе встречаются возражения против применения при тромбофлебитах аскорбиновой кислоты, ссылаясь на сообщения о повышении свертываемости крови под ее влиянием, однако эти сообщения мало убедительны. Мы не могли ни разу отметить увеличения свертываемости или появления тромбов у больных, получавших витамины, даже в тех случаях, когда у них перед лечением показатели протромбинового индекса были повышены.
Кроме того, важно принимать меры к нормализации функции кишечника, особенно при наклонности к запору, назначать соответствующую диету (при ожирении— уменьшение мучных блюд, жирной пищи и т. д.). Наряду с движениями больной конечности целесообразно рекомендовать дыхательную гимнастику в положении лежа.
При назначении симптоматических средств в связи с сопутствующими заболеваниями необходимо учитывать влияние их на кровь. Б. Е. Вотчал предостерегает от энергичней терапии стероидными гормонами, особенно при обильном диурезе, вызванном применением мочегонных, поскольку в таких случаях возникает угроза усиления тромбообразования. Применение медикаментозных средств, особенно новых, требует детального ознакомления с особенностями их действия и возможной совместимости с другими средствами.
Оливье подчеркивает, что для правильного использования антикоагулянтов необходимо быть знакомым с теми изменениями свертываемости крови, которые наступают при эмболии. Он ссылается на исследования Бомон и Ланнерж (Beaument, Lenerge), установивших при эмболии три фазы состояния свертывающей системы крови:
1) фаза сильно повышенной свертываемости в течение 1—2 суток;
2) фаза умеренно пониженной свертываемости — от 5 до 6 дней;
3) фаза относительно повышенной свертываемости, которая длится до восстановления нормального времени свертывания. Эта закономерность отмечена и Такатсом (Takats).
Исходя из этих данных, Оливье рекомендует вначале непрерывную внутривенную гепаринизацию (капельное введение гепарина в растворе глюкозы) при систематическом контроле крови, а через 3—4 дня — прерывистое вливание гепарина или назначение тромексана.
Источники: http://phlebolog.com/acute-thrombophlebitis/item/117-ostryiy-tromboflebit-sereznaya-problema-intervyu-s-hirurgom-flebologom-kmn-semenovyim-artemom-yurevichem, http://ritmserdca.ru/bolezni-sosudov/tromb-mozhet-rassosatsya-sam.html, http://dommedika.com/xirurgia/sroki_lechenia_tromboflebita.html

