Что такое тромбофлебит в анамнезе
Что это такое тромбофлебит и насколько опасна данная патология?
Тромбофлебит – довольно-таки распространенная патология сосудистой системы, которая встречается примерно у 12-15 процентов населения Земли. По характеру своему течения, данный недуг представляет обычное воспаление венозной стенки, развивающееся из-за появления тромба в просвете вены.
На начальных этапах развития болезнь называется флеботромбозом, протекая без воспалительного процесса, но с течением времени воспаление обязательно появляется и патология непременно превращается в полноценный тромбофлебит.
Подробней о механизме развития именно этого недуга, особенностях его терапии и опасности поговорим сегодня. Интересно? Тогда не забудьте дочитать приведенную ниже статью до конца.
Основные причины тромбофлебита

Чаще всего тромбофлебит развивается при варикозной болезни
Как было отмечено выше, тромбофлебит – это воспаление стенок вен, которое развивается вследствие тромбозной закупорки сосудистого просвета. Природа сформировавшегося тромба может быть совершенно любой, однако, итог его появления всегда один – забитость вены и сопутствующий ей воспалительный процесс.
Формирование тромбофлебита происходит из другого недуга сердечно-сосудистой системы под названием «флеботромбоз». Эта патология характеризуется закупоркой венозного просвета в период до 10 дней без ярко выраженного воспаления. По истечению такого временного периода развивается воспалительный процесс, который и характеризует момент появления тромбофлебита.
Воспаление вены представляет собой крайне неприятное и опасное для организма явление. При патологическом состоянии подобного вида поражается внутренняя структура венозного сосуда, что ведет к:
- неестественному покраснению тканей
- их уплотнению
- расширению вен
Естественно, отмеченные выше проявления дают о себе знать, и при развитии тромбофлебита появляется соответствующая симптоматика.
Больше информации о тромбофлебите можно узнать из видео:
Основная классификация недуга осуществляется по двум параметрам:
- по характеру течения – острый и хронический тромбофлебит
- по типу протекающего воспаления – гнойный и негнойный тромбофлебит
Как правило, при адекватной и своевременной терапии патологическое состояние удается победить. Однако, промедлив даже на несколько недель, можно собственноручно спровоцировать крайне неприятные и серьезные осложнения в плане поражения венозных структур.
Причиной развития тромбофлебитов, повторимся, является формирование тромба – кровяного сгустка.
Непосредственно это явление может иметь место при наличии целого ряда факторов. К перечню основных из них относят:
- варикозные расширения вен
- местные гнойные патологии
- посттромбофлебитическую болезнь
- хронические недуги сердечно-сосудистой системы
- заболевания крови, влияющие на повышение ее свертываемости или замедление кровотока
- повреждения венозных структур любой формации (от травм до патологий)
- послеродовые периоды
- травмы, связанные с потерей большого числа крови
- наличие онкологии
- длительную катетеризацию вен
- поражения организма инфекцией
В принципе, риски развития тромбофлебита имеются даже у самого здорового человека. Особенно высоки шансы «схватить» эту патологию при наличии одного или нескольких из представленных выше факторов, поэтому к ним следует отнестись максимально ответственно.
Как проявляется заболевание?

Тромбофлебит может поражать глубокие и поверхностные вены
Характер протекания тромбофлебита во многом зависит от его формы и глубины распространения. Как правило, существенно дают о себе знать только те воспаления венозной стенки, что имеют место в поверхностных венах. Поражения глубоких вен или тромбофлебит хронической формации обычно протекают бессимптомно, ярко выражаясь исключительно при обострении и появлении соответствующих осложнений.
В качестве базовых признаков тромбофлебита любого вида следует выделить:
- боли в области пораженных вен (как правило, тянущие и проявляющиеся по длине всей вены)
- болезненное затвердение венозной структуры при пальпации (если таковая возможна);
- повышение температуры как в пораженной зоне, так и во всем теле больного (зависит от степени развития недуга)
- гиперемия в виде полосок
Точно диагностировать тромбофлебит исключительно по выявленным симптомам невозможно, поэтому при появлении отмеченных выше признаков лучше не медлить и своевременно обратиться к доктору за помощью. В противном случае появляются существенные риски развития осложнений патологического состояния, которые могут нести за собой крайне опасные последствия.
В чем опасность патологии?

На фоне тромбофлебита могут появиться трофические язвы
Тромбофлебит – патология, конечно, опасная, однако вполне поддающаяся терапии и не требующая от людей паники при ее выявлении. Как правило, полное излечение от незапущенных воспалений в венозной структуре происходит в течение 10-30 дней после начатой терапии.
К сожалению, своевременное обращение к врачу у страдающих тромбофлебитов – явление нечастое, поэтому многие из больных запускают довольно-таки неприятный недуг своими же «силами».
Итогом запущенного поражения могут стать:
- венозные расширения вен или усиление уже имеющегося варикоза
- тромбоэмболия легочной артерии
- флеботромбоз
- хроническая венозная недостаточность
- облитерация пораженных сосудов
Развитие отмеченных осложнений носит постепенный характер и может протекать от нескольких месяцев до нескольких лет. Особую роль в плане скорости развития патологий играют степень запущенности и распространения имеющегося тромбофлебита, а также реализация мер по его излечению. Научно доказано, что воспалительный процесс даже при локальном проявлении склонен к дальнейшему распространению по сердечно-сосудистой системе и может быть очень опасен, протекая при этом бессимптомно.
Диагностика тромбофлебита

Диагностировать патологию помогают характерные клинические симптомы
Диагностические мероприятия по выявлению тромбофлебита и определению степени его тяжести носят комплексный характер. В большинстве случаев диагностика реализуется у кардиолога или хирурга кардиологической спецификации.
Процесс обследования любого пациента обязательно включает в себя:
- Сбор анамнеза патологического состояния больного, который осуществляется при помощи анализа проявляемых симптомов и истории болезней человека.
- Пальпационные процедуры, которые гарантированно позволяют определить степень поражения и непосредственно факт такового относительно поверхностных вен.
Инструментальные методики диагностики, которые помогают точно и максимально достоверно определить патогенез имеющегося поражения. Обычно назначаются такие обследования как:
- Реовазография.
- Ультразвуковое ангиосканирование.
- УЗДГ (ультразвуковая допплерография).
При помощи данных методик диагностики устанавливаются необходимые параметры тромбофлебита для его эффективного лечения. Так, комплекс из отмеченных обследований позволяет определить общий патогенез, точную локализацию и протяженность поражения венозной сетки.
Учитывая риски развития осложнений, настоятельно не рекомендуем медлить с диагностикой тромбофлебита при наличии подозрений именно на него. Не забывайте, что здоровье у каждого человека одно, а рисковать им, в таком случае – просто непозволительная роскошь.
Методы лечения

Лечение может быть как консервативным, так и хирургическим
Тактика терапия диагностированного тромбофлебита определяется с учетом сразу нескольких факторов. К основным из них относят:
- Степень поражения вен.
- Распространенность воспалительного процесса.
- Сила организма больного.
По статистике, примерно 75 процентов всех клинических случаев с тромбофлебитом характеризуются организацией консервативного лечения патологии. В число базовых терапевтических мер при подобной тактике лечения включают:
- Постельный режим для больного с легкой периодической лечебной гимнастикой.
- УВЧ-терапию определенной частотности.
Использование специализированных медикаментов, действие которых направлено на:
- разжижение сформировавшегося тромба
- устранение рисков развития воспаления и его последствий
- нормализацию состояния сосудистой системы больного
При невозможности организации подобных мер или их заведомо низкой эффективности используются хирургические методы лечения тромбофлебита. Сущность таковых заключается в инструментальном удалении тромба с последующей стабилизацией кровотока в пораженных венах и состояния таковых.
Вне зависимости от выбранной тактики лечения тромбофлебита цель у него одна – устранение тромба и нормализация функционирования пораженных венозных структур.
Конечно, реализация соответствующих мер в максимально эффективном режиме возможна не всегда, так как в особо запущенных случаях приходится бороться не только с воспалением венозных структур, но и с сопутствующими им осложнениями. Дабы не допустить этого, повторимся, реагировать на первые проявления тромбофлебита следует незамедлительно, и обращаться к врачу вовремя.
Прогноз терапии и профилактика недуга

Опасность недуга в том, что он может стать причиной летального исхода
Прогноз терапии тромбофлебита, как и ее тактика, зависит от многих факторов. Отметим, что в случаях с незапущенной патологией венозных структур прогноз обычно благоприятный и на избавление от недуга уходит от 10 дней до полугода.
В подобных ситуациях, как правило, удается вернуть венам первоначальное состояние и стабилизировать их работу без особых проблем. При иных обстоятельствах, когда тромбофлебит запущен или хотя бы протекает серьезно, гарантий относительно его лечения дать не сможет ни один специалист.
При желании ограничить себя от рассматриваемого сегодня недуга и его терапии следует придерживаться несложной профилактики. К числу базовых профилактических мер тромбофлебита относят:
- своевременное и полное избавления от патологий сердечно-сосудистой системы (особое внимание следует уделять недугам вен)
- стабилизацию сна и образа жизни в целом
- отказ от вредных привычек
- организация максимально правильного питания
- периодические занятия спортом
- профилактические исследования в поликлинике на предмет наличия тромбов
- при необходимости и особых назначениях доктора – прием специализированных препаратов и использование средств эластической компрессии
В целом, профилактика не сложна, особенно – если сравнивать таковую с терапией имеющегося тромбофлебита.
Пожалуй, на этом наиболее важная информация по рассматриваемому сегодня вопросу подошла к концу. Как видите, сущность тромбофлебита не сложна к рассмотрению. Надеемся, представленный выше материал был для вас полезен и дал ответы на интересующие вопросы. Здоровья вам!
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Тромбофлебит — симптомы и лечение

Флеболог, стаж 33 года
Дата публикации 13 марта 2018 г.
Содержание
Что такое тромбофлебит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Хитарьян А. Г., флеболога со стажем в 33 года.
Определение болезни. Причины заболевания
Тромбофлебит — заболевание системы кровообращения, характеризующееся повреждением внутренних тканей стенки вены с развитием местной воспалительной реакции, сопровождающейся быстрой адгезией (слипанием) тромбоцитов в месте поражения.
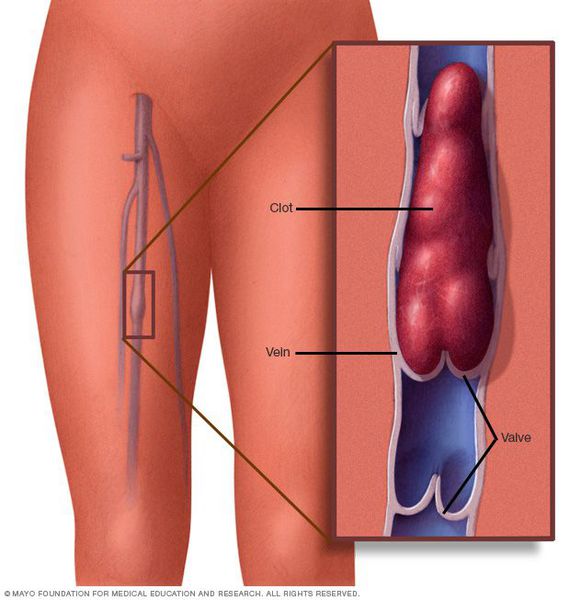
Причины развития данного заболевания:
- варикозное поражение вен — по статистике у 60% пациентов с варикозной болезнью со временем развивается тромбофлебит;
- важную роль в выявлении причины тромбоза, особенно спонтанного, у молодых людей играет генетическое исследование на тромбофилию — дефицит фактора протромбинового комплекса протеина S, дефицит антикоагулянта протеина С, дефицит антитромбина III (далее — АТ III), мутация фактора свертывания V (Лейденская мутация).
- высокий уровень эстрогена — беременность;
- заместительная гормональная терапия;
- продолжительное применение пероральных контрацептивов также может стать пусковым механизмом для тромбообразования.
Существует ряд других факторов, влияющих на развитие данного заболевания:
- табакокурение;
- ассоциированная тромбоцитопения (снижение синтеза гепарина в печени);
- нарушение синтеза тромбоцитарного фактора роста в костном мозге;
- грибковые и бактериальные инфекции;
- аутоиммунный антифосфолипидный синдром;
- избыточная масса тела;
- злокачественные новообразования (особенно опухоли поджелудочной железы, легких, желудка);
- преклонный возраст пациента;
- длительная иммобилизация;
- применение некоторых лекарственных препаратов (в частности, цитостатиков);
- наличие венозных тромбоэмболических осложнений в анамнезе.
Частота развития тромбофлебита зависит от многих факторов. Есть значимое различие между возрастными категориями. Ежегодно дебют тромбофлебита регистрируется у 0,3 – 0,6 на 1000 человек в возрасте до 30 лет и у 1,2 – 1,8 на 1000 пожилых пациентов.
Различия также регистрируются по половому признаку. Так, у мужчин тромбофлебит развивается в среднем в 0,05 – 1,4 на 1000 человек. У женщин этот показатель значительно выше — от 0,31 до 2,2 на 1000 человек.
Последние исследования подтверждают значимость генетически детерминированной тромбофилии в развитии тромбофлебита, особенно у пациентов без предшествующей травматизации сосудистой стенки. Тромбофилия — это патология, которой свойственна предрасположенность к формированию сосудистых тромбозов разной локализации, склонных к рецидиву. Причина данного заболевания заключается в наличии дефекта свертывающей системы крови, а также генетической или приобретенной патологии клеток крови. Клиническими проявлениями тромбофилии являются множественные тромбозы самой различной локализации, которые сопровождаются проявлением отеков и болью в ногах, синюшностью кожных покровов и лёгочной эмболией. Неоднократно встречающиеся рецидивирующие тромбозы в анамнезе больного могут говорить о наличии тромбофилии, которую можно подтвердить, проведя лабораторные исследования. Выбор дальнейшей терапии тромбофилии напрямую зависит от ее вида. Обычно используют тромболитики, антикоагулянты и дезагреганты.
Лейденскую мутацию обнаруживают у 23% пациентов. Значимыми являются также мутации протромбина, АТ III, кофактора гепарина, системы протеинов С и S. По локализации возникновения тромбофлебита также имеется большой разброс частоты встречаемости. В 65 – 80% случаев поражается система большой подкожной вены, в 10 – 20% случаев встречается система малой подкожной вены, тогда как билатеральный вариант тромбофлебита встречается лишь в 5 – 10% случаев.
Одним из наиболее значимых факторов развития тромбофлебита является наличие варикозной болезни. До 62% пациентов с тромбофлебитом имеют данную патологию. Посттравматические тромбофлебиты развиваются после внутривенного введения различных лекарственных препаратов, а также в случае катетеризации вены.
Симптомы тромбофлебита
Место локализации, распространенность и сроки развития патологического процесса, а также этиологический фактор являются причинами, обуславливающими клинические проявления тромбофлебита.
При развитии тромбофлебита на фоне варикозной болезни чаще поражаются поверхностные вены нижних конечностей, особенно ствол и притоки большой подкожной вены.
При поражении сосудов нижних конечностей происходит образование плотных тяжей багрового цвета в проекции пораженных сосудов, в симптоматику которого входит ярко выраженная гиперемия и произвольная болезненность или же болезненность при пальпации.
При ярко выраженном воспалении поверхностных вен на прилегающих кожных покровах проявляются такие симптомы, как покраснение, болезненность, повышение температуры и отек. Тромбофлебит может распространяться на систему глубоких вен. Наиболее опасной локализацией для развития данного осложнения служит первичное расположение патологического процесса вблизи от сафено-бедренного и сафено-подколенного соустий, а также перфорантных вен подколенной области. Важно отметить, что глубокие венозные стволы и многочисленные коллатерали являются главными причинами слабо выраженной симптоматики тромбофлебита глубоких вен голени.
При опускании ног вниз в икроножных мышцах появляется боль распирающего характера. Также данной патологии присуще развитие отеков дистальных отделов конечности, постепенно распространяющихся выше по ноге. Возможно даже расширение сети поверхностных вен голени, бедра и передней брюшной стенки. Бедренно-подколенный венозный сегмент будет проявляться более выраженно по причине наличия тяжелых отклонений в работе системы оттока и сложности протекания процесса компенсации кровотока.
Острый тромбофлебит несет наибольшую угрозу, поскольку может вызвать серьезные нарушения кровоснабжения конечности и тромбоэмболические осложнения, опасные для жизни. Так, у больных образуется напряженный отек конечности с характерными острыми болями. В дальнейшем этот отек может локализоваться в пахово-мошоночной области, в области ягодиц и передней брюшной стенке. Симптоматика тромбозов нижней полой вены выражается интенсивностью отека нижней половины туловища и обеих нижних конечностей. Также характерными признаками данного вида тромбоза являются расширение вен передней брюшной стенки и тромбозы печеночных и почечных вен, в конечном итоге определяющие клинику и ее исходы.
Для вены верхней конечности характерен посттравматический тромбофлебит, который возникает в результате внутривенных инъекций, а также катетеризации вены, повреждающих эндотелий. Наиболее типичным является поражение в области локтевой ямки. Клинически проявляется болью, уплотнением, покраснением и отеком по ходу пораженной вены. Распространение на глубокую венозную систему и систему легочной артерии практически никогда не происходит.
Тромбофлебит после эндоваскулярного лечения варикозной болезни встречается редко, всего в 0,1 – 1,2% всех случаев осложнений этого метода лечения. Наибольшая частота характерна для склеротерапии. Профилактика данного осложнения достигается немедленной мобилизацией пациента после манипуляции и использованием низкомолекулярных гепаринов в профилактических дозах.
Патогенез тромбофлебита
Тромбообразование — это приспособительная реакция организма, в ходе которой происходит выработка факторов свертывания крови, направленных на образование тромба и остановку кровотечения. При повреждении или нарушении внутренней стенки сосуда развивается местная воспалительная реакция. В зоне повреждения прикрепляется лейкоцитарный, а затем тромбоцитарный сгусток, что усиливает воспалительную реакцию и часто приводит к тромбозу просвета сосуда. Тромбофлебит ассоциирован с компонентами так называемой «триады Вирхова»:
- повреждение интимы сосудов, обусловленное травмой или воспалением;
- изменение свертываемости;
- снижение скорости венозного кровотока — проявляется вследствие варикозного расширения вен, ожирения, снижения физической активности, иммобилизации и т. д.
Отсюда следует, что к нарушению динамического равновесия системы гемостаза приводит патологическое изменение эндотелия вен, которое является ведущим пусковым механизмом формирования тромбофлебита. В последнее время международным консенсусом принято равенство между терминами «острый тромбофлебит» и «тромбоз поверхностных вен», обуславливающее общность патогенетических механизмов, осложнений и тактики лечения.
Осложнения тромбофлебита
Осложнения тромбофлебита могут нести угрозы для жизни! Опасность распространение тромба с поверхностных вен на глубокие и миграции тромботических масс в мелкие ветви легочной артерии с последующим развитием тромбоэмболии легочной артерии (далее — ТЭЛА). В основном в качестве источника тромбообразования при ТЭЛА выступают вены нижних конечностей.
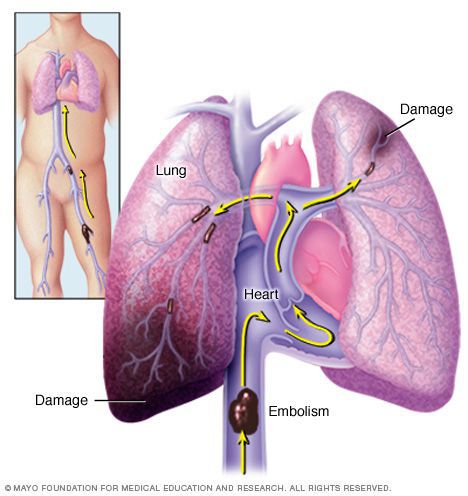
В некоторых случаях источниками являются вены верхних конечностей и правые отделы сердца. Риску появления заболевания подлежат беременные и женщины, которые в определенный период времени длительно принимали пероральные контрацептивы, а также пациенты, имеющие тромбофилию. Есть вероятность распространения процесса на вены таза и брюшной полости с последующим возникновением ишемии пораженной конечности и возможных септических осложнений.
Диагностика тромбофлебита
При подозрении на развитие тромбоэмболии ветвей легочной артерии показана спиральная компьютерная томография (СКТ) органов грудной клетки, которая помогает выявить даже самые незначительные изменения в исследуемой зоне.
Ангиопульмонография — методика, которая позволяет исследовать ветви легочной артерии после введения контрастного вещества. Обязательным является выполнение УЗИ при неясной клинической картине, подозрении на наличие тромбофлебита глубоких вен, беременным женщинам, при локализации тромбофлебита на бедре или верхней трети задней поверхности голени. Ультразвуковая диагностика выполняется в сочетании с допплерографией, что позволяет определить скоростные характеристики потока. Важным в диагностике тромбофлебита является определение носительства генетических полиморфизмов в системе генов свертывания, наиболее значимыми являются мутации протеина S, дефицит антикоагулянта протеина С, дефицит АТ III, мутация фактора свертывания V (Лейденская мутация). Обследование начинают с осмотра, пальпации и выполнения диагностических проб. Производят забор крови для лабораторной диагностики (коагулограмма). Данное исследование позволяет выявить нарушения показателей свертывающей системы. Определяется уровень Д-димера крови, этот показатель указывает на тромбообразование в организме человека. Необходимо помнить, что уровень Д-димера не является критерием тяжести процесса.
Лечение тромбофлебита
Тромбофлебит — это заболевание, которое может угрожать жизни пациента и в связи с этим требует незамедлительного лечения.
Лечебные и профилактические мероприятия при тромбофлебите носят комплексный характер и могут быть консервативными и хирургическими. Основными задачами является максимальное устранение факторов риска, уменьшение и облегчение местных симптомов, профилактика распространения тромбофлебита на сеть глубоких вен и профилактика венозных тромбоэмболических осложнений.
Оперативное лечение
Не так давно золотым стандартом лечения восходящего тромбофлебита являлась кроссэктомия (операция Троянова-Тренделенбурга), однако результаты практики показали, что данный метод оперативного вмешательства является наиболее травматичным и жизнеугрожающим для пациентов.
Согласно последним пересмотренным клиническим рекомендациям, эндовенозная лазерная коагуляция (ЭВЛК) является малотравматичной и безопасной методикой при восходящем тромбофлебите. Таким методом можно оперировать любую категорию больных. Как правило, оперативное вмешательство проводится под местной тумесцентной анестезией. При выходе процесса за пределы сафено-феморального или сафено-поплитеального соустья производится тромбэктомия из магистральных вен. Оперативное вмешательство может быть осуществлено при помощи регионарной анестезии или интубационного эндотрахеального наркоза. Предпочтение методу тромбэктомии зависит от уровня расположения проксимальной части тромба.
При тромбозе перфоранта выполняется тромбэктомия из перфорантной вены. При эмболоопасном тромбозе бедренно-подколенного сегмента показана перевязка поверхностной бедренной вены (ПБВ).
При эмболоопасном илио-кавальном тромбозе выполняется пликация нижней полой вены.
На рисунке изображена имплантация кава-фильтра в нижнюю полую вену, показанием для которой является эмболоопасный илио-кавальный тромбоз.
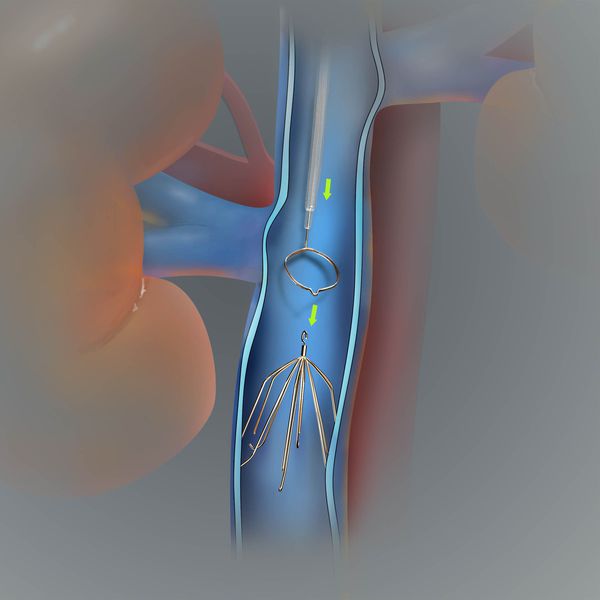
Консервативное лечение
На сегодняшний день при имеющихся показаниях самым эффективным методом будет являться проведение антикоагулянтой терапии. В медицинской практике принято различать антикоагулянты прямого действия, способствующие снижению активности тромбина в крови, и антикоагулянты непрямого действия, препятствующие образованию протромбина в печени. Низкомолекулярные гепарины относятся к группе антикоагулянтов прямого действия. В их число входят такие лекарственные препараты, как Эноксапарин натрия (Анфибра, Клексан, Гемапаксан, Ловенокс), Дальтепарин (Фрагмина) или Тинзапарин, которые необходимо вводить подкожно 1-2 раза в течение суток. Использование низкомолекулярных гепаринов в результате дает максимальную эффективность и минимальное проявление побочных действий. Антикоагулянтами непрямого действия являются производные Варфарина, требующие особой осторожности и высокой степени лабораторного контроля (МНО). В настоящее время наибольший интерес представляют лекарственные препараты, которые не требуют лабораторного контроля МНО и с меньшими рисками осложнений, например, такие как Ксарелто (Ривароксабан) или Прадакса.
Кроме того, пациенту назначается длительное ношение компрессионного трикотажа и вспомогательной фармакотерапии, флеботонизирующие препараты (Детралекс; Венарус; Флебодиа 600) и т. д. Целесообразно также назначение нестероидных противовоспалительных препаратов и местное лечение.
Прогноз. Профилактика
В раннем периоде после перенесенного тромбоза (не позднее 72 ч.) в некоторых случаях для восстановления проходимости сосуда используют препараты, которые растворяют тромб (тромболитики).
Немаловажным является ношение компрессионного трикотажа. Компрессионный трикотаж является медицинским изделием и подбирается индивидуально для каждого пациента. Он назначается перед оперативными вмешательствами пациентам, страдающим варикозной болезнью, при ожирении, беременным женщинам, при длительных перелетах, переездах и т. д.
Перемежающаяся пневмокомпрессия — физиотерапевтический метод массажного воздействия на ткани при помощи специальных многокамерных манжет с разным рабочим давлением. Данная методика обладает отличными лимфодренажными свойствами, способствует снижению отечности.
Электромиостимуляция при помощи прибора VENOPLUS — данная запатентованная методика заключается в том, что электромиостимуляция приводит к сокращению мышц и активизации работы мышечно-венозной помпы.
Тромбофлебит
I
Тромбофлебит (thrombophlebitis; греч. thrombos сгусток крови + phleps, phlebos вена + -itis)
острое воспаление стенок вены с образованием тромба в ее просвете.
В развитии Т. имеет значение ряд факторов: замедление тока крови, изменение ее состава, нарушения в свертывающей системе крови, повреждение или заболевание сосудистой стенки, нейротрофические и эндокринные расстройства, инфекция, аллергические реакции Тромбофлебит нередко развивается у больных с варикозным расширением вен (Варикозное расширение вен), гнойными инфекционными заболеваниями, геморроем (Геморрой), опухолями, болезнями крови и сердца, а также после оперативных вмешательств (особенно на органах малого таза), родов, при длительной катетеризации вен, ранениях и травмах, внутривенном введении антибиотиков, концентрированных растворов лекарственных средств. Активизация свертывающей системы крови (Свёртывающая система крови), уменьшение продукции гепарина и активаторов фибринолиза приводят к снижению активности антисвертывающей системы гемостаза с образованием тромбов в просвете вен.
Воспалительный процесс в вене (флебит) может развиваться в 2 направлениях: от интимы (эндофлебит) или от окружающих вену тканей (перифлебит). При поражении всей толщи стенки вены развивается панфлебит, приводящий к Тромбозу соответствующей вены. При первичном образовании тромба в просвете вены возникает флеботромбоз с последующим воспалением стенки. При эндофлебите эндотелиальный слой вены инфильтрирован полиморфно-ядерными лейкоцитами, к нему прилежат тромботические массы, наружная оболочка интактна. При перифлебите поражаются наружная оболочка стенки вены и vasa vasorum, стенки которых подвергаются некрозу; в просвете находятся тромбы. При гнойном Т. в тромботических массах и стенке вены обнаруживаются колонии микробов; развивается гнойный процесс в паравазальной клетчатке. Септический Т. может быть источником генерализации инфекции и образования гнойников в различных органах и тканях (см. Сепсис).
Исходом Т. является склероз венозной стенки тромба и соединительной ткани, окружающей сосудисто-нервный пучок. После организации обтурирующего тромба происходит облитерация просвета вены. Тромбированные вены реканализуются обычно в течение 2—3 мес. После реканализации вены становятся несостоятельными (вследствие гибели клапанного аппарата), замуровываются в окружающей рубцовой клетчатке, стенки их резко утолщаются.
Клиническая картина зависит от локализации тромбоза. Различают тромбофлебит поверхностных (преимущественно варикозно-расширенных) вен и тромбофлебит глубоких вен нижних конечностей. К более редким формам тромбофлебита относят болезнь Педжета — Шреттера (тромбоз подмышечной и подключичной вен), болезнь Мондора (тромбофлебит подкожных вен передней грудной стенки), облитерирующий тромбангиит (мигрирующий тромбофлебит Бюргера), Бадда — Киари болезнь (тромбоз печеночных вен) и др.
Острый тромбофлебит поверхностных вен нижних конечностей имеет характерную клиническую картину и развивается, как правило, в варикозно-измененной вене. Чаще поражается большая подкожная вена. По ходу тромбированной вены возникают острые тянущие боли, повышается температура тела до 37,5—38°. По ходу пораженной вены определяются гиперемия кожи и плотный болезненный тяж (рис.). Как правило, тромботический процесс распространяется выше пальпируемой проксимальной границы Т. и у части больных протекает с переходом Т. в глубокие вены. В ряде случаев развивается восходящий тромбофлебит большой кожной вены с распространением процесса до сафенофеморального соустья и угрозой тромбоэмболии легочных артерий (Тромбоэмболия лёгочных артерий).
Клиническая картина острого Т. глубоких вен голени зависит от протяженности и локализации тромба, числа вовлеченных в процесс вен. Заболевание начинается обычно остро, с болей в икроножных мышцах, появления чувства распирания, повышения температуры тела. В дистальных отделах голени появляется отек, кожа приобретает слегка цианотичный оттенок, а через 2—3 дня появляется сеть расширенных поверхностных вен. При поражении вен быстро развивается диффузный цианоз и, чувство распирания в голени, особенно при опускании ее вниз. При тыльном сгибании стопы появляются резкие боли в икроножных мышцах (симптом Хоманна). Ранними диагностическими признаками глубокого Т. являются: симптом Мозеса — болезненность при сдавливании голени в переднезаднем направлении при отсутствии болей после сдавления с боков; симптом Опица — Раминеса — резкая боль по ходу голени после повышения давления до 40—45 мм рт. ст. в манжетке сфигмоманометра, наложенной выше коленного сустава, после снижения давления боль исчезает, симптом Ловенберга — резкая боль в икроножных мышцах при давлении 60—150 мм рт. ст. в манжетке, наложенной на среднюю треть голени. Развитие Т. в бедренной вене до впадения в нее глубокой вены характеризуется не столь резко выраженными признаками нарушения венозного оттока в связи с хорошо развитым коллатеральным кровообращением. Отмечаются боли в области приводящих мышц бедра. При осмотре обнаруживаются незначительный отек и расширение подкожных вен, при пальпации болезненность в области гунтерова канала. Тромбофлебит общей бедренной вены сопровождается резкой болью в конечности, выраженным ее отеком и цианозом. Повышение температуры тела сопровождается ознобом. В верхней трети бедра, паховой и лонной областях появляются расширенные поверхностные вены. При пальпации в области скарповского треугольника нередко выявляется болезненный инфильтрат.
Наиболее тяжело протекает Т. подвздошно-бедренного сегмента магистральной вены. При начальной окклюзии общей или наружной подвздошной вен с пристеночной локализацией тромба или тромбом, не полностью закрывающим просвет вены, появляются незначительные боли в поясничной и крестцовой областях, в нижних отделах живота на стороне поражения. Больные отмечают недомогание, незначительное повышение температуры тела. При флотирующих тромбах первым и единственным признаком Т. может быть тромбоэмболия легочных артерий. При полной окклюзии подвздошной вены возникают резкие боли в паховой области, развивается распространенный отек всей конечности с переходом на ягодичную и паховую области, половые органы, переднюю брюшную стенку на стороне поражения. Отек вначале мягкий, затем становится плотным. Кожа приобретает мелочно-белый или фиолетовый цвет. Венозный рисунок усилен. Температура тела поднимается до 38—39°, возникают озноб, вялость, адинамия, явления интоксикации.
При остром тромбозе магистральных вен таза и бедра может развиться белая или синяя флегмазия. Белая флегмазия характеризуется быстро нарастающим отеком всей конечности и молочно-белой окраской кожи, что связано с рефлекторным спазмом артерий. Клиническое течение более благоприятное, редко наблюдаются тяжелые осложнения. Синяя флегмазия отличается тяжелым течением и грозными осложнениями, нередко со смертельным исходом. Клинически характеризуется резко выраженным отеком всей конечности с распространением его на промежность и ягодичную область, цианозом кожи, острой болью в конечности, отсутствием артериальной пульсации. На коже возникают петехии, которые постепенно сливаются, образуя багрово-цианотичные пятна. Затем в этих местах происходит отслойка эпидермиса, образуются пузыри с геморрагической жидкостью. При прогрессировании процесса возможно развитие венозной гангрены. Наиболее грозным осложнением Т. глубоких вен нижних конечностей является тромбоэмболия легочных артерий.
Исходом острого Т. глубоких вен у большинства больных является Посттромбофлебитный синдром, который развивается в результате разрушения венозных клапанов и паравазального фиброза. Это приводит к возникновению рефлюкса крови из глубоких вен и вторичному расширению подкожных вен, прогрессированию несостоятельности оставшихся клапанов, развитию лимфостаза, артериовенулярному шунтированию, склерозу и ишемии тканей, образованию трофических язв (Трофические язвы).
Распознавание поверхностного Т. не представляет затруднений, особенно у больных с варикозным расширением вен. Диагностика глубокого Т. трудна, особенно в начальной стадии. Кроме клинических признаков большое значение имеют ультразвуковые (допплерография), радиоизотопные методы исследования (см. Радионуклидная диагностика). Допплерография является ценным методом выявления тромбоза в бедренных, подвздошных и нижней полой вене. Метод достаточно прост и может широко применяться в амбулаторной практике. При подозрении на глубокий Т. используют методы радионуклидной диагностики. В сосудистое русло вводят радиофармацевтические препараты: альбумин человеческой сыворотки, меченной радиоактивным йодом ( 131 I), меченый фибриноген ( 99 Тс), накопление которых фиксируется с помощью гамма-камеры. Информативным неинвазивным методом диагностики Т. является Термография, основанная на регистрации инфракрасного излучения. При поверхностном Т. отмечается повышенное свечение по ходу тромбированной вены, а при глубоком Т. — диффузное повышение свечения ниже уровня поражения. Наиболее точным методом диагностики Т. является флебография (см. Ангиография), которая позволяет выявить уровень и протяженность тромбоза, а также дать оценку состоянию коллатерального кровообращения. При трактовке флебограмм особое внимание обращают на наличие или отсутствие контрастирования магистральных вен, дефектов наполнения в них, «ампутацию» магистральных вен на различных уровнях. Косвенная оценка состояния Гемостаза может быть дана с помощью тромбоэластографии и коагулографии. Среди показателей последней наибольшую ценность имеют определение концентрации фибриногена, толерантности плазмы к гепарину, антиплазминовой активности плазмы, определение времени тромбообразования, агрегационной способности тромбоцитов.
Дифференциальный диагноз при поверхностном Т. проводится с острым Лимфангиитом. Глубокий Т. дифференцируют с тромбоэмболией артерий, рожей (Рожа), Лимфостазом (см. Слоновость), межмышечной гематомой, глубокой флегмоной, миозитом, опухолями, отеками при сердечно-сосудистой недостаточности, пояснично-крестцовым радикулитом, невритом бедренного нерва, узелковым периартериитом и др. Посттромбофлебитический синдром дифференцируют с пороками развития вен, Слоновостью, склеродермией (Склеродермия).
Лечение. Единственным радикальным методом лечения Т. варикозно-расширенных вен является хирургический, т.к. только операция надежно предупреждает дальнейшее распространение тромбоза, осложнения и рецидивы. Тромбофлебиты, возникающие в ранее не измененных венах, чаще подлежат консервативному лечению. Экстренная операция показана при прогрессирующем восходящем Т. большой и малой подкожной вены с целью предупреждения распространения тромбоза на глубокие вены и профилактики тромбоэмболии.
Консервативное лечение в амбулаторных условиях допустимо при ограниченном поверхностном Т. стопы и голени; оно должно быть комплексным, направленным на нормализацию кровообращения, ликвидацию воспаления, нормализацию показателей гемостаза. При поверхностном Т. больные сохраняют активный режим. Пораженной конечности периодически рекомендуется придавать возвышенное положение. Местно применяют холод, повязки с гепариновой мазью, желе троксевазина; назначают противовоспалительные, десенсибилизирующие и уменьшающие застойные явления в венах средства (ацетилсалициловую кислоту, реопирин, эскузан, венорутон, анавенол, троксевазин, электрофорез протеолитических ферментов и др.). При выраженном перифлебите назначают антибиотики и сульфаниламидные препараты. В остром периоде применяют УВЧ-терапию. После ликвидации острых явлений Т. назначают магнитотерапию (Магнитотерапия), диадинамические токи (см. Импульсные токи). Важную роль играет эластичное бинтование конечности.
Лечение больных Т. глубоких вен должно проводиться только в стационаре. В первые дни показан постельный режим с приподнятой на 15—20° конечностью, забинтованной эластичным бинтом. Проводится консервативная терапия, направленная на лизис тромба (введение стрептазы, стрептокиназы, урокиназы) и приостановление тромбообразования (внутривенные вливания гепарина (30—40 тыс. ЕД) под контролем свертываемости крови, реполиглюкина (0,7—1,0 г/кг в сут.), пентоксифиллина (3—5 мг/кг в сут.). никотиновой кислоты (2,0—2,5 мг/кг в сут.). Применение гепарина противопоказано при венозной гангрене. Тромболитическая терапия противопоказана при эмбологенных тромбозах.
Активизация больных при глубоком Т. начинается с 5—10-го дня. Двигательные упражнения (медленное сгибание и разгибание стопы) больные начинают делать лежа, затем сидя в постели со спущенными ногами; постепенно переходят к дозированной ходьбе. Обязательно эластичное бинтование конечности.
Оперативное лечение абсолютно показано при эмбологенных тромбонах. В зависимости от локализации процесса тромбэктомия производится из различных доступов (бедренный, забрюшинный, лапаротомный). При флотирующих тромбах после их удаления возможно полное восстановление венозного кровотока. При распространенных венозных тромбозах велик риск рецидива тромбоза в послеоперационном периоде. При наличии противопоказаний или невозможности провести радикальную операцию осуществляют паллиативные операции: парциальная окклюзия магистральной вены с помощью ее пликации или имплантации интракавального зонтичного фильтра, предупреждающих опасность развития массивной тромбоэмболии легочных артерий. При гнойном Т. производят вскрытие и дренирование гнойника, иссечение пораженной вены. При венозной гангрене с нарастанием признаков тяжелой интоксикации и сепсиса показана ампутация конечности.
После перенесенного острого Т. через 3—4 мес. показано курортное лечение с применением радоновых или сероводородных ванн в санаториях сердечно-сосудистого профиля.
Прогноз. У больных острым поверхностным Т. прогноз, как правило, благоприятный. Через 1—2 мес. больные возобновляют прежнюю трудовую деятельность. После перенесенного острого Т. глубоких вен у 75—90% больных развивается хроническая венозная недостаточность, течение которой нередко осложняется развитием отечно-болевой формы постромбофлебитического синдрома, трофическими язвами, рожистым воспалением, что является причиной стойкой утраты трудоспособности и инвалидизации.
Профилактика. Больных с варикозным расширением вен необходимо своевременно направлять на хирургическое лечение. Эластическая компрессия конечности чулком или бинтом показана беременным во 2-й половине беременности. В послеоперационном периоде рекомендуются занятия ЛФК, ранняя активизация больных, эластическая компрессия нижних конечностей, массаж. При внутривенных вливаниях необходимо строгое соблюдение правил асептики и антисептики. Следует избегать использования вен нижних конечностей для инфузий. При катетеризации вен для внутривенных вливаний в катетер вводят небольшие дозы гепарина. При угрозе развития тромбофлебита (варикозная болезнь нижних конечностей, тромбофлебит в анамнезе, возраст старше 60 лет и др.) в послеоперационном периоде показано назначение гепарина, внутривенное введение декстранов, улучшающих реологическое свойство крови (реополиглюкин).
Библиогр.: Баркаган З.С. Геморрагические заболевания и синдромы, М., 1988; Даудярис И.П. Болезни вен и лимфатической системы конечностей, М., 1984; Клемент А.А. и Веденский А.Н. Хирургическое лечение заболеваний вен конечностей, Л., 1976; Мазаев П.Н., Королюк И.П. и Жуков Б.Н. Хроническая венозная недостаточность нижних конечностей. М., 1987; Ревской А.К. Острый тромбофлебит нижних конечностей, М., 1976, библиогр.
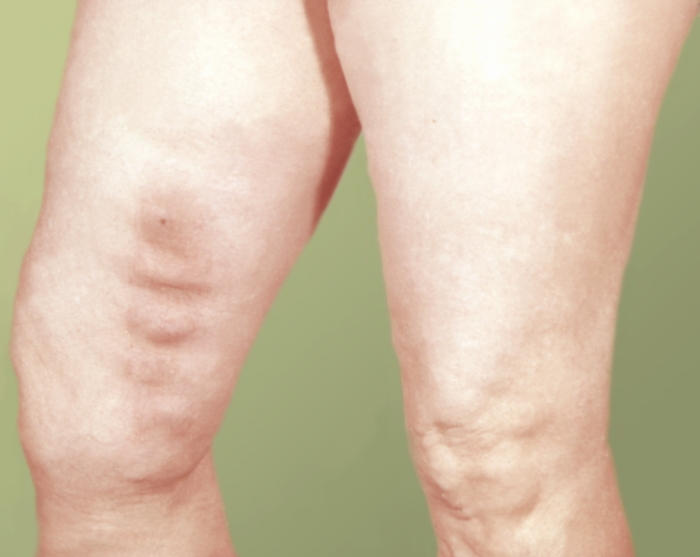
Острый тромбофлебит варикозно-расширенной большой подкожной вены бедра: гиперемия кожи и плотный извитой инфильтрат по ходу пораженной вены.
II
острое воспаление вен, сопровождающееся образованием в их просвете инфицированных сгустков крови (тромбов), воспалением венозной стенки и, нередко, окружающих вену мягких тканей. Различают Т. подкожных (поверхностных) вен и Т. глубоких вен конечностей. Наиболее часто Т. возникает в варикозно-расширенных венах нижних конечностей. Предрасполагающими факторами являются беременность, роды, травмы, хирургические операции, онкологические заболевания.
Тромбофлебит варикозно-расширенных подкожных вен мало нарушает общее состояние больного. По ходу варикозных вен появляются плотные болезненные тяжи. При выраженном воспалении температура тела повышается до 38°, появляются головная боль, потливость, иногда озноб. Пораженный участок конечности отекает, становится очень болезненным, кожа горячей, гиперемированной (покрасневшей). Увеличиваются паховые лимфатические узлы. Через 2—5 нед. явления Т. постепенно стихают, инфильтраты (уплотнения) рассасываются. В местах воспаления остается усиленная пигментация кожи, ее уплотнение.
Тромбофлебит глубоких вен нижних конечностей протекает значительно тяжелее. Появляются сильные распирающие боли в голенях, усиливающиеся при ходьбе, движении стоп, отек в области лодыжек, пастозность голеней. В более тяжелых случаях возможен значительный отек голени, кожа ее бледная и синюшная, напряжена. При распространении тромбоза на вены бедра и таза состояние больного может резко ухудшиться. Боли становятся невыносимыми, температура тела повышается до 39—40°, возникает озноб с проливным потом. Конечность резко отекает, становится холодной, бледной (иногда мраморной окраски), напряженной, блестящей.
При позднем обращении, нерациональном лечении Т. возможны тяжелые осложнения: распространение поверхностного тромбофлебита на глубокие вены, переход в гнойное воспаление с образованием абсцессов и флегмон, распространение процесса на вены таза, отрыв тромба и тромбоэмболия легочных артерий (закупорка легочной артерии тромбом, перенесенным из глубоких вен нижних конечностей и таза). В отдаленные сроки после перенесенного острого Т. глубоких вен нижних конечностей в связи с поражением стенок вен с клапанами развивается прогрессирующая хроническая венозная недостаточность с обширными, длительно не заживающими язвами голеней.
Больные Т. вен нижних конечностей подлежат госпитализации в хирургическое отделение. Лечение в остром периоде чаще консервативное. В течение 4—5 дней (при Т. глубоких вен — 8—12 дней) необходим постельный режим с возвышенным положением пораженной конечности. После стихания острых явлений разрешается ходить при обязательном эластичном бинтовании конечностей. Ограничивают употребление цитрусовых, помидор, капусты и других продуктов, содержащих в большом количестве витамины С и К, которые ускоряют свертываемость крови. Местно применяют мазь «Гепароид», гепариновую мазь, желе троксевазина, противовоспалительные и другие средства. Через несколько месяцев после стихания острых воспалительных явлений необходимо ультразвуковое обследование магистральных вен конечности и может быть показано удаление варикозно-расширенных вен.
III
Тромбофлебит (thrombophlebitis; Тромбо- + Флебит)
воспаление вены с ее тромбозом.
Тромбофлебит мигрирующий (t. migrans; син.: политромбофлебит, тромбопатия хроническая, флебит мигрирующий) — хронический рецидивирующий Т. поверхностных вен конечностей, при котором воспалительный процесс неоднократно перемещается с одного участка вены на другой.
Тромбофлебит послеродовой (t. puerperalis) — Т. у родильниц, иногда возникающий при расстройствах кровообращения в малом тазу и нижних конечностях.
Источники: http://organserdce.com/vessels/tromboflebit/tromboflebit-chto-eto-takoe.html, http://probolezny.ru/tromboflebit/, http://gufo.me/dict/medical_encyclopedia/Тромбофлебит


