Дифференциальный диагноз тромбоз глубоких вен
Дифференциальная диагностика тромбофлебита и рожи нижней конечности
Дифф диагностика.doc
Самостоятельная работа по дисциплине: «С/д в педиатрии»
на тему: «Дифференциальная диагностика тромбофлебита и рожи нижней конечности»
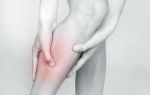
Красная кожа, красное пятно на ноге иле на лице
Рожа или Рожистое воспаление – это инфекция мягких тканей, вызванная
стрептококками(Streptococcus pyogenes ).Рожа также известна под названием
огни святого Антония, болезнь начинается с сыпи на коже. Рожистое
воспаление относится к числу инфекционных заболеваний стрептококкового
происхождения, поэтому иммунная система ее практически не распознает.
Обычно заражение происходит через повреждения на коже (царапины,
ссадины), редко – через слизистые.
Начало болезни острое, с постепенно нарастающими симптомами
интоксикации: головная боль, слабость, тошнота, рвота. На месте заражения
начинается развитие воспалительного процесса – появляется покраснение
кожи, отек, точечные кровоизлияния. Наиболее частая локализация на голенях
и лице. Инфекция рожа проникает через поврежденную кожу стоп, язвы,
трофические расстройства при венозной недостаточности и поверхностные
Очаг поражения болезнью рожей представляет собой напряженную бляшку с
четкими краями, которая увеличивается на 2—10 см в день.
Возбудитель — рожистый стрептококк(Стрептококки «(стрептококк)» являются
бактерии, которые обычно встречаются вреда жизни в человеческом
дыхательных путей, кишечника и мочеполовой систем. Некоторые виды
способны вызывать заболевания у людей, в том числе кожных заболеваний.),
устойчив вне организма человека, хорошо переносит высушивание и низкую
температуру, погибает при нагревании до 56ЬС в течение 30 мин. Источником
заболевания является больной и носитель. Контагиозность (заразность)
незначительная. Заболевание регистрируется в виде отдельных случаев.
Рожа диагностируется главным образом появлением сыпи. Анализы крови и
биопсии кожи, как правило, не помогают поставить диагноз. В прошлом,
солевой раствор вводили в край воспаления, атмосферный обратно, и делали
бак посев. Этот метод диагностики больше не используется, потому что
бактерии не обнаруживают в большинстве случаев. Если есть такие симптомы,
как лихорадка, усталость, то берут кровь на анализ и делают бак посев, чтобы
Местные симптомы рожи являются: жгучая боль и ощущение жара в
пораженной области, появление ярко-красной с острыми зубчатыми границы,
которая выглядит как — «Карта». Воспаление кожи в области опухания,
температура повышается, боль локализуется по периферии поражения,
покрасневший участок слегка возвышается над уровнем здоровой кожи, быстро
увеличивается. Описанные симптомы характерны для эритематозной формы
рожи. При буллезной форме в результате отрыва эпидермиса экссудатом
образуются пузыри разных размеров. Содержимое пузырей, богатое
стрептококками, очень опасно, потому что инфекция передаётся при контакте.
Экссудата также гнойная и кровавая.
Заражение происходит в основном при нарушении целости кожи
загрязненными предметами, инструментами или руками.
По характеру поражения различают:
— эритематозную форму в виде покраснения и отечности кожи;
— геморрагическую форму с явлениями проницаемости кровеносных сосудов и
— буллезную форму с пузырями на воспаленной коже, наполненными серозным
По степени интоксикации выделяют — легкую, среднетяжелую, тяжелую. По
кратности — первичную, рецидивирующую, повторную.
По распространенности местных проявлений — локализованную (нос, лицо,
голова, спина и т. д.), блуждающую (переходящую с одного места на другое) и
Симптомы и течение. Инкубационный период от 3 до 5 дней. Начало болезни
острое, внезапное. В первые сутки более выражены симптомы общей
интоксикации (сильная головная боль, озноб, общая слабость, возможна
тошнота, рвота, повышение температуры до 39-40ЬС).
Длительность заболевания: местные проявления эритематозной рожи проходят
к 5-8 дню болезни, при других формах могут держаться более 10-14 дней.
Остаточные проявления рожи — пигментация, шелушение, пастозность кожи,
наличие сухих плотных корок на месте буллезных элементов. Возможно
развитие лимфостаза, приводящее к слоновости конечностей.
Острый тромбофлебит представляет собой локальное или распространенное
воспаление стенки подкожной вены (флебит) с образованием в ее просвете
тромба. При этом перманентная дискуссия о первичности или вторичности
воспалительной реакции по отношению к тромбообразованию носит
схоластический характер и никоим образом не влияет на лечебную тактику.
Истинные причины развития тромбофлебита многообразны. Наиболее часто
встречаются ятрогенные тромбофлебиты, возникающие в результате
травматичной пункции или длительной катетеризации подкожных вен, а также
вследствие введения гипертонических растворов и некоторых антибиотиков. К
этой же группе относят тромбофлебиты наркоманов. Рецидивирующее
воспаление неизмененных подкожных вен может быть связано с
паранеопластическим процессом или тромбофилиями. Не следует полностью
сбрасывать со счетов инфекционно-аллергический тромбофлебит,
возникающий из-за повреждения эндотелия подкожных вен циркулирующими
иммунными комплексами. С хирургической точки зрения наибольший интерес
представляет острое воспаление варикозных вен нижних конечностей —
варикотромбофлебит. В последнее время, благодаря внедрению в клиническую
практику таких методов лечения варикозной болезни как склеротерапия и
эндовазальная лазерная коагуляция, увеличилось количество пациентов с
искусственно индуцированным тромбофлебитом, направленным на устранение
Клинически распознать острый тромбофлебит в большинстве случаев
достаточно просто. Заболевание развивается внезапно. Обычно ему
предшествуют физические нагрузки, бытовые или производственные травмы
конечностей, переохлаждение или перегревание организма, вирусные
инфекции, внутривенные инъекции, операции на органах малого таза и др.
В клинической картине преобладают местные симптомы, общее состояние
пациента существенно не изменяется. В редких случаях отмечают
субфебрилитет. Характерна постоянная боль по ходу тромбированных вен. При
осмотре выявляется гиперемия в виде полосы по ходу пораженной вены.
Протяженность участка гиперемии может быть различной: от нескольких
сантиметров в начале заболевания до вовлечения в процесс вены на всем
протяжении. Например, при остром тромбофлебите большой подкожной вены
воспалительный процесс может захватывать весь сосуд от медиальной
лодыжки до паховой складки. Пальпаторно выявляются местное повышение
температуры и гиперестезия кожных покровов. При этом воспаленная вена
представляет собой шнуровидный, плотный, резко болезненный тяж. Если в
тромботический процесс вовлекается конгломерат венозных узлов, то
воспалительный инфильтрат теряет линейный характер и приобретает
неправильную форму, иногда достигая значительных размеров.
Степень выраженности воспаления окружающих тромбированную вену мягких
тканей варьируется в широких пределах. Яркая гиперемия кожи уже через
несколько дней сменяется гиперпигментацией. Нередко можно видеть, как у
одного и того же больного «стихает» тромбофлебит голени, а на бедре
отмечаются яркая гиперемия и болезненность.
Наряду с болезненным инфильтратом по ходу подкожных вен иногда
отмечается небольшой воспалительный отек конечности, который носит сугубо
местный (в зоне воспаления) характер. Выраженный и распространенный отек с
цианозом дистальных отделов конечности указывает на сопутствующее
тромботическое поражение глубоких вен.
С целью определения истинной протяженности поражения подкожных вен
нижних конечностей, а также возможности вовлечения в патологический
процесс глубоких вен необходимо выполнение ультразвукового
ангиосканирования, а в некоторых случаях и рентгеноконтрастной
Поскольку острый тромбофлебит или варикотромбофлебит могут сочетаться с
тромбозом глубоких вен, как на той же, так и на контралатеральной конечности
необходимо тщательное клиническое и инструментальное обследование обеих
Дифференциальный диагноз острого тромбофлебита необходимо проводить с
учетом ряда заболеваний, проявляющихся воспалением кожи и подкожной
клетчатки конечностей. При этом необходимо четко представлять, что
выраженная воспалительная реакция с высокой температурой, общей
интоксикацией и высоким лейкоцитозом для тромбофлебита нехарактерна.
Отличить рожистое воспаление помогает характерное начало,
сопровождающееся выраженными общими симптомами: внезапным
потрясающим ознобом, резким и быстрым повышением температуры тела до
39—40 °С, головной болью, общей слабостью, нередко рвотой, бредом и даже
помрачением сознания. Признаки гнойной интоксикации нередко предшествуют
локальным симптомам. Пятно гиперемии имеет неровные, зазубренные или в
виде языков пламени края, оно по своим очертаниям в целом напоминает
географическую карту. В области покрасневшего участка больной ощущает
чувство жара, напряжения и жгучей боли. Столь яркие общие проявления и
местная реакция не характерны для варикотромбофлебита, даже если имеется
тромботическое поражение конгломерата вен. Плотные болезненные тяжи по
ходу вен при рожистом воспалении не определяются. Вместе с тем следует
иметь ввиду, что в ряде случаев типичное рожистое воспаление через несколько
дней при отстутвии лечения может осложниться тромбофлебитом.
Рожистое воспаление нередко принимают за острый тромбофлебит.
Наибольший процент ошибок приходится на эритематозную или
флегмонозную форму рожи, когда в течение нескольких часов появляется
припухлость кожи и ярко-красное, резко болезненное пятно, быстро
увеличивающееся в размерах. Пятно имеет неровные, резко ограниченные края,
зазубренные или в виде языков пламени, напоминающие географическую
карту. Покрасневший участок выступает над уровнем окружающей кожи, в его
области больной ощущает чувство жара, напряжения и жгучей боли.
При осмотре можно обнаружить входные ворота инфекции (царапины,
трещины, изъязвления, грибковое поражение стоп). Рожистое воспаление всегда
сопровождается регионарным лимфаденитом и нередко лимфангитом.
В таблице 1 представлены наиболее частые заболевания, с которыми
необходимо проводить дифференциальную диагностику острого
Таблица 1. Дифференциальная диагностика острого тромбофлебита
Наличие варикозных вен Характерно Не характерно
Наличие «входных ворот» инфекции: (трофические язвы, гнойные раны,
трещины, потертости, мозоли и др.)
Не характерно Характерно
Общее состояние Не страдает Синдром гнойно-резорбтивной лихорадки
Температура тела Нормотермия или субфебрилитет до 37,5 38-40C; озноб
Отек конечности Отсутствует Плотный, болезненный отек
Внешние проявления Полоса гиперемии Ярко-красная кожа с краями,
над тромбированной веной напоминающими языки пламени
В подавляющем большинстве случаев лечение острого тромбофлебита можно
проводить амбулаторно. Исключением служит острый восходящий
варикотромбофлебит, требующий экстренной госпитализации.
Основу лечения тромбофлебита составляют нестероидные
противовоспалительные препараты (НПВП), которые в случае выраженных
воспалительной реакции и болевого синдрома назначают в виде
внутримышечных инъекций или в свечах. При локальном тромбофлебите —
например, вследствие внутривенных инъекций — применяют местное лечение с
использованием гелей, содержащих гепарин или НПВП. Кроме этого, при
постинъекционных тромбофлебитах можно применять полуспиртовые
согревающие компрессы, электрофорез с лидокаином и лидазой.
Реферат: Патогенез венозного тромбоза. Клиника тромбоза глубоких вен нижних конечностей. Ишемический венозный тромбоз
БЕЛОРУССКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
«Патогенез венозного тромбоза. Клиника тромбоза глубоких вен нижних конечностей. Ишемический венозный тромбоз»
Патогенез венозного тромбоза
Причины венозного тромбоза у определенного больного бывает трудно установить. Венозный тромбоз может развиться при нормальной эндотелиальной выстилке сосуда. Формирование венозных тромбов в большинстве случаев начинается на клапанах глубоких вен голени — в венозных синусах мышц голени и в области клапанных створок вен (в венозных пазухах). В этих местах аккумулируются активированные факторы свертывания крови. Это связано с вихревым движением крови в области створок клапанов и в местах деления вен.
Тромбоциты играют важную роль в ранней фазе тромбообразования — они оседают на клапанах глубоких вен голени или в местах с нарушенной целостностью эндотелия. Вначале происходит адгезия тромбоцитов к эндотелию или к обнаженному коллагеновому слою венозной стенки. Затем возникает агрегация тромбоцитов, высвобождение тканевого тромбопластина и образуется красный тромб, который состоит помимо тромбоцитов и фибрина, преимущественно, из эритроцитов. Этот красный тромб имеет тенденцию к ретракции и может подвергаться асептическому лизису.
Дальнейшая судьба венозного тромба зависит от одновременно протекающих конкурирующих процессов: коагуляции и фибринолиза. С одной стороны, при преобладании фибринолиза тромб может подвергнуться лизису в течение нескольких дней из-за действия фибринолизина, который обычно находится в тромбе, в венозной стенке и в плазме. В этой фазе большая часть тромба может быть разрушена, наступить его фрагментация, смещение и миграция в легочные артерии. В то же самое время медленно нарастающий воспалительный процесс в стенке вены и вокруг нее сопровождается фибропластической организацией тромба. Дальнейшая судьба тромба варьирует от полного его рассасывания без поражения структуры венозной стенки, когда область его прикрепления и величина небольшие и фибринолиз активный, до его замещения соединительной тканью (организация) при значительных размерах тромба и протяженной области прикрепления к стенке сосуда при наличии слабого фибринолиза. Организовавшийся тромб в течение нескольких недель реканализируется с формированием множественных узких каналов. Вследствие организации тромба происходит разрушение створок венозных клапанов, так как тромбоз изначально развивается в области венозных пазух.
Тромбоз может остановиться на определенном уровне вены или нарастать либо по току крови, либо в ретроградном направлении.
Следует отметить, что при тромбозе варикозно расширенных поверхностных вен может произойти прогрессирование тромбообразования в неизмененную общую бедренную вену с образованием флотирующего тромба. В случае выраженного расширения перфорантных вен при варикозной болезни нижних конечностей при наличии конгломерата варикозных узлов на голени может произойти распространение тромбоза на эти перфорантные вены и далее, на глубокие вены пораженного сегмента нижней конечности.
При тромбозе глубоких вен голени он распространяется в проксимальном направлении на подколенную и бедренную вены до крупного притока, являющегося функционально значимой коллатералью. При этом интенсивный сброс крови из этого сосуда может прервать восходящий тромбоз. При тромбозе внутренних подвздошных вен процесс тромбообразования распространяется на общие и наружные подвздошные вены. При тромбозе вен таза тромбообразование может распространяться в дистальном направлении — в бедренные вены. Тромбоз может наступить в любом сегменте вены — изолированно или сразу в двух местах независимо или же распространяясь по продолжению.
По частоте развития нетравматических тромбозов глубоких вен нижних конечностей на первом месте стоит тромбоз мышечных вен голени (85-90%), затем общая подвздошная вена и притоки внутренней подвздошной вены (от 10-15 до 49%) и на третьем месте по частоте стоят подколенная и бедренная вены (5 %).
Клиника тромбоза глубоких вен нижних конечностей
Классическими симптомами тромбоза глубоких вен нижних конечностей являются: отек, боль, болезненность при пальпации, цианоз и повышение температуры кожи конечности, расширение поверхностных вен. Клинические проявления тромбоза глубоких вен нижних конечностей зависят от локализации и распространенности тромбоза, степени нарушения проходимости вен (стеноз или обтурация просвета), развития венозных коллатералей. Клиника широко варьирует — от отсутствия симптомов до тяжелых болей, массивного отека и даже гангрены конечности.
Тромбоз глубоких вен нижних конечностей нередко протекает бессимптомно, когда нет препятствия венозному оттоку. Часто эта ситуация остается нераспознанной и наблюдается при тромбозе только одной из вен голени или при наличии флотирующего тромба в подвздошной и нижней полой вене. В таких случаях тромбоэмболия легочных артерий может быть первым проявлением бессимптомно протекающего тромбоза глубоких вен нижних конечностей.
Симптомы тромбоза глубоких вен нижних конечностей развиваются, как правило, на протяжении периода от нескольких часов до одного — двух дней с начала тромбообразования. Иногда клинические проявления запаздывают почти на 2-5 суток по отношению к фактическому времени формирования тромба.
Симптомы тромбоза глубоких вен голени включают:
отек в области стопы, лодыжек и дистальной части голени;
болезненность при пальпации мышц голени;
появление боли в икроножной мышце при движениях стопы в тыльном направлении;
повышение температуры кожного покрова пораженной голени за счет увеличения кровотока по поверхностным венам и воспаления;
появление боли, дискомфорта и напряжения в икре, особенно, когда больной сидит, стоит или ходит, а также совершает активные движения стопы в тыльных направлениях. Боли обычно уменьшаются в покое, прежде всего, если нижняя конечность приподнята;
расширенные поверхностные вены. Различие в объеме (окружности) пораженной конечности, установленное с помощью измерительной ленты, по сравнению с непораженной является одним из самых достоверных признаков отека.
Массивный тромбоз вен голени в отдельных случаях сочетается с исчезновением пульсации на периферических артериях, обусловленным их спазмом. При этом надо иметь в виду, что тромбоз вен голени может быть вторичным по отношению к закупорке артерий этой конечности.
При восходящем тромбозе, распространяющемся на подколенную и поверхностную вены до устья глубокой вены бедра появляются боль и болезненность в дистальной части бедра и в подколенной области. Отек более выражен, чем при тромбозе вен на Уровне голени и распространяется на область коленного сустава с ограничением в нем движения.
При подвздошно-бедренном (илеофеморальном) тромбозе с полной обтурацией общей бедренной вены, глубокой вены бедра и/или наружной подвздошной вены наступает острое нарушение венозного оттока с возрастанием венозного давления в области стопы более чем в 10 раз.
Клиническая картина характеризуется повышением температуры тела, появлением боли в пояснично-крестцовой области, внизу живота, в подвздошной и паховой областях. Вся нижняя конечность вплоть до паховой складки становится отечной. У некоторых больных отек может распространяться на мошонку, ягодицу и переднюю брюшную стенку на стороне поражения. При пальпации определяется отек как подкожной клетчатки, так и мышц. Отмечается выраженная болезненность над бедренной веной в паху. Подкожные вены на бедре, особенно в паховой области и на передней брюшной стенке на стороне поражения могут быть расширены.
При илеофеморальном тромбозе по степени выраженности расстройств гемодинамики в пораженной конечности могут наблюдаться три формы развития: 1) Phlegmasia alba dolens (белый болевой отек) характеризуется артериальным спазмом, снижением или исчезновением периферического пульса; нижняя конечность бледная и холодная на ощупь; 2) Phlegmasia coerulea dolens (синий болевой отек) является более тяжелой формой илиофеморалыюго тромбоза и сопровождается развитием цианоза; 3) венозная гангрена, которая возникает при нарушении проходимости (спазме) артериального русла нижней конечности. С вовлечением другой подвздошной вены появляется характерная симптоматика: отеки нижних конечностей, половых органов, нижней половины туловища, отмечается резкое расширение вен передней брюшной стенки.
Другие формы венозного тромбоза: тромбоз нижней полой вены (НПВ) редко наступает как неонатальный феномен с отеком (иногда с венозной гангреной) в обеих нижних конечностях. У взрослых состояние может возникнуть спонтанно, чаще всего, как продолжение билатерального илеофеморалыюго тромбоза. Самой распространенной причиной тромбоза НПВ является перерыв кровотока по ней с целью профилактики тромбоэмболии.
Обычно выделяют тромбозы подпочечного, почечного и печеночного сегментов НПВ. Выраженность клинических симптомов зависит от уровня тромбоза и степени нарушения проходимости НПВ. При наличии пристеночного тромба подпочечного сегмента НПВ болезнь может протекать бессимптомно. При сохраненном кровотоке существует реальная опасность возникновения ТЭЛА.
При тромбозе нижней полой вены на уровне почечных вен появляется боль в поясничной области в проекции почек. Затем наступает острая почечная недостаточность (олигурия, анурия, уремия), нередко приводящая к смерти больных.
При тромбозе печеночного сегмента нижней полой вены присоединяется нарушение оттока крови по печеночным венам, что проявляется увеличением печени, асцитом, выраженным расширением вен передней брюшной стенки и нижней половины грудной клетки, проявляется отеками нижних конечностей, желтухой.
Ишемический венозный тромбоз
Патогенез ишемического венозного тромбоза включает: гиперкоагуляциоиное состояние в результате дефицита антитромбина-П и антитромбина-Ш, протеинов С и S чаще всего после оперативных вмешательств при злокачественных опухолях. Возникает массивный тромбоз глубоких и поверхностных вен, задерживается интерстициальная жидкость в тканях, что ведет к возрастанию давления в них, происходит существенная задержка крови в конечности. Возникает гиповолемический шок, капиллярно-венозный стаз и цианоз конечности с расстройствами микроциркуляции.
Phlegmasia alba dolens часто наступает за несколько дней до развития Phlegmasia coerulea dolens и венозной гангрены, хотя в некоторых случаях это может пройти не замеченным. Phlegmasia coerulea dolens наблюдается во всех случаях. Гангрена нижней конечности обычно развивается в течение 4-8 дней после появления ишемических симптомов. Распространенность гангрены варьирует — у большинства больных она ограничивается пальцами и стопой. Редко гангрена поражает голень или бедро, что часто сопровождается тромбоэмболией легочной артерии. Выраженный блок венозного возврата вызывает интерстициальную и экстравазальную задержку жидкости, приводящую к массивному отеку и заметному увеличению тканевого давления. Может наступить капиллярный стаз, ведущий к ишемии. Потеря жидкости в экстрасосудистых пространствах до 3-5 л приводит к уве-ичению гематокрита до 53%. Наступает спазм крупных артерий, лежащих рядом с тромбированными венами. Он более выражен при Phlegmasia coerulea dolens. Кровоток полностью прекращается, а через 6-12 ч от начала тромбоза исчезает артериальная пульсация. В случаях синей флегмазии или венозной гангрены клинический диагноз может быть подтвержден с помощью дуплексного сканирования или флебографии, которая не являет обязательной. Однако она может быть полезной в оценке противоположной конечности для определения более распространенного тромбоза и сравнения с данными послеоперационных исследований.
При диагностике ишемической венозной гангрены надо иметь ввиду другие состояния, которые могут вызвать периферическую циркуляторную недостаточность. Для венозной гангрены должен возникнуть венозный тромбоз без окклюзии артерий. Полезна артериография для дифференциальной диагностики первичных поражений артерий. Может развиться инфицированная диабетическая гангрена как осложнение диабета, сосудистый коллапс и эмболическая гангрена.
Распознавание глубокого венозного тромбоза с помощью клинического обследования является недостаточно точным, так как у некоторой части этих больных заболевание протекает бессимптомно. На более ранних стадиях большие и длинные клинически немые тромбы могут быть в подвздошных венах, которые фиксированы и позволяют течь крови. Это состояние может быть никогда не определено. Более частое применение флебографии показало, что такие немые тромбы встречаются нередко. Когда острая венозная обструкция происходит, нет сомнения в диагнозе. Кроме того, имеются показания для выполнения флебографии или допплеровского исследования контрлатеральной вены, чтобы исключить потенциально летальный илеофеморальный тромбоз.
Основными методами специальной диагностики венозного тромбоза являются:
дуплексное (триплексное) сканирование;
рентгеноконтрастная нисходящая или восходящая флебография;
радионуклидная флебография Тс99m (пертехнетата натрия) в случае непереносимости рентгеноконтрастных веществ,
сканирование с фибриногеном, меченым I131.
Допплеровское ультразвуковое исследование может определили отличить ток крови от стаза в больших венах и указывает на проходимость вены или ее обструкцию. Исключая мышечные и глубокую вены бедра, все крупные вены нижней конечности могут быть оценены с помощью дуплексного сканирования. Хотя при использовании этого метода могут быть псевдонегативные результаты, он является простым и быстрым в скрининговых исследованиях и его точность достигает 85-90%. Исследование неиивазивно, недорого и при необходимости может быть повторено. Отрицательный результат этого исследования не позволяет полностью исключить диагноз тромбоза глубоких вен нижних конечностей при наличии типичной клинической картины. Необходимо произвести онкопоиск и исключить другие возможные поражения как факторы риска тромбообразования.
Восходящая флебография производится в вертикальном положении пациента путем введения контрастного вещества в вену тыла стопы. Затем выполняется серия рентгенограмм, отражающих состояние вен голени, бедра и подвздошных вен. Кардинальными признаками венозного тромбоза являются: наличие дефектов наполнения (тромбов); внезапный обрыв столба контраста; отсутствие заполнения всей венозной системы, а также отклонение или извращение кровотока. Однако при данном исследовании могут контрастироваться не все вены конечности: прежде всего — венозные синусы икроножных мышц (являющиеся наиболее распространенными местами тромбоза) и глубокая вена бедра, которая визуализируется лишь в 50% случаев. Все же флебография позволяет выявлять тромбы в 90% случаев и является, вероятно, наиболее точным методом диагностики венозных тромбозов нижних конечностей. Если она правильно выполнена, отсутствие отмеченных признаков по существу исключает тромбоз. Поскольку флебография — инвазивная процедура (возможность развития тромбоза синусов икроножных мышц), она не может часто применяться и не подходит для скрининга.
Радиоизотопная флебография: циркулирующий фибриноген, меченый I131, инкорпорируется во вновь образующиеся тромбы, которые могут быть определены при наружном сканировании вен. Однако он не позволяет определить ранее образовавшиеся тромбы, которые неактивно накапливают фибриноген. Исследования показали, что у 30-60% больных после хирургических операций возникают тромбы в глубоких венах. Клинические признаки венозного тромбоза присутствуют лишь у 5-10% таких больных. До 90% тромбов, определяемых этим методом, ограничиваются областью икры и не опасны, но около 20% таких тромбозов распространяются на подколенную и бедренную вены, где они дают клинические проявления и потенциальную опасность тромбоэмболии. Этот метод является самым чувствительным для определения венозных тромбозов, но его использование в диагностике ограничено из-за длительности выполнения (12-24 ч). Преимуществом этого теста является возможность повторения несколько раз в течение суток, при этом можно проследить динамику тромбоза.
Причинами тромбоза глубоких вен нижних конечностей могут быть доброкачественные и злокачественные образования, преимущественно, малого таза, а также аневризмы брюшной аорты, подвздошных и бедренных артерий, подколенные кисты, беременная матка. Среди злокачественных опухолей преобладают рак сигмовидной кишки, яичника, почки и надпочечника, поджелудочной железы, шейки матки или забрюшинная саркома. К другим причинам относят ретроперитонеальный фиброз и ятрогенные повреждения вен.
Характерный для глубокого венозного тромбоза отек конечности возможен при хроническом лимфостазе (слоновости), целлюлите, контузии икроножный мышцы или разрыве сухожилий стопы. Контузия икроножной мышцы или разрыв сухожилий стопы могут дать отек, боли и болезненность в этой области. Острое начало симптомов, возникших во время выполнения упражнений и экхимозы в области икры подтверждают мышечное происхождение этих симптомов.
В некоторых случаях требуется выполнение флебографии для установления правильного диагноза, чтобы избежать ненужной антикоагулянтной терапии и госпитализации. Двусторонний отек нижних конечностей обычно обусловлен сердечной или почечной недостаточностью или гипоальбуминемией.
Кроме того, боли могут быть вызваны периферическим невритом, пояснично-крестцовым радикулитом, артритом и бурситом. При нарушении проходимости артерий нижних конечностей также возникают боли, но без отека и расширения поверхностных вен.
Кузин М.И., Чистова М.А. Оперативная хирургия, М: Медицина, 2004г.
Литман И. Оперативная хирургия, Будапешт, 1992г.
Шалимов А.А., Полупан В.Н., Заболевания и лечения нижних конечностей 2002г.
Острый тромбоз глубоких вен нижних конечностей: лечение, симптомы
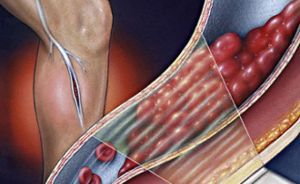
Острый тромбоз глубоких вен нижних конечностей.
Наиболее часто встречается у следующих категорий пациентов (группа риска):
- пожилые люди с малоподвижным образом жизни;
- онкологические больные;
- пациенты, у которых работа связана с длительным вынужденным положением ног;
- женщины, принимающие гормональные контрацептивы.
Симптомы и признаки острого тромбоза глубоких вен нижних конечностей
Жалобы. На первом месте стоит, обычно, отечный синдром. Больные жалуются на отечность (увеличение в объеме) одной ноги (хотя бывают случаи одновременного тромбоза вен обеих нижних конечностей), появившуюся в течение нескольких дней. Степень и уровень отечности могут быть различными. Отек может несколько уменьшаться после ночного сна.
Часть больных может жаловаться на боль в мышцах голени. Боль, в большинстве случаев не выражена и больные акцентируют внимание именно на выраженном отеке конечности (голени и стопы). Может быть чувство тяжести в пораженной конечности.
При осмотре: при одностороннем поражении глубоких вен нетрудно заметить асимметричный отек (увеличение в объеме) голени и стопы. При надавливании на область голени в течение нескольких секунд остается ямка, часто достаточно глубокая.
При пальпации икроножной мышцы может определяться болезненность, обычно умеренная. Но, как показывает опыт, диагностическая ценность этого симптома меньше, чем отека. Болезненность при пальпации икроножной мышцы нередко отмечают многие больные с варикозной болезнью и другими заболеваниями без тромбоза. Резких самостоятельных болей в икроножной мышце и резких болей при пальпации икроножной мышцы и напряжении мышц голени можно увидеть редко.
Очень важным признаком является диффузное уплотнение мягких тканей голени. В норме, при пальпации мягкие ткани (мышцы и подкожная жировая клетчатка) голени, обычно мягкоэластической консистенции (это еще зависит от развитости мышц и подкожной клетчатки). При тромбозе ткани становятся более упругими, плотными, малоподвижными. Особенно это заметно при сравнении с другой, здоровой конечностью. Часто при надавливании «ямка» остается не только на переднемедиальной поверхности голени (над большеберцовой костью), но и на задней поверхности. При этом важно отличить острый тромбоз от посттромботической болезни, от лимфостаза после перенесенного рожистого воспаления и посттравматического отека голени.
- длительный анамнез: отечность в течение нескольких месяцев или нескольких лет;
- кожа часто гиперпигментирована;
- имеются трофические нарушения;
- часто: в анамнезе переломы костей голени на стороне поражения, металлоостеосинтез
- анамнез короткий: отек появился несколько дней или несколько (2-3) недель назад;
- нет трофических нарушений кожи (если нет сопутствующей сосудистой патологии);
- анамнез: несколько недель или несколько месяцев назад перенесенное рожистое воспаление;
- кожа обычно гиперпигментирована, может быть повышенное шелушение кожи
- анамнез: травма несколько дней назад;
- кровоподтеки, гематомы на голени или выше
В любом случае необходимо выполнение УЗДГ глубоких вен нижних конечностей. При УЗДГ выявляются тромбы в глубоких венах, эхогенность тромбов может быть различной, в зависимости от давности заболевания.
Дифференциальная диагностика и диагноз острого тромбоза глубоких вен нижних конечностей
Требуется дифференциальная диагностика с еще одним заболеванием. Это киста Бейкера. При больших размерах кисты, учитывая анатомическое расположение вблизи подколенной вены, возможно сдавление глубоких вен с развитием отека голени. При этом дистальный конец кисты может быть расположен в верхней трети голени. Диагноз легко устанавливается при УЗИ. Если при этом (после выполнения УЗДГ) диагноз тромбоза исключается, лечение должно быть направлено на коленный сустав, так как киста Бейкера часто сопутствует деформирующему гонартрозу. Часто больные сами провоцируют отек голени ношением наколенника.
Лечение острого тромбоза глубоких вен нижних конечностей
При подозрении на тромбоз глубоких вен больной должен быть госпитализирован. При отказе больного от госпитализации и при подтверждении диагноза ультразвуковым исследованием, можно назначить фраксипарин (подкожно, при отсутствии противопоказаний), в течение около недели под контролем MHO. В дальнейшем больных переводят на Варфарин, так же под контролем MHO.
Надо иметь ввиду, что компенсаторные механизмы организма, даже при достаточно распространенном тромбозе, могут позволить сохранять какую-то двигательную активность. Самочувствие больных при этом может быть нарушено незначительно. Я наблюдал больного, у которого при УЗДГ обнаружен тромбоз обеих суральных вен, задних большеберцовых вен, подколенной вены, тромбоз распространялся до нижней трети поверхностной бедренной вены. При этом самочувствие больного было относительно удовлетворительным, отек конечности умеренным. Поэтому даже при небольшом подозрении на тромбоз глубоких вен нижних конечностей необходимо убедить больного госпитализироваться.
Тромбозы глубоких вен нижних конечностей нередко случаются у онкологических больных. При таких тромбозах клиника может быть выражена нечетко и диагностика при физикальном осмотре может быть затруднена. Но если мы знаем, что у больного онкологическое заболевание, тем более, если он получал химиотерапию, если даже нет четких признаков тромбоза, мы обязательно должны направить больного на УЗДГ вен нижних конечностей.
Случай из практики
Больной, 46 лет, перенес несколько недель назад операцию по поводу злокачественной опухоли головного мозга, выписан из стационара. Амбулаторно получал внутривенные капельные инфузии с маннитолом (для снятия отека мозга?). Так же получал дексаметазон в составе химиотерапии. Обратился с болями в правой ноге. Боли начались около 10 дней назад, невыраженные, решил обследоваться по настоянию медсестры, которая проводила внутривенные инфузии. При осмотре: незначительная, почти незаметная отечность правой голени в н3 и в ср3. Пальпация правой икроножной мышцы несколько болезненна. Одышки нет, пульс нормальный, самочувствие не нарушено. При УЗДГ выявлено: окклюзивный тромбоз глубоких вен правой голени (задние большеберцовые, малоберцовые, суральные вены, подколенная вена); передние болыпеберцовые вены проходимы. Верхняя граница тромбоза — средняя треть ПБВ (поверхностной бедренной вены). При этом поверхностная венозная сеть не расширена. В венах левой нижней конечности тромбов не обнаружено. Больной экстренно госпитализирован по «03».
Источники: http://freepapers.ru/46/differencialnaya-diagnostika-tromboflebita-i-rozhi/160405.989904.list1.html, http://refeteka.ru/r-123445.html, http://www.sweli.ru/zdorove/meditsina/kardiologiya/ostryj-tromboz-glubokikh-ven-nizhnikh-konechnostej-lechenie-simptomy.html