Геморрагический инсульт артериальное давление
Геморрагический инсульт — что это такое? Симптомы, лечение и прогноз
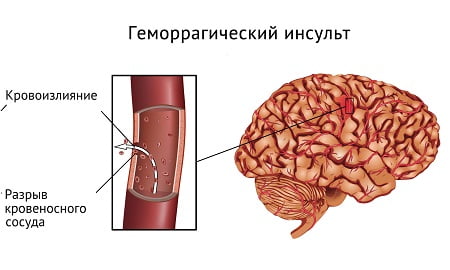
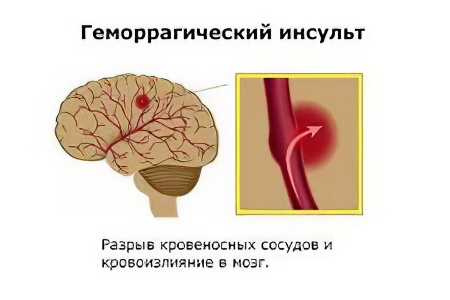
Геморрагический инсульт, острое нарушение мозгового кровообращения (ОНМК) по геморрагическому типу – острый клинический синдром, который является следствием повреждения церебральных сосудов и кровоизлиянием в мозг. Первопричиной может быть повреждение как артерии, так и вены. Чем крупнее поврежденный сосуд, тем обильнее кровотечение, в тяжелых случаях в ткани изливается до 100 мл крови. Образующаяся гематома механически сдавливает и смещает нервную ткань, в зоне поражения быстро развивается отек.
Если в течение трех часов пострадавшему не будет оказана медицинская помощь, шансы выжить стремительно уменьшаются и стремятся к нулю. По статистике на долю геморрагических инсультов приходится чуть более 20% случаев инсульта.
Что это такое?
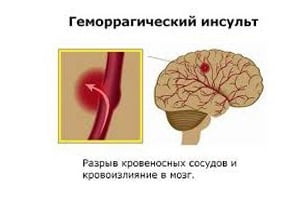
Геморрагический инсульт – это остро возникшее кровоизлияние в головной мозг вследствие разрыва или повышения проницаемости сосудов. Такое нарушение мозгового кровообращения отличается от классического (ишемического) инсульта, который встречается чаще (70% больных).
Характер изменений сосудов при ишемическом инсульте – закупорка их просвета тромбами, вследствие чего наступает постепенное омертвение клеток мозга, а при геморрагическом – нарушение целостности сосудистой стенки, вследствие чего мозговая ткань пропитывается и сдавливается излившейся кровью.
Инсульт головного мозга геморрагического типа – опасное и коварное заболевание. Для него характерны:
- Высокая смертность (60–70% больных умирают в течении первой недели после возникновения болезни).
- Внезапность (у 60–65% больных кровоизлияние возникает без каких-либо предшествующих симптомов).
- Глубокая инвалидность выживших больных – 70–80% людей прикованы к кровати и не могут обслуживать себя, остальные 20–30% имеют менее выраженный неврологический дефицит (нарушается работа конечностей, ходьба, речь, зрение, интеллект и пр.)
Более 80% кровоизлияний в головной мозг связаны с повышением артериального давления (гипертонией). Принимая антигипертензивные препараты (нормализующие давление) можно снизить риск возникновения инсульта, объем кровоизлияния и тяжесть поражения мозга. Если больные госпитализированы в лечебное учреждение в первые 3 часа, это увеличивает шансы на выживание. Специализированные реабилитационные центры помогают максимально восстановить утраченные функции головного мозга после инсульта. Полное излечение наступает редко, но возможно.
Классификация
Следует отметить, что инсульт ствола мозга приводит к практически мгновенной смерти. Лишь в редких случаях удается спасти жизнь пациента при таком диагнозе. При этом, вероятность возвращения к полноценной жизни отсутствует.
Ствол головного мозга является центром всех систем организма, и напрямую связан со спинным мозгом. Он служит связующим звеном между командами мозговых центров и нервами тела: именно благодаря ему мы способны двигаться, дышать, глотать, видеть, слышать и так далее. Ствол мозга также регулирует систему кровообращения, терморегуляцию, сердцебиение. Вот почему его повреждение при инсульте чаще всего приводит к летальному исходу.
По происхождению различают первичный и вторичный геморрагический инсульт:
В зависимости от зоны локализации различаю следующие виды геморрагического инсульта:
- Субарахноидальное – кровоизлияние в пространство между твердой, мягкой и паутинной оболочками мозга;
- Кровоизлияние на периферии мозга или в толще его ткани;
- Вентикулярное кровоизлияние – локализуется в боковых желудочках;
- Комбинированный тип: встречается при обширном кровоизлиянии, затрагивающем несколько участков мозга.
Периферическое кровоизлияние намного менее опасно, чем внутримозговое, которое в обязательном порядке провоцирует образование гематом, отека и последующее отмирание тканей мозга. Гематомы также различают по локализации:
- Лобарная – гематома локализуется в пределах одной доли мозга, не выходя за пределы коры мозга.
- Медиальная – кровоизлияние повреждает таламус.
- Латеральная – поражение подкорковых ядер, локализованных в белом веществе полушарий (ограда, миндалевидное, хвостатое, чечевицеобразное ядра).
- Смешанная – гематомы, затрагивающие сразу несколько зон мозга, встречаются чаще всего.

Клинические проявления
Симптомы геморрагического инсульта разнообразны и подразделяются на две большие группы: общемозговые и очаговые. Также симптоматика сильно зависит от локализации очага кровоизлияния, его размеров, соматического состояния больного и многих других факторов.
К общемозговым симптомам геморрагического инсульта относят следующие признаки:
- Нарушения сознания (оглушение, сопор, кома). Чем больше очаг – тем ниже уровень сознания. Однако, при поражении ствола мозга даже небольшой очаг кровоизлияния приводит к выраженному угнетению сознания.
- Головокружение.
- Тошнота, рвота.
- Головные боли.
- Общая слабость.
- Нарушения дыхания.
- Нарушения гемодинамики.
К преимущественно очаговой симптоматике относятся признаки:
- Парез или плегия в конечностях, чаще встречаются гемипарезы.
- Парез мимической мускулатуры.
- Нарушения речи, развиваются преимущественно при поражении левой височной доли.
- Нарушения зрения (в том числе развитие анизокории).
- Нарушения слуха.
Заподозрить инсульт следует при любых типах нарушения речи у больного, слабости в руке и ноге на одной стороне, развитии эпилептических припадков без провоцирующих факторов (например, к таким факторам относится употребление алкоголя), нарушение сознания вплоть до комы. В любых подозрительных случаях лучше перестраховаться и вызывать скорую помощь. Поведение и оценка ситуации при подозрении на инсульт следует рассматривать в отдельной статье.
Кома при геморрагическом инсульте
Приблизительно 90% пациентов с ГИ в состоянии сопора или комы погибают в первые пять суток, не смотря на интенсивную терапию. Расстройства сознания характерны для многих патологий, проявляющихся угнетением функций ретикулярной формации головного мозга.
Нарушения функций мозга развиваются под действием:
- Эндо- и экзотоксинов – производных конечных продуктов обмена веществ;
- Кислородного и энергетического голодания мозга;
- Нарушения обмена веществ в структурах мозга;
- Расширения объема вещества мозга.
Наибольшее значение в развитии комы имеют ацидоз, отек мозга, повышение внутричерепного давления, нарушение микроциркуляции жидкостей мозга и крови.
Состояние комы влияет на функционирование органов дыхания, выделения (почки) пищеварения (печень, кишечник). Выведение из комы в домашних условиях невозможно, и весьма затруднительно даже в условиях реанимации.
Клиническое определение комы проводят по ШКГ (шкале комы Глазго), используют некоторые другие методики, имеющие значение для клиницистов. Выделяют прекому и четыре стадии комы. Самая легкая первая, а безнадежное состояние больного соответствует четвертой стадии комы.
Терапия инсульта в острый период может включать:
- Купирование боли, коррекция температуры тела (парацетамол, эффералган, напроксен, диклофенак, нередко – опиаты, пропафол). Внутривенно ставят аспизол, дантролен, капельно – магния сульфат.
- Снижение артериального давления, что способствует остановке кровотечения в головном мозге. С этой целью внутривенно вводятся препараты: лабеталол, никардипин, эсмолол, гидралазин. Тем не менее, резкого снижения давления в первые дни не допускают. Далее назначаются таблетированные препараты – каптоприл, эналаприл, капотен (в качестве базисной терапии перорально или через зонд).
- Диуретики при стойком повышении давления (хлоротиазид, андапамид, лазикс), антагонисты кальция (нимотоп, нифедипин).
- В случае резкой гипотензии назначаются вазопрессоры капельно (норадреналин, мезатон, допамин).
- Нередко применяют постоянную внутривенную инфузию для введения вышеперечисленных препаратов с контролем уровня давления каждые 15 минут.
- Для уменьшения отека мозга рекомендуется дексаметазон в течение 3-х дней (внутривенно). Если отек прогрессирует, капельно вводят глицерин, манит, альбумин, рефортан.
- Нередко применяют постоянную внутривенную инфузию для введения вышеперечисленных препаратов с контролем уровня давления каждые 15 минут.
- Препараты для коррекции неврологических симптомов (седативные – диазепам, миорелаксанты – векурониум).
- Местная терапия направлена на устранение пролежней и включает обработку кожи камфарным спиртом, присыпание тальком.
- Симптоматическая терапия – противосудорожные средства (лоразепам, тиопентал или наркоз на 1-2 часа), лекарства от рвоты и тошноты (метоклопрамид, торекан), против психомоторного возбуждения (галоперидол). При пневмонии и урологических инфекциях проводится курс антибактериального лечения.
При наличии крупных гематом (более 50 мл.) выполняется оперативное вмешательство. Иссечение участка кровоизлияния может быть проведено, если она локализована в доступной части головного мозга, а также, если больной не находится в коматозном состоянии. Чаще всего, применяется клипирование шейки аневризмы, пункционно-аспирационное устранение гематомы, прямое ее удаление, а также дренирование желудочков.
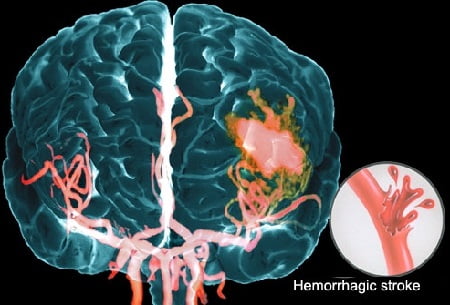
Последствия
Если больных удается спасти, они сталкиваются с неврологическим дефицитом – симптомами, обусловленными повреждением той зоны головного мозга, в которую произошло кровоизлияние.
Это могут быть таки последвия геморрагического инсульта:
- парезы и параличи – нарушение движений конечностями на одной половине тела, так как они постоянно находятся в полусогнутом положении и разогнуть их невозможно;
- нарушение речи и ее полное отсутствие;
- психические расстройства и раздражительность;
- постоянные головные боли;
- расстройства координации движений;
- невозможность самостоятельно ходить и даже сидеть;
- нарушения зрения вплоть до полной слепоты;
- перекошенность лица;
- вегетативное состояние – отсутствие любых признаков мозговой деятельности (сознания, памяти, речи, движений) при сохраненном дыхании и сердцебиении.
Симптомы болезни и их продолжительность зависят от локализации кровоизлияния и его объема. Первые 3 дня самые опасные, так как в это время в мозге происходят тяжелые нарушения. Большинство смертей (80–90%) происходят именно в этот период. Остальные 10–20% больных умирают в течении одной–двух недель. Выжившие пациенты постепенно восстанавливаются от нескольких недель до 9–10 месяцев.
Левая сторона
Если поражена левая сторона, последствия характеризуются нарушением работы правой части тела. У больного наблюдается полный или частичный паралич, причем страдает не только нога и рука, но и половина языка, гортани. У таких пациентов появляются нарушения походки, характерная поза правой руки (сложена лодочкой).
У пострадавшего отмечается ухудшение памяти и речи, нарушается возможность внятно высказывать мысли. Для поражения левого полушария головного мозга характерны проблемы с распознаванием временной последовательности, он не может разложить сложные элементы на составляющие. Появляются нарушения письменной и устной речи.
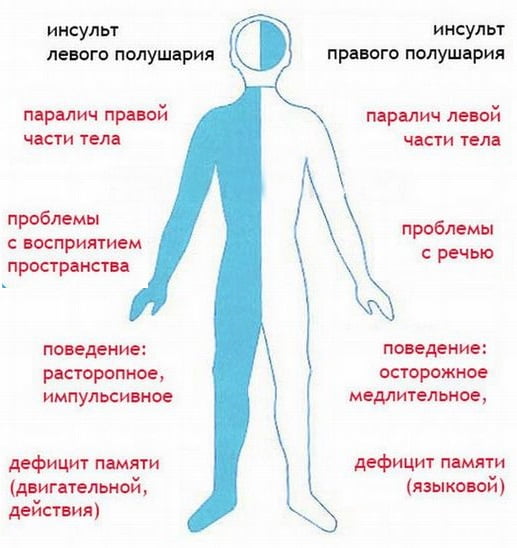
Правая сторона
Если поражена правая сторона, амым опасным последствием является повреждение ствола головного мозга, при котором шансы человека выжить приближаются к нулю. Этот отдел отвечает за работу сердца и дыхательной системы.
Диагностировать геморрагический инсульт справа достаточно сложно, так как в этой части находятся центры ориентации в пространстве и чувствительности. Определяется данное поражение по нарушению речи у правшей (у левшей речевой центр находится в левом полушарии). Кроме того, прослеживается четкая взаимосвязь: так при нарушении функциональности правой половины головного мозга страдает левая сторона и наоборот.
Сколько живут после геморрагического инсульта?
Прогноз геморрагического инсульта неблагоприятен. Он зависит от места и степени поражения. Опасно кровоизлияние в ствол мозга, что сопровождается нарушением дыхания и резким, плохо корректируемым препаратами, снижением артериального давления до критических цифр. Тяжело протекает и часто заканчивается летально кровоизлияние в желудочки с их прорывом.
Сколько живут при геморрагическом инсульте? Эта патология заканчивается летально в 50-90% случаев. Возможно наступление смерти в первые же сутки – на фоне генерализованных судорог, когда происходит нарушение дыхания. Чаще смерть наступает позже, ко 2 неделе. Связано это с каскадом биохимических реакций, запускаемых излитием крови в полость черепа и приводящих к гибели клеток мозга. Если же не произошло ни смещения мозга, ни его вклинения (попадания в костное отверстие), ни прорыва крови в желудочки, и компенсаторные возможности мозга достаточно велики (это более характерно для детей и лиц молодого возраста), то человек имеет большой шанс выжить.
На 1-2 неделе, помимо неврологических нарушений, присоединяются осложнения, связанные с обездвиженностью больного, обострением хронических его болезней или подключением его к аппарату искусственного дыхания (пневмония, пролежни, печеночная, почечная, сердечно-сосудистая недостаточность). И если они не приведут к гибели, то к концу 2-3 недели отек мозга купируется. К 3 неделе становится ясно, какие последствия геморрагического инсульта в данном случае.
Восстановление после инсульта
Реабилитационный период после геморрагического инсульта длительный,особенно в пожилом возрасте. Он зависит от утраченных функций и не гарантирует их полной реабилитации. Быстрее всего потерянные способности восстанавливаются в первый год после инсульта, потом этот процесс идет медленнее. Тот неврологический дефицит, который остался после трех лет, скорее всего, останется на всю жизнь.
Врачи-неврологи и реабилитологи готовы максимально помочь восстановить утраченные функции. Для этого:
- проводятся занятия с психологом или психотерапевтом;
- при утрате навыков чтения/письма проводятся занятия по их возобновлению;
- проводится гидротерапия (массаж в бассейне, легкие упражнения в воде);
- занятия на особых тренажерах;
- при нарушениях воспроизведения речи человеку придется заниматься с логопедом; при парезах или параличах проводятся физиопроцедуры (например, на аппарате «Миотон»), выполняются массаж и ЛФК с инструктором;
- назначаются препараты, которые будут помогать возобновлять утраченные нейронные связи («Цераксон», «Сомазина»), снижающие повышенное артериальное давление («Эналаприл», «Нифедипин»), антидепрессанты и успокоительные средства;
- цветотерапия – лечение зрительными образами.
Прогноз выздоровления зависит от того, насколько большую область охватило кровоизлияние, а также от того, насколько квалифицированными были действия врачей и реабилитологов. Геморрагический инсульт – это очень сложная патология, от последствий которой полностью избавиться вряд ли удастся. Поддерживающее лечение и реабилитация продолжаются очень долго.
Геморрагический инсульт артериальное давление
При геморрагическом инсульте разрыв сосуда происходит при высоком артериальном давлении, так как стенка артерии при атеросклерозе неравномерно истончена. Кровь под высоким давлением раздвигает ткани мозга и заполняет образовавшуюся полость, так возникает кровяная опухоль, или внутримозговая гематома.
Или же кровоизлияние происходит при разрыве мешотчатого образования на стенке сосуда, которое называется аневризмой, такое кровоизлияние чаще бывает в оболочке мозга и называется субарахноидальным (САК). Такое кровоизлияние чаще возникает до 40 лет.
Внезапно возникает ощущение удара в голову (иногда его сравнивают с ударом кинжала в голову), сильнейшая головная боль (при этом человек кричит от боли и далее теряет сознание), могут быть судороги, но сознание, как правило, восстанавливается.
Больной сонлив, заторможен, стонет от боли, держится руками за голову, часты рвота, тошнота. Но, в отличие от кровоизлияния с образованием мозговой гематомы, у такого пациента нет параличей. Однако ишемический инсульт более коварен, чем геморрагичекий, подчас признаки его нечетки, нарастают постепенно или «мерцают».
При геморрагическом инсульте в полушарии головного мозга с образованием внутримозгрвой гематомы — проявления бурные: на фоне гипертонического криза возникает или значительно усиливается головная боль, часто в одной половине головы, затем больной теряет сознание, лицо становится сизым или красным, дыхание хриплое, часто бывает многократная рвота.
Через некоторое время может развиться судорожный припадок с преобладанием судорог в одной половине тела, зрачок на стороне инсульта расширяется. Если больной приходит в сознание, то у него оказываются парализованными конечности, если справа, то отмечаются нарушения речи, если слева, то у больного имеются выраженные психические отклонения (не знает сколько ему лет, где находится, не узнает близких, считает себя полностью здоровым и т.п.).
Всегда наблюдается ригидность мышц затылка: невозможно пригнуть голову кпереди так, чтобы подбородок коснулся груди (из-за выраженного напряжения мышц шеи) и ригидность мышц ног: невозможно поднять прямую ногу за пятку (также из-за выраженного напряжения мышц ноги) — признаки раздражения кровью мозговых оболочек, т.н. менингеальный синдром.
При геморрагическом инсульте в стволе мозга больные не живут более 2 суток и погибают, не приходя в сознание. При субарахноидальном кровоизлиянии из аневризмы катастрофа чаще случается после физической нагрузки: подъем тяжести, попытка сломать палку через колено, нервный стресс, сопровождающийся кратковременным подъемом артериального давления.
Термин ‘геморрагический инсульт’ используют, как правило, для обозначения внутримозгового кровоизлияния, произошедшего в результате какого-либо сосудистого заболевания головного мозга: атеросклероза, гипертонической болезни и амилоидной ангиопатии. Наиболее часто геморрагический инсульт возникает на фоне повышенного артериального давления. Клиническая картина характеризуется острым началом и быстрым развитием симптомов, которые напрямую зависят от локализации сосудистой катастрофы. Геморрагический инсульт требует неотложной гемостатической, антигипертензионной и противоотечной терапии. По показаниям проводится хирургическое лечение.
Симптомы
Клиническая картина геморрагического инсульта.
Для геморрагического инсульта характерно острое начало, чаще всего на фоне высокого артериального давления. Кровоизлияние сопровождается острой головной болью, головокружением, тошнотой, рвотой, быстрым развитием очаговых симптомов, после чего следует прогрессирующее снижение уровня бодрствования — от умеренного оглушения до развития коматозного состояния. Начало субкортикальных кровоизлияний может сопровождаться эпилептиформным припадком.
Характер очаговых неврологических симптомов зависит от локализации гематомы. Среди наиболее частых симптомов следует отметить гемипарезы, лобные симптомы в виде нарушения памяти, поведения, критики, нарушения чувствительности и речи.
Большую роль в состоянии пациента сразу после кровоизлияния, а также в последующие дни играет выраженность общемозговых и дислокационных симптомов, обусловленных объемом внутримозговой гематомы и ее локализацией. В случае обширного кровоизлияния и кровоизлияния глубинной локализации в клинической картине весьма быстро проявляется вторичная стволовая симптоматика (как следствие дислокации мозга). При кровоизлиянии в ствол мозга и обширных гематомах мозжечка наблюдается быстрое нарушение витальных функций и сознания. Тяжелее других протекают кровоизлияния с прорывом в желудочковую систему, когда проявляются менингеальные симптомы, гипертермии, горметонические судороги, быстрое угнетение сознания, развитие стволовых симптомов.
Первые 2,5-3 недели после кровоизлияния — наиболее тяжелый период заболевания, так как на данном этапе тяжесть состояния пациента обусловлена прогрессирующим отеком мозга, что проявляется в развитии и нарастании дислокационных и общемозговых симптомов. Более того, дислокация мозга и его отек — основная причина смерти в остром периоде заболевания, когда к вышеуказанным симптомам присоединяются или декомпенсируются имевшиеся ранее соматические осложнения (нарушение функции почек и печени, пневмония, диабет и др.). К началу четвертой недели заболевания у выживших пациентов начинается регресс общемозговых симптомов и на первый план клинической картины выходят последствия очагового поражения мозга, которые в дальнейшем определят степень инвалидизации пациента.
Лечение
Лечение геморрагического инсульта может быть консервативным или хирургическим. Выбор в пользу того или иного способа лечения должен быть основан на результатах клинико-инструментальной оценки пациента и консультации нейрохирурга.
Медикаментозная терапия проводится неврологом. Основы консервативного лечения геморрагического инсульта соответствует общим принципам лечения пациентов с любым видом инсульта. При подозрении на геморрагический инсульт необходимо как можно раньше приступить к проведению лечебных мероприятий (на догоспитальном этапе). В это время основной задачей врача является оценка адекватности внешнего дыхания и сердечно-сосудистой деятельности. Для коррекции дыхательной недостаточности проводят интубацию с подключением ИВЛ. Нарушения сердечно-сосудистой системы заключаются, как правило, в выраженной артериальной гипертензии, поэтому артериальное давление необходимо нормализовать как можно скорее. Одно из важнейших мероприятий, которые следует проводить по прибытии пациента в стационар — проведение терапии, направленной на уменьшение отека мозга. Для этого применяют гемостатические препараты и препараты, уменьшающие проницаемость сосудистой стенки.
Корректируя артериальное давление при геморрагическом инсульте необходимо избегать резкого его снижения, так как такие значительные изменения могут вызвать снижение перфузионного давления, особенно при внутричерепной гематоме. Рекомендованный уровень АД — 130 мм рт.ст. Для снижения внутричерепного давления применяют салуретики в сочетании с осмодиуретиками. При этом необходимо контролировать уровень электролитов в крови не реже двух раз в сутки. Кроме вышеуказанных групп препаратов, в этих же целях применяют внутривенное введение коллоидных растворов, барбитураты. Проведению медикаментозной терапии геморрагического инсульта должен сопутствовать мониторинг основных показателей, которые характеризуют состояние цереброваскулярной системы и иных жизненноважных функций.
Хирургическое лечение. Решение о хирургическом вмешательстве должно основываться на нескольких факторах — локализация гематомы, объем излившейся крови, общее состояние пациента. Многочисленные исследования не смогли дать однозначного ответа о целесообразности хирургического лечения геморрагического инсульта. Согласно некоторым исследованиям в определенных группах больных и при определенных исследованиях положительный эффект операции возможен. При этом основной целью оперативного вмешательства является возможность спасти жизнь пациента, поэтому в большинстве случаев операции проводят в самые ближайшие сроки после кровоизлияния. Отсрочить операцию можно только в том случае, если ее цель — удаление гематомы для более эффективного удаления очаговых неврологических нарушений.
При выборе метода операции следует основываться на локализации и размерах гематомы. Так, прямым транскраниальным способом удаляют лобарные и латеральные гематомы, а стереотаксическим, как более щадящим — в случае смешанного или медиального инсульта. Однако после стереотаксического удаления гематомы рецидивы кровотечения возникают чаще, так как во время такой операции тщательный гемостаз невозможен. В некоторых случаях геморрагического инсульта кроме удаления гематомы возникает необходимость в дренировании желудочков (наружные вентрикулярные дренажи), например, в случае массивного вентрикулярного кровоизлияния или окклюзионной водянки (при гематоме мозжечка).
Информация, приведенная в данном разделе, предназначена для медицинских и фармацевтических специалистов и не должна использоваться для самолечения. Информация приведена для ознакомления и не может рассматриваться в качестве официальной.
Геморрагический инсульт
Геморрагический инсульт диагностируются у 7-8% пациентов невропатологии. Заболевание характеризуется тяжелым патогенезом с летальностью до 50% и инвалидизацией до 80%.
Своевременное выявление первых признаков заболевания и быстрая доставка больного в клинику примерно на 15% повышает вероятность благоприятного исхода геморрагического инсульта.
Что такое геморрагический инсульт?
Нозологическая форма включает в себя два термина: »геморрагия» – это кровоизлияние, а слово »инсульт» означает инфаркт (ишемический некроз) участка головного мозга.
Геморрагический инсульт – это гипертоническое кровоизлияние в паренхиму головного мозга, сопровождающееся острым нарушением мозгового кровообращения, утратой функций пораженного участка, развитием патогенеза в ядре и перифокальной (вокруг ядра) зоне. Заболевание проявляется общими и местными неврологическими симптомами.
Геморрагический инсульт – это, в основном, осложнение гипертонической болезни.
Более тяжелый патогенез в сравнении с ишемическим инсультом связан с кумулятивным эффектом от:
Кровоизлияния в ткани мозга, сдавливания окружающих сосудов;
Воспалительно-некротических процессов в ядре инсульта;
Дистрофических и воспалительных процессов на периферии ядра.
Выделяют два основных вида кровоизлияний в головной мозг, имеющих различное происхождение:
Геморрагический инсульт (ГИ) – кровоизлияние/пропитывание паренхимы мозга;
Субарахноидальные кровоизлияния (САК) – кровоизлияния в кору головного мозга нетравматического характера, никак не связанные с пороками развития сосудов.
При первичном наблюдении больного кровоизлияния диагностируют как внутримозговую гематому (ВМГ). Дифференциация проводится в клинике на основании результатов инструментальной (МРТ, КТ) визуализации структур головного мозга и черепной коробки.
Выделяют несколько вариантов локализации кровоизлияний в мозг, а именно:
Путаменальные латеральные (боковые) – сбоку от внутренней капсулы;
Лобарные – в первую долю мозга;
Таламические (медиальные) – расположены к центру от внутренней капсулы;
Широко распространены путаменальные инсульты – они составляют до половины всех видов геморрагических инсультов, реже встречаются субкортикальные и таламические – около 15% на каждый вид. Значительно реже выявляют кровоизлияния в мозжечок и ствол мозга – до 8% всех инсультов.
Наиболее тяжелые поражения организма – это массивные кровоизлияния в полушарие, ствол или мозжечок головного мозга. Геморрагические инсульты чаще развиваются у мужчин, склонных к гипертонии и имеющих вредные привычки. Вероятность кровоизлияний в мозг увеличивается с возрастом.
У женщин в возрасте 30-40 лет риск геморрагического инсульта связан с родами и послеродовым периодом и обусловлен наслоением массивного родового/послеродового кровотечения на нарушения в работе сердечно-сосудистой системы.
Симптомы геморрагического инсульта
Известно более сотни разнообразных клинических симптомов геморрагического инсульта, возможна также трансформация ишемического инсульта в геморрагический. Это значительно усложняет дифференциальную диагностику заболевания. Первичные признаки, указывающие на инсульт, следует определять по описанию ощущений больного, изменениям речи, сильной головной боли, нарушению сознания.
Используйте также простые тесты для определения инсультов (здесь)
Возможные предвестники геморрагического инсульта

Покалывания, онемения половины лица;
Сильная резкая боль в глазах, частичная потеря зрения;
Внезапная потеря равновесия;
Затруднения в понимании речи.
Они появляются незадолго до приступа, однако не являются обязательными признаками ГИ.
Для геморрагического инсульта более характерен внезапный дебют заболевания. Накануне или непосредственно перед приступом возможен стресс в виде физической и/или эмоциональной нагрузки.
Внимание! Любой из нижеперечисленных признаков, а также иные симптомы, указывающие на внезапное расстройство жизненных функций – повод для срочного вызова скорой медицинской помощи (алгоритм обращения в скорую помощь здесь).
Во время телефонного разговора с оператором необходимо четко описывать обнаруженные у больного признаки инсульта.
Признаки геморрагического инсульта у человека, находящегося в сознании:
Быстро нарастающая головная боль;
Непереносимость яркого света, »круги» и »мошки» перед глазами;
Признаки геморрагического инсульта у человека в бессознательном состоянии:
Не пытайтесь вернуть больного в сознание!
Разделяют четыре четко выраженных стадии регресса сознания. Самостоятельно их можно определить так:
Оглушение – непонимающий взгляд больного, слабое реагирование на окружающих;
Сомноленция – напоминает сон с открытыми глазами, взгляд устремлен в пространство;
Сопор – напоминает глубокий сон, слабая реакция зрачков, легкое прикосновение к роговице глаза больного сопровождается реагированием, сохранен глотательный рефлекс;
Кома – глубокий сон, отсутствуют любые реакции.
Эпилептиформный (похожий на эпилепсию) припадок – также один из возможных дебютов геморрагического инсульта. Обычно этот симптом встречается у 10% пациентов с инсультом лобарной локализации.
При нарушении сознания нужно не допускать западения языка, предотвращать перекрытие дыхательных путей. Пострадавшего до приезда скорой помощи следует уложить в горизонтальное положение, голову слегка приподнять.
До 90% больных ГИ при поступлении в клинику имеют расстройство сознания. У части пациентов регресс сознания постепенный, от оглушения и ниже, вплоть до комы. При первых признаках инсульта необходимо немедленно вызывать скорую помощь. Это очень важно!
Вероятность летального исхода при геморрагическом инсульте в зависимости от состояния больного:
Ясное сознание – до 20%
Оглушение – до 30%;
Сомноленция (легком помрачении сознания) – до 56%;
Сопор (субкоме – глубоком угнетении сознания) – до 85%
Причины геморрагического инсульта
Примерно в 2-15% случаев причины геморрагического инсульта остаются нераспознанными. В анамнезе 25% больных имеются упоминания острых нарушений мозгового кровообращения неясной этиологии.
Основные доказанные причины геморрагического инсульта:
Заболевания сердечнососудистой системы;
Малоподвижный образ жизни.
Причины ГИ, которые человек может корректировать самостоятельно
Простая регулярная профилактика инсультов, основанная на знаниях патофизиологии сердечнососудистой системы, на 10-30% снижает риск инсультов и преждевременную гибель людей, следящих за своим здоровьем.
Артериальная гипертензия
Высокое давление регистрируется у 70-80% лиц, перенесших инсульт
Длительная гипертензия сопровождается атеросклерозом, потерей эластичности, вынужденным расширением сосудов, истончением их стенок. Резкий скачок артериального давления может спровоцировать разрыв стенок сосудов головного мозга.
Рекомендуемое артериальное давление (АД):
Мужчины/женщины до 40 лет:
оптимальное – 120/80 мм.рт.ст.;
нормальное – 130/85 мм.рт.ст.
от 40 до 49 лет – 150/98 мм.рт.ст.
от 49 до 79 лет – 155/103 мм.рт.ст.
от 40 до 49 лет 150/94 мм.рт.ст.
от 49 до 79 лет 177/97 мм.рт.ст.
Медикаментозная коррекция АД – важный фактор профилактики инсульта. Снижение давления на 5 мм.рт.ст. уменьшает риск развития инсульта на 14%, риск смерти – на 7%.
Коррекцию необходимо начинать при давлении:
выше 140/90 в популяции людей, не имеющих в анамнезе сердечнососудистых заболеваний;
выше 130/85 в популяции людей, страдающих ИБС, диабетом, заболеваниями почек, цереброваскулярными патологиями.
Для самостоятельного контроля АД рекомендованы тонометры автоматические и полуавтоматические, с плечевой или кистевой манжетой (Omron, Nissei, AND, другие). Выбор лекарственных препаратов нужно согласовать с врачом кардиологом. Направления к кардиологу »по квоте» можно получить в участковой поликлинике у терапевта. Обследование также можно пройти платно в кардиологическом центре.
Дислипидемия
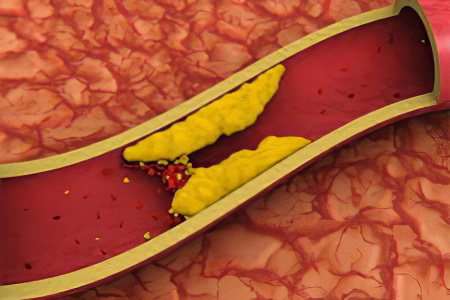
Нарушение липидного обмена при избытке холестерина низкой плотности приводит к сужению просвета сосудов головного мозга, ухудшению питания нервной ткани, снижению функции мозговой деятельности и развитию атеросклероза.
Атеросклероз, в том числе на субклинической стадии – причина дебюта геморрагического инсульта. Нормальный уровень:
общего холестерина – до 5,0 ммоль/л;
липопротеидов низкой плотности (ЛПНП) – 2,6-3,3 ммоль/л;
липопротеидов высокой плотности (ЛПВП) – 1,03-1,52 ммоль/л.
При повышенном уровне ЛПНП выбор лекарственных препаратов необходимо согласовать с терапевтом. Коррекция уровня холестерина проводится фармакологическими средствами – статинами, фибратами, ниацином. Статины весьма эффективны при ишемических инсультах, менее эффективны при мозговых кровоизлияниях.
Сахарный диабет
Показатели глюкозы в плазме крови натощак:
меньше 6.1 ммоль/л – нормальный уровень;
от 6.1 до 7.0 ммоль/л – предвестник нарушений углеводного обмена;
больше 7.0 ммоль/л – сахарный диабет (требуется клиническое подтверждение).
Вся подробная информация о сахарном диабете (здесь)
Показатели уровня глюкозы в цельной крови отличаются. В продаже имеются портативные аппараты для самостоятельного контролирования уровня глюкозы в крови. Аппараты имеют встроенную функцию уведомления о высоком/низком уровне глюкозы. В России рекомендованы для использования портативные глюкометры серии OneTouch, Омелон и другие. Лечебную корректировку углеводного обмена согласуют с врачом, выбор фармпрепаратов зависит от типа диабета.
Беременность и послеродовое состояние

Геморрагический инсульт в послеродовый период диагностируют в 30% случаев всех инсультов у женщин 30-40 лет
Чаще встречаются подкорковые кровоизлияния, реже – кровоизлияния в паренхиму. Кровоизлияния обычно вызваны массивными родовыми кровопотерями и связанными с ними нарушениями в работе сердечнососудистой системы. Лечение проводят с учетом характера выявленной патологии.
Курение – одна из основных причин инсульта. Доказано подстегивающее влияние никотина на патогенез атеросклероза. Отказ от курения значительно снижает риск развития инсульта. (см. таблицу определения риска развития сердечнососудистых заболеваний SCORE)
Малоподвижный образ жизни
Призыв заниматься спортом в большей мере относится к молодым людям. Для лиц старшего и пожилого возраста достаточно выполнять умеренные физические упражнения в составе одновозрастной группы людей, либо регулярно гулять на свежем воздухе.
Острый период геморрагического инсульта
При поступлении больного в клинику до проведения неотложных терапевтических мероприятий проводится нейровизуализация головного мозга и клиническая оценка состояния больного.
Симптомы острого периода ГИ, имеющие значение для определения прогноза болезни
Неблагоприятными (кроме расстройств сознания) считаются следующие симптомы:
Объем гематомы в веществе мозга более 7 см 3 ;
Объем внутрижелудочкового кровоизлияния более 2 см 3 ;
Возрастная группа больного от 60 лет и старше;
Сопутствующая хроническая патология;
Дислокационные синдромы – это клинические проявления острых мозговых расстройств, которые развиваются в результате патологического расширения объема мозга при изменении его нормального расположения (локации) в черепной коробке.
Известно девять вариантов смещения мозгового вещества в черепной коробке относительно привычной локации, в том числе два основных, имеющих жизненно-важное значение при инсультах.
Смещение мозга в сторону анатомических образований характеризуется следующими симптомами:
Височно-тенториальное, мозжечково-тенториальное вклинение – сопровождается нистагмом (ритмическими движениями глазных яблок), парезом взора (взгляд не способен следить за движением предмета), снижением реакции на свет, атонией мышц, аритмией на ЭКГ;
Миндалин мозжечка в большое затылочное отверстие –сопровождается патологическими типами аритмичного дыхания, исчезновением глоточного рефлекса, снижением тонуса мышц и артериального давления.
Иные симптомы неблагоприятного прогноза внутричерепных кровоизлияний

Исследование должен проводить только подготовленный врач, так как некомпетентные манипуляции могут усугубить тяжелое состояние больного.
Анизокория – разный диаметр зрачков;
Снижение реагирования зрачков на свет;
Положительный окулоцефалический рефлекс – у человека в коме при насильственном повороте головы зрачки смещаются в противоположную от наклона сторону;
Бульбарный синдром – нарушение речи, звукопроизношения и глотания, вялость мышц языка и губ;
Псевдобульбарный синдром – те же признаки, что при бульбарном синдроме, но нет вялости мышц языка и губ, однако наблюдается беспричинный плач и смех больного.
Состояние пациента исследуется в динамике патогенеза. Для геморрагических инсультов характерно два пика обострения заболевания, которые совпадают с максимальной летальностью пациентов:
На вторые-четвертые сутки – пик связан с началом патогенеза в очаге геморрагического инсульта;
На десятые-двенадцатые сутки – пик обусловлен присоединением осложнений патогенеза.
Кома при геморрагическом инсульте
Приблизительно 90% пациентов с ГИ в состоянии сопора или комы погибают в первые пять суток, не смотря на интенсивную терапию
Расстройства сознания характерны для многих патологий, проявляющихся угнетением функций ретикулярной формации головного мозга.
Нарушения функций мозга развиваются под действием:
Эндо- и экзотоксинов – производных конечных продуктов обмена веществ;
Кислородного и энергетического голодания мозга;
Нарушения обмена веществ в структурах мозга;
Расширения объема вещества мозга.
Наибольшее значение в развитии комы имеют ацидоз, отек мозга, повышение внутричерепного давления, нарушение микроциркуляции жидкостей мозга и крови.
Состояние комы влияет на функционирование органов дыхания, выделения (почки) пищеварения (печень, кишечник).
Выведение из комы в домашних условиях невозможно, и весьма затруднительно даже в условиях реанимации.
Клиническое определение комы проводят по ШКГ (шкале комы Глазго), используют некоторые другие методики, имеющие значение для клиницистов. Выделяют прекому и четыре стадии комы. Самая легкая первая, а безнадежное состояние больного соответствует четвертой стадии комы.
Прохождение медико-социальной экспертизы
Больного, перенесшего инсульт, определяют как лицо, временно утратившее трудоспособность (ВУТ). При неблагоприятном трудовом прогнозе через 3 месяца от начала лечения встает вопрос о направлении человека на медико-социальную экспертизу (МСЭ) для освидетельствования на предмет:
Инвалидности (отсутствуют перспективы для восстановления функций);
Продолжение лечения по больничному листу (имеется вероятность положительной динамики и восстановления функций).
Бюро МСЭ принимает решение, основываясь на данных объективного исследования больного, результатах инструментальных и лабораторных исследований.
Что нужно учитывать перед экспертизой на инвалидность?

Каких врачей нужно обязательно пройти?
Требуемые бюро МСЭ клинические заключения:
Перечень лабораторных и инструментальных исследований, требуемых бюро МСЭ:
Общие и биохимические показатели крови;
ЭКГ, реоэнцефалография (РЭГ), электроэнцефалограмма (ЭЭГ);
Компьютерная томография (КТ), магнитно-резонансная томография (МРТ);
Рентгенограмма в разных проекциях черепной коробки и шейных позвонков, в том числе с контрастом;
Ультразвуковая допплерография сосудов шеи и головного мозга (УЗДГ)/транскраниальная допплерография (ТКДГ);
Люмбальная пункция (по показаниям).
Специалисты бюро МСЭ проводят экспертизу трудоспособности больного по нескольким показателям, в том числе учитываются:
Выраженность пирамидных расстройств (способность к передвижению, возможность преодолевать препятствия, координация положения тела в пространстве, выраженность парезов;
Выраженность экстрапирамидных расстройств (проблемы с речью, замедленность выполнения привычных действий, хорея, атетоз, хореоатетоз, гемибаллизм, миоклония, лицевой гемиспазм);
Состояние функций органов зрения (гемианопсия, сужение поля зрения, амавроз, амблиопия, зрительная агнозия, снижение детального зрения);
Состояние мозговых функций (афазия, двигательный дефицит, трудность в общении);
Приступы эпилептических припадков (фокальные/парциальные, генерализованные);
Нарушение психических функций (астения, деменции, снижение интеллектуального статуса, когнитивные дефекты).
Факторы, учитываемые комиссией МСЭ перед принятием решения:
Неблагоприятное течение заболевания, возможность рецидивов инсульта;
Неясный трудовой прогноз, сохранение нарушений мозговой деятельности, медленное восстановление функций;
Невозможность вернуться к трудовой деятельности, снижение интеллектуальных и физических возможностей ниже уровня, требуемого для продолжения трудовой деятельности на прежних условиях.
Группы инвалидности при геморрагическом инсульте:
III группа предполагает возврат к трудовой деятельности, при этом учитывают необходимость создания облегченных условий труда;
II группа предполагает наличие ограничений по способности к передвижению, ориентации и возможности самообслуживания;
I группа предполагает резко выраженные нарушения, утрату способности самообслуживания и возможности передвигаться, снижение интеллекта.
Шкала исходов инсульта Рэнкина и индекс Бартеля (здесь)
Лечение геморрагического инсульта
Существует общепринятый алгоритм выбора метода терапии геморрагического инсульта.
Хирургическое лечение
Хирургическая тактика показана при:
Лобарных и латеральных кровоизлияниях среднего и большого объема;
Ухудшении состояния больного в динамическом исследовании КТ/МРТ;
Гематомах мозжечка и ствола мозга, вызывающих неврологическую симптоматику.
Противопоказания хирургической тактики:
Глубокая кома со стволовыми дисфункциями (100% летальность);
Медиальные гематомы любого размера (летальность 90-100%).
Консервативная терапия показана при:
Стабильном состоянии больного и отсутствии неврологического дефицита;
Небольших супратенториальных гематомах.
Известно два основных подхода к выполнению операции, а именно:
Классические микронейрохирургические вмешательства;
Эндоскопические методики микронейрохирургии.
Визуальная верификация гематом перед операциями включает КТ, МРТ исследования, ангиографию сосудов головного мозга и другие исследования по показаниям.
Хирургическое вмешательство назначают по результатам нейровизуализации:
Объем ВМГ более 30 мл;
Дислокация мозговых цистерн;
Ухудшение клинико-неврологического статуса.
С учетом квалификационной подготовки хирургической бригады, лучшие результаты показывает эндоскопическая техника (щадящая, даёт возможность визуализации полости операции). Классический метод микрохирургического вмешательства хорош при трудностях контроля гомеостаза мозговой ткани.
Консервативная терапия
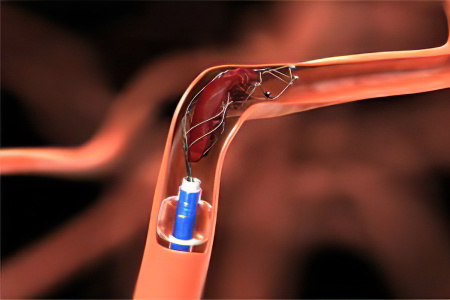
Здесь мы приведем препараты разных фармакологических групп, используемые для терапии острого периода геморрагического инсульта. Регуляция артериального давления и ангиоспазма необходима в острый период геморрагического инсульта.
Селективные бета-блокаторы (Атенолол, Метопролол, Бетаксолол, Бисопролол, Небиволол, Эсмолол, Ацебутолол);
Неселективные бета-блокаторы (Анаприлин, Надолол, Соталол, Тимолол, Окспренолол, Пиндолол, Пенбутолол);
Смешанные бета-блокаторы (Карведилол, Лабеталол).
Первого поколения (Изоптин, Финоптин, Фенигидин, Адалат, Коринфар, Кордафен, Кордипин, Диазем, Дилтиазем);
Второго поколения (Галлопамил, Анипамил, Фалипамил, Исрадипин/Ломир, Амлодипин/Норваск, Фелодипин/Плендил, Нитрендипин/Октидипин, Нимодипин/Нимотоп, Никардипин, Лацидипин/Лаципил, Риодипин/Форидон);
Третьего поколения (Клентиазем).
Прямого действия (Папаверин, Но-шпа, Дротаверин, Нитроглицерин, Отилония бромид, Мебеверин, Галидор, Гимекромон);
Опосредованного действия (Апрофен, Ганглефен, Атропин, Дифацил, Бускопан).
Ингибиторы АПФ (ангиотензин-превращающего фермента):
Сульфгидрильной группы (Беназеприл, Каптоприл, Зофеноприл);
Карбоксильной группы (Цилазаприл, Эналаприл, Лизиноприл, Периндоприл, Квинаприл, Рамиприл, Спираприл, Трандолаприл);
Фосфинильной группы (Фозиноприл).
Для лечения геморрагического инсульта используются следующие вспомогательные медикаменты:
Седативные (Диазепам, Элениум, Фенобарбитал);
Кровоостанавливающие (Дицинон/Этамзилат, Рутин, Викасол, Аскорбиновая кислота);
Антипротеазные (Гордокс, Контрикал);
Поливитамины с микро- и макроэлементами (Кальций пантотенат, Глюконат кальция);
Антифибринолитические (Гамма-аминокапроновая кислота, Реополиглюкин);
Слабительные (Регулакс, Глаксена).
Препараты для регуляции внутричерепного давления и отека мозга:
Диуретики (Маннитол, Лазикс);
Таким образом, геморрагический инсульт – это тяжелая форма острых нарушений мозгового кровообращения, которая характеризуется высоким уровнем летальности и инвалидизации. Восстановительный период может продолжаться до двух лет. Реабилитация направлена на обучение больного способам преодоления неврологического дефицита. Инвалидизация сопровождается значительным снижением качества жизни больного и его окружения.

Образование: В 2005 году пройдена интернатура в в Первом Московском государственном медицинском университете имени И. М. Сеченова и получен диплом по специальности «Неврология». В 2009 году окончена аспирантура по специальности «Нервные болезни».
Инсульты характеризуются многообразием причин, вызывающих заболевание. Доказано, что этиология инсульта у женщин и мужчин в некоторых случаях различается. Причины инсульта женщин, в основном, лежат в плоскости патофизиологии фертильного периода и менопаузы, у мужчин связаны с профессиональными рисками, вредными привычками. С этими же особенностями связаны.
Ишемический инсульт (ИИ) – это острое нарушение мозгового кровообращения, следствие дефицита кровоснабжения, сопровождаемое омертвением участка мозга. Другое название ишемического инсульта – »инфаркт мозга» также отражает суть патогенеза в головном мозге. Не путать термины »инфаркт мозга» и »инфаркт миокарда». В последнем случае.

Все больные с подозрением на инсульт, либо люди с очевидным этим диагнозом должны лечиться в реанимационном отделении или в палатах интенсивной терапии неврологического стационара под наблюдением врача невропатолога. В условиях медицинского учреждения продолжают все те мероприятия, которые были оказаны.

Лечение инсультных больных – это очень длительный и поэтапный процесс, который должен пройти целый ряд последовательных стадий. Сначала такие пациенты лечатся в реанимационном отделении, где ведется борьба за их жизнь, затем в неврологическом стационаре, где занимаются восстановлением пораженных клеток. Но не менее важным является этап.

Сосновые шишки – источник полезных веществ, помогающих при различных заболеваниях. Так, фитонциды укрепляют иммунитет, оказывают противомикробное действие. Эфирные масла придают средствам из еловых шишек приятный хвойный аромат. Танины же способны останавливать гибель клеток головного мозга. Поэтому сосновые шишки полезны при лечении и.

Омега-3 относятся к незаменимым полиненасыщенным жирным кислотам. Это значит, что они не синтезируются в человеческом организме и должны поступать из окружающей среды с продуктами, содержащими эти соединения в достаточном количестве. Таким образом можно обеспечить не только их суточную потребность, но и восполнить дефицит.

Система оценки коронарного риска SCORE (Systematic Coronary Risk Evaluation) разработана Обществом Европейских кардиологов. Таблица предназначена для самостоятельного определения риска развития инсульта и летального исхода.Для определения использовать параметры:возраст от 40 до 65 лет – пять пар квадратов (цена деления горизонтальной шкалы 40 лет.
Источники: http://medsimptom.org/gemorragicheskij-insult/, http://www.webapteka.ru/diseases/desc543.html, http://www.ayzdorov.ru/lechenie_insylt_genorragicheskii.php