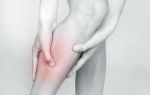
Илеофеморальный тромбоз при беременности
Тромбозы при беременности
 Тромбозы при беременность очень часты, поскольку она всегда сопровождается гиперкоагуляцией и высоким риском возникновения поверхностного тромбофлебита, глубокого венозного тромбоза и эмболии легочной артерии, который увеличивается после родов и кесарева сечения.
Тромбозы при беременность очень часты, поскольку она всегда сопровождается гиперкоагуляцией и высоким риском возникновения поверхностного тромбофлебита, глубокого венозного тромбоза и эмболии легочной артерии, который увеличивается после родов и кесарева сечения.
Поверхностный тромбофлебит
Это осложнение чаще регистрируют у женщин с варикозной болезнью, ожирением или гиподинамией. В большинстве случаев поверхностный тромбофлебит ограничивается областью голеней. Симптомы включают отек и болезненность пораженной конечности. При осмотре обнаруживают гиперемию, чувствительность при пальпации, локальную гипертермию и пальпируемое уплотнение по ходу пораженных поверхностных вен.
Поверхностный тромбофлебит не приводит к эмболии легочной артерии. Обычно достаточно соблюдения постельного режима, применения обезболивающих средств и местного использования тепла. Необходимости в применении антикоагулянтов нет, но следует назначать противовоспалительные средства. После купирования симптомов пациентке разрешают передвигаться. Для профилактики повторных эпизодов рекомендуют ношение компрессионных чулок.
Тромбоз глубоких вен
Частота развития тромбоза при беременности составляет 1:2000, а в послеродовом периоде — 1:700. Пусковой фактор — триада Вирхова (повреждение сосудов, тканей и инфекционное поражение) с гиперкоагуляцией и венозным стазом у беременных.
Клиническая картина. Клинический диагноз тромбоза вен при беременности поставить достаточно сложно. В половине случаев симптомы отсутствуют. Тромбоз глубоких вен чаще возникает на левой голени. Характерный клинический признак — боль в икрах при тыльном сгибании стопы (симптом Хоманса). Также возникают распирание, покалывание или боль в икрах или всей ноге (особенно при ходьбе). Острый отек, боль в области бедра и болезненность бедренного треугольника указывают на илеофеморальный тромбоз.
Исследования. Основной неинвазивный высокочувствительный и специфичный метод диагностики — компрессионное УЗИ с допплерометрией. При подозрении на тромбоз вен таза и отрицательных результатах УЗИ с допплером выполняют МРТ. У небеременных в качестве скрининга тромбоза глубоких вен определяют D-димеры, но во время беременности это исследование неинформативно. Наиболее точный метод диагностики глубокого венозного тромбоза (не подвздошного) — правильно выполненная венография, но ее не проводят в связи с риском развития флебита, вызванного применением красителя (2%) и воздействием облучения (0,05-0,628 Гр).
Лечение
После установления клинического диагноза тромбоза при беременности назначают соответствующее обследование и антикоагулянтную терапию. Если илеофеморальный тромбоз при беременности или тромбоз вен голени не обнаруживают, лечение отменяют.
Лечение подтвержденного тромбоза при беременности начинают с внутривенного введения нефракционированного гепарина или подкожного введения низкомолекулярного гепарина (эноксапарина натрия) до полной антикоагуляции. Дозу нефракционированного гепарина корректируют так, чтобы АЧТВ не отклонялось от нормы больше чем в 1,5-2,5 раза. Внутривенную антикоагулянтную терапию продолжают 5-7 дней, после чего переходят на подкожное введение препарата, которое продолжают всю беременность и 6 нед после родов с еженедельным контролем активированного частичного тромбопластинового времени. Также можно вводить эноксапарин натрия в дозе 1 мг/кг подкожно каждые 12 ч. Хотя показателем антикоагулянтной активности препарата служит содержание анти-Xa-фактора, этот параметр обычно не контролируют в связи с долгим ожиданием результатов исследования. Обе формы гепарина могут вызывать тромбоцитопению и остеопороз. Наряду с контролем количества тромбоцитов назначают препараты кальция, витамин D.
Варфарин — антагонист витамина К. Он проникает сквозь плаценту и повышает риск возникновения кровоизлияния у плода. Кроме того, варфарин тератогенен, поэтому (за редким исключением) его назначают только после родов. Контроль эффективности варфарина осуществляют по Международному нормализованному отношению, целевое значение которого равно 2,5 (2-3).
Тромбоз глубоких вен нижних конечностей у беременных  463
463
Классическими симптомами тромбоза глубоких вен нижних конечностей являются: отек, боль, болезненность при пальпации, цианоз и повышение температуры кожи конечности, расширение поверхностных вен. Клинические проявления тромбоза глубоких вен нижних конечностей зависят от локализации и распространенности тромбоза, степени нарушения проходимости вен (стеноз или обтурация просвета), развития венозных коллатералей. Клиника широко варьирует — от отсутствия симптомов до тяжелых болей, массивного отека и даже гангрены конечности.
Тромбоз глубоких вен нижних конечностей нередко протекает бессимптомно, когда нет препятствия венозному оттоку. Часто эта ситуация остается нераспознанной и наблюдается при тромбозе только одной из вен голени или при наличии флотирующего тромба в подвздошной и нижней полой вене. В таких случаях тромбоэмболия легочных артерий может быть первым проявлением бессимптомно протекающего тромбоза глубоких вен нижних конечностей.
Симптомы тромбоза глубоких вен нижних конечностей развиваются, как правило, на протяжении периода от нескольких часов до одного — двух дней с начала тромбообразования. Иногда клинические проявления запаздывают почти на 2-5 суток по отношению к фактическому времени формирования тромба.
Симптомы тромбоза глубоких вен голени включают:
1) отек в области стопы, лодыжек и дистальной части голени;
2) болезненность при пальпации мышц голени;
3) появление боли в икроножной мышце при движениях стопы в тыльном направлении;
4) повышение температуры кожного покрова пораженной голени за счет увеличения кровотока по поверхностным венам и воспаления;
5) появление боли, дискомфорта и напряжения в икре, особенно, когда больной сидит, стоит или ходит, а также совершает активные движения стопы в тыльных направлениях. Боли обычно уменьшаются в покое, прежде всего, если нижняя конечность приподнята;
6) расширенные поверхностные вены. Различие в объеме (окружности) пораженной конечности, установленное с помощью измерительной ленты, по сравнению с непораженной является одним из самых достоверных признаков отека.
Массивный тромбоз вен голени в отдельных случаях сочетается с исчезновением пульсации на периферических артериях, обусловленным их спазмом. При этом надо иметь в виду, что тромбоз вен голени может быть вторичным по отношению к закупорке артерий этой конечности.
При восходящем тромбозе, распространяющемся на подколенную и поверхностную вены до устья глубокой вены бедра появляются боль и болезненность в дистальной части бедра и в подколенной области. Отек более выражен, чем при тромбозе вен на Уровне голени и распространяется на область коленного сустава с ограничением в нем движения.
При подвздошно-бедренном (илеофеморальном) тромбозе с полной обтурацией общей бедренной вены, глубокой вены бедра и/или наружной подвздошной вены наступает острое нарушение венозного оттока с возрастанием венозного давления в области стопы более чем в 10 раз.
Клиническая картина характеризуется повышением температуры тела, появлением боли в пояснично-крестцовой области, внизу живота, в подвздошной и паховой областях. Вся нижняя конечность вплоть до паховой складки становится отечной. У некоторых больных отек может распространяться на мошонку, ягодицу и переднюю брюшную стенку на стороне поражения.

При илеофеморальном тромбозе по степени выраженности расстройств гемодинамики в пораженной конечности могут наблюдаться три формы развития: 1) Phlegmasia alba dolens (белый болевой отек) характеризуется артериальным спазмом, снижением или исчезновением периферического пульса; нижняя конечность бледная и холодная на ощупь; 2) Phlegmasia coerulea dolens (синий болевой отек) является более тяжелой формой илиофеморалыюго тромбоза и сопровождается развитием цианоза; 3) венозная гангрена, которая возникает при нарушении проходимости (спазме) артериального русла нижней конечности. С вовлечением другой подвздошной вены появляется характерная симптоматика: отеки нижних конечностей, половых органов, нижней половины туловища, отмечается резкое расширение вен передней брюшной стенки.
Другие формы венозного тромбоза: тромбоз нижней полой вены (НПВ) редко наступает как неонатальный феномен с отеком (иногда с венозной гангреной) в обеих нижних конечностях. У взрослых состояние может возникнуть спонтанно, чаще всего, как продолжение билатерального илеофеморалыюго тромбоза. Самой распространенной причиной тромбоза НПВ является перерыв кровотока по ней с целью профилактики тромбоэмболии.
Обычно выделяют тромбозы подпочечного, почечного и печеночного сегментов НПВ. Выраженность клинических симптомов зависит от уровня тромбоза и степени нарушения проходимости НПВ. При наличии пристеночного тромба подпочечного сегмента НПВ болезнь может протекать бессимптомно. При сохраненном кровотоке существует реальная опасность возникновения ТЭЛА.
При тромбозе нижней полой вены на уровне почечных вен появляется боль в поясничной области в проекции почек. Затем наступает острая почечная недостаточность (олигурия, анурия, уремия), нередко приводящая к смерти больных.
При тромбозе печеночного сегмента нижней полой вены присоединяется нарушение оттока крови по печеночным венам, что проявляется увеличением печени, асцитом, выраженным расширением вен передней брюшной стенки и нижней половины грудной клетки, проявляется отеками нижних конечностей, желтухой.
Целью лечения являются предупреждение распространения первоначального тромбоза и тромбоэмболии легочной артерии, а также образования новых тромбов и посттромбофлебитического синдрома. У подавляющего большинства больных с тромбозом глубоких вен проводится консервативное лечение.
В условиях стационара больной должен быть ограничен постельным режимом с приподнятой пораженной конечностью, примерно на 15-20 градусов выше уровня сердца. Приподнятое положение увеличивает венозный возврат, ингибирует образование новых тромбов, уменьшает отек и боль.

Постепенное расширение режима разрешается с компрессионной эластической поддержкой, стояние и сидение с опущенными ногами должны быть исключены, так как вызывают повышение венозного давления, усугубляют отек и дискомфорт. Использование эластической поддержки и ограничения в стоянии и сидении требуются на протяжении 3-6 мес, пока не наступит реканализация тромбированных вен и не образуются коллатерали.
Лекарственное лечение включает применение антикоагулянтов, если нет специфических противопоказаний. Антитромботическую терапию гепарином следует начинать немедленно. Начальная доза рассчитывается из идеального веса больного (это позволяет избежать передозировки препарата у тучных больных) и составляет 500 ЕД/кг/сут (30 000 ЕД/сут). Гепарин вводят внутривенно через каждые 4-6 часов или непрерывно капельно ежесуточно под контролем активированного частичного протромбированного времени (АЧТВ).Продолжительность курса лечения гепарином обычно лежит в предалах 7-10 дней (до 2-3 недель). Это время требуется для прочной фиксации тромба к венозной стенке. В последнее время считается оптимальным использование низкомолекулярного гепарина (НМГ) в подобранной по массе тела дозе. Если к концу этого времени боли и болезненность нижней конечности сохраняются, гепаринотерапия должна быть продолжена до их разрешения.
Женщины, у которых во время беременности наступил тромбоз глубоких вен, должны получать терапевтические дозы гепарина (применение НМГ является предпочтительным. Применение препаратов кумаринового ряда (варфарина) противопоказано в связи с возможной гибелью плода.
Хирургическое лечение включает: 1) тромбэктомию из глубоких вен нижних конечностей 2) частичную или реже полную окклюзию нижней полой вены.
Показаниями для тромбэктомии из глубоких вен нижних конечностей являются:
1) синяя флегмазия, особенно если консервативное лечение неэффективно в течение 24-72 ч;
2) рецидивирующая ТЭЛА;
3) флотирующие тромбы в илеокавальном или илеофеморальном сегментах, обнаруживаемые дуплексным сканированием и при флебографии;
4) быстро нарастающий тромбоз при любом типе острого илеофеморокавального тромбоза.
Операция тромбэктомия несет в себе:
1) предупреждение дальнейшего распространения тромбоза, что может вызвать венозную гангрену конечности;
2) устранение источника ТЭЛА;
3) предупреждение развития посттромбофлебитического синдрома.
Лучшие результаты приносит удаление свежих тромбов (24-48 ч от начала заболевания), поскольку более «старые» тромбы не могут быть удалены балонным катетером из-за их адгезии к венозной стенке.
С целью предупреждения ТЭЛА применяют паллиативные методы хирургического лечения путем создания препятствия или преграды продвижению эмболов в нижнюю полую вену без существенного нарушения венозного оттока. К ним относятся: 1) парциальная окклюзия нижней полой вены с помощью наложения лигатуры и 2) пликация нижней полой вены и имплантация кавафильтров.
Показаниями к такой механической защите являются:
1) противопоказания к антикоагулянтной терапии;
2) рецидив ТЭЛА, несмотря на адекватную антикоагулянтную терапию;
3) невозможность произведения тромбэктомии из илеокавального и /или илеофеморалыюго сегментов в связи с поздно обращением за помощью или запоздалой диагностикой;
4) наличие других противопоказаний к операции;
5) осложнения антикоагулянтной терапии;
6) неполная тромбэктомия;
7) тромбы глубоких вен с респираторными нарушениями;
8) свободно флотирующий тромб в илеокавальном или илеофеморальном сегментах;
9) тромбоз глубоких вей в анамнезе у больных, перенесших хирургическую операцию с высоким риском развития ТЭЛА;
10) септический тромбофлебит при неэффективности консервативной терапии.
Перерыв нижней полой вены может сам по себе индуцировать ишемический синдром. Метод стенозирования нижней полой вены лигатурой легче, безопаснее и более быстрый. Использование Greenfield-фильтр, обеспечивающий проходимость НПВ в 95% и не ведущий к увеличению частоты ПТФС.
Илеофеморальный тромбоз: причины, симптомы, лечение
Какому заболеванию может быть подвержена венозная система человека? Почему такая проблема возникает, и как ее лечить? На эти и прочие вопросы мы ответим в представленной статье.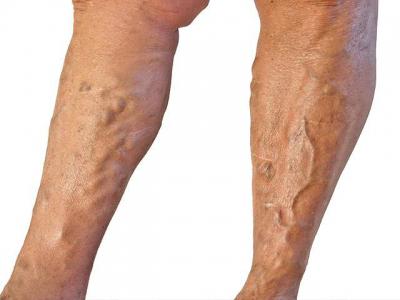
Общие сведения
Илеофеморальный тромбоз – это тромбоз, поражающий глубокие бедренные и подвздошные вены. Такое заболевание выделено в отдельную форму, поскольку для него характерно довольно тяжелое течение и повышенный риск развития тяжелой тромбоэмболии артерии легочной.
Особенности заболевания
Илеофеморальный тромбоз может развиться не только во взрослом, но и в детском возрасте. В этом случае такое заболевание протекает благоприятно, а лечение проходит довольно успешно. Среди большинства детей развитие тромбоэмболии легочной артерии или же ретромбоза отмечено не было.
Что касается взрослых пациентов, то для них эта болезнь несет с собой довольно тяжелые осложнения. Поэтому очень важно ее вовремя выявить.
Основные симптомы
Тромбоз, развившийся в бедренной или подвздошной венах, сопровождается такими симптомами, как:
- коричневые точки небольших размеров, выступающие на ногах и не исчезающие при надавливании;
- повышенная температура тела;
- сильный отек, который может наблюдаться на обеих нижних конечностях или же на одной из них;
- багрово-красный или синюшный цвет кожи;
- постепенно усиливающиеся болевые ощущения в одной конечности или в обоих ногах, а также в паху (иногда).
Признаки острого тромбоза. Стадии
Острый илеофеморальный тромбоз имеет несколько стадий развития. В зависимости от них симптомы болезни могут иметь свои особенности. Рассмотрим их более подробно:
- Продромальная стадия. На этом этапе заболевания у пациента наблюдаются боли различной локализации. Они могут ощущаться в пояснично-крестцовой области, нижних частях живота, а также в области поражения в нижней конечности. Болевой синдром имеет ноющий и тупой характер. Также у пациента наблюдается повышение температуры тела.
- Стадия выраженных клинических симптомов. Она характеризуется проявлением классической триады. Другими словами, у пациента наблюдается сильный отек, изменение окраски кожи и болевой синдром. Кстати, последний ощущается в икроножной мышце, паховой области и переднемедиальной поверхности бедра. Характер боли интенсивный и диффузный. Что касается отека, то он захватывает всю область и распространяется от паха до стопы. Иногда отечность наблюдается на ягодичной мышце и сочетается с чувством распирания и чувством тяжести в нижней конечности.
Ввиду того что отечные ткани оказывают сильное давление на сосуды, происходит нарушение кровотока, спазм и развивается острая ишемия ног, выражающаяся в резких болях, отсутствии чувствительности и пульсации артерии.
Как было сказано выше, одним из симптомов рассматриваемой болезни является изменение окраски кожных покровов. Они могут иметь бледный или цианотичный цвет. Белая окраска возникает вследствие спазма сопутствующих артерий. Подобное состояние сопровождается сильными болевыми синдромами. Синий цвет или цианотичный окрас наблюдается в том случае, когда подвздошная или бедренная артерия не выполняет свои прямые функции, то есть отток крови по ним практически полностью нарушен. При этом очень важным симптомом является то, что на бедре пациента виден выраженный рисунок подкожных вен.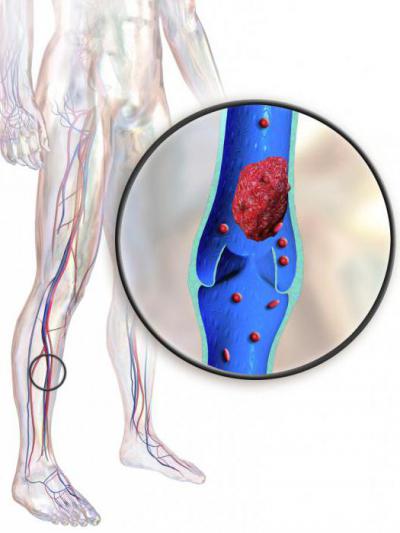
В целом илеофеморальный тромбоз характеризуется удовлетворительным общим состоянием пациента. Однако при развитии острой болезни оно может значительно ухудшаться. Это свидетельствует о начале какого-либо серьезного осложнения.
Причины развития
Венозная система человека может подвергаться различным изменениям. Нередко у пациентов наблюдается тромбоз глубоких вен. Такое заболевание возникает из-за медленного тока крови и нарушения ее свертываемости, а также повреждения венозных стенок.
Развитие илеофеморального тромбоза может происходить и при наличии одного фактора, и при наличии нескольких. Специалисты говорят о следующих пусковых моментах, которые способствуют возникновению этого заболевания:
- получение травмы;
- продолжительный постельный режим;
- ДВС-синдром;
- инфекции, имеющие бактериальное происхождение;
- период после родов;
- прием противозачаточных средств;
- беременность;
- злокачественные и доброкачественные образования в малом тазу;
- аневризмы подвздошных и бедренных артерий, а также брюшной аорты;
- кисты подколенные;
- фиброз ретроперитонеальный;
- ятрогенные повреждения глубоких вен.
Самые частые причины
Чаще всего илеофеморальный тромбоз нижних конечностей, характеризующийся застоем крови в венах, развивается во время беременности. Также это заболевание может возникнуть из-за длительной иммобилизации и недостаточности венозных клапанов.
Еще одним важным фактором в развитии рассматриваемой болезни является патология гемокоагуляции, в том числе врожденные или приобретенные тромбофилические состояния.
Диагностика
Как диагностируется тромбоз нижних конечностей? Симптомы этого заболевания выражены довольно ярко. Но кроме внешнего осмотра пациента врачи нередко прибегают и к другим диагностическим методам исследования, которые представлены в виде:
- сканирования с фибриногеном;
- дуплексного сканирования;
- радионуклидной флебографии, которая проводится в том случае, если у больного наблюдается непереносимость рентгеноконтрастных веществ;
- нисходящей или восходящей рентгеноконтрастной флебографией.
Илеофеморальный тромбоз следует лечить в точности так же, как и другие формы тромбозов. Чаще всего терапию этого заболевания проводят в условиях стационара. Она основана на приеме следующих лекарственных препаратов:
- противовоспалительных средств;
- антиагрегантов;
- антикоагулянтов.
Если подвздошная или бедренная артерия поражены не сильно, и заболевание находится на начальных стадиях развития, то для его лечения могут использоваться методики, которые способствуют растворению тромба.
Если имеется угроза развития тромбоэмболии, то проводится ее профилактика. Такая процедура осуществляется при помощи перевязки бедренной вены, установки кава-фильтра или же пликации нижней полой вены.
Если у пациента наблюдается острый илеофеморальный тромбоз, то осуществляют его транспортировку в стационар. При этом больной должен находиться в положении лежа. До обследования ему назначается постельный режим, после чего делают ультразвуковое сканирование и флебографию.
В том случае, если условия для обследования пациента отсутствуют, то под наблюдением специалистов ему назначают антикоагулянты, которые следует принимать на протяжении десяти дней.
Согласно сообщениям специалистов, острые венозные тромбозы необходимо лечить комплексно, используя три группы препаратов:
- тромболитики или фибринолитики;
- антикоагулянты;
- дезагреганты.
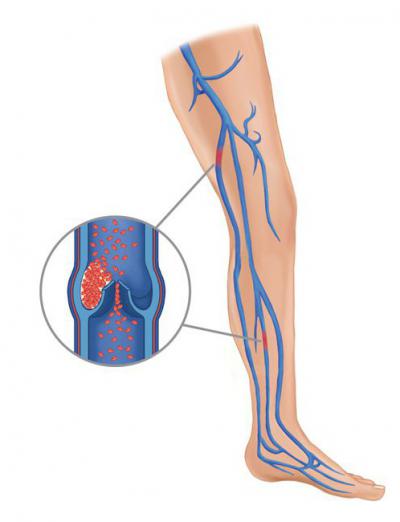
При этом следует отметить, что антикоагулянтное лечение основывается на применении следующих средств:
При развитии тромболизиса, который требует использования стрептокиназа или урокиназа, значительно повышается смертность пациентов из-за увеличения частоты кровотечений. В связи с этим такой метод применяется лишь в крайних случаях, например, если распространенный тромбоз развился совсем недавно, то есть не более недели назад.
Тромболитическое лечение при тромбозе илеофеморального вида осуществляется после того, как будет установлен кава-фильтр. Это связано с тем, что такая терапия способствует переходу тромба в легочную артерию, что может привести к развитию тромбоэмболии.
Хирургическое вмешательство
При илеофеморальном тромбозе возможен вариант оперативного вмешательства. Оно проводится по жизненным показателям и зависит от опасности развития тромбоэмболии легочной артерии.
Также следует отметить, что операцию нередко проводят при наличии угрозы венозной гангрены и при распространении патологического процесса на нижнюю полую вену.
Также можно удалить образовавшийся в левой подвздошной вене тромб ретроградно. Такую процедуру осуществляют через флеботомическое отверстие, которое делают в бедренной вене. При этом необходимо отметить, что такой вариант возможен не всегда, так как правая подвздошная вена может оказывать значительное давление.
Согласно утверждениям специалистов, операцию по удалению тромбов ни в коем случае нельзя проводить при спаечном процессе, происходящем в просвете вены, а также при наличии внутрисосудистых перегородок.
Осложнения
При несвоевременном обращении к врачу, а также при неправильном лечении илеофеморального тромбоза у пациента может развиться довольно опасное осложнение в виде тромбоэмболии легочных артерий. Поэтому очень важно понимать, что при наблюдении любого симптома, а также при подозрениях на тромбоз, необходимо сразу же обратиться к опытному доктору.
Профилактика заболевания
Во избежание последствий рассматриваемой болезни требуется постоянно проводить профилактические меры, которые направлены на укрепление общего состояния пациента и его сосудов в частности.
Также залогом долгой и здоровой жизни является умеренная активность и правильное питание.
Чтобы полностью избежать развития тромбоза, пациенту необходимо тщательно следить за своим образом жизни. Следует исключить все вредные привычки и регулярно наблюдаться у доктора.
В том случае, если заболевание венозной системы уже начало развиваться, необходимо соблюдать все меры профилактики, которые направлены на предотвращение возможных осложнений. В этот процесс включается полное устранение всех факторов риска, умеренный режим активности, а также правильно подобранная антикоагулянтная и дезагрегантная терапия.
Согласно мнению специалистов, тромбоз илеофеморальной формы – это довольно серьезное заболевание, которое способно нанести существенный урон здоровью человека. Однако следует отметить, что эта болезнь поддается лечению, в том числе если оно было начато вовремя. Главное — не отчаиваться и не опускать руки, а следовать всем рекомендациям опытного доктора.
Источники: http://surgeryzone.net/info/informaciya-po-akusherstvu-i-ginekologii/trombozy-pri-beremennosti.html, http://studepedia.org/index.php?vol=1&post=44305, http://fb.ru/article/254054/ileofemoralnyiy-tromboz-prichinyi-simptomyi-lechenie