Инфаркт миокарда тромбоз препараты
Инфаркт миокарда тромбоз препараты
Тромбоэмболические осложнения (системные тромбоэмболии) встречаются редко (у 4% больных, чаще с обширным передним ИМ, отягощенным СН), тогда как образование пристеночного тромба в ЛЖ отмечается у 20-50%. На вскрытии у половины больных ИМ находят тромбоэмболии. Следовательно, они часто протекают бессимптомно, обусловливают 15% летальности в первые 7 дней ИМ. Обычно тромбозы возникает в первую неделю ИМ, а большая часть тромбоэмболии — в течение первых 2—3 месяцев. Зона ИМ прямо связана с риском тромбоэмболии.
ФР тромбоэмболии: гиперкоагуляция, наличие пристеночного тромба в зоне ИМ или тромба в ушке левого предсердия, тромбофлебиты ног, длительный постельный режим.
Тромбоэмболические осложнения при ИМ можно разделить на четыре вида:
• периферический венозный тромбоз и ТЭЛА;
• пристеночные (муральные) тромбы в зоне субэндокардиального ИМ (обычно их можно выявить в первые 10 дней, даже уже через 36 ч; возникают у 20—40% больных с передним ИМ и, как правило, хорошо видны на ЭхоКГ) или аневризмы с последующей потенциальной опасностью системной артериальной эмболизации;
• прогрессирование тромбоза коронарных артерий и ИМ (его распространение) или тромбоза сосудов конечностей;
• повторная закупорка коронарной артерии после успешного тромболизиса.
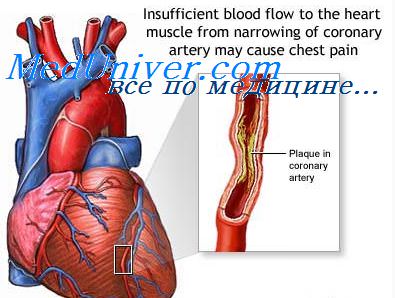
При ИМ эмболии возникают чаще в системе легочной артерии на фоне имеющихся тромбофлебитов ног (с последующими венозными эмболиями) вследствие длительного постельного режима и фоновой ФП. Так, тромбоз глубоких вен голеней отмечается у трети больных ИМ и гораздо чаще у лиц старше 70 лет с наличием ХСН, варикоза ног и гиперкоагуляции. Реже могут возникать ТЭЛА при ИМ ПЖ. Небольшие ТЭЛА отмечаются у 20% больных ИМ на секции. Массивные ТЭЛА ответственны в 10% случаев за летальность при ИМ. Обычно ТЭЛА мелких ветвей в клинике не диагностируется. Иногда на ЭКГ появляются признаки ОЛС, а на рентгенограмме легких — разнообразная инфильтрация и повышение купола диафрагмы на стороне поражения.
Несколько реже (в 5—10% случаев) эмболии из пристеночных тромбов ЛЖ (особенно при переднем ИМ) возникают в системе кровообращения большого круга (по убывающей частоте): почечные артерии -> артерии селезенки -» артерии мозга -> артерии нижних конечностей. Эти тромбоэмболические осложнения обычно возникают в первые 10 дней ИМ, их трудно распознать.
Симптоматика зависит от места тромбоэмболии (тромбоза). Так, при эмболии в сосуды почек появляется триада: сильные, но не иррадиирующие боли в животе или пояснице (несколько часов), повышение АД, мочевой синдром (микрогематурия, лейкоцитурия и белок; могут быть и олигурия, азотемия). Вскоре вслед за болями в пояснице может появиться лихорадка. При тромбоэмболии в мезентериальные сосуды возникают признаки «острого живота»: сильная, разлитая боль неопределенной локализации, резкое вздутие живота, кровавый понос и парез кишечника (симптомы перитонита). Позднее развивается клиническая картина кишечной непроходимости и симптоматика нарастающей интоксикации.
Проявления поражения артерий мозга могут быть различные: от легких неврологических до отека мозга с нарушением сознания и рвотой. При эмболии артерий нижних конечностей возникают: нарастающая сильная боль в ноге, мраморность кожи, похолодание ног, снижение их чувствительности, исчезновение пульса на бедренной артерии. Если кровообращение не восстанавливается, то на коже появляются пузыри, очаги некроза. Позднее развивается гангрена конечности.
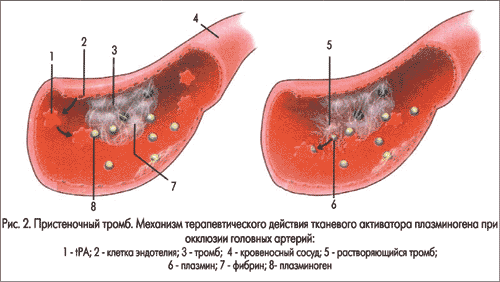
Лечение тромбоэмболии. Лечение эмболии сводится к немедленному назначению внутривенно струйно гепарина — 5000—10 000 ЕД, затем внутривенно капельно, постоянно с начальной скоростью 1000 ЕД/ч (до 30 000 ЕД/сут) под контролем АЧТВ, которое должно повыситься в 2 раза по сравнению с исходным уровнем (до 50—65 с). Показания к полной дозе антикоагулянтов при ИМ: наличие ТЭЛА или системных эмболии в анамнезе; активный венозный тромбоз; большие размеры сердца; наличие пристеночных тромбов; ХСН; ФП; ожирение; выраженный варикоз ног. После 5—10 дней внутривенного введения гепарина назначают орально варфарин в течение 3-6 месяцев (больным с видимыми муральными тромбами, особенно если они мобильные, или тем, у кого уже были эпизоды эмболии).
Для профилактики артериальных тромбоэмболии всем больным ИМ назначают аспирин (тиклопидин).
Тромболитическая терапия
Состояние, когда из-за прекращения кровообращения в одном из участков сердца, часть тканей сердечной мышцы погибает, называется инфарктом. Гибель клеток начинается, если кровоток полностью перекрыт на протяжении 15 минут. Это состояние сопровождает сильная боль. Метод немедленной помощи при инфаркте после постановки диагноза — тромболизис.
Причины инфаркта
Наиболее острой динамика при инфаркте бывает у внешне здоровых пациентов, не имеющих в анамнезе проблем с сердцем. Регулярное сердечное голодание вследствие стенокардии, например, тренирует эту мышцу, стимулирует образование новых сосудов, способных стать дополнительным источником снабжения тканей кровью.
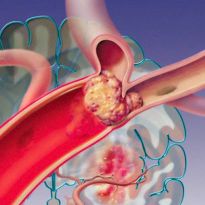
Одна из причин прекращения кровоснабжения сердца, приводящего к инфаркту, — тромбоз. Если в артерии имеется даже небольшая бляшка, ее разрыв приводит к образованию тромба — скопления тромбоцитов. Этот сгусток и перекрывает кровяное русло, приводя к катастрофе.
Являясь мышечным насосом, сокращающимся скоординированно и ритмично, сердце перекачивает кровь по всему организму. Если один из участков перестал выполнять свои функции, погиб при инфаркте, то сокращения не могут быть достаточно сильными или прекращаются совсем. Слишком медленное движение крови ведет к ее застою, просачиванию сквозь стенки сосудов в ткани органов, становится причиной отека легких.
Если поражение при инфаркте обширно, сердечная мышца может не выдержать нагрузки и разорваться, без немедленной операции пациент погибнет.
Симптомы инфаркта миокарда
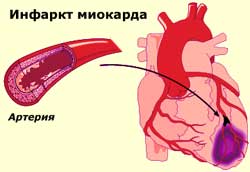
закупорка артерий сердца
При инфаркте пациент испытывает давящую боль, жжение за грудиной. Отдаваться боль может в верхнюю челюсть, левую руку, под лопатку с левой стороны спины. Имеющийся у страдающих сердечными недугами нитроглицерин, не прекращает боли.
Иногда состояние не вызывает никаких симптомов, в других случаях, они косвенно указывают на причину проблемы — отекают голени, появляется одышка и страх смерти.
Диагностика инфаркта
Главным симптомом при инфаркте является сильная боль, не прекращающаяся после приема нитроглицерина. Состояние можно распознать по кардиограмме, но, в большинстве случаев, необходимы для сравнения более ранние записи. Анализ крови позволяет увидеть вещества, которых в нормальном состоянии в крови пациента ничтожно мало, а гибель участка сердца ведет к их массивному поступлению в кровяное русло. УЗИ сердца тоже позволяет распознать погибшие ткани, но не время их гибели.
Лечение при инфаркте
Целью терапии является восстановление кровообращения, прекращение кислородного голодания миокарда. Требуется и немедленное обезболивание, так как боль очень беспокоит пациентов при инфаркте, иногда вызывает спутанность сознания.
Для восстановления кровообращения применяют следующее:
- внутривенное введение сосудорасширяющего препарата (нитроглицерина);
- вводят антикоагулянт, способствующий рассасыванию тромба — тромболизис.
Подробнее о рассасывании тромбов
Устранение тромба полностью восстанавливает кровообращение сосуда. Если тромболизис проводится своевременно, пока тромб свежий, это позволяет предупредить гибель большой части клеток сердечной мышцы. Препараты, способные растворить тромб, вводятся в вену, скорость введения минимальна. Самым доступным и распространенным препаратом является стрептокиназа, но многократное ее введение нежелательно из-за возможных аллергических реакций. Есть и более дорогие препараты, с помощью которых проводится тромболизис: тенектеплаза, альтеплаза.
Эффективен тромболизис и при ишемическом инсульте, терапевтическое окно при этом диагнозе составляет 3-4,5 часа.
Механизм действия рассасывающих препаратов
Тромболизис проводится одобренными для этого препаратами, которые способствуют переходу белка плазминогена в плазмин. Целью процедуры является освобождение русла артерии, восстановление ее пропускающей способности.
Ранее в кардиологии считалось успехом достижение минимальной проходимости сосуда, сейчас — тромболизис должен приводить к нормальному кровотоку, к ограничению зоны инфаркта, сохранению функции левого желудочка и благоприятному прогнозу для пациента.
Раннее проведение терапии
Кардиологи, назначающие тромболизис, предупреждают о том, что очень важен первый час после перекрытия тромбом артерии при инфаркте. Если на протяжении этого времени начать вводить тромболитик, можно избежать немедленной летальности и случаев смерти на протяжении первого года после инфаркта миокарда. Тромболитическая терапия позволяет избежать разрыва перегородки между желудочками, желудочковых аритмий, кардиогенного шока.
Поздний тромболизис
Начатый на протяжении часа тромболизис, названный ранним, наиболее эффективен. Время, на протяжении которого можно спасти ткани миокарда — 1-3 часа. Тромболитическая терапия, начатая не протяжении 3-6 часов уже не так эффективна, но тоже снижает летальность. Даже по прошествии 6-12 часов тромболизис не считается бесполезным.
Особенно, если сохраняется болевой синдром. Особенное значение придается этой процедуре при переднем инфаркте, когда кардиограмма показывает обширное повреждение миокарда. Доказано, что тромболизис влияет на выживаемость при инфаркте миокарда независимо от возраста.
Исследования накопили достаточно данных для того, чтобы сделать следующий вывод: поздний тромболизис, восстанавливая перфузию, положительно сказывается на функции левого желудочка, что улучшает выживаемость. И причиной является не только ограничение зоны, которая охватывается при инфаркте, а заживление миокарда, его сократимость, обходной кровоток.
Зона сердца не подвергается критическому растягиванию, реже возникают аритмии. При так называемом состоянии уснувшего миокарда, когда его сократимость снижена, а проходимость почти отсутствует, возможно устранение стеноза.
История применения тромболитической терапии
Первый доклад, иллюстрирующий эффективность для выживаемости, которую показал тромболизис, был сделан в 1981 году. В группе пациентов, где в первый час от появления симптомов применялась растворяющая тромбы терапия, летальность уменьшилась на 51%. Если тромболизис начинали на протяжении 1-3 часов, смертность снижалась на 25%, 3-6 часов — на 18%.
Позднее результаты исследований продолжали накапливаться и обобщаться. Лечение более 100 тысяч больных показало снижение смертности на 10-50%. Тромболитическая терапия продемонстрировала восстановление проходимости артерии, ограничение отмершей зоны, сохранение насосной функции левого желудочка, уменьшение случаев осложнений в виде аневризм, повышение электрической стабильности миокарда.
Показания к проведению терапии
Показания, по которым назначается тромболизис:
- вероятный инфаркт с выраженным ангиозным синдромом на протяжении получаса;
- блокада электропроводящей системы сердца (в частности — левой ножки пучка Гиса);
- отсутствие противопоказаний.
Обычно временной интервал между появлением симптомов и проведением терапии — 12 часов.
Противопоказания к выполнению лизиса тромбов

- внутреннее кровотечение, произошедшее в последние две недели;
- высокое артериальное давление, превышающее 200/120 мм рт. столба;
- черепно-мозговая или другая травма, хирургическое вмешательство в последние две недели;
- пептическая язва желудка в активном состоянии;
- подозрение на перикардит (кровоизлияние в околосердечную область), угроза аневризмы аорты;
- аллергия к препарату, с помощью которого планируется проводить тромболизис.
- любая операция или черепно-мозговая травма, произошедшие более двух недель назад;
- геморрагический диатез (склонность к кровоточивости) как реакция на тромболизис;
- сахарный диабет;
- печеночная или почечная недостаточность;
- злокачественные опухоли;
- наличие активной инфекции;
- применение антикоагулянтов в последние шесть месяцев.
Как оценивается эффективность терапии
Коронография показывает, что тромболизис происходит не в виде смывания слоев и постепенного уменьшения тромба, а в виде появления в нем отверстий. Одновременно идет процесс восстановления тромба. Терапия тогда эффективна, когда тромболизис идет быстрее, чем восстановление. У части больных при инфаркте может наблюдаться повторное тромбирование.
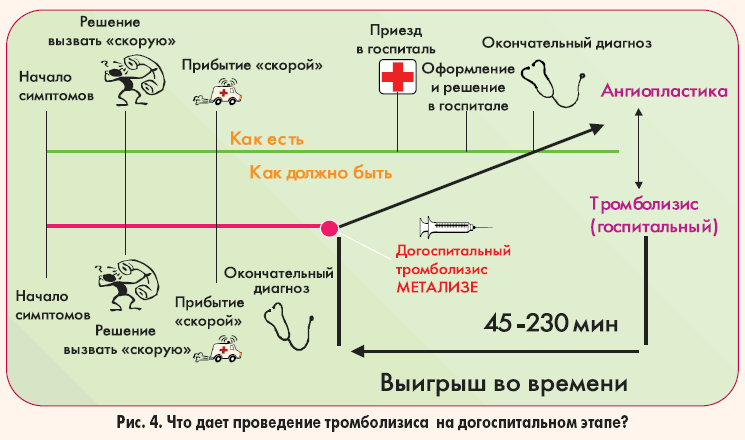
что даёт проведение тромболизиса на догоспитальном этапе
Оценка эффективности возможна благодаря проведению анализа крови, кардиограммы. Положительной динамикой считается уменьшение боли. Через полтора часа после того, как начался тромболизис, проводится ангиография. В большинстве случаев она показывает увеличение проходимости пораженной коронарной артерии.
Тромболитическая терапия оценивается по шкале, разработанной для оценки эффективности, показывающей восстановление кровообращения:
- степень 0 — контрастное вещество не видно ниже места тромбоза, кровоток отсутствует;
- степень 1 — контрастное вещество проникает лишь частично, слабый кровоток есть, но он не заполняет русло артерии;
- степень 2 — контрастное вещество проходит по руслу, кровоток есть, но он замедлен;
- степень 3 — контрастное вещество полностью заполняет просвет освобожденной артерии, проходимость считается восстановленной.
Эффективный тромболизис зависит от нескольких факторов. Главные из них — раннее начало терапии и режим введения препарата.
Автор материала: Бурмистров Алексей — врач кардиолог, специалист в области сердечно-сосудистой системы.
Антитромботическая терапия при инфаркте миокарда
Для цитирования: Панченко Е.П. Антитромботическая терапия при инфаркте миокарда // РМЖ. 1999. №15. С. 728
Институт кардиологии им. А.Л. Мясникова РКНПК Минздрава РФ, Москва

В настоящее время доказано, что причиной развивающегося инфаркта миокарда (ИМ) является тромбоз коронарных артерий, возникающий, как правило, на месте имеющейся атеросклеротической бляшки с поврежденной поверхностью. Поэтому антитромботическая терапия при ИМ должна быть направлена на скорейшее восстановление проходимости пораженной инфарктсвязанной артерии (ИСА), а также на борьбу с ее реокклюзией. Для растворения тромба, окклюзирующего артерию, используют тромболитические препараты, для поддержания проходимости коронарной артерии – различные классы антитромботических средств: препараты, влияющие на функцию тромбоцитов и ингибирующие ключевой фермент свертывания тромбин.
Первое в мире успешное введение тромболитического препарата (фибринолизина) в коронарную артерию было осуществлено Е.И.Чазовым и соавт. в 1975 г. и показало, что препараты этой группы уменьшают объем поражения миокарда, способствуют более быстрому восстановлению показателей ЭКГ. В дальнейшем была доказана эффективность тромболитических препаратов (стрептокиназа – СК, тканевой активатор плазминогена – ТАП, комплекс стрептокиназы с ацилированным плазминогеном – СКАП) в отношении выживаемости больных с ИМ в сравнении с плацебо. Доказана возможность снизить смертность при ИМ на 20% в условиях обычных отделений кардиореанимации при внутривенном введении СК. Исследования, проведенные позже (в 1990–1993 гг.), продемонстрировали сопоставимое влияние на смертность при ИМ всех вышеперечисленных тромболитиков. В дальнейшем было показано, что ТАП быстрее восстанавливает проходимость ИСА, однако через 3 ч от начала тромболизиса разницы по сравнению с СК не отмечалось.
Тем не менее ускоренное введение ТАП имеет преимущество в отношении показателей смертности за 30 дней наблюдения в особенности у больных моложе 75 лет, с передним ИМ и получивших ТАП в течение 4 ч от появления симптомов ИМ.
В большинстве контролированных клинических исследований показана линейная зависимость между временем от начала лечения и показателями смертности. Именно с этим связано стремление ускорить начало тромболитической терапии (ТЛТ) на 1–2 ч по сравнению с существующими на сегодняшний день рекомендациями. Подсчитано, что тромболизис в течение 1-го часа от начала симптомов ИМ не только способствует уменьшению смертности, но у 40% больных обрывает процесс развития ИМ, а также препятствует развитию необратимого повреждения миокарда, его дисфункции и внезапной смерти, более половины случаев которой приходится на первые часы ИМ. Таким образом, быстрота диагностики ИМ является определяющим фактором. Очень важно начать тромболизис (при отсутствии противопоказаний) в 1-й час от появления симптомов ИМ (так называемый “золотой” час).
ТЛТ входит в перечень стандартных мероприятий при крупноочаговом ИМ. Считается, что при ее использовании в первые 6 ч от начала ИМ она спасает потенциально некротизированный миокард, улучшает функцию левого желудочка и самое главное – снижает смертность от ИМ.
Среди осложнений ТЛТ наиболее серьезными являются внутричерепные кровоизлияния. Их частота при использовании СК составляет примерно 1–6 на 1000, ТАП – 5–10 на 1000 пролеченных больных. Среди других известны кровотечения, иммунные реакции, гипотония. Полагают, что разрыв миокарда также ассоциируется с тромболизисом. Известно, что у 10–15% больных с ИМ тромбы в коронарных артериях устойчивы к действию тромболитика. Проблема резидуального стеноза в ИСА после ТЛТ и связанных с ним ранней постинфарктной стенокардии, реокклюзии ИСА и рецидива ИМ также далека от полного решения. В этой связи обнадеживающим представляется применение транслюминальной баллонной ангиопластики в сочетании с ингибиторами llb/llla рецепторов тромбоцитов, гирудина. Даже на фоне ТЛТ смертность от острого ИМ в течение 1 мес составляет 6,3%, а частота инсультов – 1,5%, что дает основания для поиска новых, более эффективных и дешевых препаратов.
Рекомбинантная стафилокиназа, проурокиназа и “химерные” активаторы плазминогена изучаются в клинических исследованиях; получены первые обнадеживающие результаты.
Разрыв бляшки с нарушением целостности покрывающего ее эндотелия, экспонированием таких субэндотелиальных структур, как коллаген, фактор Виллебранда, является пусковым механизмом образования тромбоцитарного тромба и его первого этапа – адгезии тромбоцитов. После прикрепления тромбоцитов к поверхности поврежденного эндотелия происходит их склеивание друг с другом – агрегация тромбоцитов. Агрегацию стимулируют агонисты, циркулирующие в кровотоке, содержащиеся в бляшке и субэндотелии, выделяющиеся из тромбоцитов при адгезии и агрегации (коллаген, тромбин, тромбоксан А2 –ТхА2, фактор активации тромбоцитов, серотонин, АДФ, норадреналин). Сигнал от взаимодействия агониста с рецептором вызывает мобилизацию ионов кальция, что приводит к сокращению тромбоцитов, сопровождающемуся секрецией АДФ, серотонина, ТхА2. Секреция из гранул тромбоцитов биологически активных веществ получила название реакции “освобождения”. В результате этой реакции в процесс агрегации вовлекаются новые тромбоциты, он становится самоподдерживающимся и завершается формированием первичного тромбоцитарного тромба. Агрегация тромбоцитов завершается путем формирования мостиков между адгезивными белками (фибриноген, фактор Виллебранда) и активированными рецепторами lIb/llla тромбоцитов. Этот конечный этап агрегации тромбоцитов одинаков при всех возможных путях стимуляции тромбоцитов. Все вышесказанное делает применение препаратов антитромбоцитарного действия при ИМ патогенетически оправданным.
Ацетилсалициловая кислота – дезагрегант первого поколения, механизм действия которой связан с блокадой циклооксигеназы тромбоцитов, вследствие чего в тромбоцитах блокируется синтез ТхА2 – мощного индуктора агрегации тромбоцитов. Эффективность ацетилсалициловой кислоты в лечении больных с острым ИМ впервые была доказана в исследовании, целью которого было сравнительное изучение эффективности ацетилсалициловой кислоты в суточной дозе 160 мг, СК (1,5 млн ЕД/ч) или их комбинации в лечении острого ИМ. Терапия ацетилсалициловой кислотой, начатая сразу же после появления подозрения на наличие у больного острого ИМ, на 23% уменьшала показатели смертности, при этом риск развития геморрагических инсультов не увеличивался, а ишемических инсультов снижался. Оптимальным было сочетание ацетилсалициловой кислоты с тромболитиком, снижавшее показатели смертности по сравнению с группой плацебо на 42%. Специальный анализ результатов исследования позволил рассчитать, что немедленное назначение ацетилсалициловой кислоты в дозе 160 мг/сут позволит избежать 25 смертей и 10–15 нефатальных инфарктов или инсультов на каждую тысячу больных с подозрением на острый ИМ.
Ацетилсалициловая кислота эффективна и в отношении профилактики повторных ИМ, что было доказано в ряде исследований, а до опубликования результатов исследования CAPRIE в 1996 г. ацетилсалициловая кислота оставалась практически единственным дезагрегантом, эффективность и относительная безопасность которой при длительном применении были убедительно продемонстрированы у больных с перенесенным ИМ.
Клопидогрель является производным тиенопиридина и представляет собой антитромбоцитарный препарат второго поколения, механизм действия которого связан с блокадой АДФ-рецепторов тромбоцитов. Сравнение эффективности клопидогреля и ацетилсалициловой кислоты в отношении профилактики ишемического инсульта (ИИ), ИМ и сосудистой смерти у наиболее тяжелой категории больных атеросклерозом с недавно перенесенными ИИ, ИМ или атеросклеротическим поражением артерий нижних конечностей (АПАНК) – было проведено в исследовании CAPRIЕ, в которое было включено 19 185 больных. Доза ацетилсалициловой кислоты составляла 325 мг/сут, клопидогреля – 75 мг/сут. Средняя длительность наблюдения составила 1,91 года.
Частота исходов за год в группах клопидогреля и ацетилсалициловой кислоты составила соответственно 5,32 и 5,83%, что отражает снижение относительного риска развития указанных осложнений на фоне приема клопидогреля на 8,7% (р=0,043). Отдельный анализ данных всех больных, перенесших ИМ, показал, что у них на фоне терапии клопидогрелем снижается риск развития первичных исходов на 7,4%, что совпадало с общей направленностью положительного действия препарата. По частоте нейтропении группы клопидогреля и ацетилсалициловой кислоты не различались, однако сыпь и диарея чаще наблюдались у больных, получавших клопидогрель, а диспепсия была чаще в группе ацетилсалициловой кислоты. Итак, терапия клопидогрелем позволяет усилить относительное снижение риска развития сердечно-сосудистой смерти, ИМ и ИИ по сравнению с терапией ацетилсалициловой кислотой на 8,7%. Если считать снижение риска развития сосудистых эпизодов на ацетилсалициловой кислоте равным 25%, то можно ожидать, что прием клопидогреля и ацетилсалициловой кислоты в течение 1 года позволит предотвратить соответственно 24 и 19 сердечно-сосудистых эпизодов на 1000 больных. Результаты исследования CAPRIE позволяют говорить о появлении нового высокоэффективного и безопасного дезагреганта для профилактики тромботических эпизодов и сердечно-сосудистой смерти у больных с атеросклерозом.
В настоящее время в продолжающемся исследовании GUSTO-IV проверяется идея использования антитромбоцитарных препаратов третьего поколения – ингибиторов llb/lllа рецепторов тромбоцитов у больных с острым ИМ вместе с ТЛТ. После успешного тромболизиса и восстановления кровотока в коронарной артери остается бляшка со скоплениями тромбоцитов на ее поверхности. Тромбоциты находятся в активированном состоянии (с экспонированными llb/llla рецепторами на поверхности) и создают условия для формирования ретромбоза. Поэтому идея “закрыть” активированные llb/lllа рецепторы с помощью антител или ингибиторов другой природы представляется крайне привлекательной. Абсиксимаб представляет собой “химерные” антитела, состоящие из Fab-фрагментов мышиных антител к llb/IIIа и константного участка иммуноглобулина человека, и является антиагрегантом третьего поколения.
В исследовании GUSTO-IV сравнивается эффективность стандартной дозы ретеплазы (рекомбинантный активатор ТАП) и комбинации половинной дозы ретеплазы с абсиксимабом у больных с острым ИМ. Оказалось, что добавление абсиксимаба к половинной дозе ретеплазы, введенной в виде двух болюсов с интервалом в 30 мин, способствовало увеличению частоты полного восстановления проходимости ИСА (III степень по ТIМI) до 62,5%, а с учетом II и III степени восстановления кровотока по ТIМI – до 82%. Эти результаты свидетельствуют о положительном влиянии комбинации абсиксимаба и тромболитического препарата на показатели выживаемости при остром ИМ.
Тромбин осуществляет ключевую реакцию свертывания крови – превращение фибриногена, а также стимулирует пролиферацию гладкомышечных клеток, что оправдывает изучение эффективности препаратов антитромбинового действия при остром ИМ. Среди них наиболее известен гепарин, который является непрямым ингибитором тромбина, так как для осуществления антикоагулянтного действия ему необходим кофактор – антитромбин III.
Непрямые ингибиторы тромбина
В ряде исследований показано, что добавление гепарина улучшает проходимость ИСА после тромболизиса. Эти данные дали Американской ассоциации кардиологов основание рекомендовать назначение гепарина больным ИМ. Имеются указания, что подкожное введение гепарина вместе с СК предотвращает образование пристеночного тромбоза в левом желудочке. Однако однозначного ответа на вопрос, улучшает ли присоединение гепарина к терапии тромболитиком и аспирином показатели смертности от ИМ, пока не получено.
Итак, в отношении дополнительного эффекта от присоединения гепарина к терапии тромболитиком при ИМ однозначного мнения на сегодняшний день нет, прежде всего из-за увеличения риска геморрагических инсультов (особенно у больных артериальной гипертонией и при использовании в качестве тромболитика ТАП). В рекомендациях Европейского общества кардиологов по лечению ИМ указано, что гепарин не способствует более быстрому лизису тромба, но при его назначении улучшается проходимость ИСА. Тем не менее гепарин не предотвращает реокклюзию ИСА после успешного тромболизиса. Если принято решение проводить гепаринотерапию, необходимо контролировать активированное частичное тромбиновое время (АЧТВ), так как его увеличение до уровня более 90 с коррелирует с увеличением риска кровоизлияний в мозг. Несомненно также и то, что гепарин должен применяться в лечении ИМ при наличии у больного факторов риска тромбозов глубоких вен нижних конечностей (ТГВ) и тромбоэмболии легочной артерии (ТЭЛА). Эффективная терапия нефракционированным гепарином (НФГ) осуществляется посредством его внутривенного введения. Контроль за терапией НФГ осуществляют с помощью показателя АЧТВ. Существует зависимость между клинической эффективностью гепарина и величиной АЧТВ. Терапевтический эффект гепарина достигается при удлинении АЧТВ в 1,5–2,5 раза.
Гепарины с низкой молекулярной массой (ГНММ) являются частью молекулы гепарина и занимают примерно 1/3 от ее размера. Уменьшение размеров молекулы за счет деполимеризации приводит к изменению антикоагулянтных свойств, биодоступности, фармакокинетики и действия на тромбоциты. ГНММ в отличие от НФГ обладает активностью преимущественно против фактора Ха, у обычного гепарина соотношение активностей антитромбин/анти-Ха-фактор равно 1/1, у ГНММ – примерно 1/4. ГНММ менее “жадно”, чем НФГ, связываются с белками плазмы, что обеспечивает лучшую биодоступность небольших доз и быструю всасываемость из подкожных депо. ГНММ не связываются с эндотелиальными клетками, что обеспечивает больший период полужизни в плазме, имеют меньшую аффинность к фактору Виллебранда, что способствует уменьшению их влияния на тромбоциты и снижению частоты геморрагических осложнений. Контроль терапии ГНММ можно осуществлять с помощью определения активности против фактора Ха, однако это не является обязательным. Дозу ГНММ обычно рассчитывают с учетом массы тела больного.
Прямые ингибиторы тромбина
Остающийся после тромболизиса пристеночный тромб с экспонированным на его поверхности тромбином продолжает стимулировать фибринообразование, агрегацию тромбоцитов. Образующийся при ТЛТ плазмин обладает прокоагулянтной активностью, активируя V фактор и тем самым усиливая тромбинообразование через протромбиназный комплекс. Кроме того, известно, что и СК, и ТАП активируют тромбоциты, а антитела к СК стимулируют агрегацию тромбоцитов. Проблема ретромбоза остается краеугольным камнем тромболизиса. Применение гепарина улучшает лишь показатели 90-минутной проходимости ИСА, при этом увеличивается частота геморрагических осложнений. Гепарин слабо инактивирует связанный с фибрином тромбин и фактор Ха. Последний, находясь в составе протромбиназного комплекса, защищен от действия комплекса гепарин–антитромбомин III. Кроме того, естественный ингибитор гепарина – IV тромбоцитарный фактор, выделяющийся при реакции “освобождения” тромбоцитов, ингибирует гепарин в месте тромбообразования, а фибрин-мономер ингибирует активность комплекса гепарин–антитромбомин III. Все это заставило активно изучать эффективность других ингибиторов тромбина – гирудина, гирулога, являющихся по механизму действия прямыми ингибиторами тромбина.
Гирудин представляет собой белок, состоящий из 65 аминокислот. Гирудин селективно и практически необратимо ингибирует тромбин, связываясь с фибринсвязывающим участком и активным центром тромбина. Взаимодействие с субстратсвязывающим центром определяет специфичность гирудина в отношении тромбина. Отличие гирудина от других ингибиторов сериновых протеаз заключается в возможности необратимо блокировать тромбин сразу в двух местах, при этом ему не нужен антитромбин III. Гирудин из-за небольшого размера молекулы может ингибировать тромбин, связанный с тромбом, и тем самым ограничивать дальнейший рост тромба. Гирудин не действует на другие коагуляционные и фибринолитические ферменты (факторы Ха и IХа , ПрСа, плазмин, ТАП). Комплекс гирудин–тромбин циркулирует в крови 4–6 ч, после чего выводится органами ретикулоэндотелиальной системы. Циркулирующий свободный гирудин выводится почками. Для клинического применения гирудин получен рекомбинантным способом.
Рекомбинантный гирудин отличается от природного тем, что в его молекуле в позиции Туг-63 отсутствует сульфатная группа, поэтому его называют десульфатогирудином или дезирудином. Период полужизни дезирудина в организме здоровых добровольцев составляет 50–65 мин, а время полужизни его влияния на АЧТВ около 2 ч. Период полужизни гирудина увеличивается с возрастом, а также у больных атеросклерозом и с почечной недостаточностью. Специфического антидота у гирудина нет.
Сравнительное изучение эффективности гирудина и гепарина в качестве дополнительной терапии к тромболизису при остром ИМ проведено в исследовании ТIМI 9В. Вопреки ожиданиям, суммарная частота смертей, рецидивов ИМ, развития тяжелой сердечной недостаточности или кардиогенного шока в группах гирудина и гепарина в качестве дополнения к ТЛТ за 30 дней наблюдения была одинаковой и составила соответственно 11,9 и 12,9%. Частота больших геморрагических осложнений в группах также не различалась, составляла соответственно 5,3 и 4,6%.
Сравнительная эффективность и безопасность двух доз синтетического пептида гирулога и гепарина изучалась у больных с острым ИМ, получавших СК и гепарин в двойном слепом исследовании HERO. Гирулог является 20-аминокислотным пептидом и представляет собой комбинацию фрагмента С-конца гирудина, взаимодействующего с анионсвязывающим участком тромбина, и фрагмента N-конца, взаимодействующего с каталитическим участком тромбина. Исследование показало, что применение гирулога может улучшить показатели проходимости ИСА после тромболизиса СК без увеличения риска геморрагических осложнений, причем гирулог обладает большей эффективностью, чем гепарин. Однако размеры исследования не позволили сделать вывод о влиянии гирулога на клинические исходы у больных с острым ИМ.
Идеальный прямой ингибитор тромбина, должен давать мощный антитромботический эффект при умеренном удлинении АЧТВ, уменьшать рост пристеночного тромба после повреждения артериальной стенки, препятствовать отложению фибрина и тромбоцитов, быть эффективным при различных напряжениях сдвига потока, блокировать рост тромба на ранних стадиях его образования, способствовать эндогенному лизису тромба, характеризоваться быстрым началом действия, стабильным содержанием в крови, терапия должна легко контролироваться, не вызывать геморрагических осложнений, аллергии и не влиять на формулу крови. И гирудин, и гирулог частично отвечают этим требованиям, тем не менее короткий курс ни одного из них не влияет на тромботические исходы окклюзии коронароных артерий при длительном наблюдении. Необходимо дальнейшее изучение этих препаратов на большем материале и с более длительным курсом лечения.
Роль оральных антикоагулянтов в лечении ИМ остается противоречивой: они эффективны, но далеко не безопасны. Назначение оральных антикоагулянтов в большей степени целесообразно у больных с обширным передним ИМ, с внутрисердечным тромбом, эпизодами тромбоэмболических осложнений по большому и малому кругу кровообращения, при наличии мерцательной аритмии, у больных с признаками ТГВ. При этом следует поддерживать международное нормализованное отношение (МНО) на уровне от 2,0 до 3,0. Стоит подчеркнуть важность расчета показателя MHO, так как это позволяет избежать ошибок при оценке уровня антикоагуляции, связанных с использованием различных тромбопластинов.
1. Чазов Е.И., Матвеева Л.С., Мазаев А.В. и др. Внутрикоронарное назначение фибринолизина при остром инфаркте миокарда. Тер. арх. 1976; 48 (4): 8.
2. Gruppo Italiano per lo Studio della Streptochinasi nell’lnfarto Miocardica (GISSI): Effectiveness of intravenous thrombolytic treatment in acute myocardial infarction. Lancet 1986; 1: 397–402.
3. Gruppo Italiano per lo Studio della Streptochinasi nell’infarto Miocardica (GISSI): Long-term effects of intravenous thrombolysis in acute myocardial infarction: final report of the GISSI study. Lancet 1987; 2: 871.
4. ISIS-2 (Second International Study of Infarct Survival) Collaborative Group. Randomized trial of intravenous streptokinase, oral aspirin, both or neither among 17, 187 cases of suspected acute myocardial infarction: ISIS-2. Lancet 1988; 2: 349–60.
5. Wilcox R.G., van der Lippe G., Olsson C.G. et al. for the ASSET (Anglo-Scandinavian Study of Early Thrombolysis) Study Group. Trial of tissue plasminogen activator for mortality reduction in acute myocardial infarction: Anglo-Scandinavian Study of Early Thrombolysis (ASSET). Lancet 1988; 2: 525.
6. Wilcox R.G, von der Lippe G., Olsson C.G. et al. For the Anglo-Scandinavian Study of Early Thrombolysis. Effects of alteplase in acute myocardial infarction: 6-month results from the ASSET study: the Anglo-Scandinavian Study of Early Thrombolysis. Lancet 1990; 335: 1175.
7. AIMS Trial Study Group. Effect of intravenous APSAK on mortality after acute myocardial infarction: preliminary report of a placebo-controlled clinical trial:AIMS Trial study group. Lancet 1988; 1: 545.
8. AIMS Trial Study Group. Long-term effects of intravenous anistreptase in acute myocardial infarction: final report of the AIMS study. AIMS Trial Study Group. Lancet 1990; 335: 427.
9. Gruppo Italiano per lo Studio Della Sopravvivenza NelL’Infarto Miocardico. GISSI-2: A factorial randomized trial of alteplase versus streptokinase and heparin versus no heparin among 12,490 patients with acute myocardial infarction. Lancet 1990; 336: 65–71.
10. The International Study Group. In-hospital mortality and clinical course of 20,891 patients with suspected acute myocardial infarction randomized between alteplase and streptokinase with or without heparin. Lancet 1990;336: 71–5.
11. ISIS-3: a randomized comparison of streptokinase vs tissue plasminogen activator vs anistreptase and of of aspirin plus heparin vs aspirin alone among 41299 cases of suspected acute myocardial infarction. Lancet l992; 339: 753–69.
12. The GUSTO Investigators. An international randomized trial comparing four thrombolitic strategies for acute myocardial infarction. N.Engl.J.Med., 1993; 329: 673–82.
13. Peto R. Aspirin after myocardial infarction. Lancet 1980, 1: 1172–3.
14. Antiplatelet trialist’s collaboration: collaborative overview of randomized trials of antiplatelet therapy -I: Prevention of death, myocardial infarction and stroke by prolonged antiplatelet therapy invarious categories of patients. Br. Mod. J. 1994; 308: 81–106.
15. A randomized, blind, trial of clopidogrel versus aspirin in patients at risk of ischemic events (CAPRIE). Lancet 1996, 348: 1329–39.
Источники: http://meduniver.com/Medical/cardiologia/307.html, http://prososud.ru/serdechniye/trombolizis.html, http://www.rmj.ru/articles/kardiologiya/Antitromboticheskaya_terapiya_pri_infarkte_miokarda/

