Ишемический инсульт артериальное давление
Норма давления после инсульта
ОНМК по геморрагическому или ишемическому типу является тяжелой сердечно-сосудистой катастрофой, которая накладывает отпечаток на работу всей системы. АД, как один из основных показателей, также претерпевает значительные изменения, однако нельзя сказать, что в каких-то ситуациях он будет гарантированно иметь такие значения, в других — совершенно иные.
На самом деле, все обстоит немного сложнее, так как действует сразу несколько факторов, каждый из которых, так или иначе, влияет на показатель.
Связь между артериальной гипертензией и инсультом
Артериальная гипертензия (далее это состояние будет называться АГ) может значительно повысить риск развития геморрагического ОНМК — американские исследователи утверждают, что в 4-6 раз. Все дело в том, что хроническая АГ становится причиной уплотнения стенок кровеносных сосудов и отложения атеросклеротических бляшек. По этой причине теряется эластичность артериальных сосудов, капиллярного русла и вен, после чего незамедлительно происходит баллонное увеличение их диаметра. Вследствие этого в паренхиме головного мозга появляются микроаневризмы. Внезапно случившийся гипертонический криз заставляет их разрываться, приводя к возникновению геморрагического инсульта.

Из всего перечисленного выше можно сделать элементарный вывод о том, что риск инсульта непосредственно связан с повышенным уровнем АД. Кроме того, есть мнение, что гипертония способствует манифесту ОНМК путем косвенного воздействия на различные патофизиологические механизмы, среди которых приходится отмечать оксидативный стресс, эндотелиальную дисфункция, повышение ОПСС, болезнь «ГМЦ и малых сосудов», а также многие другие.
Некоторые исследователи утверждают, будто бы высокое давление после инсульта — норма, и это указывает на то, что сердечно-сосудистая система еще работает (иначе говоря, подразумевается относительно благоприятный исход, так как нет признаков развившейся сердечной недостаточности). На самом деле все обстоит несколько не так — норма давления после инсульта остается такой же, как и до него, и если ничего не делать для того, чтобы опустить артериальную гипертензию, то велика вероятность рецидива геморрагического инсульта, после которого уже шансов на восстановление нет практически уже никаких — летальность стремится к 100%.
Нормальные показатели давления
Вопреки распространенному стереотипу о том, что цифры АД у всех должны находиться в приблизительно одинаковом диапазоне, можно смело утверждать, что этот показатель сугубо индивидуальный, и на самом деле находится в зависимости от действия самых разных факторов. Иначе говоря, для каждого человека норма АД сугубо индивидуальна, однако в большинстве случаев это значение колеблется от 100-140 верхнее и 50-90 нижнее. Абсолютная норма — от 110-130 САД и 60-90 ДАД. Опять же, приведенные значения актуальны только для взрослых — у детей они будут несколько иными (в возрасте до 15 лет уровень АД будет несколько ниже).
У многих возникает вполне закономерный вопрос относительно того, почему давление не должно быстро падать, если гипертония считается основным этиологическим фактором возникновения геморрагического ОНМК. На самом деле, если давление начинает «скакать» — то есть, после кратковременного повышения сразу же следует резкое его снижение (например, со 160 и выше до 100), произойдет еще больший диссонанс и нарушение функционирования сердечно-сосудистой системы.
Иначе говоря, скачок АД является еще более опасным фактором при манифесте геморрагического ОНМК, чем банальная гипертония.
Высокие показатели артериального давления
Повышенным уровнем АД, который однозначно можно считать патологическим, является значение, превышающее отметку в 140 на 90. Величина давления, которая была приведена выше, является самым главным симптомом гипертонической болезни. Если она регистрируется на протяжении определенного количества времени, то можно выставлять диагноз гипертонической болезни.

Величина уровня АЛ колеблется от количества крови, которое отправляется сердцем в сосудистое русло, и ОПСС – сосудистого сопротивления току крови в артериях. Из этого можно сделать вывод, что чем больше объем поступающей крови, перекачиваемый сердцем, и уже диаметр артерий, тем выше будет артериальное давление.
Неконтролируемое повышение этого показателя повышает риск развития проблем со здоровьем, к которым относится и инсульт с инфарктом. Хотя, эссенциальная гипертензия может на протяжении нескольких лет никак себя не проявлять и протекать почти бессимптомно, давая о себе знать одними эпизодическими (и то, кратковременными) головными болями, головокружениями при смене положения тела и (только лишь иногда) носовыми кровотечениями.
В том случае, если же за один месяц было отмечено, что давление может повышаться до значений в 150 и выше (верхняя цифра, и нижние доходить до 100-110), причем несколько раз, то это однозначно не нормально, и этот показатель надо понижать, принимая антигипертензивные препараты, причем в кратчайшие сроки, так как в противном случае для мозга и для сердца могут настать неблагоприятные последствия.
Низкое давление при инсульте
Самым негативным признаком клинического течения этой болезни являются низкие показатели АД в первые двое-трое суток после случившегося инсульта. Не так страшна гипертония, как сердечная недостаточность или коллапс. Кроме того, прогноз относительно перспектив выздоровления и времени, необходимого на реабилитацию, будет намного менее благоприятным.
Причинами, которые обуславливают низкое давление, могут быть самые различные факторы — далеко не всегда сердечная недостаточность является непосредственной причиной стойкой гипотонии. Очень часто рассматриваемое состояние является результатом значительной передозировки гипотензивных средств — с этим явлением приходится сталкиваться, как правило, в том случае, если больной занимается самолечением и пьет свои лекарства от гипертонии, которые не были ранее назначены ему лечащим врачом.
Статистические данные указывают на то, что слишком низкое давление — точно так же, как и слишком высокое, отмечающееся в первые двое суток с момента манифестации заболевания, приводят к летальному исходу в подавляющем большинстве случаев.
В том случае, если же после случившегося ОНМК наблюдается стабильно низкий уровень давления, прогноз можно будет считать неблагоприятным, особенно при условии того, что пульс также не будет повышен. Реабилитация такого больного будет крайне затруднена. Все дело в том, что указанные симптомы однозначно указывают в пользу того, что имеет место формирование сердечной недостаточности. И скачок давления тоже ждать не стоит, ведь сердце банально не выполняет возложенные на себя функции по перекачке крови.

Если же не начать давать специальные таблетки и делать капельницы, которые позволяют ускорить работу сердца и выжать из миокарда максимум (препараты мезатон, дофамин), то АД может вообще упасть до нуля, что приведет к неминуемой гибели пациента.
Показатели АД при инсульте
Важно знать, какие именно показатели АД при геморрагическом или ишемическом ОНМК являются критическими и с высокой долей вероятности приводят к летальному исходу. Так вот, наиболее опасными принято считать те значения, которые составляют менее 40 единиц между систолическим и диастолическим уровнем (иначе говоря, между верхним и нижним показателями). Да, может быть и так, что пациент хорошо переносит повышение значений АД, не испытывая при этом никакого ухудшения самочувствия; в принципе, то же самое можно сказать и про пониженное АД, однако снижение разницы между этими двумя цифрами критично практически всегда.
Геморрагический инсульт, по своей сути, является внутричерепной гематомой. То есть, в отличие от инсульта ишемического, в данном случае возникает избыточное «снабжение» кровью ткани ГМ, да такое, что из-за него и происходит некротическое поражение. Учтите, чем больше будет держаться в мозговых оболочках кровь, тем более значительными будут поражения. Именно по этой причине необходимо как можно раньше позаботиться о том, чтобы любым путем была удалена жидкость из черепной коробки.
Нормализовать кровообращение тканей ГМ можно только при условии стабилизации уровня АД. В том случае, если он повышенный, следует ввести еще на догоспитальном этапе 25% сульфат магния, 5 мл; в противном случае уже в больнице будут вводить другой препарат выбора — адреналин или мезатон.
Восстановительный период
Современная классификация выделяет три периода, которые наблюдаются при постинсультной реабилитации:
- Ранний восстановительный — его продолжительность составляет от 3 до 6 месяцев с момента манифеста заболевания. Этот период принято считать наиболее продуктивным для реабилитационного (восстановительного) лечения и его нельзя откладывать ни при каких обстоятельствах. Этот подход легко объясняется тем, что именно в указанный период организм обладает самым высоким восстановительным потенциалом.
- Поздний восстановительный — длится от 6 до 12 месяцев с момента манифеста патологии. Признан благодатным периодом для проведения реабилитационных мероприятий, восстановительный потенциал по прежнему остается высоким, однако он уступает раннему восстановительному периоду.
- Период отсроченных последствий — составляет более года с момента манифестации некротического процесса. Восстановление здесь уже проходит значительно медленнее, чем в более ранние восстановительные периоды.
Еще один немаловажный момент, на который есть смысл обратить внимание – при относительно благополучном течении нозологии все реабилитационные мероприятия есть смысл осуществлять прямо у постели больного в стационаре (имеется в виду ранний восстановительный этап).

После того как резкие изменения состояния ССС удается стабилизировать, уже даже не так опасно незначительное падение АД. С большой долей вероятности можно утверждать, что после понижения не будет значительного скачка цифр АД, который в большинстве случаев становится непосредственной причиной летального исхода. Если цифры достигают стабильных значений и держатся на определенном уровне в течение нескольких дней, то даже при их повышении снизить АД до уровня нормы не составит никакого труда.
Профилактика колебаний давления
Наиболее опасным в период постинсультного восстановления является именно колебание АД. Даже если оно держится на стабильно высоком уровне – это не представляет столь большой угрозы для жизни и здоровья пациента. Чтобы избежать подобных колебаний, необходимо соблюдать ряд простых правил:
- Прием лекарственных препаратов строго в той дозировке и с той частотой, которые были назначены лечащим доктором.
- Любые действия (ходьба, сидение, умственные нагрузки) должны быть постепенными. Даже если больной чувствует себя полным сил, нельзя давать резко большую нагрузку на организм.
- Важно следить за своим рационом. Питание должно быть дробным. Слишком плотный обед также может спровоцировать резкий скачок давления.
- Избегать нервных стрессов.
Все эти простые рекомендации помогут избежать скачков АД и довести его до нормального, «рабочего» уровня.
Ишемический инсульт артериальное давление
Современные рекомендации предлагают воздержаться от антигипертензивной терапии, по крайней мере, в течение 10 дней после развития ишемического инсульта. У большинства больных с ишемическим инсультом повышенное АД, которое, вероятно, в этих случаях является защитной реакцией организма, самостоятельно снижается в течение нескольких дней, а уменьшение АД в первые часы и сутки заболевания может привести к ухудшению кровотока в периинфарктной зоне и расширению очага повреждения мозга. Предпочтение надо отдавать препаратам, не ведущим к «срыву» ауторегуляции и легко титруемым (лабетолол, эналаприл, нитропруссид натрия?). Предпочтение отдается и АПФ, поскольку эти препараты минимально воздействуют на церебральную гемодинамику. Оптимальным считается снижение АД на 10-15% от исходного уровня. Исключение составляют больные, имеющие сочетание с острой сердечной недостаточностью, острой коронарной недостаточностью, расслоением аорты, когда у них АД превышает 220/120 мм рт. ст.
При необходимости снижения АД (не более чем на 25% в течение нескольких часов!) рекомендуется использовать в первую очередь лабетолол, так как нитропруссид натрия и нитроглицерин (препараты второго ряда) повышают риск возрастания внутричерепного давления. Оптимальным считается снижение АД на 10-15% от исходного уровня.
При выходе из острейшего периода инсульта, на 7-14 сутки, возможно проведение гипотензивной терапии без риска ухудшения мозговой перфузии для профилактики повторных нарушений мозгового кровообращения и сердечно-сосудистых эпизодов. Геморрагический инсульт
Оптимальная тактика контроля за артериальной гипертензией у больных геморрагическим инсультом до сих пор не ясна.
Большинству больных рекомендуется постепенное и осторожное снижение АД, если оно более 180/105 мм рт. ст. (лабетолол, нитропруссид натрия). Цель: поддержать систолическое артериальное давление между 140-160 мм, тщательно контролируя состояние больного, чтобы не допустить нарастания неврологической симптоматики, связанной с уменьшением АД и церебральной гипоперфузией. Субарах ной д ал ьное кровоизлияние (САК)
У больных с субрахноидальным кровоизлиянием не рекомендуется снижать АД, за исключением случаев, когда оно чрезмерно повышено (более 220/120).
Целесообразно назначение нимодипина, способствующий уменьшению спазма церебральных сосудов — снижается риск ишемии мозга. Из других препаратов предпочтение отдается лабетололу.
Показано, что гипотензивная терапия не улучшает течение заболевания: уменьшение АД при субрахноидальном кровоизлиянии, сокращая риск повторных кровоизлияний, достоверно увеличивает количество случаев инфаркта мозга.

Ошибки терапии гипертонических кризов
• Неадекватная оценка клинической ситуации и неправильный выбор терапевтической тактики.
• Лечение осложненных кризов на дому.
• Недооценка психотерапевтического действия на больного и применения седативных средств.
• Шаблонность выбора лекарственных препаратов без учета этиологии, патогенеза, индивидуальных особенностей и потенциальной опасности криза для конкретного больного.
• Недоучет побочных действий лекарственных препаратов (калийурез, аритмии, коллапсы, гиповолемия и др.).
• Энергичное снижение АД вследствие чего может наблюдаться углубление коронарной и церебральной недостаточности.
• Опасность развития гипотензивных ортостатических реакций, особенно у пожилых.
• Недооценка развития «рикошетных» кризов при лечении короткодействующими препаратами.
• Ошибки в подборе комбинированной терапии.
• Использование устаревших, малоэффективных препаратов сосудорасширяющего действия.
• Отсутствие преемственности между врачами поликлиники, бригады «скорой помощи» и специализированного отделения.
Инсульт при гипертонии — взаимосвязь заболеваний, опасные значения АД и медикаментозные средства лечения
Повышение давления, резки скачки в показателях, являются опасными для жизни. Такое состояние провоцирует развитие инсульта, который нередко заканчивается инвалидностью, летальным исходом. Почему гипертония вызывает опасные проблемы, какие симптомы имеет резкое нарушение мозгового кровообращения? Полезно знать признаки возникающей патологии, приемы первой помощи, чтобы спасти человека, попавшего в критическую ситуацию.
Взаимосвязь инсульта и гипертонии
Заболевания сердца и сосудов, проблемы артериального давления провоцируют инфаркт головного мозга. При инсульте в острой форме происходит нарушение мозгового кровообращения, вызывающее повреждение функций центральной нервной системы (ЦНС). Пациенты, болеющие гипертонией, находятся в зоне риска. Это связано с состоянием сосудов при высоком давлении:
- Бляшки при атеросклерозе закупоривают крупные артерии.
- Стенки капилляров мозга ослабевают, раздуваются и лопаются.
- Теряется эластичность сосудов.
- Уменьшается их тонус.
- Возникает ломкость, хрупкость стенок.
Резкий скачок давления на величину от 25 до 100 миллиметров ртутного столба (мм рт. ст.) повышает нагрузку на сосуды гипертоника. Это может привести к их изнашиванию, образованию разрывов, провоцирующих развитие геморрагического вида инсульта. При этом возникают:
- изменения проницаемости стенок, которые начинают истончаться;
- кровоизлияния;
- гематомы;
- дистрофические изменения на его отдельных участках;
- эритроцитарная инфильтрация мозговой ткани – мелкоочаговые кровоизлияния.
Не меньшую опасность представляет закупорка сосудов головного мозга, приводящая к ишемической форме инсульта. Атеросклероз, сопутствующий гипертонии, вызывает:
- спазмы;
- отрывы холестериновых бляшек;
- перекрытие кровотока;
- тромбоз мозговых артерий;
- расстройство циркуляции крови;
- разрывы сосудистых стенок;
- кислородное голодание;
- отмирание клеток;
- некроз пораженных тканей.
Повышенное давление как причина ишемического инсульта
Гипертония требует внимания, коррекции лекарствами. Запущенная болезнь приводит к кризу, переходящему в инсульт. Нарушение кровообращения может произойти в считанные минуты, требует оказания срочной помощи. Ишемическая форма патологии имеет свой механизм развития. Происходит закупорка кровеносных сосудов, питающих мозг, атеросклеротическими бляшками или тромбами. Нарушается снабжение клеток кислородом, происходит их гибель. Провоцирующими факторами являются:
- инфекции, протекающие в острой форме;
- физические нагрузки;
- психологические проблемы, стрессы.
В зоне риска по развитию ишемического инсульта находятся пожилые люди. Эту форму отличает медленное прогрессирование. Не исключено образование быстро проходящих транзиторных ишемических атак – микроинсультов. Основные симптомы могут накапливаться постепенно, появляются:
- головокружение;
- слабость;
- бледность;
- головная боль;
- тяжесть в руке и ноге, чаще с одной стороны;
- качание при ходьбе;
- онемение конечностей;
- при поражении правой стороны – расстройство зрения, глотания, проблемы речи;
- обмороки;
- боли в сердце.
Ишемический инсульт различают по видам. Тромботический, при котором бляшка, тромб появляются в артерии, питающей мозг, в области сосуда, пораженного атеросклерозом. Эмболический вид отличает образование сгустка в артериях, расположенных около сердца. С током крови он перемещается к более узким сосудам, где и застревает, вызывая проблемы кровообращения. Главные причины патологии:
- артериальная, кардиогенная эмболия;
- атеротромботические, атеросклеротические стенозы;
- ангиоспастическое состояние;
- рубцы, воспаления сосудов;
- вазомоторные расстройства артерий.
Влияние гипертонии на возникновение геморрагического инсульта
Если артериальное давление (АД) превышает значения 180/100 мм рт. ст., происходит повреждение стенок сосудов. Патогенез геморрагического инсульта имеет особенности. В результате приступа гипертонии возникает кровоизлияние, повреждающее ткани мозга. Высокое давление провоцирует развитие аневризмы с местным расширением сосудов, которое однажды прорывается. Для геморрагической формы патологии характерны:
- быстрота процессов;
- резкая головная боль;
- гиперемия – покраснение лица;
- проблемы с речью;
- головокружение.
Геморрагическая форма опасна быстрым развитием, приводящим к летальному исходу. Не исключено появление таких симптомов патологии:
- повышение температуры;
- тахикардия;
- кровотечение из носа;
- ригидность затылочной части;
- пульсация шейных сосудов;
- потливость;
- рвота;
- хриплое, громкое дыхание;
- редкий пульс;
- потеря сознания, переходящая в кому;
- асимметричность, перекос лица;
- отклонение глазных яблок в пораженную сторону.
Провоцирующими факторами становятся стрессы, сильные эмоции, физические перегрузки. Различают кровоизлияния, возникающие при геморрагическом инсульте:
- Внутримозговое, при котором кровь попадает в ткани, клетки мозга перестают функционировать.
- Субарахноидальное – возникает в результате разрыва аневризмы. Кровь проникает между поверхностью мозга и черепом.

Причины гипертонического инсульта
Повышенное давление требует обязательного лечения, чтобы избежать гипертонического криза – предшественника нарушения мозгового кровообращения. Патология имеет особенности протекания, зависящие от причины, которая ее вызвала. Гипертоническому инсульту может дать толчок короткий спазм церебральных сосудов. Для состояния характерными являются:
- выпадение функций на отдельном участке;
- возможность восстановления без последствий;
- вероятность рецидива ситуации.
Медики отмечают особенности протекания гипертонического инсульта, зависящие от причины возникновения:
Длительный спазм церебральных сосудов
Нарушается целостность стенок сосудов, появляются микротрещины, образовываются мелкие очаги кровоизлияний
Продолжительное нарушение функций мозга заканчивается инвалидностью, летальным исходом.
Сужение артерий ускоряет нарушение кровообращения
Патология возникает при атеросклерозе церебральных сосудов
Факторы риска
Гипертонический криз приводит пациента в стационар. Закончится ли это состояние нарушением мозгового кровообращения, зависит от множества моментов. Врачи выделяются такие факторы риска:
- вредные привычки – злоупотребление алкоголем, наркотическими веществами, курение, ухудшающие состояние сосудов;
- высокие показатели холестерина в крови – свыше 6,5 ммоль/л;
- фибрилляция предсердий;
- нестабильные значения артериального давления;
- лабильный сахарный диабет, приводящий к разрушению сосудов;
- повышение АД сверх 140/90 мм рт. ст.
Среди факторов риска инсульта при гипертонии:
- возраст пациента: для мужчин – старше 55 лет, для женщин – после 65;
- ожирение – провоцирует закупорку сосудов;
- наследственность – вероятность заболеть выше, если в семье встречались инфаркт, гипертония;
- отсутствие физической активности;
- сидячая работа;
- малоподвижный образ жизни;
- густая кровь как результат заболеваний, курения;
- аневризма сосудов головного мозга;
- аритмии с риском тромбообразования;
- сбои в эндокринной системе.

Какое давление является опасным
Нельзя однозначно дать ответ на этот вопрос. Нарушение мозгового кровообращения по геморрагическому типу вызывает давление, выше чем 140/90 мм рт. ст. Во время приступа показатели остаются продолжительное время на уровне, превышающем рабочее значение у конкретного пациента. Во время патологического состояния врачи отмечают цифры давления на тонометре в мм рт. ст., увеличивающие риски кровоизлияний в несколько раз:
- у гипертоников – 200/120-280/140;
- у гипотоников – 130/90-180/115.
Причиной инсульта нередко становится резкий скачок артериального давления, вызывающий разрыв сосудов. Нестабильное АД является фактором риска даже при низких рабочих показателях. Нарушение кровообращения при различных видах недуга возникают по-разному:
- в случае геморрагической формы повышение идет на 50-80 единиц, образуется разрыв сосуда как результат гипертонического криза;
- при ишемическом виде увеличение на 20 мм рт. ст. вызывает отрыв бляшки или тромба, провоцирует нарушение кровообращения, ситуация одинаково характерна для гипертоников и гипотоников.
Симптомы инсульта при гипертонии
Состояние пациента при нарушении мозговых функций сопровождается кратковременной или продолжительной потерей сознания. Предвестниками приступа становятся резкая головная боль, тошнота, головокружение, бессонница. Инсульт при гипертонии сопровождает клиническая картина со следующими симптомами:
- признаки общего характера;
- выключение функции отдельных участков мозга;
- усиление или ослабление деятельности соседних областей.
Гипертонический инсульт может закончиться восстановлением всех функций мозга или привести к появлению необратимых изменений, летальному исходу. Состояние характеризуется наличием симптомов:
- покраснение лица;
- рвота;
- нарушение дыхания, появление хрипов;
- усиленное потоотделение;
- тахикардия;
- сухость слизистых оболочек;
- спутанность сознания;
- головная боль;
- напряжение пульса;
- нарушение зрения;
- снижение частоты сердечных сокращений;
- психические отклонения;
- звон или шум в ушах.
Отличительные признаки при очаговых поражениях
Инсульт при гипертонии вызывает повреждение сосудов, расположенных в любой части головного мозга. Это оказывает влияние на симптомы, которые проявляются в результате приступа. Зачастую очаговые гематомы вызывают:
- нарушение функций органов таза;
- замедление речи;
- расстройство двигательной роли нервов;
- параличи отдельных частей тела с возможными бульбарными повреждениями;
- разрушение функций зрительного нерва – гемианопсия, двоение, амавроз;
- проблемы движения отдельных групп мышц;
- апоплексический удар с бессознательным состоянием;
- летальный исход.
Симптомы патологии, спровоцированной гипертонией, наблюдаются в зависимости от зоны поражения мозговых тканей. Характерные признаки возникают при повреждении отделов мозгового ствола:
- судорожные приступы;
- сужение зрачков;
- расстройство дыхания по типу Чейна-Стокса;
- периферический паралич черепно-мозговых нервов;
- двухсторонние признаки повреждения пирамидных путей.
Параличи не возникают, если инсульт при гипертонии приводит к разрушению мозжечка. В этом случае во время неврологического обследования синдром Бабинского, подтверждающий поражение пирамидного нервного тракта, отсутствует. При мозжечковой локализации патологии наблюдаются:
- проблемы координации движений;
- боли в затылочной области;
- безостановочная рвота;
- затвердение мышц затылка;
- нистагм – непроизвольное движение глаз с высокой частотой.
Формы протекания
Высокое давление при гипертонии приводит к нарушению кровообращения в определенных очагах головного мозга. При этом возникает расстройство функций центральной нервной системы. Медики выделяют несколько форм протекания патологии:
- первая – происходит кратковременная потеря сознания, нарушение взаимоуправляемости мышц и конечностей – координации движений, регулируемых ЦНС, проблемы зрения;
- вторая – возникает нарушение чувствительности одной из сторон тела, ослабление мышечной силы.
При отсутствии своевременного лечения, квалифицированной медицинской помощи, наблюдаются следующие формы развития недуга:
- третья – паралич охватывает половину тела, начинаются бульбарные нарушения – проблемы звучности речи, расстройство произношения, невозможность глотания;
- четвертая – обширное кровоизлияние приводит к потере сознания, серьезным нарушениям функций мозга, летальному исходу.


Как не допустить инсульта при повышенном давлении
Чтобы исключить риски возникновения нарушения мозгового кровообращения при гипертонии, необходимо регулярно контролировать давление. Заболевание протекает в хронической форме, требует внимательного отношения, постоянного приема медикаментов. В качестве профилактики развития патологии врачи рекомендуют:
- привести в норму вес;
- снизить потребление соли;
- организовать питание, исключающее повышение холестерина;
- устранить вредные привычки – курение, употребление алкоголя;
- вылечить заболевания почек;
- нормализовать режим дня;
- научиться расслаблению.
Важными профилактическими мерами стабилизации давления при гипертонии становятся:
- повышение двигательной активности;
- употребление продуктов, содержащих магний и калий;
- прием витаминов с микроэлементами для нормальной работы сердца, сосудов;
- регулярное посещение врача;
- корректировка курса лечения и медикаментов;
- исключение стрессовых ситуаций;
- нормализация уровня холестерина;
- прием аспирина, лекарств, предупреждающих тромбообразование;
- устранение физической, психологической перегруженности;
- операции по удалению бляшек, расширению сосудов.

Что делать если инсульт предотвратить не удалось
Когда в доме есть человек, болеющий гипертонией, близкие люди должны знать признаки развития нарушения мозгового кровообращения, способы оказания срочной помощи. Реабилитационные мероприятия следует провести в первые 4 часа после начала приступа. Важно знать:
- геморрагическая форма патологии возникает быстро с ярко выраженными признаками;
- симптомы ишемической проявляются в течение длительного времени – от начала может пройти несколько часов.
Промедление в госпитализации приведет к необратимым последствиям – нарушениям работы мозга, инвалидности, летальному исходу. Для больного гипертонией следует:
- при появлении симптомов сразу вызвать неотложку;
- оказать в домашних условиях первую помощь;
- если повышено давление – дать препарат его снижающий;
- не заниматься самостоятельным лечением, чтобы не усугубить состояние;
- не предлагать пострадавшему других лекарств – это исказит картину случившегося, ухудшит ситуацию.
Как проверить наличие патологии
Пациенты, страдающие гипертонией, должны знать симптомы, говорящие о начале патологического процесса. Необходимо при их появлении сообщить окружающим или самостоятельно вызвать скорую помощь. Пострадавший замечает у себя:
- проблемы ориентации – не знает, где находится, куда идет;
- внезапное онемение конечностей – пальца, ноги, руки, части лица;
- нечеткое зрение;
- двоение в глазах;
- головокружение;
- тошноту;
- рвоту.
Если во время приступа человек не может ничего сказать, к нему нужно применить принцип УЗП. Он включает три основных момента:
- У – улыбнуться, при патологии страдает одна сторона тела, поэтому улыбка получится кривой;
- З – заговорить, у заболевшего речь становится затрудненной, невнятной, плохо понимаемой, сложно сказать предложение;
- П – поднять руки, что не получается сделать на одну высоту, равномерно.
Близкие люди больных гипертонией, у которых часто случаются кризы, должны знать симптомы нарушения мозгового кровообращения, чтобы срочно оказать помощь. У больного возникают:
- слабость в руке или ноге с одной стороны;
- невозможность высунуть язык;
- затруднение глотания;
- помутнение сознания;
- нарушение равновесия;
- онемение;
- паралич;
- длительная или кратковременная потеря сознания.
Первая помощь при приступе
Чтобы пострадавший после приступа нормально восстановился, необходимо правильно оказать помощь. Поражение головного мозга происходит мгновенно, поэтому важно без промедления доставить больного в клинику для проведения оперативных мероприятий. Самостоятельно транспортировать, перекладывать человека недопустимо. При вызове неотложки необходимо:
- сообщить о признаках патологии;
- указать время начала приступа.
До приезда врачей следует оказать первую помощь. Она включает такие действия:
- положить пострадавшего на спину;
- следить, чтобы голова не двигалась;
- убрать стесняющую одежду;
- проветрить помещение, обеспечив доступ свежего воздуха;
- повернуть голову набок при появлении рвоты, чтобы рвотные массы не попали в дыхательные пути;
- проверить язык, чтобы не запал;
- сделать замер давления;
- при необходимости дать препарат для его снижения, но не больше, чем на 15 мм рт.ст. – таблетку предварительно растворить в воде;
- нельзя больного кормить, давать ему другие лекарства, особенно сосудорасширяющие.
Специалисты скорой помощи проводят такие восстановительные мероприятия:
- очищают ротовую полость, если была рвота;
- убирают зубные протезы;
- восстанавливают нормальное дыхание – проводят искусственную вентиляцию легких, при необходимости выполняют интубацию;
- постепенно и плавно снижают давление;
- вводят противосудорожные лекарства;
- ставят капельницы для поддержки водно-электролитного обмена.
Лечение инсульта в условиях стационара
Для исключения тяжелых последствий для организма в результате нарушения мозгового кровообращения необходимо все лечебные мероприятия провести не позднее четырех часов после начала приступа. В стационарных условиях есть схема проведения реабилитации. Она решает основные задачи:
- поступление необходимого количества кислорода для нормализации дыхания;
- контроль АД;
- коррекция работы сердечно-сосудистой системы;
- восстановление функции глотания;
- контроль гомеостаза;
- восстановление работы ЖКТ, мочевого пузыря.
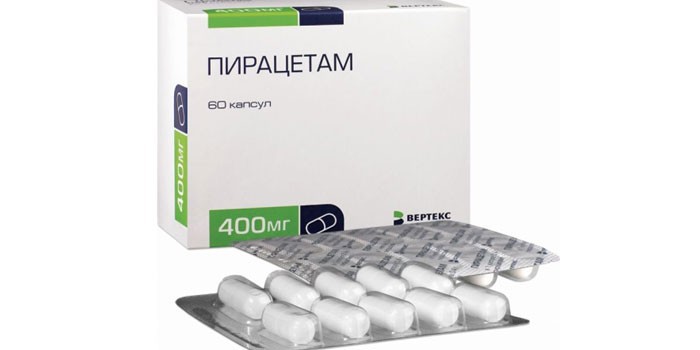
Врачи в стационарных условиях назначают средства от гипертонии и инсульта:
- Пирацетам – помогает избежать осложнений;
- Галоперидол, Реланиум – купируют судороги, психомоторное возбуждение;
- Метоклопрамид, Церукал – останавливают рвоту;
- Дибазол, Нифедипин, Магнезия – снимают АД;
- Папаверин – купирует спазматические проявления;
- Маннитол – мочегонное, устраняет отек головного мозга;
- раствор Рингера – восстанавливает щелочной баланс.
В группу препаратов для оказания помощи при нарушении мозгового кровообращения с целью предотвращения опасных осложнений входят:
- Мексидол – повышает устойчивость тканей к недостатку кислорода;
- Солкосерил – укрепляет сосудистые стенки;
- Гепарин – антикоагулянт при ишемической форме патологии;
- Алтеплаза — тромболитик для разрушения тромбов, назначается строго по показаниям;
- Бисопролол – снижает сердечный выброс, расширяет сосуды;
- Седуксен – защищает мозговые мембраны;
- Амлодипин – помогает при гипертонии с нарушением сердечного ритма;
- Инстенон – активизирует мозговое кровообращение.
Плавная стабилизация АД после инсульта
Восстановление организма в период, последующий патологическому состоянию, имеет особенности. Повышенное давление после инсульта не рекомендуют понижать в первые 12 часов. Это помогает поддержать жизнеспособность мозга. Если цифры АД в этот период опустятся ниже 160 мм рт. ст., то:
- начнется ускоренное отмирание клеток мозга;
- повысится вероятность расширения очагов поражения.
В последующее время гипертония после инсульта требует принятия мер, иначе не исключены рецидивы. Как только минует кризис, требуется плавное снижение АД. Это может самостоятельно произойти в течение суток. Требуются экстренные меры по уменьшению показателей АД в случае:
- значений тонометра свыше 220/120 мм рт. ст.;
- невропатии;
- инфаркта;
- злокачественной гипертонии;
- отека легких.
Источники: http://sosudoved.ru/diagnostika/davlenija-posle-insulta.html, http://meduniver.com/Medical/Neotlogka/519.html, http://sovets.net/17898-insult-pri-gipertonii.html

