Презентация на тему тромбоз эмболия инфаркт
тромбоэмболическое осложнение






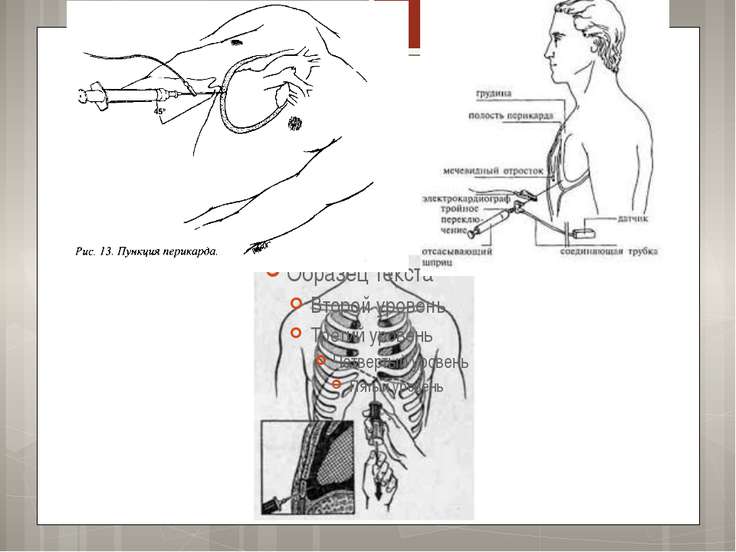

Описание презентации по отдельным слайдам:


Статистика Тромбоэмболические осложнения составляют около 10,2 % иявляются причиной смерти в первые 7 дней заболевания: среди всех умерших от инфаркта миокарды в 16,4 % а среди всех заболевших инфарктом миокарды — в 3,5 % случаев

Локализация По убыванию частоты: пристеночный тромб полостей сердца, тромбэмболия сосудов почек, селезенки, сосудов легких, мозга, мезентериальных, подвздошных и артерий нижних конечностей.
Клиническая картина Клиническая картина тромбоэмболии легочной артерии зависит от калибра пораженного сосуда. При тромбоэмболии основного ствола легочной артерии наступает мгновенная смерть. Для тромбоэмболии крупной ветви легочной артерии характерно внезапное появление сильных болей в грудной клетке, развитие признаков острой сердечной недостаточности: выраженная одышка, цианоз, коллапс, холодный липкий пот, частый нитевидный пульс. Возможны различные формы нарушения ритма. В дальнейшем развивается инфаркт-пневмония.
Тромбоэмболия брюшной аорты приводит к развитию острого симметричного нарушения кровообращения в ногах (синдром Лериша). При тромбоэмболии артерий нижних конечностей появляется сильная боль в ноге, бледность кожи с цианозом, исчезновение пульсации сосудов пораженной конечности. При прогрессировании процесса может развиться гангрена конечности.
Тромбоэмболия почечных артерий проявляется сильными болями в пояснице, повышением артериального давления, олигурией, иногда гематурией. При тромбоэмболии мезентериальных сосудов развивается картина острого живота — сильные боли в животе, парез кишечника, коллапс. Часто наблюдается дегтеобразный стул.

Разрыв сердце Предразрывный период характерны первичное трасмуральное поражение сердечной мышцы (QS в 2 и более отведений), выраженный, более 5 мм, подъем сегмента ST, отсутствие положительной динамики ЭКГ, тяжелый болевой синдром с шоком, кратковременная потеря сознания в начале заболевания. При медленно текущем разрыве на первый план всегда выходит тяжелейший болевой синдром , сопровождающийся шоком. И боль, и шок рефрактерны к традиционной терапии, сопровождаются двигательным возбуждением. Временами боль может несколько ослабевать, не прекращаясь полностью, а затем возобновляться с прежней силой

Клиническая картина разрыва сердца В момент разрыва, вследствие тампонады сердца, кровообращение прекращается, больные теряют сознание, отмечаются резкий цианоз лица, набухание шейных вен, через 1-2 минуты наступает остановка дыхания. Развивается характерная для тампонады сердца электромеханическая диссоциация с последующим постепенным замедлением синсового ритма, затем узлового. В единичных случаях при разрывах сердца развивается вторичная фибрилляция желудочков.
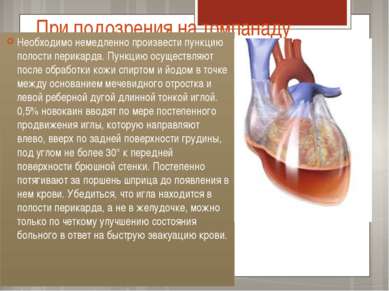
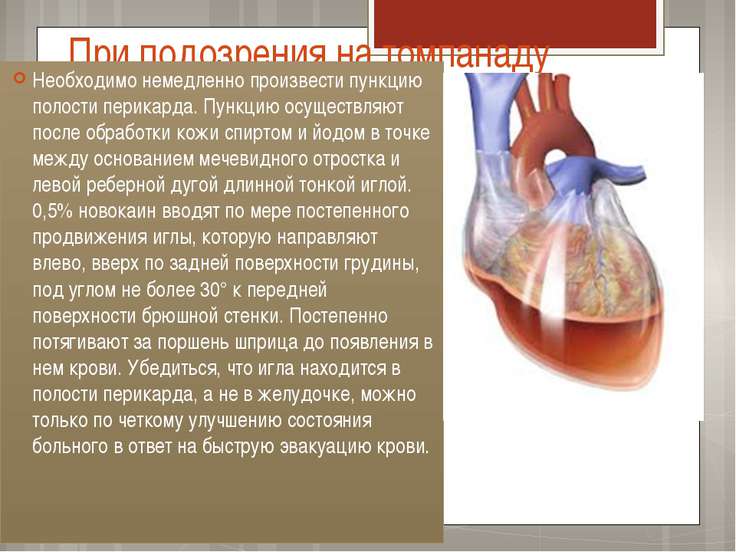
При подозрения на томпанаду Необходимо немедленно произвести пункцию полости перикарда. Пункцию осуществляют после обработки кожи спиртом и йодом в точке между основанием мечевидного отростка и левой реберной дугой длинной тонкой иглой. 0,5% новокаин вводят по мере постепенного продвижения иглы, которую направляют влево, вверх по задней поверхности грудины, под углом не более 30° к передней поверхности брюшной стенки. Постепенно потягивают за поршень шприца до появления в нем крови. Убедиться, что игла находится в полости перикарда, а не в желудочке, можно только по четкому улучшению состояния больного в ответ на быструю эвакуацию крови.

Внутренние разрывы сердца встречаются редко. Разрывы перегородки происходят при ее трансмуральном поражении в мышечной части. Обычно они развиваются на фоне тяжелого болевого синдрома, сопровождаются резким снижением АД, быстро появляющейся и прогрессирующей правожелудочковой недостаточностью с болями в области правого подреберья вследствие острого увеличения печени, иногда желтухой, набуханием шейных вен. Появляется грубый пансистолический шум, сопровождающийся систолическим дрожанием и проводящийся как влево, так и вправо. На ЭКГ регистрируются и прогрессируют признаки блокады правой, реже левой ножки пучка Гиса и перегрузки правого желудочка. При разрыве или дисфункции папиллярных мышц возникают и бурно нарастают симптомы острой левожелудочковой недостаточности, и на фоне прогрессирующего снижения АД быстро развивается отек легких. Характерен систолический шум митральной недостаточности, проводящийся влево, усиливающийся при положении больного на левом боку, иногда сопровождающийся систолическим дрожанием, возможно появлением специфического хордального писка.
Чтобы скачать материал, введите свой email, укажите, кто Вы, и нажмите кнопку
Нажимая кнопку, Вы соглашаетесь получать от нас email-рассылку
Если скачивание материала не началось, нажмите еще раз «Скачать материал».
1 Лекция 6 Тромбоз. Эмболия. 2 Тромбоз — прижизненное свертывание крови, связанное с образованием в просвете сосуда или полости сердца сгустка крови, — презентация
Презентация была опубликована 5 лет назад пользователемМаргарита Верьянова
Похожие презентации
Презентация на тему: » 1 Лекция 6 Тромбоз. Эмболия. 2 Тромбоз — прижизненное свертывание крови, связанное с образованием в просвете сосуда или полости сердца сгустка крови,» — Транскрипт:
1 1 Лекция 6 Тромбоз. Эмболия
2 2 Тромбоз — прижизненное свертывание крови, связанное с образованием в просвете сосуда или полости сердца сгустка крови, называемого тромбом.
3 3 776 – тромбоз сосудов основания мозга.
4 4 Образование тромбов осуществляется в результате действия следующих факторов: I) тромбоцитарного аппарата, II) компонентов стенки сосуда, III) плазменных факторов свертывания крови, IV) вязкости крови.
5 5 I. Тромбоцитарный аппарат первым включается в процесс гемостаза и приводит к образованию первичной тромбоцитарной бляшки.
6 6 Агглютинация и дегрануляция тромбоцитов
7 7 II. Изменения сосудистой стенки приводят к обнажению коллагена и являются результатом: а) тяжелого спазма, б) атеросклероза, в) васкулитов – инфекционно- воспалительного характера.
8 8 III. Изменения системы гемостаза крови
9 9 Происходит при активации системы свертывания крови (коагуляционного каскада): а) внутренняя система свертывания запускается контактной активацией фактора XII (Хагемана), б) внешняя система запускается тканевым тромбопластином поврежденного эндотелия и фактором VII (проконвертин).
10 10 Про- и антикоагуляционная активность эндотелиальных клеток
11 11 Свертывание крови происходит в 4 стадии: I. тромбопластиноген + активаторы активный тромбопластин. II. протромбин + Са2+ + тромбопластин тромбин. III. фибриноген + тромбин фибрин мономер. IV. фибрин мономер + фибринстимулирующий фактор фибрин полимер.
12 12 Схема свертывания крови
13 13 IV. Изменения вязкости крови. При тяжелой дегидратации организма, при увеличении содержания грубодисперсных белковых фракций (миеломная болезнь), при гиперлипидемии (тяжелый сахарный диабет).
14 14 Морфология тромба. Тромб может быть пристеночным, когда большая часть просвета сосуда свободна или закупоривающим, обтюрирующим просвет (обтюрирующий тромб). В полостях сердечной мышцы встречаются шаровидные тромбы.
15 шаровидный тромб в левом предсердии
16 16 По течению выделяют локализованный и прогрессирующий тромбы.
17 17 В зависимости от способа возникновения и строения выделяют 4 основных вида тромбов: белые, красные, смешанные и гиалиновые.
18 18 10 – тромбоз макро.
19 – тромб в просвете коронарной артерии при атеросклерозе
22 22 В зависимости от способа возникновения выделяют также марантические тромбы, по составу смешанные возникают при дегидратации и истощении.
23 23 Опухолевые тромбы – при врастании злокачественных опухолей в просвет вены и разрастании по ходу тока крови.
24 24 Патология гемостаза. Нарушения реологических свойств крови: 1. стаз, 2. тромбоз, 3. ДВС- синдром, 4. эмболия.
25 25 Болезни, при которых тромбоз является ведущим пусковым фактором: синдром диссеминированного внутрисосудистого свертывания (ДВС – синдром) и тромбоэмболический синдром.
26 26 ДВС – характеризуется образованием диссеминированных сгустков крови в микроциркуляторном русле и сочетается с одновременной несвертываемостью крови, приводящей к массивным геморрагиям.
27 27 ДВС-синдром развивается при: 1. шоке, 2. переливании несовместимой крови, 3. злокачественных опухолях, 4. обширных травмах, 5. хирургических операциях, 6. интоксикациях и инфекционных заболеваниях, 7. в акушерской патологии, 8. трансплантации органов, 9. при искусственном кровообращении, 10. при искусственной почке.
28 28 По распространенности: Генерализованный и местный варианты. По продолжительности течения: Острая форма (часы, до суток)- шок, сепсис; Подострая форма (дни до недели) – гестозы, лейкозы; Хроническая форма (недели, месяцы)- злокачественные опухоли, хр. лейкозы, ревматизм, аутоиммунные заболевания.
29 29 На аутопсии ДВС – синдром характеризуется: 1. жидким состоянием крови в полостях сердца и крупных сосудах, 2. появлением геморрагического диатеза, 3. наличием тромбов в системе микроциркуляции внутренних органов.
30 30 О тромбоэмболическом синдроме говорят в тех случаях, когда многократно тромб или его часть отрывается и превращается в тромбоэмбол, который циркулирует в крови и вызывает образование инфарктов.
31 31 Исходы тромбоза. Благоприятные исходы: асептический аутолиз, канализация, васкуляризация, петрификация.
32 32 1. асептический аутолиз тромба, под влиянием плазмина и протеолитических ферментов лейкоцитов (мелкие тромбы). 2. крупные тромбы замещаются соединительной тканью — организуются (5-день фибробласты). В тромбе появляются щели и каналы, выстланные эндотелием – канализация (6-11 день). 3. каналы превращаются в сосуды, содержащие кровь – васкуляризация (5 недель).
33 33 Исходы тромбоза
34 34 Возможно обызвествление тромба, его петрификация. В венах при этом появляются камни – флебиты.
35 35 Неблагоприятный исход – тромбоэмболия: отрыв тромба или его части и превращение тромба в тромбоэмбол. Септическое расплавление тромба – при попадании в тромботические массы гноеродных бактерий – тромбо- бактериальная эмболия сосудов различных органов и тканей при сепсисе.
36 – тромб с началом организации
37 37 7 – тромб с организацией и васкуляризацией.
38 – организованный тромб с васкуляризацией (окраска фукселином).
39 39 Эмболия – циркуляция в крови или лимфе не встречающихся в нормальных условиях частиц и закупорка ими сосудов.
40 40 Классификации эмболии. Любая эмболия может быть ортоградной (по току крови) и ретроградной (против тока крови).
41 41 Парадоксальную эмболия развивается при проникновении эмбола из вены в артерии (или наоборот) большого круга кровообращения, минуя легкие. При дефекте межжелудочковой или межпредсердной перегородки, открытом боталловом протоке.
42 42 В зависимости от природы эмболов: ими могут быть кусочки оторвавшегося тромба, пузырьки воздуха или газа, капельки жира, кусочки тканей, в частности опухолей, скопления бактерий, инородные тела.
43 43 Тромбоэмболия- наиболее частый вид эмболии. Возникает при отрыве тромба или его части от сосудистой стенки (м.б. артериальная или венозная).
44 44 Артериальная (системная) тромбоэмболия наблюдается в следующих случаях: 1. при формировании пристеночных тромбов в левом предсердии и левом желудочке сердечной мышцы, 2. при бородавчатом эндокардите – тромботических наложениях на створках митрального и аортального клапанов, при операциях по установке искусственных клапанов, при кардиомиопатиях. 3. Возникают в артериях в области бляшек при атеросклерозе, в области аневризмы аорты, легочных вен и при парадоксальной артериальной эмболии из вен.
45 – схема расположения тромбов в сердечной мышце
46 46 Исходы тромбоэмболии зависят от размера тромба, места тромбоза и развитости коллатералей. 1. Инфаркт в поврежденном органе – ишемический некроз в нижних конечностях, селезенке, почке, головном мозге, кишечнике. 2. Гангрена – при инфаркте нижних конечностей и недостаточности коллатералей. 3. Артерииты и аневризмы при бактериальном эндокардите. 4. Инфаркт миокарда при эмболии коронарных артерий. 5. Внезапная смерть при эмболии коронарной артерии или эмболии средней мозговой артерии.
47 47 Причинами венозной тромбоэмболии чаще всего являются: 1. тромбы из глубоких вен нижних конечностей, 2. тромбы вен таза, 3. тромбы вен верхних конечностей, 4. тромбы из кавернозных синусов, 5. тромбы из правых отделов сердца.
48 48 Самой опасной венозной тромбоэмболией является закупорка циркуляции крови в легочной артерии – тромбоэмболия легочной артерии (Т.Э.Л.А.)
49 49 Тромбоэмболия легочной артерии
50 50 Основные последствия тромбоэмболии легочной артерии: 1. Внезапная смерть. Массивная Т.Э.Л.А. 2. Острое легочное сердце. Большое количество небольших эмболов могут нарушить циркуляцию крови в легких, приводя к острой недостаточности правых отделов сердца или рефлекторному спазму легочных сосудов. 3. Инфаркт легких. Окклюзия ветвей легочных артерий небольших размеров приводит к развитию инфаркта легких.
51 51 4. Легочное кровотечение. Закупорка конечных ветвей артерий приводит к легочным геморрагиям. 5. Рассасывание — небольшие легочные эмболы растворяется за счет фибринолиза. 6. Легочная гипертензия. Хроническое легочное сердце и артериосклероз легочных артерий. Последствия множественной небольшой тромбоэмболии, которая подвергалась организации, а не рассасыванию.
52 52 Инфаркт легких. Окклюзия ветви легочной артерии.
53 53 Жировая эмболия – эмболия малого круга кровообращения в результате попадания в венозную систему большого количества жировых веществ (при травматическом размозжении подкожной клетчатки, костного мозга).
54 – жировая эмболия легкого
55 55 Воздушна эмболия – возникает при попадании в кровоток воздуха (при ранении вен шеи, при зиянии вен поверхности матки после родов, при операциях на открытом сердце).
56 56 Газовая эмболия – закупорка сосудов пузырьками газа, встречается у рабочих, занятых на кессонных работах, при быстрой декомпрессии и связана с «вскипанием» азота.
57 57 Эмболия околоплодными водами (амниотической жидкостью) редкое осложнение, возникает при родах и кесаревом сечении. Заканчивается смертью у 80% больных.
58 58 Тканевая эмболия – травма, опухоль (метастазирование).
59 – раковая эмболия сосудов легкого.
60 60 Раковая эмболия сосудов легкого
61 – метастазы меланомы в печень
62 62 Микробная эмболия – при хронических гнойных заболеваниях происходит процесс диссеминирования микроорганизмов.
63 – микробная эмболия капилляров клубочков
64 64 26 – эмболический абсцесс в легком
65 65 Эмболия инородными телами – попадание в крупные сосуды осколков снарядов, мин и т.д.
Тромбозы и эмболии
Тема: «Облитерирующие заболевания сосудов нижних конечностей (эндартериит, атеросклероз). Принципы диагностики и лечения. Организация работы медицинской сестры».
1. Понятие окклюзии кровеносных сосудов.
2. Причины, вызывающие острое и хроническое нарушение проходимости кровеносных сосудов.
3. Тромбозы и эмболии артерий.
4. Облитерирующий эндартериит. Клинические признаки. Клинические и инструментальные методы исследования. Принципы лечения.
5. Атеросклероз артерий нижних конечностей. Клинические признаки. Клинические и инструментальные методы исследования. Принципы лечения.
6. Неотложная медицинская помощь при тромбозах артерий.
Острая артериальная недостаточность
ОАН понятие собирательное, полиэтиологическое. Оно включает (причины): тромбозы, эмболии, ранения артерий, сдавление их, спазм — при этом происходит внезапное острое нарушение питания тканей и органов в результате снижения или полного прекращения кровотока в магистральных или периферических артериях.
Тромбозы и эмболии
Тромб – плотный сгусток крови в просвете кровеносных сосудов или полости сердца, образовавшийся прижизненно.
Компоненты тромба: фибрин, эритроциты, лейкоциты.
Ø гиперкоагуляция крови
Ø нарушение целости сосудистой стенки
Ø замедление кровотока
Тромбоз – патологическое состояние, характеризующееся образованием тромба в просвете сосуда с обтурацией (закупоркой) последнего. Обычно процесс тромбообразования происходит медленно, что обусловливает постепенное нарушение основного кровообращения и возможность развития окольного кровообращения через расширившиеся мелкие сосуды, которые называются коллатералями. В некоторых случаях тромбоз развивается остро. Острый тромбоз артерий связан с непосредственным поражением каким либо патологическим процессом стенки кровеносного сосуда (атеросклероз, неспецифический артериит, ранение, сосудистый шов и сужение просвета артерии). Поэтому контингент больных с тромбозом преимущественно пожилого и старческого возраста.
Эмболии в 80-95% случаев наблюдаются при заболеваниях сердца с нарушением сократительной способности и сердечного ритма (пороки, инфаркт миокарда, септический эндокардит).
Тромботические массы могут образовываться в предсердиях, желудочках сердца или непосредственно в магистральных сосудах. Продвигаясь с током крови, они закупоривают более узкие места артерий. Почти в 70-80% случаев вклинивание тромба наступает в бифуркацию аорты и артерий нижних конечностей.
Эмболия – обтурация просвета сосуда эмболом, мигрирующим с током крови. Эмболом может быть часть тромба, отделившегося от основной его массы, кусочки жира, опухоли, клапана сосуда или сердца, пузырьки газа или нерастворимой в воде жидкости, конгломерат микрофлоры. Нарушение кровообращения наступает остро, коллатерали не успевают развиться. При полной обтурации просвета сосуда в результате острого тромбоза или эмболии наступает резкое нарушение функции и возможен некроз соответствующего органа (ткани). Особенно опасны подобные состояния для головного мозга, сердца, легких, почек и кишечника, так как могут вызвать внезапную смерть.
В зависимости от развития коллатерального кровообращения, тяжести первичного спазма артерий, протяженности их поражения тяжесть и глубина нарушений при ОАН может быть различной. Выделяют три степени тяжести ОАН:
1) Абсолютная ишемия – представляет собой наиболее тяжелую форму поражения. При этом виде ишемии, если не предприняты радикальные методы лечения, т.е. не восстановлен кровоток по магистральной артерии в течение 2-3 часов, наступают необратимые изменения в тканях, требующие ампутации конечности. В противном случае развивается тяжелая интоксикация организма в результате всасывания в кровь продуктов распада тканей.
2) Субкомпенсированное расстройство кровоснабжения – состояние ишемии, при котором кровоснабжение сохраняется на критически низком уровне, недостаточном для сохранения полноценности функций пораженного органа или тканей.
3) Компенсированная ишемия – характеризуется тем, что несмотря на прекращение кровотока по магистральным артериям и наличии первичного ангиоспазма, быстро развивается коллатеральный кровоток, и все признаки ишемии исчезают. Обычно функция органа или конечности полностью восстанавливается без каких-либо последствий.
Источники: http://uslide.ru/medicina/33633-tromboembolicheskoe-oslozhnenie.html, http://www.myshared.ru/slide/550060, http://mylektsii.ru/1-98401.html

