Тромбофлебит воротной вены печени
Тромбоз воротной вены печени: причины и способы лечения
Воротная вена – крупный сосуд, который собирает кровь от желудка, селезёнки, поджелудочной железы и кишечника и приносит её к печени, где происходит фильтрация и возвращение очищенной крови в кровеносное русло. Основной ствол разветвляется на сосуды различного калибра вплоть до венул.
Тромбоз воротной вены или пилетромбоз характеризуется образованием пристеночного тромба, который целиком или частично перекрывает просвет сосуда. Нарушается кровоток в печени и желудочно-кишечном тракте, развивается портальная гипертензия и цирроз. В течение многих лет заболевание считалось редко встречающимся, но с усовершенствованием методов диагностики, позволяющих визуализировать схему кровотока, пилетромбоз часто выявляется у пациентов, страдающих циррозом печени.
Согласно современной классификации, причины тромбоза воротной вены принято разделять следующим образом:
- локальные (воспалительные процессы в брюшной полости, повреждение воротной вены в результате травм, медицинских манипуляций);
- системные (тромбофилии – нарушения свёртываемости со склонностью к тромбозам, – наследственного и приобретённого характера).
Опосредованными причинами тромбоза печёночных вен становятся злокачественные новообразования в печени и декомпенсированный цирроз. Существуют также факторы риска, повышающие вероятность заболевания – панкреатит, холецистит и другие воспалительные заболевания органов брюшной полости, особенно если в их лечении задействовано оперативное вмешательство.
Клиническая картина
 По характеру течения тромбоз воротной вены печени может быть острым и хроническим.
По характеру течения тромбоз воротной вены печени может быть острым и хроническим.
Острый тромбоз проявляется такими признаками:
- сильная боль в животе, возникающая внезапно;
- повышение температуры тела, постоянная лихорадка;
- тошнота, рвота, расстройство стула;
- спленомегалия (увеличение селезёнки).
Указанные симптомы тромбоза воротной вены манифестируют одновременно, резко ухудшая состояние пациента. Опасное осложнение – инфаркт кишечника, т. е. некроз его ткани при перекрытии тромбами мезентериальных вен.
Хронический вариант может иметь бессимптомное течение. В таком случае тромбоз воротной вены – случайная находка при исследованиях, выполненных по поводу другой патологии живота. Отсутствие проявлений – заслуга компенсаторных механизмов. Среди них – вазодилатация (расширение) печёночной артерии и развитие каверномы – сети венозных коллатералей (дополнительных вен, которые принимают на себя возрастающую нагрузку). Только при истощении способности к компенсации появляется характерная симптоматика:
- Общая слабость, вялость, отсутствие аппетита.
- Синдром портальной гипертензии:
- асцит (скопление жидкости в брюшной полости);
- расширение подкожных вен передней стенки живота;
- варикозное расширение вен пищевода.
- Вялотекущая форма пилефлебита (воспаления воротной вены):
- тупые боли в животе постоянного характера;
- субфебрильная температура тела (37–37,5 градусов Цельсия) в течение длительного времени.
- Гепатоспленомегалия (увеличение печени и селезёнки).
Наиболее вероятное и частое осложнение – пищеводное кровотечение, источником которого являются варикозно расширенные вены. Прогрессирует хроническая ишемия (недостаточность кровообращения) и следующий за этим цирроз (замещение соединительной тканью клеток печени), если он не присутствовал ранее, сыграв роль в развитии патологического процесса.
Диагностика
 С целью подтверждения диагноза используются методы визуализации:
С целью подтверждения диагноза используются методы визуализации:
- УЗИ органов брюшной полости, допплерография (ультразвуковое исследование воротной вены);
- компьютерная и магнитно-резонансная томография органов брюшной полости;
- ангиография воротной вены (рентген-исследование с введением контрастного вещества);
- спленопортография, чрезпечёночная портография (введение контраста в селезёнку или печень);
- портальная сцинтиграфия (введение радиофармацевтического препарата и фиксация его накопления в воротной вене).
Стратегия терапии включает несколько компонентов:
- Антикоагулянты (гепарин, пелентан). Они предупреждают образование тромбов и способствуют реканализации (восстановлению проходимости) сосуда.
- Тромболитики (стрептокиназа, урокиназа). Показание – тромбоз воротной вены, лечение которого, по сути, заключается в устранении перекрывающего просвет тромба.
- Хирургическое лечение (чрезпечёночная ангиопластика, тромболизис с внутрипечёночным портосистемным шунтированием).
- Лечение осложнений – кровотечения из вен пищевода, ишемии кишечника. Осуществляется оперативным путём.
В настоящее время ведутся разработки эффективного метода профилактики тромбоза. В качестве такого средства предложен приём неселективных бета-блокаторов (обзидан, тимолол).
Прогноз тромбоза воротной вены во многом зависит от степени нарушений, произошедших в организме. Острый эпизод при неэффективности тромболизиса требует хирургического лечения, что само по себе риск. Хронический тромбоз проявляется в виде осложнений, когда процесс зашёл достаточно далеко в своём развитии, и его лечение начинается с оказания неотложной помощи. Прогноз в указанных случаях сомнительный или неблагоприятный. Вероятность успешного лечения повышает своевременная диагностика тромбоза на ранних этапах, когда механизмы компенсации способны задержать наступление необратимых изменений.
Трансплантация печени у пациентов с тромбозом воротной вены
Тромбоз воротной вены (ТВВ) — это частое осложнение терминальной стадии печеночных заболеваний. Он встречается от 0,6% до 16% случаев наблюдений. Это осложнение чаще встречается у пациентов со злокачественными образованиями печени в исходе циррозов.
Большинство клиник не считают частичный ТВВ противопоказанием к трансплантации печени. Однако тотальный ТВВ некоторые центры считают относительным противопоказанием. Более того, результаты трансплантации печени от живого донора были не очень хорошие у реципиентов с ТВВ, поэтому факт ТВВ считали относительным противопоказанием к трансплантации.
Поскольку трансплантату для хорошей функции необходим качественный и адекватный кровоток по воротной вене, состояние воротной вены у реципиента должно быть хорошо известно до выполнения операции. Если есть данные о ТВВ, о его степени, то это может быть полезным для планирования операции. Необходим колоссальный хирургический опыт для разрешения тромбоза воротной вены, который может распространяться на висцеральные вены.
В Самсунг Медикал Центре (СМЦ) решили не ставить ограничения к трансплантации у пациентом с тромбозом воротной вены, причем с различной степени тяжести тромбоза. Были сравнены результаты трансплантаций с пациентами, у которых не было тромбозов, были тромбозы легкой степени и пациенты с тяжелой степенью тромбоза воротной вены.
Материалы и методы.
С января 2004 года по декабрь 2009 года в СМЦ было выполнено 570 трансплантаций взрослым реципиентам. 99 пациентов были исключены из исследования, поскольку это были трупные трансплантации, а остальные 471 были включены в исследования. Этим 471 пациентам выполнена трансплантация правой доли печени от живого донора.
Пациенты, которым обнаружили ТВВ интраоперационно были включены в группу ТВВ. Пациенты, у которых не было организованных тромбов в воротной вене, были исключены из исследования.
ТВВ классифицировали по четырем стадиям. Использовалась классификация Йердел.
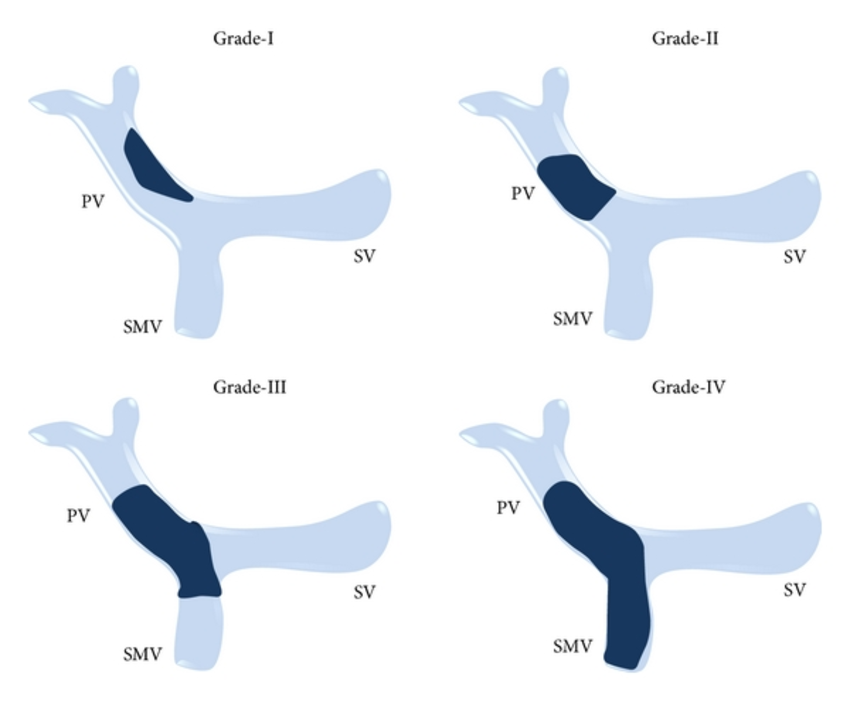
Рис. 1. Классификация Йердел (Yerdel) тромбозов воротной вены.
Технические особенности модифицированной эверсионной тромбэктомии.
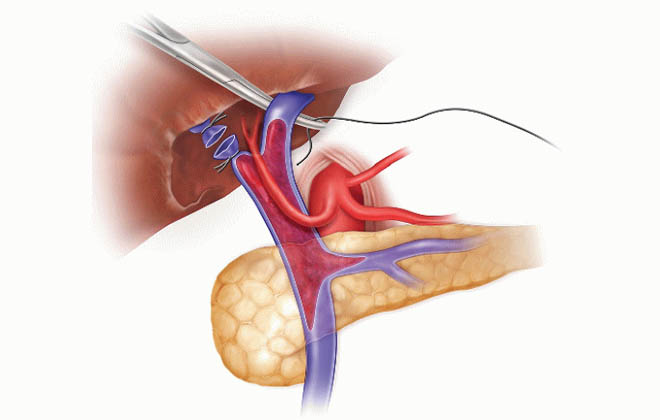
Эверсионная тромбэктомия выполнялась с некоторыми важными особенностями. Во первых, для того, чтобы максимально скелетировать воротную вену, соединительную ткань вокруг воротной вены рассекали как можно ниже, до верхнего края поджелудочной железы. Затем, вместо того, чтобы накладывать сосудистый зажим на воротную вену с целью контроля кровотока, средний палец оператора используется для прижатия воротной вены напротив поджелудочной железы, чтобы оценить кровоток пальпаторно. Эти технические особенности помогают хирургу выделить зону тромбоза на 10 сантиметров глубже, по сравнению с методом, когда используют сосудистый зажим. Также это позволяет более прецизионно контролировать кровотечение при тромбэктомии, а еще хирург имеет возможность пальпаторно оценивать тромб внутри портальной вены, что позволяет выбрать более безопасный способ рассечения тканей при тромбэктомии. Во время тромбэктомии авторы не использовали острые инструменты, использовали изогнутый зажим Келли с тупыми кончиками, чтобы предотвратить травматизацию стенок воротной вены. Диссекция осуществлялась постепенно и циркулярно, сначала выделяется передняя часть воротной вены, затем левая часть, затем задняя, затем правая и так далее по кругу. Стенка воротной вены приподнималась вверх даже когда хирург доходил до нижней части тромба, находящийся возле бифуркации верхней брыжеечной и селезеночной вен. Авторы считают, что эта манипуляция очень важна, тк она помогает исключить подтекания крови из воротной вены в нижней части, тк использование острых инструментов может привести к перфорации стенки воротной вены и привести к массивной кровопотере (рис. 2-3). Тотальная тромбэктомия проводилась в каждом случае, но если был риск подтекания крови из воротной вены (tearing) во время тромбэктомии, и адекватный кровоток был восстановлен без выполнения полной тромбэктомии, выполнялась реконструкция воротной вены при остаточном тромбозе. Также в случаях недостаточного кровотока по воротной вене при успешной тромбэктомии, при наличии коллатеральных венозных сетей, коллатерали лигировались для усиления кровотока по воротной вене. Авторы не проводили флоуметрию портального кровотока ввиду того, что портальный кровоток не имеет широких диапазонов у одного и того же пациента.
Также все пациенты после трансплантации получали НМГ, простагландин Е1, и габексат месилат в течение 7 суток. В послеоперационном периоди кровотоки оценивались на 1, 3, 7 день при помощи УЗИ + доплеровского картирования. Если подозревали снижение скорости кровотока — выполняли КТ-ангиографию. В течение 1 недели таким пациентам давали аспирин 100 мг. Другой антикоагулянтной терапии не использовали.
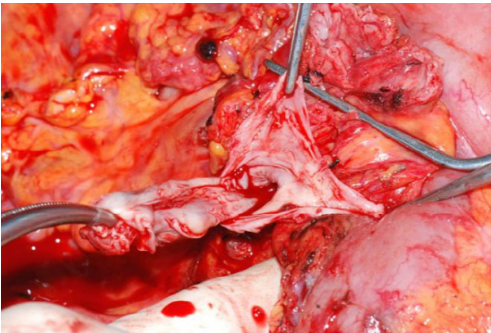
Рисунок 2. Метод выделения воротной вены.
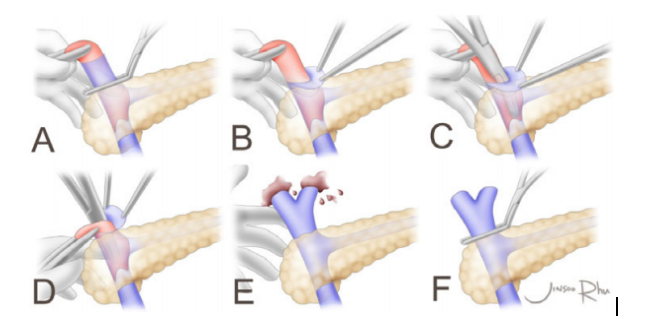
Рисунок 3. Метод выделения воротной вены.
Результаты.
У 56 пациентов выявлен ТВВ. Из них тромбоз 1 стадии выявлен у 17 пациентов, 2 стадии — у 26, 3 стадии — у 11, 4 стадии — у 2-х пациентов.
Эверсионная тромбэктомия успешно выполнена всем пациентам с четвертой стадией тромбоза. У этих пациентов реконструкция воротной вены была выполнена из криоконсервированной подвздошной вены, которая была вшита в верхнюю подвздошную вену.
Средняя скорость кровотока по воротной вене к концу операций составляла 85.4 см/сек., а скорость кровотоков была больше 20 см/сек во всех случаях. Тотальная тромбэктомия была выполнена в 72 % случаев (40 пациентов), а не полная тромбэктомия только в 15 случаях. Среди пациентов, которым выполнили неполную тромбэктомию, остаточный тромбоз исчез в 7 случаях по данным КТ. Из этого следует, что полностью редуцировать ТВВ удалось у 84% пациентов.
Осложнения воротной вены получены у 19 пациентов из 471. Осложнения разделились следующим образом: тромбоз воротной вены (8 случаев), стриктура анастомоза воротной вены (11 случаев). 5-м пациентам со стриктурой сделали баллонную ангиопластику, 4-м пациентам с тромбозами — тромбэктомию.
Обсуждения.
Согласно литературе, ТВВ можно разрешить реваскуляризацией при эверсионной тромбэктомии, причём такая реваскуляризация будет успешной в 31-95% случаев. Согласно опыту авторов, эверсионная тромбэктомия выполнялась всем пациентам с тромбозами и при этом успешность операций составила 98% случаев, но при этом использовалась модифицированная методика выделения воротной вены и тромбэктомии. Причём у всех пациентов 3 стадии тромбоза операции выполнены успешно. Авторы считают, что все тромбозы воротной вены должны разрешаться подобным способом эверсионной тромбэктомии у всех больных со степенью тромбоза ниже третьей степени.
Авторы считают, что такой успех лечения был получен в результате использования ими модифицированной техники тромбэктомии. Авторы выделяют два основных преимущества своего метода: минимальная кровопотеря и расширенный доступ при тромбэктомии. Авторы указывают на то, что количество переливаний крови и длительность операций были значительно ниже, нежели в других исследованиях. Если применять сосудистый зажим во время тромбэктомии, из-за положения зажима очень трудно достичь тромба в зоне впадения верхней брыжеечной и селезеночной вен, что крайне важно при тромбозах 3 стадии. Поэтому авторы отмечают, что лучше использовать придавливание средним пальцем, это позволит и предотвратить кровотечение, и расширить уровень тромбэктомии вплоть до зоны впадения селезеночной и верхней брыжеечной вен. Также, по мнению авторов, важно оттягивать стенку воротной вены вверх, чтобы снизить подтекание крови с ВВ, при этом выделять воротную вену нужно очень бережно и нежно. Важно, чтобы данную процедуру выполнял опытный хирург, чтобы избежать тяжелых последствий.
Несмотря на преимущества данной техники, авторы отмечают, что использование такой операционной методики у пациентов с 4-й стадией тромбоза сомнительно. В исследовании фигурируют два пациента с 4-й степенью тромбоза. Первый пациент умер на 199 день после операции из-за билиарного сепсиса и печеночной недостаточности на фоне несостоятельности портального анастомоза, а второй — на 35 день от сепсиса.
Помимо всего прочего, авторы считают весьма интересным фактом, что у некоторых пациентов, которым была выполнена субтотальная тромбэктомия, тромбы рассосались на фоне антиагрегантной терапии. Также отмечается довольно таки неплохая скорость кровотоков по воротным венам — менее 20 см/сек авторы не наблюдали.
Резюмируя всё вышесказанное, авторы приходят к выводу, что тромбоз воротной вены 3-й стадии не является противопоказанием для трансплантации печени от живого донора при использовании должного хирургического пособия.
Авторский коллектив: Song S, Kwon CH, Kim JM, Joh JW, Lee SK.
Перевод: Сёмаш Константин Олесьевич.
Причины возникновения тромбоза воротной вены и способы ее лечения
Тромбоз воротной вены (пилетромбоз) развивается в том случае, если внутри сосуда образуется сгусток крови, не позволяющий кровяному потоку нормально циркулировать. Из-за этого многие органы брюшной полости перестают нормально функционировать. Болезнь чаще всего диагностируется у пожилых людей, имеющих склонность к повышенной свертываемости крови.
Причины возникновения
Пилетромбоз развивается из-за непроходимости сосуда. Тромб приводит к нарушению кровообращения не только в брюшине, но и во всем организме.
К основным причинам болезни относят:
- замедленную циркуляцию крови;
- хроническое воспаление;
- новообразование;
- болезни кровеносной системы;
- сильную свертываемость крови;
- застойные явления при малоподвижном образе жизни;
- опухоли в поджелудочной железе;
- цирроз печени;
- гипотонию;
- болезни сердца;
- повреждение стенок воротной вены и сосудов, которые сообщаются с ней;
- изменение состава крови.
Часто кровеносный сосуд передавливается в период вынашивания ребенка, когда беременность многоплодная или крупноплодная.
Классификация
Болезнь классифицируют по нескольким основаниям.
- острый тромбоз — патологический процесс развивается быстро, и через 5-7 минут больной умирает в результате некроза органов ЖКТ (поджелудочной железы, желудка, кишечника, селезенки, печени);
- хронический тромбоз — растущий тромб приводит к медленному снижению кровотока в кровеносном сосуде, приводя к возникновению альтернативного пути течения крови, обходящего закупоренный участок.
- первая — воротная вена перекрыта менее чем на 50%;
- вторая — перекрыт просвет более 50%;
- третья — развивается полный венозный тромбоз.
Симптомы и диагностика патологии
При развитии тромбоза воротной вены симптомы часто остаются незамеченными, что представляет для человека большую опасность. В 30% случаев болезнь выявляется на ранней стадии, а явные признаки тромбоза развиваются на поздней стадии, когда кровеносный сосуд уже практически полностью перекрыт тромбом. В этом случае требуется незамедлительное лечение.
Проявление симптоматики венозного тромбоза:
- боль в левом подреберье или в области живота;
- упадок сил;
- низкое артериальное давление;
- рвота с частичками крови;
- отсутствие аппетита;
- тошнота;
- расширение кровеносных сосудов брюшной стенки;
- понос;
- вздутие живота, особенно по утрам.

Тромбоз воротной вены печени проявляется высокой температурой, желтухой, кровотечением в ЖКТ.
К симптомам хронического пилетромбоза относят:
- общую слабость;
- озноб;
- субфебрильную температуру тела на протяжении длительного времени;
- постоянную ноющую боль.
Методы лечения
Если был диагностирован тромбоз воротной вены, лечение нужно начинать незамедлительно. Благодаря своевременно предпринятым мерам, кровоток в брюшной полости нормализуется и предотвращается наступление неблагоприятных последствий.
Консервативное
Терапия венозного тромбоза предусматривает применение лекарственных препаратов. К ним относят:
- антикоагулянты — Аценокумарол, Бискумацетат, Гепарин, Викасол;
- тромболитики — Фибринолизин, Стрептокиназа;
- плазмозаменители для восполнения объема кровотока после кровотечения — Реоглюман, Реополиглюкин;
- глюкокортикостероиды — Дексаметазон, Преднизолон;
- диуретики — Фуросемид;
- гепатопротекторы — Гепабене;
- антибиотики (если возникли гнойные осложнения) — Цефтриаксон, Циластин;
- препараты против интоксикации — глюкоза, натрий хлорид;
- ферменты — Панкреатин, Креон.
Если медикаменты не помогли или тромбоз имеет тяжелую стадию, то прибегают к хирургическому вмешательству.
Хирургическое
Хирургические методы лечения тромбоза:
- Использование зонда Сенгстакена-Блэкмора. В желудок помещают зонд, с помощью которого нагнетается воздух и прижимаются вены к стенке пищевода. Применяют его на протяжении 48 часов.
- Склеротерапия. В вену с помощью шприца вводят склерозирующий раствор, сдавливают эту зону компрессионным бельем или высокоэластичным бинтом. Это помогает склеить варикозные кровеносные сосуды.
- Спленоренальный анастомоз. Применяют, если вена селезенки является проходимой.
- Восстановление сосуда с помощью протеза. Помещают его между верхней брыжеечной и нижней полой венами.
- Операция Таннера. Устраняют кровотечение из варикозно расширенных вен пищевода поперечным рассечением желудка, перевязкой сосудов большого и малого сальника и дальнейшим сшиванием желудка.
- Вскрытие и дренирование воспаленного участка вены, чтобы не допустить развития абсцесса.
Профилактика
Люди, которые входят в группу риска по развитию пилетромбоза, должны соблюдать меры профилактики.
- здоровое питание, которое предусматривает ограничение продуктов, вызывающих свертывание крови;
- соблюдение режима дня;
- исключение из рациона шоколада, кофеина и алкоголя;
- контроль за состоянием сердечно-сосудистой системы;
- выполнение кардиоупражнений;
- отказ от вредных привычек;
- поддержание умеренной физической нагрузки;
- чередование отдыха и физической активности.

Кроме того, нужно избегать интенсивных физических нагрузок и выполнения тяжелого физического труда, а также регулярно проходить профилактические осмотры у врача.
Осложнения и прогноз
Пилетромбоз опасен своими осложнениями. Если отсутствует развитие сосудистых коллатералей, то печень, кишечник и другие органы перестают снабжаться кровью. Это приводит к развитию ишемии, последующего некроза и следующих осложнений:
- подпочечного абсцесса;
- обширного желудочного или кишечного кровотечения;
- печеночной комы;
- абсцесса печени;
- полиорганной недостаточности;
- перитонита.
Такие осложнения нередко приводят к летальному исходу.
Кроме того, к осложнениям заболевания относят пилефлебит, при котором наблюдается гнойное расплавление тромба. Воспалительный процесс быстро распространяется на все ветви печеночной вены, способствуя образованию множественных абсцессов печени. Без экстренного применения антибиотиков и хирургического удаления гнойников осложнение приводит к летальному исходу.
Прогноз болезни неблагоприятный, если пилетромбоз вызван злокачественными опухолями или циррозом печени. Смерть наступает в результате кровотечений в желудке и кишечнике. Вероятность появления кровотечения у больных без цирроза печени в течение 2 лет составляет 0,25%, смертность — 5%. У пациентов с циррозом печени такие показатели составляют: 30% и 70%. Если тромбоз был вызван другими причинами, то прогноз выживаемости составляет 70%.
Источники: http://propechenku.ru/bolezni-pecheni/sosudistye/tromboz-vorotnoj-veny.html, http://doctorsemash.com/transplantaciya-pecheni-u-pacientov-s-trombozom-vorotnoj-veny/, http://krov.expert/zabolevaniya/tromboz-vorotnoy-veny.html

