Как долго лечится острый тромбофлебит
Детально о лечении тромбоза глубоких вен нижних конечностей
Сегодня вопрос о методике и схемах лечения больных с установленным диагнозом – тромбоз глубоких вен нижних конечностей – ставится с особой остротой. Это связано с частым развитием заболевания в активном работоспособном возрасте.
Особое беспокойство медиков вызывает инвалидность большой части больных после перенесения заболевания и последующего развития посттромботического синдрома, прогрессирования хронической венозной недостаточности, и главное – высокой угрозой гибели больных при возникновении острой легочной эмболии.
Подход к терапии
Главные задачи, которые решает активная терапия при тромбозе глубоких вен, следующие:

- предотвращение развития легочной эмболии, ишемического инсульта и инфаркт-пневмонии при оторвавшемся эмболе;
- прерывание процесс образования патологических кровяных сгустков;
- снижение показателей свертываемости крови;
- восстановление реканализации и сосудистой проходимости;
- исключение факторов образования тромбов;
- проведение профилактики посттромботического синдрома.
Консервативная терапия
Основным методом лечения острого тромботического процесса является консервативная терапия, проводимая в отделении хирургии, куда поступает больной. Пациент с кровяными густыми массами в венозном русле с момента поступления в лечебное учреждение рассматривается как потенциальный больной с риском развития легочной эмболии.
Если диагноз установлен, лечение начинают немедленно. В зависимости от тяжести симптомов, этапа заболевания оно проводится или в стационаре (на I этапе) или амбулаторно (в период стабилизации).
Режим до обследования:
 До проведения ультразвукового обследования и определения формы и локализации тромба, а также до выявления угрозы эмболии в первые 5 суток больным назначается строгий постельный режим.
До проведения ультразвукового обследования и определения формы и локализации тромба, а также до выявления угрозы эмболии в первые 5 суток больным назначается строгий постельный режим.
Одновременно требуется обязательная компрессия пораженной конечности эластическим бинтом. Для нормализации венозного оттока конец кровати приподнимают на 20° или фиксируют ногу в специальном кондукторе для иммобилизации.
Необходимость физического покоя и состояния психологического комфорта для больного в этом период обусловлены:
- угрозой отрыва плотного сгустка и быстрым переносом с кровотоком в любой орган;
- возможностью развития легочной тромбоэмболии с последующим летальным исходом.
Режим после обследования:
Больному разрешается вставать и двигаться, если в ходе ультразвукового ангиосканирования диагностируют тромбоз следующих форм:
- пристеночная форма, когда тело тромба плотно прилегает к стенке сосуда;
- окклюзивная, когда тромботические массы перекрывают просвет вены.
 Это означает, что флотация (движение) тромба в венозном русле отсутствует. Однако даже при этих условиях, если имеются боли и отечность ноги, показан постельный режим.
Это означает, что флотация (движение) тромба в венозном русле отсутствует. Однако даже при этих условиях, если имеются боли и отечность ноги, показан постельный режим.
По мере уменьшения проявлений этих симптомов пациентам разрешается активность с соблюдением бинтования конечности до паха на период до 10 дней. Этого времени обычно достаточно, чтобы угроза эмболии легочной артерии снизилась, а тромб закрепился на стенке вены. Больным для стимуляции кровотока в венах можно вставать, немного ходить.
Пациенты могут вставать и передвигаться только после проведения активной терапии и полного снятия угрозы для их жизни.
Препараты и схемы лечения
Терапия при тромбозе предусматривает, прежде всего, применение антикоагулянтов прямого действия, и в первую очередь – гепарина, который быстро снижает свертываемость крови, дезактивируя фермент тромбин, и подавляет процесс формирования новых патологических сгустков.
Гепаринотерапия в стационаре
В первую очередь больному внутривенно вводят одноразовую дозу гепарина – 5 тыс. единиц.
 Далее для введения лекарства в час используют капельницы (скорость введения до 1200 ЕД./час). В последующие дни лечения до 6 раз в сутки в область живота подкожно вводят гепарин в дозе 5 тыс. ед. Использование гепарина в чистом виде возможно только в стационаре, по причине возможных осложнений при применении его в нужной дозировке и необходимости постоянного контроля.
Далее для введения лекарства в час используют капельницы (скорость введения до 1200 ЕД./час). В последующие дни лечения до 6 раз в сутки в область живота подкожно вводят гепарин в дозе 5 тыс. ед. Использование гепарина в чистом виде возможно только в стационаре, по причине возможных осложнений при применении его в нужной дозировке и необходимости постоянного контроля.
Результативность гепаринотерапии подтверждается показателем продолжительности свертывания крови, который должен быть в 1,5 – 3 раза больше первичного показателя.
В целом адекватная терапия гепарином предусматривает суточное введение 30000 – 40000 единиц препарата. При таком лечении риск повторного тромбообразования снижается до 2 – 1.5 %.
При положительной динамике на 4 – 7 сутки в данной схеме лечения вместо обычной формы гепарина начинают применять низкомолекулярный фраксипорин в готовых шприцах, который вводят в область живота подкожно только 1– 2 раза в сутки.
Реологическая терапия
Проводится до 15 суток, направлена:
- на изменение вязкости крови и плазмы;
- на коррекцию показателей гематокрита (количества красных кровяных клеток в крови, способных переносить кислород);
- на противодействие агрегации (слипанию) эритроцитов.
 Предусматривается внутривенное или капельное введение таких препаратов, как:
Предусматривается внутривенное или капельное введение таких препаратов, как:
- Реополиглюкин (капельно, в суточной дозе 400 – 800 мл). Плазмозамещающее средство, которое приводит в норму гемодинамику, улучшает циркуляцию кровотока в сосудах, повышает объем жидкости в кровеносной системе, препятствует слипанию тромбоцитов и эритроцитов.
- Пентоксифиллин – антиагрегантный препарат, который уменьшает вязкость крови, активизирует микроциркуляцию в областях, где нарушено кровоснабжение. Лекарство вводится внутривенно или капельно с применением раствора хлорида натрия (0,9%) и продолжительностью до 180 мин.
- Никотиновая кислота, которая вводится внутримышечно 4 – 6 мл в сутки, и оказывает сосудорасширяющее и слабое антикоагулянтное действие.
Антибиотики
Лечение показано при выраженных воспалительных симптомах тромбоза глубоких вен нижних конечностей, продолжительность — 5 – 7 суток. Применяются антибиотики: ципрофлоксацин – в таблетках; цефазолин, линкомицин, цефотаксим – в форме внутримышечных инъекций.
Компрессионное белье и бинты
Эластическая компрессия входит как обязательный элемент терапии при тромбозе. Для этого используются эластические бинты, охватывающие больную конечность от пальцев до складки паха. При этом виде терапии: 
- улучшается венозный отток;
- активно развивается сеть обходных сосудов, обеспечивающих отток венозной крови вместо основной перекрытой вены (так называемые коллатерали);
- предотвращается разрушение венозных клапанов;
- увеличивается скорость движения крови по глубоким венам;
- улучшаются функции лимфодренажа.
О подборе компрессионного белья можете узнать из этой статьи.
Чем лечить: основные лекарственные средства
Антикоагулянты
Примерно на 6 – 10 сутки после начала гепаринотерапии схема лечения предусматривает переход на таблетированные антикоагулянты непрямого действия и дезагреганты – средства, не допускающие слипание тромбоцитов.
Варфарин относят к антикоагулянтам длительного применения, тормозящих синтез витамина К, который является сильным коагулянтом.
Его принимают 1 раз в сутки в определенное время. При использовании варфарина обязателен контроль показателя МНО, для определения которого анализ крови делают каждые 10 дней. Варфарин имеет достаточно много противопоказаний, поэтому применяется только после подбора врачом конкретной дозы и под строгим лабораторным контролем.
В настоящее время западными фармацевтическими компаниями проводятся исследования препаратов еще более узконаправленного антикоагулянтного действия, которые не требуют постоянной сдачи анализов. Это дает возможность применять низкомолекулярные гепарины для терапии в амбулаторных условиях.
Антиагреганты
 Ацетилсалициловая кислота, принимаемая по 50 мг в сутки, помогает удерживать вязкость крови достаточно низкой, чтобы не происходило повторное образование патологических кровяных сгустков. При проблемах с желудочно-кишечным трактом в зависимости от динамики заболевания желательно течение 4 – 8 недель принимать таблетки, покрытые оболочкой.
Ацетилсалициловая кислота, принимаемая по 50 мг в сутки, помогает удерживать вязкость крови достаточно низкой, чтобы не происходило повторное образование патологических кровяных сгустков. При проблемах с желудочно-кишечным трактом в зависимости от динамики заболевания желательно течение 4 – 8 недель принимать таблетки, покрытые оболочкой.
Рекомендуется прием средств-венотоников, способствующих повышению тонуса вен, укреплению стенок сосудов, улучшению микроциркуляции и нормализации кровотока: эскузан, детралекс, флебодиа.
Флеботоники
Результаты компрессионной терапии, которая продолжается амбулаторно, более выражены, если место воспалительного процесса смазывать специальными флеботропными мазями и гелями: Троксевазин, Венорутон, Венитан, Эскузан, Лиотон-гель, Репарил-гель. Эти средства обладают прекрасным венотонизирующим и противовоспалительным действием.
Оперативное вмешательство
Выбор терапии при тромбозе находится в прямой зависимости от степени его «эмбологенности», то есть от возможности флотирующего тромба оторваться от стенки и с током крови проникнуть в легкие, сердце или мозг, вызывая эмболию.
Оперативное лечение, как правило, показано в двух случаях:
- при флотирующем тромбе и угрозе жизни пациента;
- при сегментарной форме тромбоза и недавнем сроке образования сгустка при отсутствии у больного тяжелых патологий.
Вид оперативного вмешательства зависит от местонахождения тромба, перекрывающего сосуд. Применяют:
-
Операции по удалению кровяного сгустка или хирургическую тромбэктомию с извлечением плотных кровяных масс из вены через маленький разрез. Процедура используется только при серьезных формах заболевания, когда констатируется вероятность некроза тканей.
Однако, специалисты считают, что тромбэктомия, выполненная после 10 суток образования тромба неэффективна из-за его плотного сращения с сосудистой стенкой и разрушением клапанов.

Тромболизис – это процедура, при которой происходит рассасывание тромбов. Сосудистый хирург вводит в вену, перекрытую плотным сгустком, в который с помощью катетера поступает специальное растворяющее средство-тромболитик.
Стоит ли обращаться к народной медицине?
Лечение заболевания можно дополнить рецептами народной медицины, но только по рекомендации врача-флеболога.

-
Рыбий жир. В состав рыбьего жира входят глицериды и особые жирные кислоты, которые обладают свойствами разрушать фибрин – белок, принимающий участие в формировании тромба. Кроме того, они способствуют разжижению крови.
С целью профилактики рыбий жир пьют по 1 столовой ложке два – три раза в день. Но более рациональный способ – использование рыбьего жира в капсулах, которые не имеют неприятного запаха и гораздо удобнее в применении. Обычная доза 1 – 2 капсулы до 3 раз в день вместе с едой. Противопоказания: аллергические реакции, желчнокаменная и мочекаменная болезнь, патология щитовидной железы.
Что нельзя делать?
Не следует нарушать назначенный режим. Ранний подъем и хождение при наличии флотирующего тромба в вене нижней конечности может привести к его отрыву и стремительному развитию эмболии легких.
Недопустим прием любых лекарственных средств и травяных настоев без консультации с врачом. Прием антикоагулянтов, способность крови быстро сворачиваться и формировать сгустки накладывает на любые процедуры и прием лекарственных средств определенные ограничения.
Например, многие лекарства уменьшают эффект от варфарина или наоборот увеличивают, а значит высока вероятность кровотечений, геморрагических инсультов или наоборот — сгущения крови и повторного образования тромбов. То же самое относится к любым народным средствам лечения. Так, очень полезная крапива содержит много витамина К, и бесконтрольное питье отваров может способствовать сильному сгущению крови.
Профилактика
Необходимо учитывать, что на протяжении продолжительного периода возможны рецидивы тромбоза (от 1 года до 9 лет). По статистике через 3 года 40 – 65% больных при несоблюдении профилактики и предписанного лечения приходят к инвалидности на фоне хронической венозной недостаточности.
 В связи с этим обязательно:
В связи с этим обязательно:
- соблюдение всех медицинских назначений и приема лекарственных препаратов;
- использование компрессионного трикотажа;
- обследование на свертываемость крови на фоне приема оральных контрацептивов (для женщин репродуктивного возраста);
- регулярные лабораторные анализы на свертываемость крови МНО;
- отказ от курения;
- соблюдение правильного режима физической активности, недопустимы: длительное нахождение на ногах, сидячее положение, резкий переход от интенсивных физических нагрузок к длительной фиксации конечностей (например, после спортивных тренировок – долгая поездка в автомобиле, когда ноги практически неподвижны);
- употребление определенных продуктов (лук, яблоки, зеленый чай, апельсины, натуральное красное вино в малых дозах), в которых имеются химические вещества, помогающие предотвратить появление тромботических образований.
Основная задача современной медицины в области лечения и профилактики тромбоза глубоких вен нижних конечностей (голени, бедра или иного другого сосуда) – предотвратить или в короткие сроки приостановить развитие этого опасного заболевания, которое возникает в условиях продолжительного постельного режима у лежачих пожилых людей, у молодых женщин, принимающих контрацептивы, беременных женщин, рожениц и даже в среде учащейся молодежи, злоупотребляющих курением.
Профилактика формирования и роста кровяных сгустков в глубоких венах значительно уменьшает риск возникновения инфаркта, эмболии, инсульта, а значит, – сохраняет жизнь и здоровье.
Полезное видео
Посмотрите видео по теме, как распознать заболевание и что делать, чтобы сохранить жизнь:
Лечение острого тромбофлебита
Острый тромбофлебит поверхностных и глубоких вен нижних конечностей – сложный воспалительный процесс, который распространяется на стенки вен, повреждая их и способствуя образованию тромба.
Опасность подобного состояния заключается в нарушении кровотока, а также вероятности отрыва тромба и его продвижения по сосудистому руслу. Патология может возникнуть по ряду причин, но чаще всего она является следствием варикозной болезни сосудов.
Особенности заболевания и причины возникновения
Вены нижних конечностей – парные анатомические образования. Поверхностная и глубокая венозная сеть объединяется между собой при помощи особых клеток. Вены характеризуются присутствием клапанов, при помощи которых осуществляется движение крови. Патология может поразить любой участок сети и локализоваться в области:
- подколенной вены;
- поверхностной бедренной вены;
- подвздошно-бедренного участка;
- внутренней подвздошной вены;
- нижней полой вены.

В зависимости от расположения вен, различают поверхностный и глубокий тромбофлебит.
Острый тромбофлебит нижних конечностей начинается с зарождения воспалительного процесса в вене, с внутренней ее оболочки. После этого происходит формирование тромба. Эта форма патологии проявляется внезапно и длится около 30 дней, затем переходит в подострую стадию.
Патология возникает по следующим причинам:
- варикозное расширение вен, которое способствует изменениям в строении стенок сосудов, а также затрудняет процесс микроциркуляции, провоцируя венозный застой;
- нарушение структуры венозной стенки в результате травматического повреждения;
- патологии крови врожденного характера;
- врожденные патологии клапанов вен;
- появление злокачественных опухолей;
- инфекционное заражение, которое происходит при сепсисе, туберкулезе, эндокардите;
- переломы костей и растяжение связок нижних конечностей, неправильное восстановление после повреждений;

- период беременности, когда возрастает нагрузка на нижние конечности;
- длительный постельный режим, минимальная физическая активность;
- гиподинамия, связанная с особенностями трудовой деятельности;
- неправильное проведение хирургических операций или введение инъекций;
- период менопаузы, характеризующийся гормональной перестройкой организма;
- обезвоживание организма;
- отравление алкоголем, токсическими веществами;
- избыточный вес;
- длительный прием гормональных контрацептивов;
- нарушение водно-солевого баланса.

В группу риска входят также люди пожилого возраста.
Различие тромбофлебита и тромбоза
Тромбоз нижних конечностей, в зависимости от локализации, проявляется по-разному.Следует обратить внимание: тромбофлебит и тромбоз – разные понятия. Когда речь идет о поверхностном поражении вен, обычно используют первый названный термин.
Поражение глубоких вен известно как острый тромбоз глубоких вен нижних конечностей. Кроме того, при тромбофлебите тромбы образовываются только в деформированных венах, а при тромбозе – и в здоровых, неповрежденных.

Характерные признаки патологии
Острый тромбофлебит поверхностных вен нижних конечностей характеризуется резким проявлением симптомов. Этой форме заболевания присущи следующие проявления:
- боль в области стопы, бедра и голени;
- незначительный отек кожных покровов по ходу пораженной вены, при этом объем конечности не увеличивается;
- повышение температуры тела до показателя 39 градусов;
- появление на кожных покровах узелков в местах прохождения сосудов;
- озноб;
- движения в суставах становятся болезненными из-за воспалений в подкожной клетчатке;
- общая слабость.

На начальном этапе лимфатическая система не вовлекается в воспалительный процесс, по мере прогрессирования патологии наблюдаются лимфаденит и лимфангиит.
Если поверхностный тромбофлебит характеризуется ограниченной локализацией, то поражение распространяется на небольшой участок нижней конечности. В том случае, если имеет место мигрирующая форма патологии, на всей конечности возникает большое количество очагов поражения.
В дальнейшем патология может развиваться по одному из двух возможных сценариев:
- стабилизация процесса – в этом случае воспалительные явления купируются, процесс формирования тромба прекращается;
- развитие осложнений – происходит распространение восходящего тромбофлебита, возникает тромбоз глубоких вен.

Симптоматика
Острый тромбофлебит глубоких вен нижних конечностей проявляется в более выраженных симптомах.
Для поражения глубоких вен голени характерны следующие проявления:
- боль в пораженной области, которая имеет более интенсивный, чем при поверхностном тромбофлебите, характер. Присутствует ощущение распирания в венах;
- судороги в икроножных мышцах;
- выраженная отечность кожи;
- повышение температуры тела до 40 градусов;
- приобретение кожей синюшного оттенка, появление блеска на поверхности;
- ощущение холода в области пораженной конечности;
- болезненность в коленном и голеностопном суставе при сгибании и разгибании.

На тяжелое течение патологии указывают такие дополнительные симптомы, как боль в области поясницы, крестца и в нижнем отделе живота, а также нарастающая слабость.
Если тромбофлебит локализуется в глубоких венах бедра и таза, проявляются такие симптомы:
- болезненные ощущения в пояснице, верхней части бедра, нижних отделах живота, промежности;
- отечность кожи, синюшность;
- переход отека на область живота и промежности;
- расширение подкожных вен нижних конечностей ниже области поражения;
- увеличение объемов пораженной нижней конечности;
- сильная потливость и озноб.
Переход патологии на глубокие вены опасен развитием хронической венозной недостаточности и риском легочной эмболии – состоянием, при котором тромбом полностью или частично закупоривается легочная артерия либо ее ветви.

Осложнения
Опасность острого тромбофлебита глубоких вен заключается в осложнениях, которые он способен повлечь за собой:
- Хроническая венозная недостаточность, вследствие которой нарушается трофика. Это, в свою очередь, провоцирует появление трофических язв.
- Ишемический (гангренозный) тромбофлебит – это явление, при котором наблюдается тромбоз всех вен пораженной конечности. Патология характеризуется сильными болями, увеличением объема конечности в 2–3 раза, фиолетовой окраской кожных покровов. Наблюдается одышка, снижается артериальное давление. Ишемический тромбофлебит опасен развитием септического состояния. Иногда возникает венозная гангрена, которая неизбежно приводит к ампутации пораженной нижней конечности.

- Эмболия легочной артерии – она начинается остро, в момент улучшения состояния больного. Первые признаки – одышка, сильные боли в загрудинной области, затрудненное дыхание, обильное отделение липкого пота. Нередко произойти остановка сердца (молниеносная клиническая картина).
- Отрыв тромба или его части и мигрирование по току крови в сосуды сердца, головного мозга с последующей закупоркой.
- Развитие сепсиса – это состояние возникает в том случае, если оторвавшийся тромб является инфицированным.
Чтобы не допустить серьезных осложнений, которые могут привести к летальному исходу, важно вовремя обратиться к специалисту. При проведении диагностических мероприятий будут оценены характеристики венозного тромбоза и определена тактика лечения.
Диагностические мероприятия
Чтобы выявить тромбоз вен нижних конечностей и стадию его развития, специалисты рекомендуют пациенту пройти комплекс диагностических мероприятий, который включает в себя:
- общий анализ крови – уровень содержания в ней отдельных веществ позволяет установить наличие воспалительного процесса в венах;
- анализ на определение свертываемости крови – выявление повышенной свертывающей активности также позволяет подозревать наличие воспалительного процесса;
- ультразвуковую доплерографию сосудов нижних конечностей – с помощью этой процедуры оценивают состояние кровотока и проходимость вен, а также определяют положение тромба;
- ангиографию – во время процедуры получают изображение сосудов, что позволяет обнаружить локализацию тромбов, место закупорки артерии.

А также специалист-флеболог собирает анамнез, чтобы установить причины тромбофлебита, а также проводит визуальный осмотр пораженного участка нижней конечности.
Выбор оптимальной схемы лечения патологии зависит от ее формы.
Методы лечения заболевания поверхностных вен
Острый тромбоз вен поверхностного характера в большинстве случаев требует консервативного лечения. Хирургическое вмешательство требуется только в тех случаях, если образованный в сосуде тромб распространяется на значительную часть поверхностных вен либо попадает в просвет глубоких сосудов.
Определяя схему лечения, специалист руководствуется данными относительно расположения тромбоза, состояния венозных сосудов, пораженных воспалительным процессом, а также характера заболевания.

Цели лечения при тромбозе поверхностных вен заключаются в следующем:
- предупреждение перехода воспалительного процесса на глубокие вены нижних конечностей;
- снижение риска осложнений, которые вызывают отрыв и миграция тромба;
- устранение воспаления;
- устранение риска повышенного тромбообразования.
Терапия включает в себя прием следующих препаратов:
- препаратов для улучшения микроциркуляции и свойств крови (Флекситал, Трентал);
- противовоспалительных средств (Ибупрофен, Реопирин);
- медикаментоввенотонизирующего действия (Детралекс, Венорутон);
- антикоагулянтов при определении риска отрыва тромба (Гепарин, Варфарин);
- фибринолитических средств, которые позволяют растворить остро возникший тромб (Трипсин, Фибринолизин).

А также при консервативном лечении поверхностного тромбофлебита вен используют антикоагулянты местного действия в форме мазей и гелей (Лиотон, Гепариновая мазь). Такие средства воздействуют непосредственно на пораженную вену, не оказывая системного эффекта.
Еще один метод – ношение компрессионного чулка или тугое бинтование эластичным бинтом.
Альтернативные методы
В периоды ремиссии допустимо проведение физиотерапевтических процедур: это облучение ультрафиолетовыми лучами, использование инфракрасного излучения, прием лечебных ванн, наложение парафиновых аппликаций.
Операции на пораженном участке проводятся только в том случае, когда методы консервативной терапии не дают результата – воспаление и тромбы не уменьшаются. Варианты хирургического лечения поверхностного тромбофлебита – перевязка, склеротерапия или полное удаление пораженной вены.

Лечение тромбофлебита при поражении глубоких вен
При подозрении на поражение тромбозом глубоких вен пациента немедленно госпитализируют. В этом случае требуется проведение следующих процедур:
- тромболизис – внутривенное введение фермента, который способен растворить тромб. Лекарственное средство равномерно распределяется по кругу кровообращения, достигая места, где произошла закупорка сгустком. С помощью тромболизиса растворяют тромбы в венах и артериях. Достоинство этой манипуляции – возможность растворить сгусток большого размера. Тем не менее тромболизис имеет ряд противопоказаний и возможных осложнений, которые обязательно учитываются специалистом в каждом конкретном случае;
- тромбоэктомия – хирургическая операция, целью выполнения которой является вырезание тромба с последующим его удалением из сосудистой системы. Ее выполнение предупреждает развитие легочной тромбоэболии. При помощи тромбоэктомии происходит восстановление кровотока, общее состояние больного улучшается. После операции пациенту назначают курс консервативного лечения, а также ношение компрессионных чулок;
- установка кава-фильтра – Кава-фильтр представляет собой металлическое устройство для «улавливания» флотирующих тромбов, идущих с потоком крови. Это позволяет предотвратить закупоривание сосудов тромботическими массами. Фильтр имплантируют в просвет нижней полой вены, которая является главным магистральным сосудом, через венозный сосуд.

При обнаружении острого тромбофлебита лечение должно быть своевременным, во избежание наиболее негативных последствий для здоровья пациента.
Рекомендации
После окончания терапии больному рекомендуется заниматься лечебной гимнастикой, носить компрессионные чулки, делать специальные упражнения для борьбы с застоем крови в венах.
Не стоит переходить на постельный режим: наоборот, дозированная ходьба снизит вероятность дальнейшего развития тромбоза или рецидива. В то же время стоит избегать излишней нагрузки на стопы.
При отдыхе пациент должен держать нижние конечности в приподнятом положении.
Чтобы болезнь не прогрессировала, следует обратить особое внимание на рацион. Необходимо употреблять больше свежих фруктов и овощей – они содержат клетчатку, из которой синтезируются особые волокна, укрепляющие стенки вен.

Не рекомендовано употреблять острую или содержащую большое количество соли еду: она способствует задержке жидкости, что увеличивает объем крови и создает дополнительную нагрузку на сосуды.
Важно отказаться от вредных привычек – курения и употребления алкогольных напитков. Присутствие лишнего веса также негативно сказывается на здоровье пациента, поэтому стоит снизить его, чтобы облегчить нагрузку на ноги.
Пациентам, которые прошли курс лечения от тромбофлебита, нельзя посещать баню, сауну, делать массаж, проходить любые процедуры, связанные с тепловым воздействием на тело, находиться под солнечными лучами.
Обувь и одежда должны быть максимально удобными, чтобы область конечности не была сжата чересчур сильно.
При остром тромбофлебите поверхностных вен существует высокий риск перехода воспалительного процесса на глубокие вены, а это чревато отрывом тромба, закупоркой артерий, гангреной и последующей ампутацией нижней конечности. Необходимо беречь подкожные вены нижних конечностей.
Как долго лечится острый тромбофлебит
В лечении тромбофлебита глубоких вен антикоагулянты заняли основное место. По данным многих статистик, благодаря применению антикоагулянтов значительно снизился процент смертельных эмболии, наряду с сокращением сроков лечения тромбофлебитов.
Преследуя профилактические цели, антикоагулянты назначают не только тогда, когда диагностирован флеботромбоз, но и тем послеоперационным больным, у которых можно лишь подозревать тромбоз.
Аллен с соавторами наряду с лечением антикоагулянтами рекомендует на всю конечность в первые дни накладывать горячие влажные повязки, внутрь — анальгезирующие средства, а через 3 дня начать активные движения каждые полчаса пальцами и голеностопными суставами, часто менять положение больной конечности. После того как в течение 4 дней удерживается нормальная температура и исчезает пальпаторная болезненность в скарповском треугольнике и по ходу вен, прекращают влажные повязки.
По затихании флебитического процесса, которое, по наблюдениям автора, наступает через 10—18 дней, больному разрешают вставать и ходить. Аллен возражает против вставания в первые дни заболевания, подчеркивая, что при глубоких тромбофлебитах надо применять те же общие принципы, что и при лечении любого воспалительного процесса.
Сравнивая сроки стационарного лечения глубокого тромбофлебита у 85 больных, из которых 50 лечились прежними методами со строгим постельным режимом и 35 — бутадионом (или пирабутолом), бинтованием ноги эластическими бинтами и ранней ходьбой, Л. Г. Фишман отмечает снижение койко-дня почти наполовину и быстрое улучшение самочувствия уже после первой инъекции пирабутола.
Наряду с препаратами из группы фенилбутадиона Л. Г. Фишман в комплексе лечения глубоких тромбофлебитов применяет новокаиновую поясничную блокаду или капельное введение 0,25% раствора новокаина внутримышечно, внутривенно или в виде свечей (0,05 г новокаина, 0,005 г экстракта белладонны с маслом-какао) через 3—3,5 часа, назначая на длительный срок витамины (аскорбиновую и никотиновую кислоты).
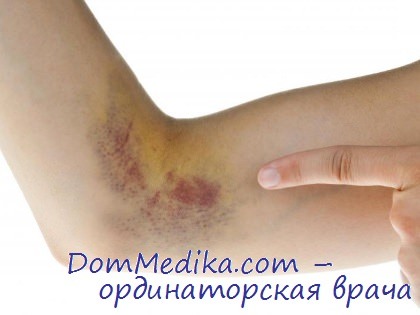
Хирургическое вмешательство (тромбэктомия, лигатура вены) может оказаться действенным лишь в сочетании с лечением антикоагулянтами, и в первую очередь гепарином.
При «синем флебите» (болезнь Грегуара) Оливье рекомендует новокаинизацию поясничных симпатических узлов, прием внутрь успокаивающих средств, медленное вливание 1 % раствора прокаина в количестве 20 мл, капельное введение гепарина, при отеке — приподнятое положение конечности, активные движения стопой. Если состояние в течение ближайших дней не улучшается, показана операция — обнажение бедренной вены и отсасывание тромба, периартериальная симпатэктомия для устранения артериального спазма.
Подводя итог современным данным о лечении тромбофлебитов глубоких вен, можно считать основным лечением антикоагулянты, ранние движения, компрессионная повязка.
При лечении на дому также показана компрессионная повязка с первых дней, анальгетики и антикоагулянты (под систематическим контролем крови), ранняя ходьба, чередуемая с постельным режимом. В некоторых случаях можно считать оправданным и масляные повязки по Вишневскому, которые целесообразно тоже фиксировать эластическим финтом с равномерным сдавленней всей конечности.
При лечении тромбофлебитов необходимо назначение витаминов, особенно в зимние и весенние месяцы, когда в пище снижается витаминный баланс. В литературе встречаются возражения против применения при тромбофлебитах аскорбиновой кислоты, ссылаясь на сообщения о повышении свертываемости крови под ее влиянием, однако эти сообщения мало убедительны. Мы не могли ни разу отметить увеличения свертываемости или появления тромбов у больных, получавших витамины, даже в тех случаях, когда у них перед лечением показатели протромбинового индекса были повышены.
Кроме того, важно принимать меры к нормализации функции кишечника, особенно при наклонности к запору, назначать соответствующую диету (при ожирении— уменьшение мучных блюд, жирной пищи и т. д.). Наряду с движениями больной конечности целесообразно рекомендовать дыхательную гимнастику в положении лежа.
При назначении симптоматических средств в связи с сопутствующими заболеваниями необходимо учитывать влияние их на кровь. Б. Е. Вотчал предостерегает от энергичней терапии стероидными гормонами, особенно при обильном диурезе, вызванном применением мочегонных, поскольку в таких случаях возникает угроза усиления тромбообразования. Применение медикаментозных средств, особенно новых, требует детального ознакомления с особенностями их действия и возможной совместимости с другими средствами.
Оливье подчеркивает, что для правильного использования антикоагулянтов необходимо быть знакомым с теми изменениями свертываемости крови, которые наступают при эмболии. Он ссылается на исследования Бомон и Ланнерж (Beaument, Lenerge), установивших при эмболии три фазы состояния свертывающей системы крови:
1) фаза сильно повышенной свертываемости в течение 1—2 суток;
2) фаза умеренно пониженной свертываемости — от 5 до 6 дней;
3) фаза относительно повышенной свертываемости, которая длится до восстановления нормального времени свертывания. Эта закономерность отмечена и Такатсом (Takats).
Исходя из этих данных, Оливье рекомендует вначале непрерывную внутривенную гепаринизацию (капельное введение гепарина в растворе глюкозы) при систематическом контроле крови, а через 3—4 дня — прерывистое вливание гепарина или назначение тромексана.
Источники: http://oserdce.com/sosudy/trombozy/lechenie-glubokix-ven.html, http://serdechka.ru/sosudy/tromboflebit/ostryj.html, http://dommedika.com/xirurgia/sroki_lechenia_tromboflebita.html




