Как распознать тромбофлебит глубоких вен
Совет 1: Как распознать тромб

- Как распознать тромб
- Как предотвратить тромбообразование
- Симптомы и лечение тромбоза глубоких вен нижних конечностей

- признаки тромба
Совет 2: Что такое тромб в ноге?

Довольно часто встречается такое заболевание, как тромбоз вен ног. При нём вены закупориваются, и кровь не может свободно перемещаться по ним. Из-за нарушения оттока крови происходит её застой с отёком и посинением кожи в том месте, где образовался тромб в ноге. Тромбоз может в случае отрыва от венозной стенки привести к закупорке просвета легочной артерии. В этом случае возникает опасное заболевание – тромбоэмболия.
Воспаление вены также может привести к закупорке вен тромбом. Тогда возникает тромбофлебит. Основные признаки тромба в ноге: отёчность, болезненные ощущения, повышение температуры тела пациента. Часто тромбофлебит является следствием варикозного расширения вен на ногах. Диагностика наличия тромбоза проводится на основании симптомов и проведения ультразвукового исследования вен, а также флебографии, МРТ.
Тромбофлебит, при котором образуется тромб в ноге, лечат при помощи лекарственных препаратов и средств, которые способны снизить сворачиваемость крови. Если заболевание не лечить, то оторвавшийся тромб в ноге может попасть в сердце и кровеносные сосуды, что на практике зачастую приводит к различным тяжёлым осложнениям, вплоть до внезапной смерти.
Причин образования тромбов несколько. Тромбоз возникает, если, например, человек не двигается на протяжении трех дней и более (к примеру, после операции) либо обездвижен надолго (например, парализованные пациенты при долгом отсутствии движения). Также к повышению вязкости крови может привести длительное обезвоживание организма. К нему могут привести недостаток питья в жаркую погоду, получение ожогов, различные инфекционные заболевания. Нарушение свертывания крови может возникать из-за наличия онкологических заболеваний различных органов. Иногда оно может быть врожденным, то есть приобретенным в утробе матери.
Для предупреждения формирования тромбоза нужно исключить основные факторы риска. Если имеется несколько факторов риска, то в этом случае врач должен назначить определенный комплекс лекарств и методов, которые будут препятствовать развитию тромбоза.
Среди факторов риска можно выделить следующие: старческий возраст, избыточный вес, наличие опухолей различного характера, длительное отсутствие движения в ногах на протяжении трех и более дней, длительные поездки, авиаперелеты на дальние расстояния, беременность и недавние роды, болезни и нарушения работы сердечно-сосудистой системы.
Иногда тромбоз может протекать бессимптомно либо проявляться сразу рядом признаков. Это может быть отек в нижней трети ноги (икроножная область), боль при движении, особенно при сгибании стопы, повышенная чувствительность кожи ноги.
Лечение тромбоза зависит от таких факторов, как причина заболевания, возраст и т.д. Если тромб надежно прикреплен к стенке вены, то назначают лекарственное лечение, а если существует риск его отрыва, проводится тромбэктомия (хирургическое удаление тромба). При наличии тромбоза больные должны соблюдать постельный режим.
Острая форма тромбоза требует немедленного хирургического вмешательства, особенно это касается пациентов с заболеваниями, которые напрямую угрожают функциональности конечностей. В остальных случаях целесообразно проводить консервативное лечение после полного обследования состояния здоровья пациента. Чем раньше начинается курс лечения, тем эффективнее результат и меньше возникает негативных последствий и осложнений после заболевания вен.
Тромбоз глубоких вен
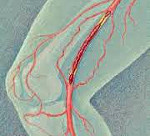
Тромбоз глубоких вен – состояние, при котором в венах образуются кровяные сгустки (тромбы), препятствующие нормальному току крови. В клинической практике тромбоз глубоких вен нижних конечностей встречается чаще, чем венозные тромбозы других локализаций. Клиническая симптоматика тромбоза глубоких вен включает распирающие боли, отечность, синюшность кожи, поверхностную гипертермию, болезненность при пальпации пораженной вены, набухание поверхностных вен. Окончательный диагноз устанавливается по данным УЗДГ вен нижних конечностей и дуплексного сканирования; для оценки микроциркуляции проводится реовазография. Лечение тромбоза глубоких вен проводится гепарином под контролем коагулограммы; при необходимости осуществляется хирургическое удаление образовавшегося тромба.
Тромбоз глубоких вен
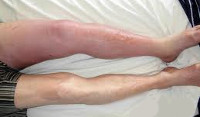
Тромбоз глубоких вен – состояние, при котором в венах образуются кровяные сгустки (тромбы), препятствующие нормальному току крови. В клинической практике тромбоз глубоких вен нижних конечностей встречается чаще, чем венозные тромбозы других локализаций.
Тромбы могут образовываться не только в глубоких, но и в поверхностных венах, однако тромбоз поверхностных вен (поверхностный тромбофлебит) редко становится источником серьезных проблем. В отличие от тромбофлебита, тромбоз глубоких вен требует неотложной медицинской помощи в связи с риском развития опасных для жизни пациента осложнений.
Причины тромбоза глубоких вен
Для развития заболевания необходимо сочетание нескольких факторов:
- повреждение внутренней выстилки венозной стенки в результате воздействия механического, химического, аллергического или инфекционного агента;
- нарушение системы свертывания крови;
- замедление тока крови.
При некоторых обстоятельствах вязкость крови увеличивается. Если на стенках вены есть препятствия для нормального тока крови, увеличивается риск образования тромбов. Мелкий тромб, образующийся на венозной стенке, вызывает воспаление и дальнейшее повреждение стенки вены, которое становится причиной образования других тромбов.
Возникновению тромбоза глубоких вен способствуют застойные явления в венах нижних конечностей. Причиной застоя становится неподвижность или малоподвижность человека в течение долгого времени.
Пусковые факторы при тромбозе глубоких вен:
- травма, операция, чрезмерное физическое напряжение;
- инфекционное заболевание;
- длительная неподвижность при состояниях после хирургического вмешательства, неврологических и терапевтических заболеваниях;
- период после родов;
- прием пероральных гормональных контрацептивов;
- злокачественные опухоли (особенно – рак желудка, легких и поджелудочной железы);
- ДВС-синдром.
Риск развития заболевания увеличивается при продолжительном неподвижном положении с опущенными вниз ногами. Так, на Западе существуют термины «синдром экономического класса» и «телевизионный тромбофлебит». В первом случае речь идет о людях, у которых тромбоз глубоких вен развился после длительного перелета. Во втором – о пожилых пациентах, у которых заболевание появилось после долгого сидения перед телевизором. И в том и в другом случае пусковым фактором стало длительное пребывание в позе сидя с согнутыми ногами, при котором создаются препятствия нормальному венозному оттоку.
Возврат крови по венам в значительной степени обеспечивается сокращением мышц. После операций и при некоторых хронических заболеваниях пациент долгое время остается практически неподвижным. В результате в нижних конечностях развиваются застойные явления, приводящие к тромбозу глубоких вен.
При приеме оральных контрацептивов, болезнях крови, злокачественных опухолях тромбоз в значительной степени обусловлен гиперкоагуляцией (повышенной свертываемостью крови). В отдельных случаях нарушение кровотока в глубоких венах может свидетельствовать о болезни Бюргера (облитерирующем тромбангиите аллергического генеза).
Как правило, тромбоз глубоких вен развивается в области нижних конечностей. Однако, иногда наблюдаются и тромбозы глубоких вен в области рук, которые возникают при воздействии следующих пусковых факторов:
- катетеризация вен верхних конечностей. Катетер, находящийся в вене длительное время, вызывает раздражение венозной стенки и приводит к образованию тромба;
- имплантированный кардиофибриллятор или электрокардиостимулятор;
- злокачественное новообразование в области вены;
- чрезмерная нагрузка на верхние конечности у спортсменов (бейсболистов, пловцов, тяжелоатлетов). Заболевание развивается из-за сдавления глубоких вен верхних конечностей натренированными мышцами плечевого пояса.
Симптомы тромбоза глубоких вен
Симптомы зависят от локализации тромба. Примерно в половине случаев кровь через систему коммуникантных вен оттекает в подкожные вены, кровоток частично восстанавливается, и тромбоз глубоких вен протекает бессимптомно. У остальных больных наблюдается один или несколько следующих симптомов в различных сочетаниях:
- — распирающие боли в пораженной конечности;
- — боль при пальпации, усиливающаяся по ходу вены, в которой образовался тромб;
- — отеки;
- — местная гипертермия;
- — синюшность кожных покровов пораженной конечности;
- — набухшие поверхностные вены.
О перенесенном тромбозе могут свидетельствовать развитые венозные коллатерали в нижней части живота, в области тазобедренных суставов, бедра и голени.
Осложнения тромбоза глубоких вен
Исходом тромбоза глубоких вен может стать хроническая венозная недостаточность, в результате которой развиваются отеки нижних конечностей и нарушения трофики (липодерматосклероз, экзема, трофические язвы).
Самым опасным осложнением тромбоза глубоких вен является тромбоэмболия легочной артерии. Оторвавшиеся кусочки тромбов вместе с током крови двигаются в легкие, попадают в легочную артерию и вызывают ее эмболию (закупорку). Нарушение кровотока в легочной артерии приводит к развитию острой дыхательной и сердечной недостаточности и может стать причиной смерти пациента. В случае, когда кусочком тромба закупоривается мелкая ветвь легочной артерии, развивается инфаркт легкого.
Диагностика тромбоза глубоких вен
Современная флебология располагает хорошей технической базой для проведения оценки венозного кровотока и диагностики тромбоза глубоких вен. Как правило, диагноз устанавливает флеболог. Он проводит жгутовые пробы (эластическое бинтование ног по специальной методике), в том числе – маршевую пробу, при которой на ногу больного от пальцев до паха накладывается эластический бинт. Затем пациент некоторое время ходит. Распирающие боли и не спавшиеся после проведения пробы подкожные вены указывают на тромбоз.
Для оценки кровотока в глубоких венах применяется флебография, дуплексное сканирование и УЗДГ вен нижних конечностей и радионуклидное сканирование. Оценка состояния микроциркуляции проводится по данным реовазографии нижних конечностей.
Лечение тромбоза глубоких вен
В связи с риском развития опасных осложнений больные с тромбозом глубоких вен обязательно госпитализируются. Назначается строгий постельный режим. Пораженной конечности придают возвышенное положение. Чтобы предотвратить образование новых тромбов, пациенту назначают гепарин (обычно – в течение недели). Затем больного переводят на «мягкие» антикоагулянты (варфарин). Курс лечения варфарином продолжается 6 месяцев. Для контроля за состоянием системы свертываемости крови пациенту периодически проводится коагулограмма.
Тромболитические препараты эффективны только на ранних стадиях формирования тромба. В поздние сроки тромболитическая терапия опасна из-за возможной фрагментации тромба и развития тромбоэмболии легочной артерии. При выраженных нарушениях кровообращения в конечности показана тромбэктомия.
Профилактика тромбоза глубоких вен
Мероприятия, направленные на предупреждение тромбоза глубоких вен, заключаются в исключении факторов риска, использовании эластических чулок, ранней двигательной активности пациентов в послеоперационном периоде. В ряде случаев после операции назначают малые дозы ацетилсалициловой кислоты и гепарина, уменьшающих свертываемость крови.
Как определить тромбофлебит?
Актуальность проблемы лечения пациентов с тромбофлебитами связана с тем, что это заболевание развивается преимущественно среди трудоспособного населения и часто приводит к инвалидности. В наши дни – это заболевание не щадит ни молодежь, ни стариков, возрастной диапазон пораженных этим недугом, колеблется от 18 до 90 лет.
Название тромбофлебит переводится с греческого как: Thrombos – сгусток крови, phlebos – вена, а окончание -itis означает наличие воспаления; «воспаление сгустка крови в вене». То есть, воспаление венозной стенки с закупоркой сгустком крови (тромбом) венозного протока.
Классификация тромбозов
Тромбозы классифицируют по таким категориям:
- По этиологии (причине образования): застойные, травматические, инфекционные, септические, аллергические.
- По характеру протекания заболевания: острые, рецидивирующие, мигрирующие.
- По течению заболевания: легкая форма, средне-тяжелая и тяжелая форма.
- По месту локализации: тромбофлебиты голени, стопы или бедра.
- По глубине поражения: поверхностные и глубокие (тромбофлебит глубоких вен нижних конечностей).
Согласно статистике тромбофлебит поверхностных вен нижних конечностей выявляется у 20% населения. Более 50% госпитализированных с диагнозом тромбофлебит имеют в анамнезе наличие варикозного расширения вен. Болезнь в 2 раза чаще поражает женщин. У женщин детородного возраста (20-40 лет) заболевание часто начинается после родов и выкидышей.
Учеными выявлена взаимосвязь между группой крови и образованием тромбов у женщин. Дамы с первой группой крови менее предрасположены к закупорке сосудов. У женщин со 2-ой и 3-ей группами крови, риск образования тромбов почти в 2 раза выше, чем у обладательниц 1-ой группы. Прием гормональных контрацептивов, которые повышают свертываемость крови, увеличивает этот риск в 3 раза.
Процесс тромбообразования происходит при взаимодействии всех этих факторов. В зависимости от преобладающей причины тромбозы подразделяются на флеботромбозы и тромбофлебиты. При тромбофлебите главным фактором образования тромба является травматическое поражение сосудистой стенки вены, активизирующее процесс свертываемости крови.
Механизм образования тромбов заключается в следующем: воспаление внутренней оболочки сосуда в организме человека воспринимается как повреждающий фактор, в ответ на который кровь внутри сосуда начинает свертываться. Вены более подвержены этому процессу, так как скорость циркуляции крови в них ниже, чем в артериях. В результате образующиеся сгустки крови сужают сосудистый просвет и препятствуют нормальному оттоку венозной крови.
Основные причины тромбообразования в венах:
- изменения и повреждения стенки вены,
- повышение свертываемости крови,
- замедление циркуляции крови.
Согласно мнению ученых-медиков заболевание тромбофлебит – это ответная реакция стенки сосуда на воздействие раздражителей инфекционного, аллергического или опухолевого происхождения, которые проникают в стенку сосуда с током лимфы. Поэтому место образования тромба часто расположено вблизи крупных лимфатических узлов, например, в паховой области или под коленом.
Факторы, провоцирующие заболевание:
- беременность и роды,
- варикозное расширение вен,
- различные травмы костей и мягких тканей (особенно травмы нижних конечностей),
- оперативные вмешательства (органы брюшной полости, гинекология, ортопедия, онкология и др.),
- катетеризация вен и введение в вены растворов, раздражающих венозные стенки,
- инфекционные заболевания (грипп, туберкулез, пневмония, брюшной тиф, сепсис),
- аутоиммунные факторы (ревматоидный артрит),
- онкологические заболевания (карцинома желудка, матки, предстательной железы, рак легких),
- прием некоторых лекарственных веществ: (витамин К, антибиотики, гормоны и др.),
- чрезмерные физические нагрузки.
Симптомы и признаки
Клиника развития тромбофлебита зависит от места локализации в организме патологического процесса, его обширности, срока течения болезни, а также от того, насколько сильно поражены воспалением окружающие вену ткани. Чаще всего тромбофлебиту подвержены поверхностные вены нижних конечностей голени и бедра. Восходящий тромбофлебит в области бедра считается наиболее опасным.
Обычно болезнь развивается по следующему сценарию. По ходу пораженной вены возникает острая боль и наблюдается местное повышение температуры, в процесс вовлекаются окружающие ткани: развивается резкое покраснение кожи, прощупывается болезненное уплотнение, конечность отекает. Чем протяженнее зона образования тромба, тем ярче выражен болевой синдром в конечности, поэтому больной ограничивает ее подвижность.
Общее самочувствие заболевшего ухудшается: появляется слабость, повышается температура, ощущается озноб и недомогание, вызванное воспалительной реакцией организма. В дальнейшем, конечность может увеличиться в размере и посинеть. Клиническая картина тромбофлебита довольно типичная и не вызывает затруднений для диагностики.
Характерные признаки тромбофлебита:
- вены, расширенные варикозом, спадаются, когда больной поднимает пораженную конечность;
- резкая распирающая боль пронзает конечность при ее опускании.
Варианты развития тромбофлебита:
Обычно болезнь развивается раньше, чем появляются ее видимые проявления на коже и в тканях. Возможны два варианта развития тромбофлебита;
- Благоприятный вариант: процесс в ходе проведенного лечения стабилизируется, образование тромбов прекращается, воспаление проходит, и начинается так называемый процесс организации тромба. Но полного излечения больного от тромбофлебита не происходит, так как остаются признаки, усугубляющие хроническую венозную недостаточность конечности.
- Неблагоприятный прогноз: осложнения в виде восходящего тромбоза, а также переход тромбофлебита на глубокие вены голени и бедра. А также развитие эмболии легочной артерии.
Тромб, находящийся в вене, постоянно увеличивается в размерах (скорость нарастания может достигать 20 см в сутки), его начало может быть расположено в венах голени, а конец — в средней части туловища. Такой сгусток крови считается нестабильным, так как его верхушка в любой момент может оторваться и с током крови попасть в легкие. Закупорка легких заканчивается тромбоэмболией легочной артерии, которая часто приводит к смерти пациента.
Возможные осложнения болезни:
- Переход поверхностного тромбофлебита на глубокие вены.
- Воспаления гнойного характера (абсцессы, флегмоны).
- Распространение патологического процесса на тазовые вены.
- Хроническая венозная недостаточность, отягощенная язвами голени.
- Отрыв тромба от стенки сосуда.
- Легочная тромбоэмболия.
Таким образом, определить, есть ли у вас признаки тромбофлебита или другие проблемы с венами нижних конечностей, можно по следующим характерным симптомам: боли в мышцах конечности, резко усиливающиеся при сгибании, а также отечность, покраснение и повышение температуры пораженной тромбозом конечности.
Самостоятельная постановка диагноза нежелательна, поэтому в любом случае необходимо обратиться за консультацией к врачу-флебологу, чтобы определить тип заболевания и способы его лечения.
Больные с острым течением болезни подлежат госпитализации. В зависимости от показаний выбирается оперативное или консервативное лечение. Консервативная терапия применяется местно для уменьшения воспалительного процесса и ограничения тромботического процесса. Хирургическое вмешательство, как радикальный метод, выполняется или сразу, или через 3-7 дней после консервативного лечения.
Источники: http://www.kakprosto.ru/kak-69942-kak-raspoznat-tromb, http://www.krasotaimedicina.ru/diseases/zabolevanija_phlebology/thrombosis, http://wmedik.ru/zabolevaniya/kak-opredelit-tromboflebit.html


