Как ставят диагноз тромбофлебит
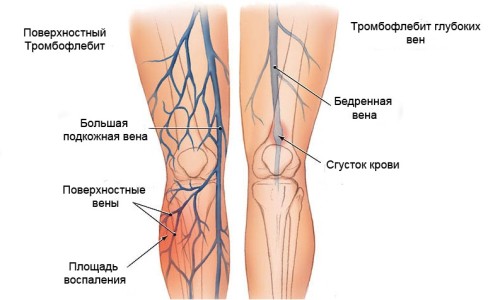
Тромбофлебит

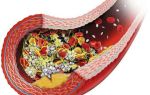
Тромбофлебит — воспалительный процесс во внутренней венозной стенке с формированием тромба. Характеризуется уплотнением и покраснением по ходу расширенной вены, резкой болезненностью, отеком, повышением местной и общей температуры тела. При распространении тромбофлебита на глубокие вены возможно возникновение такого грозного осложнения как ТЭЛА. Диагностировать тромбофлебит помогают характерные клинические симптомы, данные ультразвукового ангиосканирования, УЗДГ вен, реовазографии. Консервативное лечение тромбофлебита направлено на предупреждение его распространения и рассасывание образовавшегося тромба. Современное хирургическое лечение позволяет удалить пораженную вену вместе с тромботическими массами.
Тромбофлебит
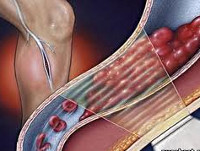
Тромбофлебит — воспалительный процесс во внутренней венозной стенке с формированием тромба. Характеризуется уплотнением и покраснением по ходу расширенной вены, резкой болезненностью, отеком, повышением местной и общей температуры тела. В большинстве случаев требует оперативного лечения ввиду высокой вероятности развития грозных последствий: септических осложнений, отрыва тромба, ведущего к тромбозу глубоких вен или тромбоэмболии ветвей легочной артерии.
Тромбофлебит может протекать остро или хронически. Если в период манифестации острого тромбофлебита пациент не получал адекватного лечения, велика вероятность того, что болезнь примет хронический рецидивирующий характер. Нередко острый тромбофлебит переходит в хронический даже при своевременной адекватной терапии. По характеру патологического процесса выделяют негнойный и гнойный тромбофлебит.
Причины тромбофлебита
При определенных условиях тромбофлебит может развиться в венах любой локализации, однако, чаще всего патологический процесс возникает в сосудах нижних конечностей. Как правило, тромбофлебит поражает варикозно расширенные поверхностные вены. Примерно в 10% случаев в процесс, наряду с поверхностными, вовлекаются глубокие вены.
В развитии тромбофлебитов различной локализации имеет значение целый ряд факторов: изменение состава крови и повышение ее свертываемости, замедление кровотока, повреждение венозной стенки любого генеза (травмы, заболевания, эндокринные и нейротрофические расстройства).
Существует опасность развития тромбофлебита при следующих заболеваниях и состояниях:
- варикозное расширение вен;
- местные гнойные процессы;
- посттромбофлебитическая болезнь;
- хронические заболевания сердечно-сосудистой системы;
- некоторые болезни крови;
- состояния после хирургических вмешательств и медабортов;
- послеродовый период;
- травмы;
- онкологические заболевания;
- длительная катетеризация вен;
- общие инфекционные заболевания.
Симптомы тромбофлебита
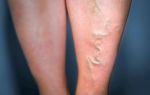
Острый тромбофлебит поверхностных вен чаще всего локализуется в варикозно расширенных венах верхней трети голеней и нижней трети бедер. Примерно в 95% случаев поражается ствол большой подкожной вены и ее притоки. Пациент жалуется на острую тянущую боль по ходу пораженной вены, усиливающуюся при ходьбе. Возможно повышение температуры до 37,5-38°С. Отмечается гиперемия в виде полос. При пальпации тромбированной вены определяется местное повышение температуры, уплотненный болезненный тяж.
Острый тромбофлебит поверхностных вен может развиваться в двух направлениях. При благоприятном течении явления тромбофлебита постепенно исчезают (выздоровление наступает в срок от 10 дней до 3 и более месяцев). У большинства больных просвет вены в последующем восстанавливается, у некоторых пациентов исходом становится полная облитерация поврежденного сосуда.
Возможен неблагоприятный вариант развития заболевания. В этом случае процесс захватывает глубокие вены или распространяется проксимально (восходящий тромбофлебит). Опасность тромбоза глубоких вен увеличивается при варикозной болезни, сопровождающейся клапанной недостаточностью перфорантных вен (сосудов, соединяющих глубокие и поверхностные вены).
При распространении процесса на глубокие вены развивается тромбофлебит глубоких вен (флеботромбоз), клиническая симптоматика которого зависит от локализации тромба. В ряде случаев флеботромбоз протекает бессимптомно. Следует учитывать, что тромбофлебит глубоких вен – серьезное заболевание, представляющее опасность для жизни больного. Самым грозным осложнением флеботромбоза является тромбоэмболия легочной артерии. Исходом заболевания может стать хроническая венозная недостаточность.
Острый поверхностный и глубокий тромбофлебит нижних конечностей, как правило, возникает у больных с варикозным расширением вен. Варикозная болезнь обычно поражает обе конечности. При любом варианте развития тромбофлебита возможно образование тромбов в глубоких и поверхностных венах второй нижней конечности. Поэтому при выборе тактики лечения необходимо иметь полные данные о состоянии венозной системы обеих нижних конечностей. Хронический тромбофлебит является исходом острого процесса (переход острой формы в хроническую отмечается у 60% больных), склонен к длительному рецидивирующему течению.
Диагностика тромбофлебита
Клинические проявления тромбофлебита определяются локализацией тромба, распространенностью патологического процесса, длительностью заболевания и выраженностью воспаления окружающих мягких тканей. При определении протяженности тромба во время внешнего осмотра за его конечную точку следует принимать границу болезненности вены, а не окончание плотного тяжа по ходу пораженного сосуда.
Проводятся инструментальные исследования (реовазография, ультразвуковое ангиосканирование, УЗДГ вен нижних конечностей), при помощи которых устанавливают характер, локализацию и протяженность тромба, определяют состояние венозной стенки и степень сохранности просвета тромбированной вены.
Лечение тромбофлебита
Консервативная терапия тромбофлебита проводится флебологом при возникновении процесса в ранее здоровых венах, при ограниченном поражении поверхностных сосудов стопы и голени. Местно применяют УВЧ и повязки с гепариновой мазью. Пациентам назначают противовоспалительные препараты и средства, способствующие уменьшению застоя в венах (троксерутин, дигидроэргокристин, гидроксиэтилрутозид). При выраженном местном воспалении рекомендована антибиотикотерапия. Показано эластичное бинтование пораженной конечности.
Поверхностный восходящий тромбофлебит, поражающий большую и малую подкожные вены, является показанием к госпитализации в связи с угрозой дальнейшего распространения и вовлечения в процесс глубоких вен. Больного переводят на постельный режим (4-5 сут.), конечности придают возвышенное положение. В ранние сроки для растворения тромба применяют препараты фибринолитического действия (химотрипсин, трипсин, урокиназу, стрептокиназу, фибринолизин). Назначают противовоспалительные препараты, антикоагулянты, флеботоники, местно – гепаринсодержащие гели и мази.
При наличии противопоказаний к антикоагулянтам (язвы, свежие раны, геморрагические диатезы, болезни печени и почек, открытые формы туберкулеза) рекомендуется гирудотерапия (лечение пиявками). Для улучшения коллатерального кровообращения и уменьшения болевого синдрома применяется новокаиновая поясничная блокада по Вишневскому. Выраженная гипертермия и подозрение на гнойный тромбофлебит являются показанием к антибиотикотерапии.
Вопреки распространенному мнению, больным тромбофлебитом поверхностных вен не следует долго соблюдать постельный режим. Мышечные сокращения способствуют усилению кровотока в глубоких венах, уменьшая тем самым вероятность образования тромбов. На время двигательной активности пациенту рекомендуют пользоваться эластичным бинтом для фиксации тромба в поверхностной вене.
Современная флебология успешно применяет новые малотравматичные техники хирургического лечения. Благодаря этому в последнее время большинство клиницистов отдает предпочтение оперативным методикам лечения острого поверхностного тромбофлебита бедра и голени. Раннее хирургическое вмешательство исключает дальнейшее распространение процесса через коммуникантные вены на систему глубоких вен, сокращает сроки лечения и предупреждает переход заболевания в хроническую форму.
Экстренное оперативное лечение показано при остром восходящем тромбофлебите вен голени и при первичной локализации тромба в области поверхностных вен бедра, поскольку в этих случаях увеличивается опасность развития тромбофлебита глубоких вен. При септическом тромбофлебите проводится операция Троянова-Тренделенбурга.
В отдаленном периоде больным, перенесшим острый тромбофлебит, рекомендовано курортное лечение с применением сероводородных и радоновых ванн. Лечение обострения хронического поверхностного тромбофлебита проводится аналогично терапии острого процесса. На санаторно-курортное лечение пациентов с хроническим тромбофлебитом следует направлять только при отсутствии трофических расстройств и признаков обострения.
Профилактика тромбофлебита
Необходимо своевременно лечить хронические заболевания вен. Больным, которые в прошлом перенесли тромбофлебит, следует постоянно пользоваться средствами эластической компрессии, ограничить количество животных жиров в рационе, употреблять в пищу продукты с высоким содержанием рутина и аскорбиновой кислоты (ягоды, фрукты, овощи). Для профилактики рецидивов 2-3 раза в год назначается курсовое лечение, включающее в себя прием флебопротекторов и физиотерапевтические процедуры (лечение токами и переменными магнитными полями).
Как определить тромбофлебит?
Актуальность проблемы лечения пациентов с тромбофлебитами связана с тем, что это заболевание развивается преимущественно среди трудоспособного населения и часто приводит к инвалидности. В наши дни – это заболевание не щадит ни молодежь, ни стариков, возрастной диапазон пораженных этим недугом, колеблется от 18 до 90 лет.
Название тромбофлебит переводится с греческого как: Thrombos – сгусток крови, phlebos – вена, а окончание -itis означает наличие воспаления; «воспаление сгустка крови в вене». То есть, воспаление венозной стенки с закупоркой сгустком крови (тромбом) венозного протока.
Классификация тромбозов
Тромбозы классифицируют по таким категориям:
- По этиологии (причине образования): застойные, травматические, инфекционные, септические, аллергические.
- По характеру протекания заболевания: острые, рецидивирующие, мигрирующие.
- По течению заболевания: легкая форма, средне-тяжелая и тяжелая форма.
- По месту локализации: тромбофлебиты голени, стопы или бедра.
- По глубине поражения: поверхностные и глубокие (тромбофлебит глубоких вен нижних конечностей).
Согласно статистике тромбофлебит поверхностных вен нижних конечностей выявляется у 20% населения. Более 50% госпитализированных с диагнозом тромбофлебит имеют в анамнезе наличие варикозного расширения вен. Болезнь в 2 раза чаще поражает женщин. У женщин детородного возраста (20-40 лет) заболевание часто начинается после родов и выкидышей.
Учеными выявлена взаимосвязь между группой крови и образованием тромбов у женщин. Дамы с первой группой крови менее предрасположены к закупорке сосудов. У женщин со 2-ой и 3-ей группами крови, риск образования тромбов почти в 2 раза выше, чем у обладательниц 1-ой группы. Прием гормональных контрацептивов, которые повышают свертываемость крови, увеличивает этот риск в 3 раза.
Процесс тромбообразования происходит при взаимодействии всех этих факторов. В зависимости от преобладающей причины тромбозы подразделяются на флеботромбозы и тромбофлебиты. При тромбофлебите главным фактором образования тромба является травматическое поражение сосудистой стенки вены, активизирующее процесс свертываемости крови.
Механизм образования тромбов заключается в следующем: воспаление внутренней оболочки сосуда в организме человека воспринимается как повреждающий фактор, в ответ на который кровь внутри сосуда начинает свертываться. Вены более подвержены этому процессу, так как скорость циркуляции крови в них ниже, чем в артериях. В результате образующиеся сгустки крови сужают сосудистый просвет и препятствуют нормальному оттоку венозной крови.
Основные причины тромбообразования в венах:
- изменения и повреждения стенки вены,
- повышение свертываемости крови,
- замедление циркуляции крови.
Согласно мнению ученых-медиков заболевание тромбофлебит – это ответная реакция стенки сосуда на воздействие раздражителей инфекционного, аллергического или опухолевого происхождения, которые проникают в стенку сосуда с током лимфы. Поэтому место образования тромба часто расположено вблизи крупных лимфатических узлов, например, в паховой области или под коленом.
Факторы, провоцирующие заболевание:
- беременность и роды,
- варикозное расширение вен,
- различные травмы костей и мягких тканей (особенно травмы нижних конечностей),
- оперативные вмешательства (органы брюшной полости, гинекология, ортопедия, онкология и др.),
- катетеризация вен и введение в вены растворов, раздражающих венозные стенки,
- инфекционные заболевания (грипп, туберкулез, пневмония, брюшной тиф, сепсис),
- аутоиммунные факторы (ревматоидный артрит),
- онкологические заболевания (карцинома желудка, матки, предстательной железы, рак легких),
- прием некоторых лекарственных веществ: (витамин К, антибиотики, гормоны и др.),
- чрезмерные физические нагрузки.
Симптомы и признаки
Клиника развития тромбофлебита зависит от места локализации в организме патологического процесса, его обширности, срока течения болезни, а также от того, насколько сильно поражены воспалением окружающие вену ткани. Чаще всего тромбофлебиту подвержены поверхностные вены нижних конечностей голени и бедра. Восходящий тромбофлебит в области бедра считается наиболее опасным.
Обычно болезнь развивается по следующему сценарию. По ходу пораженной вены возникает острая боль и наблюдается местное повышение температуры, в процесс вовлекаются окружающие ткани: развивается резкое покраснение кожи, прощупывается болезненное уплотнение, конечность отекает. Чем протяженнее зона образования тромба, тем ярче выражен болевой синдром в конечности, поэтому больной ограничивает ее подвижность.
Общее самочувствие заболевшего ухудшается: появляется слабость, повышается температура, ощущается озноб и недомогание, вызванное воспалительной реакцией организма. В дальнейшем, конечность может увеличиться в размере и посинеть. Клиническая картина тромбофлебита довольно типичная и не вызывает затруднений для диагностики.
Характерные признаки тромбофлебита:
- вены, расширенные варикозом, спадаются, когда больной поднимает пораженную конечность;
- резкая распирающая боль пронзает конечность при ее опускании.
Варианты развития тромбофлебита:
Обычно болезнь развивается раньше, чем появляются ее видимые проявления на коже и в тканях. Возможны два варианта развития тромбофлебита;
- Благоприятный вариант: процесс в ходе проведенного лечения стабилизируется, образование тромбов прекращается, воспаление проходит, и начинается так называемый процесс организации тромба. Но полного излечения больного от тромбофлебита не происходит, так как остаются признаки, усугубляющие хроническую венозную недостаточность конечности.
- Неблагоприятный прогноз: осложнения в виде восходящего тромбоза, а также переход тромбофлебита на глубокие вены голени и бедра. А также развитие эмболии легочной артерии.
Тромб, находящийся в вене, постоянно увеличивается в размерах (скорость нарастания может достигать 20 см в сутки), его начало может быть расположено в венах голени, а конец — в средней части туловища. Такой сгусток крови считается нестабильным, так как его верхушка в любой момент может оторваться и с током крови попасть в легкие. Закупорка легких заканчивается тромбоэмболией легочной артерии, которая часто приводит к смерти пациента.
Возможные осложнения болезни:
- Переход поверхностного тромбофлебита на глубокие вены.
- Воспаления гнойного характера (абсцессы, флегмоны).
- Распространение патологического процесса на тазовые вены.
- Хроническая венозная недостаточность, отягощенная язвами голени.
- Отрыв тромба от стенки сосуда.
- Легочная тромбоэмболия.
Таким образом, определить, есть ли у вас признаки тромбофлебита или другие проблемы с венами нижних конечностей, можно по следующим характерным симптомам: боли в мышцах конечности, резко усиливающиеся при сгибании, а также отечность, покраснение и повышение температуры пораженной тромбозом конечности.
Самостоятельная постановка диагноза нежелательна, поэтому в любом случае необходимо обратиться за консультацией к врачу-флебологу, чтобы определить тип заболевания и способы его лечения.
Больные с острым течением болезни подлежат госпитализации. В зависимости от показаний выбирается оперативное или консервативное лечение. Консервативная терапия применяется местно для уменьшения воспалительного процесса и ограничения тромботического процесса. Хирургическое вмешательство, как радикальный метод, выполняется или сразу, или через 3-7 дней после консервативного лечения.
Тромбофлебит – симптомы и лечение
 Тромбофлебит – это воспалительный процесс стенок венозных сосудов с образованием в просвете тромба. Чаще всего данное заболевание диагностируется в сосудах нижних конечностей, но есть случаи выявления тромбофлебита в венах верхних конечностей, шеи и грудной клетки. Именно тромбофлебитом врачи называют развившуюся патологию поверхностных вен нижних конечностей, если же воспалительный процесс и образование тромбов протекает в глубоких венах, то такое состояние классифицируется как флеботромбоз, а врачи и вовсе называют его тромбозом.
Тромбофлебит – это воспалительный процесс стенок венозных сосудов с образованием в просвете тромба. Чаще всего данное заболевание диагностируется в сосудах нижних конечностей, но есть случаи выявления тромбофлебита в венах верхних конечностей, шеи и грудной клетки. Именно тромбофлебитом врачи называют развившуюся патологию поверхностных вен нижних конечностей, если же воспалительный процесс и образование тромбов протекает в глубоких венах, то такое состояние классифицируется как флеботромбоз, а врачи и вовсе называют его тромбозом.
Причины развития тромбофлебита
 Существует несколько состояний, которые могут привести к развитию рассматриваемого заболевания – все они тщательно исследованы учеными и врачами. К таковым причинам относятся:
Существует несколько состояний, которые могут привести к развитию рассматриваемого заболевания – все они тщательно исследованы учеными и врачами. К таковым причинам относятся:
- любой воспалительный процесс в сосудах – он может быть местным или общим;
- генетическая склонность, наследственная предрасположенность к образованию тромбов – коагулопатия/тромбофилическое состояние;
- варикозное расширение вен – следствием этого заболевания может стать замедление скорости движения крови по сосудам;
- повреждение стенки венозного сосуда – это может произойти даже из-за незначительного воздействия на вену (например, при установке катетера).
 Кроме явных причин тромбофлебита, врачи выделяют и факторы риска – речь идет об определенных группах людей. К таким факторам относятся:
Кроме явных причин тромбофлебита, врачи выделяют и факторы риска – речь идет об определенных группах людей. К таким факторам относятся:
- вынужденный постельный режим в течение длительного времени – например, в период реабилитации после перенесенного оперативного вмешательства;
- инсульт;
- ожирение;
- злокачественные опухоли, лечение онкологии лучевой и/или химиотерапией;
- беременность;
- гинекологические операции, в том числе и искусственное прерывание беременности;
- употребление длительное время гормональных контрацептивов;
- обезвоживание.
Если имеется хотя бы один из перечисленных факторов, то во избежание развития рассматриваемого заболевания будет логично обратиться за консультацией к специалисту – врачи сделают назначения по поводу профилактики тромбофлебита.
Симптомы тромбофлебита
Признаки тромбофлеблита всегда ярко выражены и причиняют сильный дискомфорт пациентам – неудивительно, что обращаются больные за медицинской помощью на ранней стадии развития рассматриваемого заболевания. Но пациенты уточняют, что при развитии характерного воспаления вен поверхностных симптомы будут приобретать интенсивную окраску постепенно. Основные симптомы тромбофлебита:
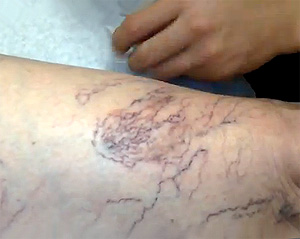 боль в местах локализации воспалительного процесса;
боль в местах локализации воспалительного процесса;- отек конечности;
- повышение температуры тела;
- по ходу пораженной вены появляется покраснение и уплотнение кожных покровов.
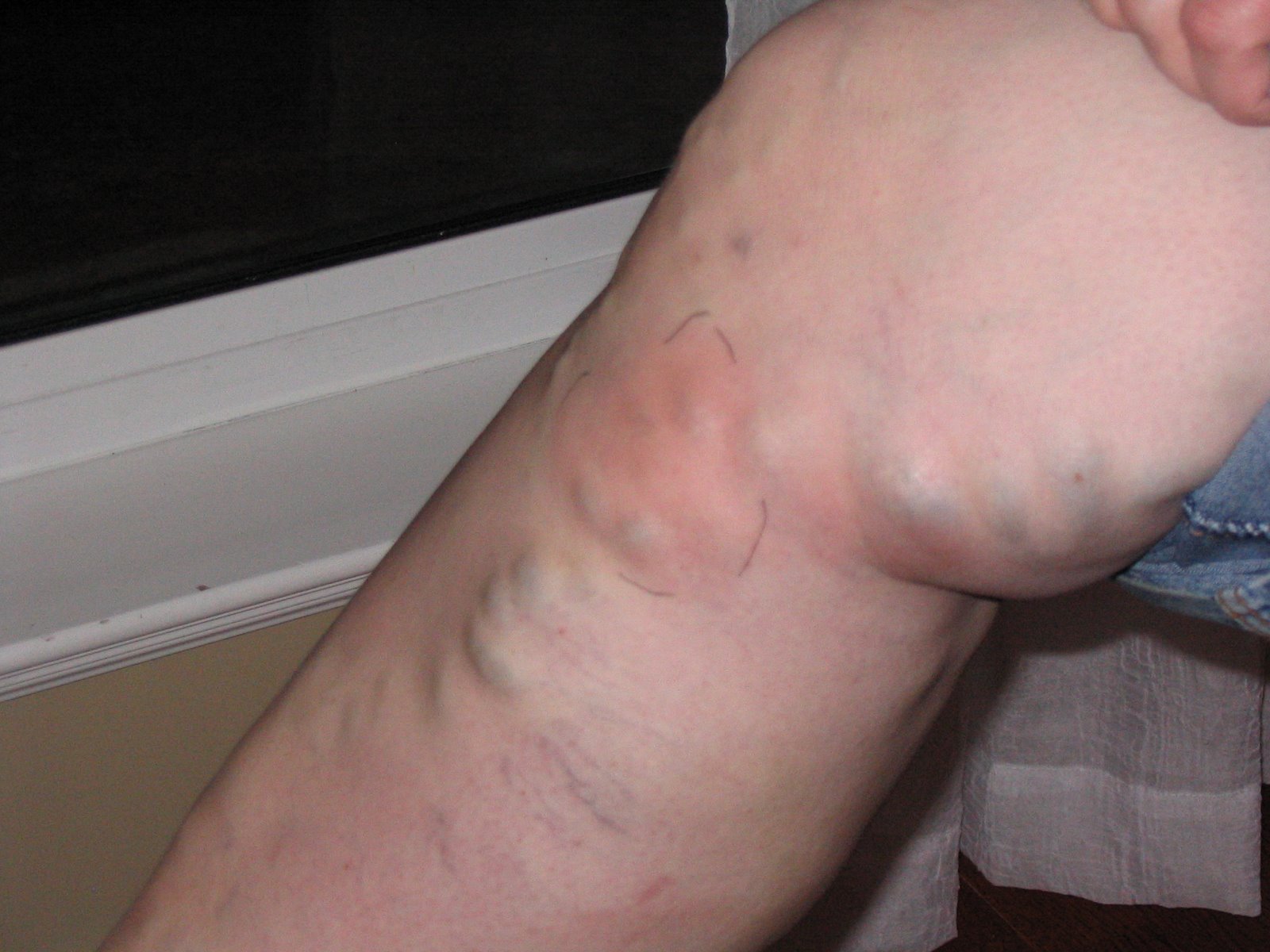 Если же развивается тромбоз глубоких вен, то первым признаком патологии станет отечность больной конечности. Но в этом случае пациент может длительное время не ощущать никакого дискомфорта, не обращаться за помощью к врачу – это приводит к высокой вероятности развития осложнений тромбофлебита. Обратите внимание: если тромбофлебит уже диагностирован и на фоне привычных симптомов (отечность и боли) появилась внезапно повышенная температура тела, одышка, учащенное сердцебиение и повышение артериального давления, то следует немедленно вызвать на дом бригаду «Скорой помощи». Подобное состояние означает резкое ухудшение состояния больного сосуда, а риск отрыва тромба увеличивается в разы.
Если же развивается тромбоз глубоких вен, то первым признаком патологии станет отечность больной конечности. Но в этом случае пациент может длительное время не ощущать никакого дискомфорта, не обращаться за помощью к врачу – это приводит к высокой вероятности развития осложнений тромбофлебита. Обратите внимание: если тромбофлебит уже диагностирован и на фоне привычных симптомов (отечность и боли) появилась внезапно повышенная температура тела, одышка, учащенное сердцебиение и повышение артериального давления, то следует немедленно вызвать на дом бригаду «Скорой помощи». Подобное состояние означает резкое ухудшение состояния больного сосуда, а риск отрыва тромба увеличивается в разы.
Диагностика тромбофлебита
Не существует какой-то одной, определенной, схемы диагностирования рассматриваемого заболевания. Дело в том, что врач после первичного осмотра пациента либо сразу же ставит диагноз, либо подбирает что-то одно из нижеперечисленных исследований:
- Венография – изучение венозного русла с помощью введенного в сосуд контрастного вещества. Этот метод считается устаревшим, гораздо информативнее будет дуплексное ангиосканирование.
- Доплерография – ультразвуковое исследование венозных сосудов.
- Компьютерная томография – позволяет не только точно определить место сужения вены, расположения тромба, но и спрогнозировать дальнейшее развитие заболевания.
Но даже после постановки точного диагноза «тромбофлебит» больной должен будет пройти дополнительные исследования, чтобы выяснить истинную причину развития рассматриваемого заболевания. Это поможет назначить эффективное лечение и предупредить рецидивы.
Как лечить тромбофлебит
Только после постановки диагноза специалист может назначить лечение – для тромбофлебита поверхностных вен оно будет с использованием одних лекарственных препаратов, для этого же заболевания с локализацией в глубокорасположенных сосудах – других.
Как лечить тромбофлебит поверхностных вен
Обычно при постановке такого дифференциального диагноза врачи рекомендуют проводить лечение в амбулаторных условиях. Но это совершенно не означает, что больной может игнорировать назначенное лечение – это только ухудшит состояние здоровья. Рекомендации могут заключаться в следующем:
 Курс приема нестероидных противовоспалительных лекарственных препаратов – например, Ибупрофен, Диклофенак, Нимесил и другие.
Курс приема нестероидных противовоспалительных лекарственных препаратов – например, Ибупрофен, Диклофенак, Нимесил и другие.- Эффективны будут и средства местного действия – это специально разработанные мази и компрессы.
- Обязательно при диагностированном поверхностном тромбофлебите пациентам назначается ношение компрессионного белья – эластичные бинты, специально разработанный компрессионный трикотаж.
- Курс приема средств с флеботоническим действием – например, Флебодия, Вазокет, Детралекс и другие.
Тромбофлебит поверхностных вен редко нуждается в оформлении больного на стационарное лечение, а если будут неукоснительно соблюдаться назначения и рекомендации лечащего врача, то облегчение наступает быстро. Обратите внимание: если врач в ходе контрольного обследования больного определяет рост границ тромба, то это может означать только одно – прогрессирование поверхностного тромбофлебита. В таком случае показано оперативное вмешательство, которое заключается в перевязывании тромбированной вены и, при имеющейся возможности, ее удалении.
Как лечить тромбоз глубоких вен
В этом случае врачи тоже могут применять различные терапевтические методы – выбор осуществляется в индивидуальном порядке.
Медикаментозное лечение
Обязательно назначаются коагулянты – лекарственные препараты, которые способствуют разжижению крови. К таковым относятся: Гепарин, Фрагмин, Варфарин, Фраксипарин и другие. Важно: самостоятельно проводить лечение указанными лекарственными препаратами категорически запрещено! Дело в том, что неправильно рассчитанные дозы коагулянтов могут привести к тяжелым последствиям. Особенно внимательными нужно быть с препаратом Варфарином – его нужно принимать в точном соответствии с разрешенными дозировками, следить за своим самочувствием и регулярно проходить контрольное исследование крови.
Компрессионная терапия
 Обязательно при диагностировании тромбоза глубоких вен врач посоветует носить специальное компрессионное белье – это могут быть чулки, эластичные бинты, трикотажные штаны. Можно носить такое белье практически круглосуточно, но вообще-то о продолжительности ношения компрессионного белья лучше посоветоваться со специалистом.
Обязательно при диагностировании тромбоза глубоких вен врач посоветует носить специальное компрессионное белье – это могут быть чулки, эластичные бинты, трикотажные штаны. Можно носить такое белье практически круглосуточно, но вообще-то о продолжительности ношения компрессионного белья лучше посоветоваться со специалистом.
Установка кава-фильтра
Это новый метод оказания помощи при тромбозе глубоких вен, который назвать полноценным лечением нельзя. Суть метода: специфический кава-фильтр имплантируется в главную вену тела пациента. Это дает возможность предотвратить произвольное перемещение оторвавшихся тромбов в нижние конечности, к легким. Кава-фильтр «работает» по принципу ловушки – он просто собирает в себе все тромбы. 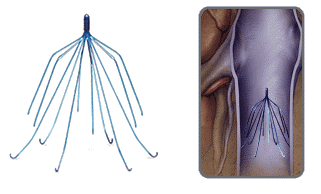 Устанавливают рассматриваемое приспособление либо навсегда, либо на 3-4 месяца – этот вопрос решать может только специалист. Процедура имплантации кава-фильтра в вену проводится с использованием местного обезболивания и время нахождения больного в лечебном учреждении сводится к минимуму.
Устанавливают рассматриваемое приспособление либо навсегда, либо на 3-4 месяца – этот вопрос решать может только специалист. Процедура имплантации кава-фильтра в вену проводится с использованием местного обезболивания и время нахождения больного в лечебном учреждении сводится к минимуму.
Операция при тромбофлебите
Объем и метод оперативного вмешательства при осложненном тромбозе глубоких вен выбирает специалист после полноценного обследования. Вообще, хирургическое лечение тромбофлебита может проводиться тремя методами:
- венозная ангиопластика;
- венозное шунтирование;
- тромбоэктомия.
Обратите внимание: если тромбоз глубоких вен диагностирован на ранней стадии развития, то врач может назначить процедуру тромболизис. Суть ее заключается в растворении тромботических масс специфическими лекарственными препаратами. Тромболизис имеет множество противопоказаний.
Тромбофлебит – лечение в домашних условиях
Кроме того, что больным нужно принимать определенные лекарственные препараты для облегчения своего состояния здоровья, нужно будет изменить свой образ жизни. И в первую очередь речь пойдет о питании – оно должно быть рациональным и полноценным.
Питание при рассматриваемом заболевании должно быть полноценным – в меню обязательно нужно вводить овощи и фрукты, цельнозерновой хлеб, злаки и орехи. Есть ряд продуктов, которые обязательно нужно включать в рацион – они делают кровь более жидкой. К таковым относятся:
Обязательно нужно употреблять витаминные комплексы, в составе которых имеются кальций и магний, витамины В6, А, С и Е. Очень полезным станет льняное масло.
Общие рекомендации
Обязательно нужно изменить свой привычный образ жизни – от того, насколько полно это удастся сделать, будет зависеть и конечный результат прохождения лечения от тромбофлебита. Общие рекомендации врачей сводятся к следующему:
- Во время отдыха и ночного сна ноги должны находиться в приподнятом положении – это обеспечит отток крови от нижних конечностей, предотвратит застойные явления в сосудах нижних конечностей.
- Категорически нельзя больным с рассматриваемым заболеванием посещать бани и сауны. Впрочем, перегрев также вреден, как и переохлаждение.
- Нужно избегать длительного стояния или сидения – такие статистические однообразные позы могут привести к ухудшению состояния здоровья.
- Регулярные занятия физкультурой – как минимум утренняя зарядка и прогулки пешком, как максимум – занятия в тренажерном зале.
- Категорически запрещено поднимать тяжести.
 Существует немало средств и из категории «народная медицина» — различные примочки, ванночки и компрессы. Можно верить в их чудодейственную силу, можно полагаться только на официальную медицину. Но! Ни в коем случае не рекомендуется использовать народные средства лечения тромбофлебита без предварительной консультации с лечащим врачом. Если рассматриваемое заболевание диагностировано на ранней стадии, то эффективность лечения будет очень высокой. Но даже если специалисты рекомендуют провести оперативное вмешательство, отказываться не стоит – такое кардинальное лечение обычно приводит к полному восстановлению способностей полноценно жить и вести трудовую деятельность. Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории.
Существует немало средств и из категории «народная медицина» — различные примочки, ванночки и компрессы. Можно верить в их чудодейственную силу, можно полагаться только на официальную медицину. Но! Ни в коем случае не рекомендуется использовать народные средства лечения тромбофлебита без предварительной консультации с лечащим врачом. Если рассматриваемое заболевание диагностировано на ранней стадии, то эффективность лечения будет очень высокой. Но даже если специалисты рекомендуют провести оперативное вмешательство, отказываться не стоит – такое кардинальное лечение обычно приводит к полному восстановлению способностей полноценно жить и вести трудовую деятельность. Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории.
7,252 просмотров всего, 4 просмотров сегодня
Источники: http://www.krasotaimedicina.ru/diseases/zabolevanija_phlebology/thrombophlebitis, http://wmedik.ru/zabolevaniya/kak-opredelit-tromboflebit.html, http://okeydoc.ru/tromboflebit-simptomy-i-lechenie/