Окклюзионный тромбоз вен верхних конечностей
Тромбоз глубоких и поверхностных вен верхних конечностей
Этиология тромбозов
Сосудистая система играет значительную роль в процессе трансляции крови от сердца к органам посредством артерий и обратно с помощью вен. При патологии артериальных стенок независимо от причин развивается артериит. При поражении капилляров вен формируется флебит.
Усугубляет ситуацию тромбооразование в просвете вены, что ведет к ее закупорке. Подобное положение вызывает тромбофлебит. Чаще всего он случается в области нижних конечностей.
Различают тромбоз глубоких (флеботромбоз) и поверхностных вен. Анатомические и физиологические свойства рук способствуют венозной системе компенсировать передачу крови при деструкции поверхностных и глубоких сосудов.
Причинами системных нарушений кровотока верхних конечностей могут быть следующие изменения:
- неупорядоченное перемещение жидкости по кровеносному руслу или выраженное локальное торможение;
- системная патология в органах кроветворения, связанная с избыточным синтезом компонентов свертывания;
- образование мозоли после перелома ключицы или наличие атипичного шейного ребра.
Очень редко причиной тромбоза верхних конечностей становится так называемый эмбол, сформированный на другом участке кровеносной системы. Этот крупный тромб способен закупорить и поверхностные, и глубокие сосуды. Тогда кровоток резко прекращается, а признаки недуга мгновенно нарастают.

Тромбоз поверхностных вен останется поначалу незамеченным, поскольку формируется компенсаторный (коллатеральный) поток. Основные факторы, которые вызывают патологии сосудов, свойственных поверхностным капиллярам, следующие:
- нарушение целостности стенки органов в результате введения уколов, катетеризации;
- аллергические реакции на лекарства;
- укусы насекомых;
- повреждение вен вследствие проведения операции или травмирования.
Все перечисленные явления могут стать причиной развития закупорок и поверхностных вен нижних конечностей. Тромбоз глубоких вен может быть обусловлен сепсисом, флегмоной, остеомиелитом, длительной иммобилизацией при переломах. Существует также множество факторов, провоцирующих формирование тромбов. К ним относятся наследственность, онкология, гиподинамия, дегидратация при инфицировании, ожирение.
Характерные признаки заболевания
Нарушение кровоснабжения поверхностных капилляров нижних и верхних конечностей видно невооруженным взглядом. Его особенностями являются патологические шнуровидные уплотнения по руслу сосудов с синюшным или красноватым оттенком. Человек ощущает некоторое недомогание, температура тела повышается незначительно (в пределах субфебрильных значений).
Нарушение целостности стенок поверхностных вен верхних конечностей, симптомы которого нарастают в течение нескольких суток, иногда вызывают гнойные осложнения. При своевременном лечении воспаление стихает, и в течение 10 дней система полностью восстанавливается.
Тромбоз глубоких вен характеризуется ярко выраженной клинической симптоматикой. Основные признаки патологии:
- сильные отеки;
- болевой синдром;
- заметный рисунок расширенных сосудов;
- высокая температура;
- расстройство функции поврежденной конечности;
- интоксикация.
Подобный набор симптомов является серьезным поводом к немедленному обращению за медицинской помощью. Случается, что очаг тромбофлебита с поверхностных сосудов переходит на глубокое поражение. Это явление угрожает жизни больного, поскольку возрастает вероятность отрыва и попадания тромба в артерию легочной системы.
Особенно это касается поверхностных вен нижних конечностей, где давление крови выше. Мигрирующий тромбофлебит описан при заражениях, когда самопроизвольно формируются небольшие тромбы, закрывающие просвет капилляров. В результате прощупываются мелкие узлы, вызывающие боль, раздражение кожи и ее покраснение.
Тромбоз подключичной вены формируется на фоне больших физических усилий. Возникающая боль имеет распирающую и пульсирующую форму и способна распространяться на верх груди, спины, ключицы и сустав плеча. Невралгические симптомы, сопровождающие тромбоз верхних конечностей, очень разнообразны. Пациент ощущает покалывание и жжение, развиваются сухожильные рефлексы и ограничения двигательных возможностей.
Поражение подключичной вены не имеет выраженных клинических признаков, но превалируют невралгические симптомы с атрофией мышечной ткани. Отечность и венозный рисунок со временем уменьшаются благодаря включению в работу компенсаторного механизма кровообращения.
Диагностика и лечение
Для назначения эффективного лечения поверхностных вен нижних конечностей и рук проводится диагностирование. Оно включает процедуры:
- сбор клинических данных;
- оценку развития деструкции и степени деформации венозного русла;
- проведение рентгенографии, МРТ, доплер-исследование.
Ведущим методом устранения закупорки вен верхних конечностей является консервативное воздействие на недуг. Основная задача — это восстановление пораженного участка сосуда и кровотока. Для этого используют флавоноиды, которые улучшают обмен веществ сосудистой поверхности, обезболивают и снимают воспаление. Гепарин назначают для активного разрушения тромба. Оперативное вмешательство необходимо в случае появления угрозы омертвения тканей, когда отсутствует не только венозное, но и артериальное кровоснабжение.
Терапия закупорки подключичной вены менее сложна, чем при заболевании сосудов ног. Постельный режим тут необязателен, главное — это обездвиживание руки в приподнятом положении.
Терапия поверхностных вен не может проводиться без использования мазей, утреннего эластичного бинтования, физиотерапевтического воздействия в форме электрофореза и УВЧ.
Очень важен режим питания и приема жидкости. Ее необходимо в сутки пить не менее 2 л, что снижает плотность крови и уменьшает вероятность тромбообразования.
11.5. Тромбозы и эмболии артерий верхних конечностей
Острая ишемия верхних конечностей наиболее часто наблюдается при тромбозах и эмболиях магистральных артерий. Как известно, верхние конечности по сравнению с нижними имеют наиболее развитую коллатеральную сеть, а на пальцах более развитые артериовенозные соустья. Несмотря на это, при развитии тромбоза или эмболии возникает острая ишемия верхних конечностей. Исключением может быть возникновение тромбоза или эмболии на месте длительно существующего стеноза артерии, когда имеются хорошо развитые коллатерали.
Этиология и патогенез. Наиболее частым источником эмболии артерий верхней конечности является эмболия из полости аневризмы сердца или левого предсердия при мерцательной аритмии. Наличие мерцательной аритмии на фоне ревматического митрального стеноза повышает риск эмболии в 17 раз. Источником эмболии также может быть аневризма подключичной или подмышечной артерии [Hobson R.W., 1973; Bergquist D., 1983]. При незаращении овального отверстия, встречающемся более чем у 20 % людей, следует учесть возможность перекрестной эмболии при флеботромбозах.
Крайне редким источником эмболии может быть миксома предсердия. Возникновение тромбоза у ряда больных связано с пункцией или катетеризацией артерии, например во время проведения ангиографического исследования. По данным H.I.Mach-leder (1988), тромбоз подмышечной артерии после катетеризации встречается в 0,9—1,4 % случаев.
Травма сосудов верхних конечностей в результате ушиба или сдавления также может быть причиной острого тромбоза. По данным различных авторов, частота тромбозов магистральных артерий травматического происхождения колеблется от 15 до 25 % случаев [Комаров И.А., 1983; Евсте-феев Л.К., 1995; Гаибов А.Д., 1996].
Закупорка мелких артерий относится к редким формам тромбоза. Она возникает при первичных изменениях крови (появление холодовых агглютининов, криоглобулинемия, эссенциальная тромбофилия), в связи с увеличением числа тромбоцитов и повышением свертываемости крови.
Тромбоз или эмболия могут возникнуть при инфекционных заболеваниях (сыпной тиф, сепсис, грипп).
Длительное сдавление подключичной артерии у больных с синдромом выхода из грудной клетки также может явиться причиной тромбоза подключичной артерии.
Клиническая картина тромбоза и эмболии артерий верхних конечностей характеризуется внезапным появлением интенсивных болей, похолоданием, нарушением чувствительности, реже судорогами конечности. При тяжелой ишемии развиваются контрактура и гангрена конечности. Исчезновение пульсации артерий является основным признаком тромбоза или эмболии артерий, что позволяет определить уровень тромбоза.
Острые тромбозы вен верхних конечностей могут быть причиной рефлекторного артериального спазма. В отличие от артериальной эмболии при венозном тромбозе конечность теплая, цианотичная.
Диагностика тромбоза и эмболии в основном основывается на клинической картине и данных физикаль-ного осмотра (пальпации и аускультации артерий).
Пульсацию определяют в четырех точках конечности — в подмышечной ямке, локтевом сгибе и дистальных отделах предплечья, где наиболее поверхностно расположены лучевая и локтевая артерии.
При пальпации над- и подключичных областей можно выявить патологические образования, которые могут являться причинами сдавления подключичной артерии или источником эмболии (аневризма подключичной артерии, шейное ребро).
Инструментальная диагностика. Сегментарное определение пульсации с измерением давления на конечности позволяет установить уровень окклюзии, а УЗИ сердца, ЭКГ существенно помогают выявить причину возникновения эмболии. В диагностике источника тромбоэмболии транспищеводная эхокардиография является более чувствительным методом по сравнению с обычной ЭхоКГ.
При необходимости более точной диагностики выполняют ангиографию. Предпочтение отдается селективной ангиографии верхней конечности по методике Сельдингера. При полной обтурации сосуда на ангиограммах определяется четкий обрыв тени сосуда и хорошо видна верхняя тень эмбола. При неполной закупорке артерии эмбол прослеживается в виде овального или округлого образования, обтекаемого контрастным веществом. В ряде случаев на снимках плохо контрастируются ладонные и пальцевые артерии в связи со спазмом артерий на введение контрастного вещества. Это состояние необходимо дифференцировать от артериальной окклюзии как крупных, так и мелких артерий.
Важная роль отводится дуплексному сканированию (ДС) артерий, при котором удается определить уровень тромбоза артерии.
Лабораторные методы исследования дополняют и уточняют диагноз. В частности, повышенное содержание тромбоцитов и повышение свертываемости крови характерны для эссенциальной тромбофилии.
Лечение. Тромбозы и эмболии артерий верхних конечностей являются ситуациями, требующими от хирурга неотложных вмешательств. Для сохранения конечности требуется восстановление кровотока в течение ближайших часов от момента окклюзии артерии. При окклюзии вследствие предшествующего тяжелого стеноза шансы на сохранение конечности выше ввиду наличия развитой коллатеральной сети.
При эмболиях окклюзирующий субстрат, как правило, располагается в бифуркации плечевой артерии, поэтому операцию начинают с выделения именно этого участка артерии. Кожный разрез производят в локтевой ямке на 2—3 см ниже сгиба, рассекают фасцию и выделяют бифуркацию плечевой артерии. После системной гепаринизации (5000 ЕД на 70 кг массы тела больного) выполняют поперечный разрез плечевой артерии выше места тромбоза. Катетером Фогарти производят эмбол экто-мию из дистального и при необходимости проксимального русла до получения хорошего ретроградного и антеградного кровотока. Ушивание артериотомического отверстия производят в поперечном направлении с помощью атравматической нити (7/0 или 6/0) отдельными узловыми швами.
Если эмболэктомия произведена до развития необратимых изменений, то вероятность сохранения конечности высока.
При острой закупорке артерии, даже при отсутствии клинической картины, предпочтение отдается ранним реконструктивным операциям. При травматических повреждениях проксимальной части подключичной артерии используется надключичный доступ. Для лучшей визуализации подключичной артерии может потребоваться резекция средней части ключицы.
Нарастающую гематому подмышечной области также необходимо ликвидировать в кратчайшие сроки, из-за опасности сдавления сосудисто-нервного пучка.
Хирургическое лечение тромбоза магистральных артерий также сводится к тромбэктомии с помощью катетера Фогарти. При необходимости возможно выполнение реконструктивных операций (резекция с протезированием, обходное шунтирование).
После любого хирургического лечения назначают антикоагулянтную терапию гепарином или низкомолекулярными гепаринами в профилактических дозировках в течении 7—10 дней. В последующем переходят на пероральные антикоагулянтные препараты, предпочтение отдается Тром-боАсс 100.
В пред- и послеоперационном периоде необходимо проводить консервативную терапию, которая включает парентеральное введение тромболи-тических, дезагрегантных, антикоа-гулянтных и спазмолитических препаратов.
Одними из наиболее распространенных тромболитических препаратов являются стрептокиназа и урокиназа, которые активируют профибриноли-зин. Суточная доза стрептокиназы 800 000-1 750 000 ЕД/сут. Дозировка урокиназы составляет от 400 000 до 800 000 ЕД/сут. Другим тромболити-ческим препаратом является фибри-нолизин. Его суточная доза — 40 000-60 000 ЕД с 12-часовым интервалом введения. Одновременно с тромболитическими препаратами назначают гепарин. Лечение проводят под строгим контролем показателей коагулограммы крови. Через 4— 5 дней после достижения клинического эффекта тромболитик отменяют, оставляя введение гепарина еще на 5—7 дней. В последующем переходят на антикоагулянты непрямого действия.
Наиболее популярным и эффективным антикоагулянтом является гепарин, который препятствует образованию тромбина, блокируя свертывание крови. Суточная доза при тромбозах составляет 30 000— 50 000 ЕД. Гепаринотерапия считается эффективной при увеличении времени свертываемости крови более чем в 2—2,5 раза по сравнению с исходной.
Передозировка гепарина чревата геморрагическим синдромом, при котором необходима нейтрализация гепарина 1 % раствором протамина сульфата, 1 мг которого нейтрализует 100 ЕД гепарина.
Лечение гепарином продолжают в течение 7—10 дней; в конце лечения (на 8—10-й день) дозу гепарина снижают в 1,5—2 раза и в последующем переходят на антикоагулянты непрямого действия — неодикумарин, синкумар, фенилин, пелентал и др.). Действие их начинается через 18—48 ч и продолжается 2—3 сут. Дозировку считают эффективной при снижении протромбинового индекса до 45— 50 %. При передозировке назначают викасол (витамин К).
Неотъемлемой частью лечения является назначение дезагрегантных препаратов — раствора реополиглю-кина в сочетании с раствором трен-тала, курантила. Лечение дезагреган-тными препаратами проводят в течение минимум 7—10 дней.
Спазмолитические средства (но-шпа, папаверин, глюкозоновокаиновая смесь и др.) вводят внутривенно.
При кардиогенном источнике эмболии, например при постоянной форме мерцательной аритмии, назначают длительную терапию антикоагулянтами для приема внутрь.
Заболевания вен и сосудов верхних конечностей и их лечение
 Тромбоз подключичной вены и окклюзии верхней полой вены, также как и постинъекционный тромбофлебит развиваются достаточно редко и на начальных стадиях протекают бессимптомно. Человек длительное время может не замечать наличия недуга, и лишь когда дадут о себе знать нестерпимые боли в руках, больные отправляются за медицинской помощью. В комплекс диагностических мероприятий помимо прочего входят ангиография и томография.
Тромбоз подключичной вены и окклюзии верхней полой вены, также как и постинъекционный тромбофлебит развиваются достаточно редко и на начальных стадиях протекают бессимптомно. Человек длительное время может не замечать наличия недуга, и лишь когда дадут о себе знать нестерпимые боли в руках, больные отправляются за медицинской помощью. В комплекс диагностических мероприятий помимо прочего входят ангиография и томография.
Диагностика заболеваний сосудов верхних конечностей: допплерография, дуплексное сканирование и другие
Заболевания сосудов верхних конечностей — это патологические состояния, для которых характерно нарушение кровотока в периферических (идущих от грудной клетки вверх, к рукам) артериях. Кровоток нарушается из-за сужения или даже закупоривания просвета этих артерий.
Заболевания сосудов верхних конечностей, как и большинство болезней, которым подвержены артерии человека, могут быть спровоцированы атеросклеротическими проявлениями.
В медицинской практике такие заболевания встречаются относительно редко. Эта форма болезни артерий, как правило, развивается и прогрессирует постепенно, в течение достаточно длительного периода. На начальных стадиях болезни пациент может и не замечать каких-либо значительных симптомов. Но по мере дальнейшего прогрессирования болезни могут отмечаться боли в руках во время даже незначительных физических нагрузок. Потеря чувствительности или онемение пальцев руки чаще всего имеет ту же самую причину.
Перед тем как приступить к лечению сосудов верхних конечностей, нужно пройти полное медицинское обследование.
Из инструментальных методов обследования используются:
- Ультразвуковая допплерография артерий верхних конечностей— неинвазивный метод диагностики заболевания сосудов (артерий или вен) с помощью ультразвука. Метод применяется с целью оценки кровотока и основан на отражении звуковых волн — ультразвук при столкновении с объектами меняет свою частоту. Метод позволяет точно определить состояние сосудов, наличие препятствий для кровотока (тромбы, атеросклеротические бляшки, извитость), проходимость сосудов, патологические изменения.
- Дуплексное ультразвуковое сканированиесосудов верхних конечностей — один из методов диагностики заболевания сосудов (артерий или вен) с помощью ультразвука, но с более широкими возможностями. Данный метод позволяет визуализировать не только структуру сосудов, но и движение крови. С помощью дуплексного сканирования можно определить скорость, направление кровотока, а также увидеть препятствия нормальному току крови и дать рекомендации по их устранению.
- Ангиография — это рентгеновский метод диагностики кровеносных сосудов. Циркулирующая в сосудах кровь не задерживает рентгеновские лучи, поэтому для того, чтобы сосуд стал, виден на рентгеновских снимках, в кровь необходимо ввести рентгеноконтрастное вещество.
- Компьютерная томография позволяет получить послойное изображение кровеносных сосудов с помощью рентгеновских лучей и компьютерной обработки информации.
- Магнитно-резонансная ангиография — это метод исследования, предоставляющий изображение органов и тканей организма без применения рентгеновского излучения. Он заключается в том, что при облучении пациента радиоволнами в сильном магнитном поле высвобождается электромагнитная энергия, которая фиксируется и обрабатывается с помощью компьютера. При МРА оцениваются различные показатели работы сосудов, параметры и выявляются различного рода отклонения (аневризмы, тромбоз, атеросклеротические бляшки).
Заболевания вен и сосудов верхних конечностей — это относительно редкая форма болезней артерий. Обычно они возникают постепенно и прогрессируют в течение определенного периода времени.
Лечение постинъекционного тромбофлебита подкожных вен верхних конечностей
Причины.Тромбофлебит подкожных вен верхней конечности возникает обычно после внутривенных вливаний препаратов, обладающих способностью вызывать раздражение или повреждение тканей (хлорид кальция, фурагин, ристомицин, рентгеноконтрастные средства и др.), катетеризации сосуда и длительных капельных трансфузий, а изредка после укуса кровососущих насекомых или локальных травм.
Симптомы тромбофлебита поверхностных вен:
- боль по ходу вены, боль в месте инъекции / введения катетера;
- уплотнение вены и резкая болезненность при надавливании;
- локальное повышение температуры;
- покраснение кожи над веной;
- отек конечности.
Лечение. При индивидуально-адекватном лечении постинъекционного тромбофлебита подкожных вен верхних конечностей воспалительные явления стихают, и проходимость вены восстанавливается в течение 7-12 дней.
Если тромбофлебит обусловлен постановкой катетера, то катетер необходимо удалить. При небольшом повреждении вен в большинстве случаев можно обойтись местным лечением. Если тромбофлебит развился на руке, обеспечивают ее функциональный покой (без соблюдения постельного режима и пользования эластическими бинтами).
Местно применяют:
- компрессы с 40-50 %-ным раствором спирта;
- гепаринсодержащие мази (лиотонгель, гепатромбин);
- мази и гели с нестероидными противовоспалительными препаратами (индометациновая мазь, гель с диклофенаком, индовазин);
- мази и гели, содержащие рутозид, троксевазин.
Острый тромбоз подключичной вены: симптомы и лечение
 Острый тромбоз проксимальных отделов подключичной вены с распространением его на подмышечную вену и вены плеча и нарушением венозного оттока в верхней конечности во многих справочниках называют синдромом Педжетта-Шретера .
Острый тромбоз проксимальных отделов подключичной вены с распространением его на подмышечную вену и вены плеча и нарушением венозного оттока в верхней конечности во многих справочниках называют синдромом Педжетта-Шретера .
Причины. Начало острого тромбоза подключичной вены большинство авторов связывают либо с прямой травмой, либо с перенапряжением верхней конечности. Обычно синдром возникает у молодых пациентов, чаще у мужчин; в 1960-е годы он стал известен как «тромбоз усилия», когда была обнаружена связь данного недуга с активной физической деятельностью, хотя состояние может возникать и спонтанно.
Симптомы. Симптомами синдрома Педжета-Шреттера являются внезапная отечность и покраснение руки (чаще всего правой у правшей и левой у левшей), тяжесть, дискомфорт, плечо и предплечье синеет, вены увеличиваются и становятся более заметными. При появлении этих симптомов тромбоза подключичной вены необходимо немедленно обратиться к врачу.
Диагностика. Важно диагностировать заболевание как можно раньше. Это позволит избежать тяжелых последствий, таких как легочная эмболия (попадание тромба из вены в легочную артерию и ее закупорка), которая может привести к смерти. По разным оценкам, вероятность легочной эмболии может достигать 36 % от общего числа страдающих синдромом Педжета-Шреттера. Другим финалом сосудистых расстройств острого тромбоза подключичной вены может быть венозная гангрена верхней конечности.
Лечение. При своевременной и адекватной терапии состояние улучшается через 2-4 недели, однако заболевание приобретает хронический характер. В острой стадии заболевания для лечения тромбоза подключичной вены применяют фибринолитики, антикоагулянты, антиагреганты, ангиопротекторы и др., по показаниям проводят оперативное лечение (шунтирующие операции).
Синдром верхней полой вены: симптомы и лечение
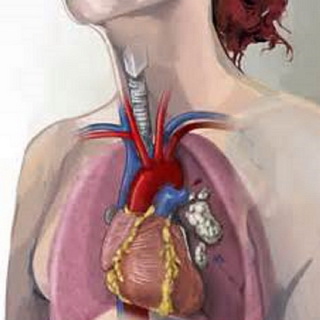 Синдром верхней полой вены – это неотложное состояние, связанное с нарушением кровообращения в бассейне верхней полой вены.
Синдром верхней полой вены – это неотложное состояние, связанное с нарушением кровообращения в бассейне верхней полой вены.
Симптомы.При окклюзии верхней полой вены возникают отеки и цианоз лица, верхней половины туловища и верхних конечностей, расширение поверхностных вен верхней половины тела. Нередко при нарушении оттока крови по верхней полой вене возникают носовые, пищеводные и трахеобронхиальные кровотечения вследствие повышения венозного давления и разрыва истонченных стенок соответствующих вен. К этим симптомам синдрома верхней полой вены следует добавить головную боль, сонливость, одышку и кашель.
Вследствие значительного увеличения венозного давления иногда наблюдаются признаки повышения внутричерепного давления, то есть появляются мозговые симптомы: головная боль, головокружение, сонливость, тошнота, рвота, спутанность сознания и слуховые галлюцинации.
Причины. Окклюзию плечеголовной и верхней полой вен (синдром верхней полой вены) связывают, как правило, с предшествующей компрессией сосудов, внутригрудным новообразованием, увеличенными лимфатическими узлами или аневризмой аорты.
Диагностика может быть проведена методами дуплексного сканирования и флебографии, при которых важно выяснить проходимость безымянных вен, что во многом определяет возможность выполнения шунтирующей операции.
Основной метод лечения синдрома верхней полой вены — хирургический.
Источники: http://flebdoc.ru/tromb/tromboz-verxnih-konechnostej.html, http://www.kievoncology.com/11-neotlozhnaya-patologiya-serdca-i-sosudov/115-trombozy-i-embolii-arteriy-verhnih-konechnostey.html, http://med-pomosh.com/?p=5155