Острый тромбофлебит тактика лечения
Амбулаторно или госпитализация?
Какой способ лечения острого тромбоза выбрать хирургу-флебологу, чтобы в кратчайшие сроки вернуть пациента к активной жизни и избежать появления этого осложнения в будущем? Что лучше: консервативное лечение или агрессивная хирургическая тактика? Как лечить: амбулаторно или госпитализировать? Эти вопросы стояли и стоят перед врачом каждый раз, когда он видит перед собой пациента с острым тромбофлебитом. В настоящее время среди флебологов нет единого мнения в лечении тромбофлебита. Все зависит от конкретного случая и, во многом, от опыта хирурга-флеболога.
Основные задачи, которые необходимо решить врачу-флебологу:
1. Предотвратить переход тромботических масс с поверхностной венозной системы на глубокую:
Если тромб локализуется в поверхностной системе, то риск его отрыва и попадания в глубокую венозную систему, с развитием тромбоэмболии легочной артерии (ТЭЛА) минимален. Как только появляются первые признаки эмболии мелких ветвей легочной артерии, можно с уверенностью говорить, что через несостоятельное сафено-феморальное или сафено-поплитеальное соустье тромбы попали в общее сосудистое русло.
2. Купировать воспалительный процесс:
Воспалительный процесс в месте образования тромбов имеет выраженный болевой синдром. Поэтому уменьшение воспаления приведет к купированию болевых ощущений, что положительно скажется на общем самочувствии пациента.
3. Предупредить рецидив (возврат) заболевания:
Если тромбофлебит появился однажды, то риск его повторного возникновения увеличивается многократно. А повторные воспалительные процессы в тканях приведут к необратимым трофическим изменениям кожи и подкожной клетчатки.
Доктор Семенов решает все эти задачи одновременно, амбулаторно, не прибегая к хирургическому вмешательству. Им накоплен самый большой опыт в России лечения острого тромбофлебита, даже в самых запущенных случаях. Артем Юрьевич применяет активную комбинированную тактику лечения тромбофлебита, которая включает в себя проведение одновременно всего комплекса консервативных и малоинвазивных методов лечения.
Для устранения патологического венозного рефлюкса и риска развития тромбоэмболии легочной артерии (ТЭЛА) применяет миниинвазивные процедуры: радиочастотную облитерацию Venefit™ (РЧО) или эндовенозную лазерную коагуляцию (ЭВЛК) магистральных стволов большой или малой подкожной вены. Образно говоря, он запаивает вену выше тромба, тем самым, не давая ему распространяться вверх и далее переходить на глубокую венозную систему. В мировой литературе эти процедуры получили название – «эндовазальная кроссэктомия». Так же полностью ликвидируется возможность отрыва тромба и попадания его в общее сосудистое русло. Чем раньше проведена миниивазивная процедура (РЧО или ЭВЛК), тем быстрее начнется процесс выздоровления, поэтому желательно оперировать пациентов в день обращения в клинику, либо на следующий день.
Сами процедуры РЧО и ЭВЛК очень легко переносятся пациентами: они абсолютно безболезненные — выполняются под местной анестезией, не требуется госпитализация – проводятся в амбулаторных условиях, нет реабилитационного периода – пациенты после процедуры самостоятельно уходят домой, а некоторые на следующий день выходят на работу.
Для устранения рецидива врачем-флебологом используются самые современные методы удаления поверхностных расширенных вен и узлов: минифлебэктомия по Варади и минифлебэктомия по Мюллеру. Данные методики позволяют под местной анестезией, без разрезов, через небольшие проколы, удалить варикозные притоки и несостоятельные перфоранты. А в некоторых случаях сразу удалить тромбированные варикозные узлы.
 После процедуры
После процедуры
Сразу после эндоваскулярной термооблитерации (РЧО или ЭВЛК) с минифлебэктомией пациенту на пораженную нижнюю конечность одевается компрессионный трикотаж II класса компрессии, который носится первую неделю постоянно (днем и ночью), а в дальнейшем одевается только в дневное время суток.
Активизация пациента начинается сразу после вмешательства. Рекомендуется прогуляться в течение 1-2 часов. В дальнейшем приветствуются ежедневные пешие прогулки.
Отсутствие травмирующего фактора и стресса после эндовазальных процедур, ранняя активизация больного, предотвращение развития тромбоэмболии и рецидива заболевания – все это не только избавляет пациента от острого тромбоза, но и с успехом ликвидирует саму варикозную болезнь.
Одновременно с РЧО или ЭВЛК с минифлебэктомией проводится консервативное лечение:
- Ранняя активизации пациента
- Постоянное, ежедневное ношение компрессионного трикотажа II класса компрессии
- Противовоспалительные препараты (НПВС)
- Антикоагулянтная терапия (прием кроворазжижающих препаратов)
- Местно – противовоспалительные мази и гели
Доктор Семенов Артем Юрьевич одним из первых в России начал проводить такую активную комбинированную тактику. На сегодняшний день им накоплен огромный опыт вмешательств при данной патологии.
Получены очень хорошие результаты лечения:
- не было ни одного случая госпитализации: все пациенты получали лечение амбулаторно, не нарушая привычный ритм жизни;
- ранняя активизация благоприятно сказывалась на снижении клинических проявлений (уменьшение боли, отека, красноты);
- полная облитерация (запаивание) в 100% случаев надежно избавляла больных от риска перехода тромботических масс на глубокую венозную систему, а риск развития тромбоэмболии снижался до нуля;
- все пациенты перенесли вмешательство очень хорошо (местная анестезия) и через 20 минут уходили домой самостоятельно;
- сроки нетрудоспособности составили не более 5-7 дней;
- в отдаленном периоде не было зафиксировано ни одного случая рецидива (возврата) на пораженной конечности.
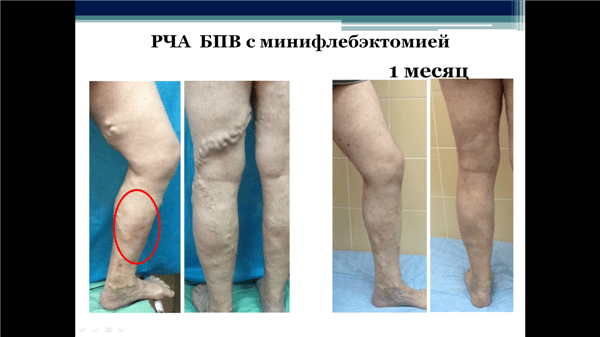
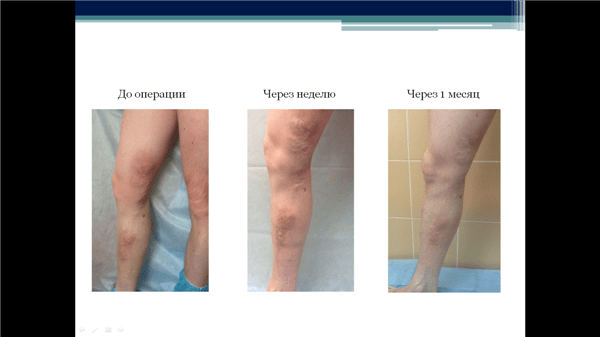
На этих снимках представлены результаты лечения пациента с острым варикотромбофлебитом ствола большой подкожной вены начиная от средней трети голени и до средней трети бедра. Как видно, через месяц исчезли не только краснота, но и тромбированные варикозные вены.
Таким образом, активная комбинированная тактика лечения тромбофлебита нижних конечностей является самой прогрессивной и современной методикой на сегодняшний день. Одновременное проведение эндовазальной термооблитерации (РЧО или ЭВЛК) магистральных поверхностных стволов, минифлебэктомия варикозных или тромбированных узлов в сочетании со всеми консервативными методами лечения являются абсолютно безопасными и эффективными методами лечения варикотромбофлебита.
А самое главное – одновременно пациент избавляется от варикозной болезни, надежно и гарантированно, возвращая здоровье в самые кратчайшие сроки.
Тромбофлебит

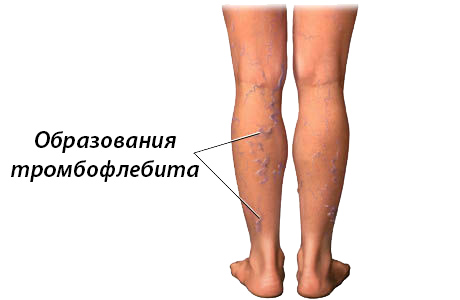
Тромбофлебит — воспалительный процесс во внутренней венозной стенке с формированием тромба. Характеризуется уплотнением и покраснением по ходу расширенной вены, резкой болезненностью, отеком, повышением местной и общей температуры тела. При распространении тромбофлебита на глубокие вены возможно возникновение такого грозного осложнения как ТЭЛА. Диагностировать тромбофлебит помогают характерные клинические симптомы, данные ультразвукового ангиосканирования, УЗДГ вен, реовазографии. Консервативное лечение тромбофлебита направлено на предупреждение его распространения и рассасывание образовавшегося тромба. Современное хирургическое лечение позволяет удалить пораженную вену вместе с тромботическими массами.
Тромбофлебит
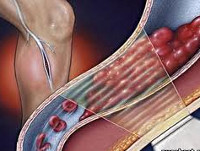
Тромбофлебит — воспалительный процесс во внутренней венозной стенке с формированием тромба. Характеризуется уплотнением и покраснением по ходу расширенной вены, резкой болезненностью, отеком, повышением местной и общей температуры тела. В большинстве случаев требует оперативного лечения ввиду высокой вероятности развития грозных последствий: септических осложнений, отрыва тромба, ведущего к тромбозу глубоких вен или тромбоэмболии ветвей легочной артерии.
Тромбофлебит может протекать остро или хронически. Если в период манифестации острого тромбофлебита пациент не получал адекватного лечения, велика вероятность того, что болезнь примет хронический рецидивирующий характер. Нередко острый тромбофлебит переходит в хронический даже при своевременной адекватной терапии. По характеру патологического процесса выделяют негнойный и гнойный тромбофлебит.
Причины тромбофлебита
При определенных условиях тромбофлебит может развиться в венах любой локализации, однако, чаще всего патологический процесс возникает в сосудах нижних конечностей. Как правило, тромбофлебит поражает варикозно расширенные поверхностные вены. Примерно в 10% случаев в процесс, наряду с поверхностными, вовлекаются глубокие вены.
В развитии тромбофлебитов различной локализации имеет значение целый ряд факторов: изменение состава крови и повышение ее свертываемости, замедление кровотока, повреждение венозной стенки любого генеза (травмы, заболевания, эндокринные и нейротрофические расстройства).
Существует опасность развития тромбофлебита при следующих заболеваниях и состояниях:
- варикозное расширение вен;
- местные гнойные процессы;
- посттромбофлебитическая болезнь;
- хронические заболевания сердечно-сосудистой системы;
- некоторые болезни крови;
- состояния после хирургических вмешательств и медабортов;
- послеродовый период;
- травмы;
- онкологические заболевания;
- длительная катетеризация вен;
- общие инфекционные заболевания.
Симптомы тромбофлебита
Острый тромбофлебит поверхностных вен чаще всего локализуется в варикозно расширенных венах верхней трети голеней и нижней трети бедер. Примерно в 95% случаев поражается ствол большой подкожной вены и ее притоки. Пациент жалуется на острую тянущую боль по ходу пораженной вены, усиливающуюся при ходьбе. Возможно повышение температуры до 37,5-38°С. Отмечается гиперемия в виде полос. При пальпации тромбированной вены определяется местное повышение температуры, уплотненный болезненный тяж.
Острый тромбофлебит поверхностных вен может развиваться в двух направлениях. При благоприятном течении явления тромбофлебита постепенно исчезают (выздоровление наступает в срок от 10 дней до 3 и более месяцев). У большинства больных просвет вены в последующем восстанавливается, у некоторых пациентов исходом становится полная облитерация поврежденного сосуда.
Возможен неблагоприятный вариант развития заболевания. В этом случае процесс захватывает глубокие вены или распространяется проксимально (восходящий тромбофлебит). Опасность тромбоза глубоких вен увеличивается при варикозной болезни, сопровождающейся клапанной недостаточностью перфорантных вен (сосудов, соединяющих глубокие и поверхностные вены).
При распространении процесса на глубокие вены развивается тромбофлебит глубоких вен (флеботромбоз), клиническая симптоматика которого зависит от локализации тромба. В ряде случаев флеботромбоз протекает бессимптомно. Следует учитывать, что тромбофлебит глубоких вен – серьезное заболевание, представляющее опасность для жизни больного. Самым грозным осложнением флеботромбоза является тромбоэмболия легочной артерии. Исходом заболевания может стать хроническая венозная недостаточность.
Острый поверхностный и глубокий тромбофлебит нижних конечностей, как правило, возникает у больных с варикозным расширением вен. Варикозная болезнь обычно поражает обе конечности. При любом варианте развития тромбофлебита возможно образование тромбов в глубоких и поверхностных венах второй нижней конечности. Поэтому при выборе тактики лечения необходимо иметь полные данные о состоянии венозной системы обеих нижних конечностей. Хронический тромбофлебит является исходом острого процесса (переход острой формы в хроническую отмечается у 60% больных), склонен к длительному рецидивирующему течению.
Диагностика тромбофлебита
Клинические проявления тромбофлебита определяются локализацией тромба, распространенностью патологического процесса, длительностью заболевания и выраженностью воспаления окружающих мягких тканей. При определении протяженности тромба во время внешнего осмотра за его конечную точку следует принимать границу болезненности вены, а не окончание плотного тяжа по ходу пораженного сосуда.
Проводятся инструментальные исследования (реовазография, ультразвуковое ангиосканирование, УЗДГ вен нижних конечностей), при помощи которых устанавливают характер, локализацию и протяженность тромба, определяют состояние венозной стенки и степень сохранности просвета тромбированной вены.
Лечение тромбофлебита
Консервативная терапия тромбофлебита проводится флебологом при возникновении процесса в ранее здоровых венах, при ограниченном поражении поверхностных сосудов стопы и голени. Местно применяют УВЧ и повязки с гепариновой мазью. Пациентам назначают противовоспалительные препараты и средства, способствующие уменьшению застоя в венах (троксерутин, дигидроэргокристин, гидроксиэтилрутозид). При выраженном местном воспалении рекомендована антибиотикотерапия. Показано эластичное бинтование пораженной конечности.
Поверхностный восходящий тромбофлебит, поражающий большую и малую подкожные вены, является показанием к госпитализации в связи с угрозой дальнейшего распространения и вовлечения в процесс глубоких вен. Больного переводят на постельный режим (4-5 сут.), конечности придают возвышенное положение. В ранние сроки для растворения тромба применяют препараты фибринолитического действия (химотрипсин, трипсин, урокиназу, стрептокиназу, фибринолизин). Назначают противовоспалительные препараты, антикоагулянты, флеботоники, местно – гепаринсодержащие гели и мази.
При наличии противопоказаний к антикоагулянтам (язвы, свежие раны, геморрагические диатезы, болезни печени и почек, открытые формы туберкулеза) рекомендуется гирудотерапия (лечение пиявками). Для улучшения коллатерального кровообращения и уменьшения болевого синдрома применяется новокаиновая поясничная блокада по Вишневскому. Выраженная гипертермия и подозрение на гнойный тромбофлебит являются показанием к антибиотикотерапии.
Вопреки распространенному мнению, больным тромбофлебитом поверхностных вен не следует долго соблюдать постельный режим. Мышечные сокращения способствуют усилению кровотока в глубоких венах, уменьшая тем самым вероятность образования тромбов. На время двигательной активности пациенту рекомендуют пользоваться эластичным бинтом для фиксации тромба в поверхностной вене.
Современная флебология успешно применяет новые малотравматичные техники хирургического лечения. Благодаря этому в последнее время большинство клиницистов отдает предпочтение оперативным методикам лечения острого поверхностного тромбофлебита бедра и голени. Раннее хирургическое вмешательство исключает дальнейшее распространение процесса через коммуникантные вены на систему глубоких вен, сокращает сроки лечения и предупреждает переход заболевания в хроническую форму.
Экстренное оперативное лечение показано при остром восходящем тромбофлебите вен голени и при первичной локализации тромба в области поверхностных вен бедра, поскольку в этих случаях увеличивается опасность развития тромбофлебита глубоких вен. При септическом тромбофлебите проводится операция Троянова-Тренделенбурга.
В отдаленном периоде больным, перенесшим острый тромбофлебит, рекомендовано курортное лечение с применением сероводородных и радоновых ванн. Лечение обострения хронического поверхностного тромбофлебита проводится аналогично терапии острого процесса. На санаторно-курортное лечение пациентов с хроническим тромбофлебитом следует направлять только при отсутствии трофических расстройств и признаков обострения.
Профилактика тромбофлебита
Необходимо своевременно лечить хронические заболевания вен. Больным, которые в прошлом перенесли тромбофлебит, следует постоянно пользоваться средствами эластической компрессии, ограничить количество животных жиров в рационе, употреблять в пищу продукты с высоким содержанием рутина и аскорбиновой кислоты (ягоды, фрукты, овощи). Для профилактики рецидивов 2-3 раза в год назначается курсовое лечение, включающее в себя прием флебопротекторов и физиотерапевтические процедуры (лечение токами и переменными магнитными полями).
Тактика лечения тромбофлебита и флеботромбоза нижних конечностей.
Определения и понятия тромбофлебита и флеботромбоза.
Отбросив излишние рассуждения по поводу патогенеза этих заболеваний, отметим, что
Для медиков Даниловской врачебной амбулатории стал доступен .
Новости 2018-11-22 15:12:12
Профориентационный проект «Юный медик» продолжает свою .
Новости 2018-11-22 15:12:01
Специалисты рассказали о реабилитации зависимых
Новости 2018-11-22 15:11:48
в обоих случаях происходит образование тромба в просвете венозного сосуда и воспаление стенки сосуда и перивазальных тканей. Принципиальное значение имеет состояние тромба, а именно фиксированность его и вероятность отрыва. В настоящее время тромбофлебитом принято обозначать тромбоз поверхностных вен, поскольку абсолютно четко определяется воспаление. А флеботромбозом – венозный тромбоз сосудов глубокой системы. И опять повторимся, что и в том и в другом случае возможно наличие флотирующего тромба без признаков воспаления. В клинической практике споры и противопоставление этих двух состояний так же имеет негативные последствия. Наличие тромбофлебита подкожных вен не должно расцениваться легкой патологией, поскольку распространение тромба на глубокую систему или параллельное самостоятельное возникновение флеботромбоза и тромбофлебита представляют реальную опасность тромбоэмболии легочной артерии и смерти. Важным, так же, представляется формирование тромба в глубокой системе вен с последующей, по сути, инвалидизацией больных. Хроническая венозная недостаточность и посттромбофлебитическая болезнь требуют регулярного, длительного и дорогостоящего лечения.
Факторы способствующие образованию тромба.
Нарушения в системе свертывания и противосвертывания крови- врожденные и приобретенные коагулопатии- генетическая патология, гиповолемия, прием лекарств и пр.
Замедление скорости кровотока- варикоз, длительные статические положения, внешние сдавления сосудов и пр.
Травма и иные повреждения сосуда- операции, повышенные физические нагрузки, паравазальные гнойные процессы, системные воспалительные процессы, вв инъекции и пр. Попробуйте представить ситуации в которых эти факторы возникают- практически всегда.
Схемы лечения патологии вен, связанной с образованием тромбов.
В лечении развившегося тромбоза и флебита можно выделить три основные цели: остановить распространение тромба и его миграцию, тем самым минимизировать риск развития тромбоэмболии легочной артерии (ТЭЛА); локализовать и купировать воспалительные изменения; предупредить повторные эпизоды тромбофлебита.
Вариантов локализации, распространенности и интенсивности процесса на столько же много, насколько богата венозная система магистралями, притоками (коллатерали) и перетоками (перфоранты). В каждом конкретном случае объем лечения, необходимость госпитализации и операции решаются индивидуально Отметим, что во всех случаях необходимо назначение противовоспалительных и флеботропных препаратов. Реологическая, антиагрегантная и антикоагулянтная терапия проводятся по показаниям. Антибиотикотерапия неэффективна и бессмысленна, ведь воспаление асептическое, за исключением случаев гнойного расплавления тромба. В таблице приведена приблизительная тактика и схема лечения (без диагностических мероприятий).
Локализация и распространение тромба
Тактика и лечение
Сегментарный тромбофлебит притоков большой подкожной вены (БПВ) на голени с или без признаков распространения на саму БПВ. Тромбофлебит БПВ до уровня колена без признаков восхождения на фоне лечения. Тромбофлебит малой подкожной вены (МПВ) и/или её притоков на удалении (н/3 голени) от подколенной области без признаков восхождения. Отсутствие симптомов тромбоза глубоких вен или ТЭЛА.
Возможно амбулаторное лечение, Активный образ жизни, Эластичные бинты или трикотаж, Нестероидные противовоспалительные препараты (НПВП- кеторол, кетонал, диклофенак, нимулид) в начале парентерально, затем в таблетках, Флеботропные препараты- детралекс (венорус) до 6 таблеток в первые дни, троксевазин, Местные НПВС и гепариновые мази. Плановая флебэктомия.
Тромбофлебит БПВ с распространением физикально определяемого тромба в нижней трети бедра и выше до средней трети бедра. Тромбофлебит МПВ не выше ср/3 голени. Признаки восходящего процесса. А так же признаки тромбоза глубоких вен или ТЭЛА.
Госпитализация в стационар, Эластическое бинтование минимум 7—10 дней круглосуточно, Нестероидные противовоспалительные препараты (НПВС- кеторол, кетонал, диклофенак, нимулид) в начале парентерально, затем в таблетках, Флеботропные препараты- детралекс (венорус) до 6 таблеток в первые дни, троксевазин, Местные НПВС и гепариновые мази, Атиагреганты- аспирин, пентоксифиллин (трентал), по показаниям антикоагулянты- эноксапарин, надропарин, далтепарин, варфарин, Эксанта (мелагатран/ксимелагатран).
Локализация или распространение тромба в БПВ на уровне средней и верхней трети бедра. Локализация тромба в МПВ на уровне подколенной ямки.
Стационар, операция по неотложным показаниям- Перевязка и пересечение соответственно БПВ или МПВ и притоков у места впадения в бедренную вену. Далее лечение как в предыдущем пункте.
распространение тромбоза через соустья или перфоранты на глубокую венозную систему
Установка кавафильтра или пликация или клипирование нижней полой вены, тромбэктомия из магистральных вен или из перфорантов, пересечение и перевязка БПВ и МПВ у устья.
Тромбофлебит глубоких вен
Неотложная госпитализация, Постельный режим
Шина Беллера, Реополиглюкин 400,0 + 5,0 трентал,
троксевазин 1 кап х 4 раза, аспирин ¼ таб х 4 раза, гепарины, установка кавафильтра, флеботропные препараты и НПВП.
Дополнительно следует отметить, что для уточнения локализации тромба необходимо выполнять ультразвуковое исследование вен. Эластичные бинты при флеботромбозе следует накладывать с осторожностью, после проведения УЗДГ. Сдавив подкожную систему вен, мы либо увеличиваем объем крови на 20% в глубокой системе, либо полностью перекрываем отток крови из нижней конечности. В первом случае увеличивается вероятность отрыва тромба, во втором утяжеляем клиническую картину острого флеботромбоза.
Источники: http://phlebolog.com/acute-thrombophlebitis/item/120-ostryiy-tromboflebit-novyie-tendentsii-v-lechenii, http://www.krasotaimedicina.ru/diseases/zabolevanija_phlebology/thrombophlebitis, http://pro-medica.ru/khirurgiya/830-taktika-lecheniya-tromboflebita-i-flebotromboza-nizhnikh-konechnostej