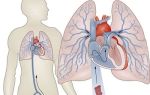
Острый тромбоз перфорантной вены
Перфорантные вены нижних конечностей: определение, особенности и лечение
Одной из частей кровеносной системы, расположенной в нижних конечностях человека, являются перфорантные вены. Интересным является то, что кровь по венам в ногах двигается снизу-вверх. Если у человека наблюдаются изменения патологического характера, то это становится причиной нарушений в циркуляции крови, а это приводит к серьезным осложнениям. Так что же такое перфорантные вены и какую роль они выполняют?

Соединительные сосуды: физиология
У большей части перфорантных вен есть специальные клапаны, которые расположены непосредственно над фасциями – соединительными оболочками из коллагена. Благодаря данным клапанам происходит поступление крови в более глубокие русла и системы поверхностного типа.
Различают два типа перфорантных сосудов:
- Прямые. Эти вены соединяют между собой глубокие и поверхностные каналы. Сосуды этого типа имеют большой размер, но их не так много. Хорошим примером прямой перфорантной вены голени считается вена Кокета. Она находится в области сухожилий.
- Непрямые. Сосуды этого типа также соединяют между собой как глубокие каналы, так и поверхностные. Отличием является то, что используют они для этого кровеносные каналы мышц. Непрямые вены имеют небольшой размер и присутствуют в ногах в большом количестве.
Если в нижних конечностях начинают развиваться разного рода патологические изменения, то это приводит к несостоятельности перфорантных вен. Происходит нарушение кровообращения, что становится причиной серьезных последствий для здоровья человека.
Проявления патологического характера
Что же такое несостоятельность сосудов? В таком случае происходит сбой в работе клапанов перфорантных вен. Из-за этого большая часть крови начинает стекаться в подкожные вены из глубоких каналов. Подобная патология приводит к появлению сильной отечности в области стоп, начинает постепенно увеличиваться давление, характерное для кровеносной системы. Из-за недостаточности клапанов перфорантных вен могут начать развиваться такие заболевания, как тромбоз, варикоз, тромбофлебит и другие.

Развитие варикоза
Причинами появления варикоза могут быть различные факторы. Основной причиной развития этого заболевания принято считать перфорантную недостаточность вен голени и других частей нижних конечностей, что вызывает обратный ток крови. Также спровоцировать стремительное развитие варикоза может дисбаланс в деятельности мышц, эластичных и коллагеновых структур.
Постепенно в перфорантных венах начинает застаиваться кровь, что приводит к заметному увеличению их размера. Затем кровь начинает выбрасываться в подкожную сеть. При наличии варикоза, больного могут беспокоить отеки, судороги, ощущение сильной тяжести в ногах, а вены становятся ярко выраженными.
Тромбофлебит: опасное заболевание
Если не начать лечить варикоз, то может развиться более серьезная болезнь – тромбофлебит. Патология может стать причиной летального исхода. Опасные для жизни человека осложнения появляются тогда, когда тромб попадает в глубокую вену, расположенную на бедре. Если вовремя не обратиться к врачу, то у больного может возникнуть тромбоэмболия легочной артерии.
Заметить развитие патологии по внешнему виду нижних конечностей нереально. В этом и заключается опасность болезни. Человек редко обращает внимание на симптомы, ведь они недостаточно четко выражены. Основными признаками является редкое ощущение болей в ногах, а также скованность и тяжесть. Если не обращать внимание на эти признаки, то вскоре тромбоз может перерасти или в острую форму, или в тромбоэмболию.

Диагностика проблем с венами
Если вы заметили первые признаки нарушений в работе вен нижних конечностей — не нужно откладывать посещение врача. Специалист проведет тщательный осмотр, изучит анализы и сделает пробы функционального характера.
Конечно, этих диагностических мер будет мало, чтобы поставить правильный диагноз. Поэтому дополнительно нужно пройти более тщательное обследование. К нему относят такие типы диагностики:
- Лабораторные исследования: анализ мочи и крови. С помощью анализов можно оценить то, в каком состоянии находится здоровье пациента.
- Коагулограмма. С помощью этого метода проверяется степень свертываемости крови.
- Проводится допплерография ног. Процедура помогает записать все границы кровотока, но, к сожалению, метод диагностики не позволяет осмотреть полностью всю вену.
- УЗИ с применением дуплексного сканирования. Методика позволяет узнать, в каком состоянии находится проходимость вен ног, а также определить наличие особенностей венозной системы, наличие тромбоэмболии, тромбоза.
- Рентгеноконтрастное исследование. Назначается только в том случае, если у больного появились осложнения патологий перфорантных вен.
После того как будет пройдена диагностика, врач сможет тщательно изучить полученные результаты, поставить диагноз и подобрать максимально эффективное лечение. Схемы лечения могут существенно отличаться в каждом индивидуальном случае.

Как лечатся заболевания сосудов
Если тщательное обследование больного показало наличие патологий, связанных с перфорантными венами, то терапию стоит начинать как можно быстрее. На сегодняшний день есть только два варианта лечения сосудов ног: хирургический или консервативный. Специалист подбирает подходящий вариант лечения в зависимости от состояния здоровья больного и особенностей развития заболевания.
Консервативное лечение
Если патология перфорантных вен нижних конечностей только начала развиваться, то будет вполне достаточно консервативного лечения. Терапия такого типа в основе содержит следующие нюансы:
- Больной должен носить компрессионное белье или выполнять перевязку перфорантных вен.
- Выполняется лечебная гимнастика.
- Делается лазерная коагуляция, склеротерапия.
- Гидротерапия.
- Используются венотоники.
- Нужно принимать лекарства для устранения отеков и воспаления.
- Соблюдение специальной диеты.
Консервативный метод лечения помогает укрепить стенки пораженных сосудов, сделать вены более упругими, эластичными, привести в порядок циркуляцию крови.

Лечение хирургическим методом
Такая терапия считается радикальной и используется только в том случае, если патология находится в запущенном состоянии. Для того чтобы устранить дисфункцию перфорантных вен, во время хирургического вмешательства делается иссечение пораженного сосуда или же его перевязывание.
Используются несколько вариантов хирургического вмешательства, а именно:
- Кроссэктомия. Во время операции иссекается ствол подкожного сосуда непосредственно в том месте, где происходит соединение с глубокой веной.
- Стриппинг. Врачи удаляют определенную часть вены, которая подверглась патологическим изменениям.
- Минифлебэктомия. Данная методика отличается от остальных тем, что на коже пациента не делают разрезы. Пораженные вены удаляются только через проколы. Такая операция более безопасная, а восстановительный период занимает немного времени.

Профилактические меры
Лучше избежать заболевания, чем в дальнейшем его лечить. Чтобы со временем не начала проявляться недостаточность перфорантных вен нижних конечностей, стоит соблюдать простые профилактические меры.
- Регулярно делайте гимнастику, предназначенную для ног.
- При необходимости всегда носите компрессионное белье. Если вы долго будете находиться на ногах, то лучше надеть такое белье. Оно снизит нагрузку на нижние конечности и будет контролировать состояние кровотока.
- Старайтесь, чтобы ваши ноги не переохлаждались и не перегревались.
- Каждый день обязательно гуляйте пешком на свежем воздухе.
- Не стоит носить ту одежду, которая сильно пережимает ноги.
- Во время сна нужно класть ноги на небольшое возвышение, чтобы привести в порядок отток крови.
- Ежедневно принимайте контрастный душ, который отлично укрепляет стенки сосудов.
- Сократите до минимума или полностью исключите слишком соленые, жирные и жареные блюда. Ваше питание должно быть здоровым и полноценным.
- Занимайтесь спортом.

Если выполнять такие простые правила для профилактики, то перфорантные вены ваших ног будут здоровыми на протяжении всей жизни. Но, если же вы заметили хоть какие-то признаки заболеваний, то стоит немедленно проконсультироваться у специалиста. Игнорирование симптомов заболеваний сосудов нижних конечностей может привести к серьезным последствиям, вплоть до инвалидности. Поэтому так важно вовремя обращаться за помощью в больницу, описывая все имеющиеся жалобы.
Тромбофлебит — симптомы и лечение

Флеболог, стаж 33 года
Дата публикации 13 марта 2018 г.
Содержание
Что такое тромбофлебит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Хитарьян А. Г., флеболога со стажем в 33 года.
Определение болезни. Причины заболевания
Тромбофлебит — заболевание системы кровообращения, характеризующееся повреждением внутренних тканей стенки вены с развитием местной воспалительной реакции, сопровождающейся быстрой адгезией (слипанием) тромбоцитов в месте поражения.
Причины развития данного заболевания:
- варикозное поражение вен — по статистике у 60% пациентов с варикозной болезнью со временем развивается тромбофлебит;
- важную роль в выявлении причины тромбоза, особенно спонтанного, у молодых людей играет генетическое исследование на тромбофилию — дефицит фактора протромбинового комплекса протеина S, дефицит антикоагулянта протеина С, дефицит антитромбина III (далее — АТ III), мутация фактора свертывания V (Лейденская мутация).
- высокий уровень эстрогена — беременность;
- заместительная гормональная терапия;
- продолжительное применение пероральных контрацептивов также может стать пусковым механизмом для тромбообразования.
Существует ряд других факторов, влияющих на развитие данного заболевания:
- табакокурение;
- ассоциированная тромбоцитопения (снижение синтеза гепарина в печени);
- нарушение синтеза тромбоцитарного фактора роста в костном мозге;
- грибковые и бактериальные инфекции;
- аутоиммунный антифосфолипидный синдром;
- избыточная масса тела;
- злокачественные новообразования (особенно опухоли поджелудочной железы, легких, желудка);
- преклонный возраст пациента;
- длительная иммобилизация;
- применение некоторых лекарственных препаратов (в частности, цитостатиков);
- наличие венозных тромбоэмболических осложнений в анамнезе.
Частота развития тромбофлебита зависит от многих факторов. Есть значимое различие между возрастными категориями. Ежегодно дебют тромбофлебита регистрируется у 0,3 – 0,6 на 1000 человек в возрасте до 30 лет и у 1,2 – 1,8 на 1000 пожилых пациентов.
Различия также регистрируются по половому признаку. Так, у мужчин тромбофлебит развивается в среднем в 0,05 – 1,4 на 1000 человек. У женщин этот показатель значительно выше — от 0,31 до 2,2 на 1000 человек.
Последние исследования подтверждают значимость генетически детерминированной тромбофилии в развитии тромбофлебита, особенно у пациентов без предшествующей травматизации сосудистой стенки. Тромбофилия — это патология, которой свойственна предрасположенность к формированию сосудистых тромбозов разной локализации, склонных к рецидиву. Причина данного заболевания заключается в наличии дефекта свертывающей системы крови, а также генетической или приобретенной патологии клеток крови. Клиническими проявлениями тромбофилии являются множественные тромбозы самой различной локализации, которые сопровождаются проявлением отеков и болью в ногах, синюшностью кожных покровов и лёгочной эмболией. Неоднократно встречающиеся рецидивирующие тромбозы в анамнезе больного могут говорить о наличии тромбофилии, которую можно подтвердить, проведя лабораторные исследования. Выбор дальнейшей терапии тромбофилии напрямую зависит от ее вида. Обычно используют тромболитики, антикоагулянты и дезагреганты.
Лейденскую мутацию обнаруживают у 23% пациентов. Значимыми являются также мутации протромбина, АТ III, кофактора гепарина, системы протеинов С и S. По локализации возникновения тромбофлебита также имеется большой разброс частоты встречаемости. В 65 – 80% случаев поражается система большой подкожной вены, в 10 – 20% случаев встречается система малой подкожной вены, тогда как билатеральный вариант тромбофлебита встречается лишь в 5 – 10% случаев.
Одним из наиболее значимых факторов развития тромбофлебита является наличие варикозной болезни. До 62% пациентов с тромбофлебитом имеют данную патологию. Посттравматические тромбофлебиты развиваются после внутривенного введения различных лекарственных препаратов, а также в случае катетеризации вены.
Симптомы тромбофлебита
Место локализации, распространенность и сроки развития патологического процесса, а также этиологический фактор являются причинами, обуславливающими клинические проявления тромбофлебита.
При развитии тромбофлебита на фоне варикозной болезни чаще поражаются поверхностные вены нижних конечностей, особенно ствол и притоки большой подкожной вены.
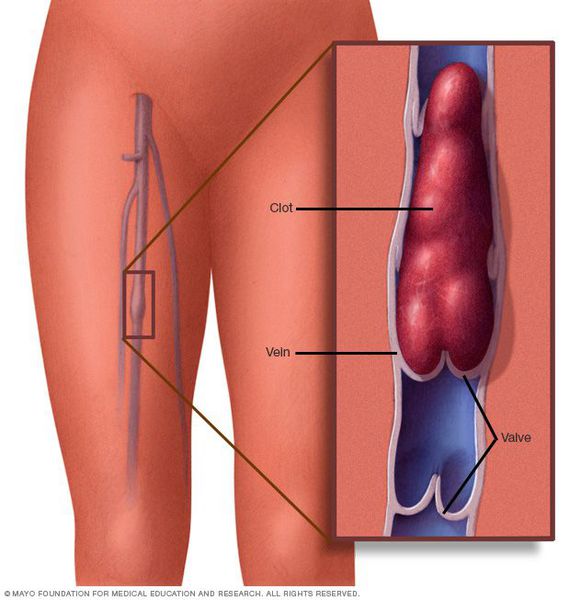
При поражении сосудов нижних конечностей происходит образование плотных тяжей багрового цвета в проекции пораженных сосудов, в симптоматику которого входит ярко выраженная гиперемия и произвольная болезненность или же болезненность при пальпации.
При ярко выраженном воспалении поверхностных вен на прилегающих кожных покровах проявляются такие симптомы, как покраснение, болезненность, повышение температуры и отек. Тромбофлебит может распространяться на систему глубоких вен. Наиболее опасной локализацией для развития данного осложнения служит первичное расположение патологического процесса вблизи от сафено-бедренного и сафено-подколенного соустий, а также перфорантных вен подколенной области. Важно отметить, что глубокие венозные стволы и многочисленные коллатерали являются главными причинами слабо выраженной симптоматики тромбофлебита глубоких вен голени.
При опускании ног вниз в икроножных мышцах появляется боль распирающего характера. Также данной патологии присуще развитие отеков дистальных отделов конечности, постепенно распространяющихся выше по ноге. Возможно даже расширение сети поверхностных вен голени, бедра и передней брюшной стенки. Бедренно-подколенный венозный сегмент будет проявляться более выраженно по причине наличия тяжелых отклонений в работе системы оттока и сложности протекания процесса компенсации кровотока.
Острый тромбофлебит несет наибольшую угрозу, поскольку может вызвать серьезные нарушения кровоснабжения конечности и тромбоэмболические осложнения, опасные для жизни. Так, у больных образуется напряженный отек конечности с характерными острыми болями. В дальнейшем этот отек может локализоваться в пахово-мошоночной области, в области ягодиц и передней брюшной стенке. Симптоматика тромбозов нижней полой вены выражается интенсивностью отека нижней половины туловища и обеих нижних конечностей. Также характерными признаками данного вида тромбоза являются расширение вен передней брюшной стенки и тромбозы печеночных и почечных вен, в конечном итоге определяющие клинику и ее исходы.
Для вены верхней конечности характерен посттравматический тромбофлебит, который возникает в результате внутривенных инъекций, а также катетеризации вены, повреждающих эндотелий. Наиболее типичным является поражение в области локтевой ямки. Клинически проявляется болью, уплотнением, покраснением и отеком по ходу пораженной вены. Распространение на глубокую венозную систему и систему легочной артерии практически никогда не происходит.
Тромбофлебит после эндоваскулярного лечения варикозной болезни встречается редко, всего в 0,1 – 1,2% всех случаев осложнений этого метода лечения. Наибольшая частота характерна для склеротерапии. Профилактика данного осложнения достигается немедленной мобилизацией пациента после манипуляции и использованием низкомолекулярных гепаринов в профилактических дозах.
Патогенез тромбофлебита
Тромбообразование — это приспособительная реакция организма, в ходе которой происходит выработка факторов свертывания крови, направленных на образование тромба и остановку кровотечения. При повреждении или нарушении внутренней стенки сосуда развивается местная воспалительная реакция. В зоне повреждения прикрепляется лейкоцитарный, а затем тромбоцитарный сгусток, что усиливает воспалительную реакцию и часто приводит к тромбозу просвета сосуда. Тромбофлебит ассоциирован с компонентами так называемой «триады Вирхова»:
- повреждение интимы сосудов, обусловленное травмой или воспалением;
- изменение свертываемости;
- снижение скорости венозного кровотока — проявляется вследствие варикозного расширения вен, ожирения, снижения физической активности, иммобилизации и т. д.
Отсюда следует, что к нарушению динамического равновесия системы гемостаза приводит патологическое изменение эндотелия вен, которое является ведущим пусковым механизмом формирования тромбофлебита. В последнее время международным консенсусом принято равенство между терминами «острый тромбофлебит» и «тромбоз поверхностных вен», обуславливающее общность патогенетических механизмов, осложнений и тактики лечения.
Осложнения тромбофлебита
Осложнения тромбофлебита могут нести угрозы для жизни! Опасность распространение тромба с поверхностных вен на глубокие и миграции тромботических масс в мелкие ветви легочной артерии с последующим развитием тромбоэмболии легочной артерии (далее — ТЭЛА). В основном в качестве источника тромбообразования при ТЭЛА выступают вены нижних конечностей.
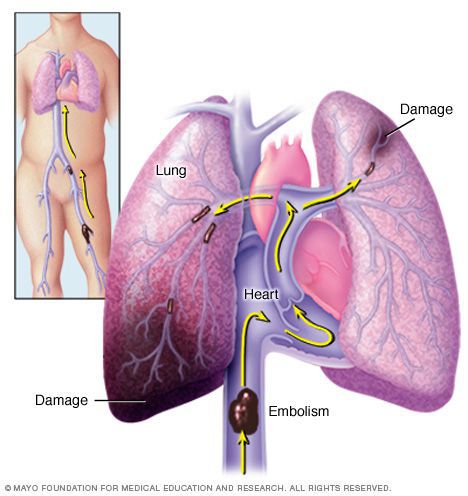
В некоторых случаях источниками являются вены верхних конечностей и правые отделы сердца. Риску появления заболевания подлежат беременные и женщины, которые в определенный период времени длительно принимали пероральные контрацептивы, а также пациенты, имеющие тромбофилию. Есть вероятность распространения процесса на вены таза и брюшной полости с последующим возникновением ишемии пораженной конечности и возможных септических осложнений.
Диагностика тромбофлебита
При подозрении на развитие тромбоэмболии ветвей легочной артерии показана спиральная компьютерная томография (СКТ) органов грудной клетки, которая помогает выявить даже самые незначительные изменения в исследуемой зоне.
Ангиопульмонография — методика, которая позволяет исследовать ветви легочной артерии после введения контрастного вещества. Обязательным является выполнение УЗИ при неясной клинической картине, подозрении на наличие тромбофлебита глубоких вен, беременным женщинам, при локализации тромбофлебита на бедре или верхней трети задней поверхности голени. Ультразвуковая диагностика выполняется в сочетании с допплерографией, что позволяет определить скоростные характеристики потока. Важным в диагностике тромбофлебита является определение носительства генетических полиморфизмов в системе генов свертывания, наиболее значимыми являются мутации протеина S, дефицит антикоагулянта протеина С, дефицит АТ III, мутация фактора свертывания V (Лейденская мутация). Обследование начинают с осмотра, пальпации и выполнения диагностических проб. Производят забор крови для лабораторной диагностики (коагулограмма). Данное исследование позволяет выявить нарушения показателей свертывающей системы. Определяется уровень Д-димера крови, этот показатель указывает на тромбообразование в организме человека. Необходимо помнить, что уровень Д-димера не является критерием тяжести процесса.
Лечение тромбофлебита
Тромбофлебит — это заболевание, которое может угрожать жизни пациента и в связи с этим требует незамедлительного лечения.
Лечебные и профилактические мероприятия при тромбофлебите носят комплексный характер и могут быть консервативными и хирургическими. Основными задачами является максимальное устранение факторов риска, уменьшение и облегчение местных симптомов, профилактика распространения тромбофлебита на сеть глубоких вен и профилактика венозных тромбоэмболических осложнений.
Оперативное лечение
Не так давно золотым стандартом лечения восходящего тромбофлебита являлась кроссэктомия (операция Троянова-Тренделенбурга), однако результаты практики показали, что данный метод оперативного вмешательства является наиболее травматичным и жизнеугрожающим для пациентов.
Согласно последним пересмотренным клиническим рекомендациям, эндовенозная лазерная коагуляция (ЭВЛК) является малотравматичной и безопасной методикой при восходящем тромбофлебите. Таким методом можно оперировать любую категорию больных. Как правило, оперативное вмешательство проводится под местной тумесцентной анестезией. При выходе процесса за пределы сафено-феморального или сафено-поплитеального соустья производится тромбэктомия из магистральных вен. Оперативное вмешательство может быть осуществлено при помощи регионарной анестезии или интубационного эндотрахеального наркоза. Предпочтение методу тромбэктомии зависит от уровня расположения проксимальной части тромба.
При тромбозе перфоранта выполняется тромбэктомия из перфорантной вены. При эмболоопасном тромбозе бедренно-подколенного сегмента показана перевязка поверхностной бедренной вены (ПБВ).
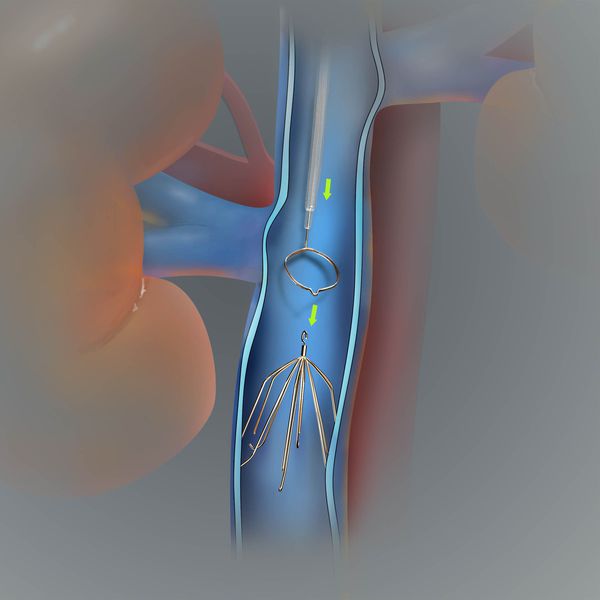
При эмболоопасном илио-кавальном тромбозе выполняется пликация нижней полой вены.
На рисунке изображена имплантация кава-фильтра в нижнюю полую вену, показанием для которой является эмболоопасный илио-кавальный тромбоз.
Консервативное лечение
На сегодняшний день при имеющихся показаниях самым эффективным методом будет являться проведение антикоагулянтой терапии. В медицинской практике принято различать антикоагулянты прямого действия, способствующие снижению активности тромбина в крови, и антикоагулянты непрямого действия, препятствующие образованию протромбина в печени. Низкомолекулярные гепарины относятся к группе антикоагулянтов прямого действия. В их число входят такие лекарственные препараты, как Эноксапарин натрия (Анфибра, Клексан, Гемапаксан, Ловенокс), Дальтепарин (Фрагмина) или Тинзапарин, которые необходимо вводить подкожно 1-2 раза в течение суток. Использование низкомолекулярных гепаринов в результате дает максимальную эффективность и минимальное проявление побочных действий. Антикоагулянтами непрямого действия являются производные Варфарина, требующие особой осторожности и высокой степени лабораторного контроля (МНО). В настоящее время наибольший интерес представляют лекарственные препараты, которые не требуют лабораторного контроля МНО и с меньшими рисками осложнений, например, такие как Ксарелто (Ривароксабан) или Прадакса.
Кроме того, пациенту назначается длительное ношение компрессионного трикотажа и вспомогательной фармакотерапии, флеботонизирующие препараты (Детралекс; Венарус; Флебодиа 600) и т. д. Целесообразно также назначение нестероидных противовоспалительных препаратов и местное лечение.
Прогноз. Профилактика
В раннем периоде после перенесенного тромбоза (не позднее 72 ч.) в некоторых случаях для восстановления проходимости сосуда используют препараты, которые растворяют тромб (тромболитики).
Немаловажным является ношение компрессионного трикотажа. Компрессионный трикотаж является медицинским изделием и подбирается индивидуально для каждого пациента. Он назначается перед оперативными вмешательствами пациентам, страдающим варикозной болезнью, при ожирении, беременным женщинам, при длительных перелетах, переездах и т. д.
Перемежающаяся пневмокомпрессия — физиотерапевтический метод массажного воздействия на ткани при помощи специальных многокамерных манжет с разным рабочим давлением. Данная методика обладает отличными лимфодренажными свойствами, способствует снижению отечности.
Электромиостимуляция при помощи прибора VENOPLUS — данная запатентованная методика заключается в том, что электромиостимуляция приводит к сокращению мышц и активизации работы мышечно-венозной помпы.
Вены перфорантные
Перфорантные вены выступают одним из составных компонентов системы кровоснабжения нижних конечностей. В тех ситуациях, когда у человека происходит нарушение структуры вен, взаимодействие между глубокими и поверхностными капиллярами ухудшается, что снижает уровень транспортировки крови к мягким тканям.
Главной особенностью кровообращения в нижних конечностях является то, что жидкость здесь движется по направлению вверх. Это обусловлено работой сердца, а также наличием клапанов в венах, которые препятствуют опущению крови к стопам, которое могло бы происходить под влиянием силы тяготения.
Физиология
Прежде всего, стоит понять, почему перфорантные вены получили такое название. На самом деле все достаточно просто, а термин появился в медицине на основании процесса перфорирования или перфорации. То есть каждая вена проходит сквозь естественные перегородки, представленные мускулами, а также проникает через соединительную оболочку.

Венозная система ног
Благодаря этим венам происходит транспортировка крови из поверхностных участков в глубокие слои и системы. Также необходимо знать, что анатомически клапана есть не у всех вен, примерно половина перфорантных элементов ими не снабжена, поэтому кровь стекает с поверхностных слоев в сосуды, расположенные глубоко, и возвращается обратно.
Обычный человек может видеть внешние признаки этого процесса, которые представленными формированием отека мягких тканей, окружающих стопы. Немаловажным в полноценной работе кровеносной системы являются индивидуальные физиологические особенности вен у каждого человека, а также уровень функционального напряжения в них.
Всего есть не более 10 элементов, которые отвечают за процесс обеспечения кровью поверхностных и глубоких вен, располагающихся в области голени. Они разделяются на такие сосуды:
- Гунтера – локализуются в медиальной зоне поверхности бедра;
- Додда – их можно отыскать в нижней части голени;
- Бойда – находятся в верхней зоне голени;
- Коккета – они представлены областью сухожилий.
Помимо этого классификация подразумевает разделение вен на латеральную, медиальную и заднюю группу. Чаще всего медиальная и латеральная группа называется прямой, что обусловлено соединением поверхностных вен с большими и малыми берцовыми каналами.

Благодаря наличию в нижних конечностях задней группы вен, происходит их слияние с руслами мышечных вен. Если человек абсолютно здоров, то каждый из представленных элементов будет оснащен клапаном.
Однако при прогрессировании в организме больного патологического процесса, например, закупорка вен тромбами, клапаны постепенно начинают деградировать. При отсутствии своевременного медицинского вмешательства этот процесс приводит к формированию трофических язв на ногах в области голени.
Заболевания
Самыми распространенными патологиями, связанными с нарушением кровообращения в перфорантных венах нижних конечностей, являются:
Когда у человека начинает развиваться варикозное расширение, его вены на ногах начинают вздуваться. Причиной этого явления чаще всего выступает нарушение в работе венозных клапанов, что приводит к обратному оттоку крови. В медицине этот термин называется рефлюксом. В свою очередь, дисфункция клапанов зачастую связана с дисбалансом на физиологическом уровне между тканями мышц, эластичными структурами и волокнами коллагена.
Если застой продолжается длительный период времени, то перфорантные вены постепенно будут расширяться, их диаметр увеличивается, происходит дилатация. На этом этапе пациент будет замечать, что патологическая вена на ноге словно выпирает под кожным покровом, в месте поражения формируется отек, случаются судороги, есть чувство тяжести в конечностях.

Дальнейшее прогрессирование сопровождается появлением поверхностного шелушения и потемнения эпидермиса. Если не начать лечение на этом этапе, высока вероятность, что через короткое время на ноге сформируется язва.
Собственно, при диагностировании запущенного варикозного расширения вен, врач может уже сказать, что у пациента развивается тромбофлебит периферийных сосудов. Также развитие этой патологии может происходить при наличии сопутствующих заболеваний сердца, например, при недостаточности, если уровень свертываемости крови слишком высокий, были получены травмы механического типа, или занесена инфекция.
К сожалению, даже в условиях современной медицины специалисты не могут однозначно назвать причину, по которой развивается тромбофлебит. В тех ситуациях, когда тромб был обнаружен, а мер по его извлечению произведено не было, могут случиться серьезные осложнения, вплоть до наступления летального исхода. Такое часто случается, если сгусток крови отрывается, и вместе с кровотоком попадает в глубокую вену бедра. Тогда развивается тромбоэмболия кровотока легочных артерий.
Важно сказать, что главную опасность этой патологии нижних конечностей представляет не только развитие серьезных, а иногда и смертельных, осложнений, а отсутствие болезненной симптоматики, которая могла бы заставить пациента обратиться к врачу за помощью. Большая часть больных думает, что такое состояние не опасно для их жизни.
Поэтому, если вы начали ощущать чувство тяжести в ногах, легкие и беспричинные боли, скованность в движениях, срочно нужно отправиться на диагностику, ведь высока вероятность, что в венах уже находится блуждающий тромб. В последующем, если не провести лечение, тромб станет острым, он будет препятствовать кровообращению в венах, что приведет к развитию легочной и сердечной недостаточности.
Варикоз (видео)
Особенности
Если вены нижних конечностей страдают от различных патологий, то не последнюю роль в этом процессе играет генетический фактор. В тех ситуациях, когда пациент предрасположен к возникновению заболеваний такого типа, изначально следует понимать, что клапана вен будут выполнять свою работу на недостаточном уровне, движение субстанции будет производиться в неправильном направлении.
Учитывая тот факт, что вены поверхностного типа не способны пропускать сквозь себя большой объем крови, ввиду наличия у них достаточно тонкой сосудистой стенки, кровь в них скапливается, и они разбухают.

Также спровоцировать патологии перфорантных вен могут следующие состояния:
- Устойчивое повышенное давление в венах;
- Пассивный образ жизни, при котором человек недостаточно нагружает мышечные волокна ног;
- Существуют какие-либо проблемы с венозными клапанами;
- Женщина находится в периоде вынашивания ребенка;
- Человек длительный период времени задействован на чрезмерно тяжелом физическом труде.
Учитывая широкий ряд провоцирующих факторов, а также высокую вероятность развития патологии перфорантных вен нижних конечностей на генетическом уровне, людям стоит внимательно относиться к своему здоровью и не пренебрегать регулярными медицинскими обследованиями. Это поможет выявить нарушения на начальном этапе, и тогда справиться с болезнью будет значительно легче.
Как уже можно понимать, самое первое заболевание, которое будет диагностировано у пациента с нарушением кровообращения в перфорантных венах – варикозное расширение. Именно с избавления от него и будет начинаться процесс выздоровления.
Наиболее эффективным действием является перевязка перфорантной вены, которая утратила свой тонус. Чаще всего такое поражение диагностируют в области нижней трети медиальной зоны ноги, реже средняя треть передней и задней поверхности. Практически не страдают от такой патологии перфорантные вены латеральной и задней зоны голени.

Сама процедура перевязки может осуществляться двумя способами – под фасцией или над ней (открытый вид), или методом эндоскопии, тогда вмешательство считается закрытым. Если варикозное расширение вен не было осложнено какой-либо патологией, то специалисты советуют пациентам соглашаться на перевязку пораженных вен над фасцией.
Сам процесс маркировки каналов соединения достаточно сложный и трудоемкий. Врач может его выполнять при помощи ультразвукового сканирования, или методом визуального осмотра, в совокупности с пальпацией. Лишь после этого специалист приступит к хирургическому лечению, в ходе которого патологическая перфорантная вена будет перевязана.
В прогрессивных клиниках можно пройти процедуру субфасциальной перевязки, которая относится к лечению инструментального типа. Также его могут называть эндоскопической диссекции.

Основным достоинством такого вмешательства является использование медицинского эндоскопа. Такая техника выполнения дает возможность работать удаленно с пораженной зоной, не вовлекая в процесс здоровые участки.
В ходе операции врач сделает всего один небольшой прокол, который позволит получить максимальный обзор патологического участка. Такая визуализация позволяет держать весь процесс лечения под контролем, и своевременно оказать пациенту квалифицированную помощь, если вдруг откроется кровотечение.
Для того чтобы произвести проверку субфасциального пространства, также может быть использована одна из двух тактик, причем предпочтение им отдается равноценное. В первом случае контроль осуществляется совместно с подачей углекислого газа, а во втором – без него.
Единственное, что необходимо сказать, так это некоторая ограниченность в визуализации рабочей зоне при использовании безгазовой методики, поэтому кровотечение может быть обнаружено не сразу. При использовании газового метода таких неудобств не возникает. Поэтому, в целях исключения развития негативных последствий, необходимо проводить ультразвуковую ревизию.
Восстановление
Если пациент перенес классическую флебэктомии, то с высокой вероятностью он может рассчитывать на достаточно продолжительный, и довольно болезненный реабилитационный период. В совокупности к этому могут появиться отеки мягких тканей и гематомы больших размеров.

Раны после классической флебэктомии
Собственно, процесс регенерации раневых поверхностей напрямую будет зависеть от того, какую тактику лечения использовал хирург. В некоторых случаях бывает так, что из раны начинает сочиться лимфа, а заметные рубцы, поэтому не могут сформироваться долгий период времени. При проведении обширной флебэктомии возможно появление такого осложнения, как нарушение чувствительности конечности в зоне проведения операции.
Если была проведена эндоскопическая малоинвазивная операция, то вероятность развития негативных последствий снижается в разы. Дело в том, что после такого вмешательства нет необходимости сшивать раневые поверхности, ведь эндоскопом делались незначительные проколы, которые быстро заживают.
Болезненных ощущений также практически никогда не бывает, собственно, как и травмирования нервных окончаний, а значит, чувствительность в ногах полностью сохраняется.
Перфорантные вены в теле человека, а также в процессе нормального кровообращения, играют одну из главных ролей. Если вы почувствовали себя на протяжении долгого периода плохо, то необходимо сходить к врачу на консультацию, а также сдать назначенные анализы. Если своевременно не выявить патологию перфорантных фен, то появление варикоза не заставит себя долго ждать, а после него разовьется и тромбофлебит.
Источники: http://fb.ru/article/386653/perforantnyie-venyi-nijnih-konechnostey-opredelenie-osobennosti-i-lechenie, http://probolezny.ru/tromboflebit/, http://nogi.guru/raznoe/anatomiya-i-fiziologiya/perforantnye-veny.html