Острый тромбоз подключичной яремной вен
Острый тромбоз подключичной вены (синдром Педжета-Шреттера)
Венозный тромбоз — острое заболевание глубоких магистральных венозных сосудов, обусловленное развитием тромба в их просвете. Тромбы вызывает острое нарушение кровотока по глубоким магистральным венам, в результате чего ниже повышается внутривенозное давление, резко нарушающее транскапиллярный обмен.
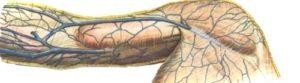
Синдромом Педжета-Шреттера — острый тромбоз проксимальных отделов подключичной вены с распространением его на подмышечную вену и вены плеча и нарушением венозного оттока в верхней конечности.
Синдром описан Peget, в 1875 г. и Schretter в 1884 г.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Этиология. Тромбоз подключичных вен является довольно редкой патологией и возникает от разных причин. Развитию заболевания способствуют топографоанатомические особенности подключичной вены, расположенной в окружности костных и сухожильно-мышечных образований. Для представления о сути проблемы необходимо знакомство с анатомией подключичной вены и окружающих образований. Подключичная вена на уровне грудино-ключичного соединения с внутренней яремной веной образует плечеголовную вену. Подключичная вена начинается от первого ребра из подмышечной вены. В начале и в конце вена имеет клапаны. Идет в предлестничном пространстве, то есть кпереди от передней лестничной мышцы, которая отделяет её от одноименной артерии. Крупных притоков не имеет. При сильных напряжениях мускулатуры плечевого пояса, сочетающихся с движениями в плечевом суставе, уменьшаются размеры подключичного пространства и вена оказывается сдавленной между ключицей и I ребром. По большому счету, синдром Педжета-Шреттера является частным случаем синдрома торакального выхода. Иначе он называется апертурным синдромом или синдромом верхней апертуры грудной клетки, при котором возникает экстравазальное сдавление сосудисто-нервного пучка. Особенно благоприятные условия для нарушения оттока по подключичной вене, а следовательно, и тромбообразования возникают при высоком стоянии I ребра, гипертрофиях подключичной мышцы и мышечно-сухожильной части малой грудной мышцы.
Патофизиология. Основу патогенеза тромбообразования составляет триада Вирхова – нарушение эндотелия стенки вены, замедление кровотока и повышение свертываемости крови. В развитии тромбозов вен важную роль играет повреждение эндотелия сосудов на пораженной конечности, сопровождающееся выделением интерлейкинов, фактора агрегации тромбоцитов, который активирует тромбоциты и коагуляционный каскад. Поверхность эндотелия приобретает повышенную тромбогенность и адгезивность. В результате перечисленные факторы на фоне замедленного или турбулентного кровотока приводят к образованию тромба. Формированию тромба также способствует тканевый тромбопластин, который в избыточном количестве поступает из поврежденных тканей в кровеносное русло. Окклюзирующий тромб ведет к острому нарушению кровотока во всей конечности. Ниже значительно повышается внутривенозное давление, передающееся на микроциркуляторный аппарат. Флотирующий тромб (может быть в виде головки окклюзирующего тромба) фиксирован лишь в одной точке, плавает в просвете сосуда, не вызывая блокады кровотока. В момент физических напряжений возможен отрыв.
Классификация синдрома Педжета-Шреттера: в клинической классификации выделяют:
• острая стадия заболевания
— легкая форма — венозное давление не превышает 300 мм вод. ст.
— средняя форма — имеется венозная гипертензия в пределах от 400 до 800 мм вод. ст.
— тяжелая форма — венозное давление достигает 1200-1300 мм вод. ст.
• хроническая стадия заболевания
Гипертензия в венах конечности наиболее выражена в первые дни заболевания, а по мере развития коллатерального оттока крови и реканализации тромбированного участка вены она постепенно снижается. В хронической стадии заболевания в состоянии покоя гипертензия в венах больной конечности выражена умеренно, но недостаточность оттока крови отчетливо выявляется при мышечной нагрузке.
КЛИНИКА И ДИАГНОСТИКА
Синдром Педжета–Шреттера-Кристелли наблюдается преимущественно у людей в возрасте 20–40 лет с хорошо развитой мускулатурой, занимающихся спортом или тяжелым физическим трудом, часто поднимающими тяжести, с неправильной осанкой. Кроме того, наблюдается при патологии костей — добавочном шейном ребре, экзостозах (разрастаниях костной ткани) шейных позвонков, большой костной мозоли после перелома ключицы, сами переломы могут провоцировать острую или хроническую травматизацию подключичной вены в реберно-ключичном промежутке. Длительное сдавление вены наблюдается при вынужденном положении верхней конечности во время сна, когда голова лежит на плече. Причинами образования тромбов в подключичной вене называют несколько факторов. В российской флебологии приоритет признается за длительной постоянной травматизацией вены в реберно-ключичном промежутке. Развивается утолщение вены в этом месте, при постоянном нарушении трофики вены, нарушении питания через собственные сосуды, так называемые vasa vasorum. Создаются условия для турбулентного движения крови и изменения свойств эндотелия сосуда. При наличии производящего фактора — физической нагрузки в вене возникает тромбоз. В некоторых случаях, при детальном выяснении анамнеза часть больных вспоминает о периодически возникающей на протяжении последнего времени или даже нескольких лет тяжести в пораженной конечности при физической нагрузке и быстро наступающей утомляемости руки, мешающей выполнению обычной работы и порой бытовых обязанностей. Возможны также болезненные ощущения по ходу сосудистого пучка, появление темно-синей окраски кисти после напряжения конечности и неожиданное, особенно по утрам, припухание последней с парестезиями или смешанным чувством слабости и своеобразного томления и набрякшими поверхностными венами.
Основными клиническими признаками острого тромбоза подключичной вены являются: выраженный отек, цианоз, напряжение и расширение подкожных вен верхней конечности и плечевого пояса соответствующей стороны (чаще справа), боли. Появлению этих симптомов обычно предшествует значительная физическая нагрузка. В остром периоде окклюзии подключичной вены часто отмечаются резкие, стягивающие боли, ощущение выпирания, похолодания, покалывания и тяжести в шее, надключичной, подключичной и подмышечных областях (иррадиирующие по всей верхней конечности, как это наблюдается при невралгии плечевого сплетения), болезненность нервно-сосудистого пучка в подмышечной, подключичной области и плеча с положительным симптомом натяжения. Отмечаются гиперестезия с гипериатическим оттенком от ключицы до сосковой линии, переходящая в гипестезию в дистальной части верхней конечности, ограничение активных движений в ней из-за болей, гипотония мышц руки. Сухожильные и периостальные рефлексы вначале повышены, а в дальнейшем снижаются.
Отек характеризуется плотностью и отсутствием ямок при надавливании. Нередко он захватывает не только руку и плечевой пояс, но и переходит на верхнюю половину грудной клетки.
Расширение и напряжение подкожных вен в ранние сроки заболевания заметно лишь в области локтевой ямки. Впоследствии локализация расширенных вен соответствует границам распространения отека.
Цианоз кожных покровов наиболее выражен в области кисти и предплечья.
При распространении тромбоза на подкрыльцовую и плечевую вены течение заболевания становится тяжелым. Нарастающий отек тканей в ряде случаев ведет к сдавливанию артериальных стволов, вследствие чего ослабевает пульс на лучевой -артерии и снижается температура конечности. Нарушения артериального кровообращения иногда настолько значительны, что возникает опасность развития гангрены.
После стихания острых явлений наступает обратное развитие клинической картины. Однако у некоторых больных полного регресса симптомов заболевания не происходит, что позволяет выделить хроническую стадию синдрома. В хроническом периоде отмечается уменьшение болевого синдрома и отека руки, обнаруживаются гипотония мышц, парез руки (преимущественно кисти). Обнаруживается выраженная гипестезия в верхней части груди и на руке, усиливающаяся в дистальном направлении; сухожильные и периостальные рефлексы снижены или не вызываются. При повторных движениях руки неврологические симптомы усиливаются, и иногда выявляются ранее отсутствовавшие симптомы. В хроническом (и в остром) периодах в руках отмечаются вегетативно-сосудистые нарушения. Н. К. Боголепов полагает, что в острой стадии в основе патогенеза неврологической симптоматики лежат венозный застой, гипоксия, периваскулярный отек и увеличение концентрации СО2 в венозной крови. Д. И. Пронив (1966) в развитии клинического комплекса синдрома придает значение трансневральной, или реперкуссионной теории (синдромы поражения нервной системы при тромбозе подключичной вены детально описаны Н. К. Боголеповым и Ф. Т. Абдухакимовым в 1966 г.).
Диагностика острого тромбоза подключичной вены в большинстве случаев не представляет трудностей. Она основывается на указанных выше симптомах и на частой связи заболевания с физической нагрузкой.
При появлении сиптомов острого тромбоза подключичной вены как правило сразу же производят ультрозвуковую диагностику (ультразвуковую доплерогравию, дуплексное сканирование). Как правило, глубокие вены верхней конечности и шеи хорошо доступны для ультразвукового исследования. Некоторые сложности возникают при сканировании подключичной вены, поскольку достаточно большая глубина ее расположения и близость костно-суставных образований зачастую не позволяют осуществить компрессию сосуда датчиком. Поэтому в некоторых случаях приходится ориентироваться только на результаты цветового картирования кровотока. Помощь в определении тромботического поражения этой вены может оказать и отсутствие фазных движений ее стенок, несинхронных с пульсацией стенок артерии. При наличии признаков замедления кровотока в подключичной вене необходимо попытаться осмотреть наиболее проксимальный отдел ее, где локализуется клапан, который обычно является местом первичного тромбообразования, для исключения сегментарного тромбоза этого участка. Это можно осуществлять как из подключичного, так и из надключичного доступа.
Ценным методом исследования, позволяющим судить о локализации и распространенности тромбоза, о степени развития коллатеральных сосудов, является флебография , при которой контрастное вещество вводят в кубитальную вену или в одну из поверхностных вен тыльной поверхности кисти. Проведение флебографии целесообразно только тогда, когда предполагается лечение тромбоза с помощью тромболизиса. Тогда после серии снимков вены с контрастированием, в вену со стороны плеча вводится катетер, и через него в тромботические массы подается раствор фибринолитика.
В диагностике болезни помогает рентгенография , которая может позволить найти костные причины заболевания. На ультразвуковом исследовании, а в некоторых случаях при использовании компьютерной томографии и магниторезонансного исследования ( ЯМР ) — можно определить точную локализацию тромба и степень заинтересованности других вен.
ЛЕЧЕНИЕ
Лечение в основном консервативное . В случае отсутствия терапии через 2-3 недели после образования тромба, он начинает постепенно «растворяться», а правильнее говорить — реканализовываться. По большей части удается добиться неплохих результатов при консервативном лечении острого тромбоза. Задачи консервативного лечения : прекращение тромбообразования, фиксация тромба к стенке, купирование спазма и воспалительного процесса, как правило, асептичного, воздействие на микроциркуляцию и тканевой обмен.
Следует отметить , что лечение тромбозов глубоких вен рук и верхнего плечевого пояса не отличаются от таковых при тромбозах ног. Так как они не осложняются тромбэмболиями, венозная сеть рук более развита и кровоток в них быстрее компенсируется, лечение менее интенсивное. Нет необходимости в строгом постельном режиме пациентов. Руке обеспечивается покой и приподнятое состояние.
По необходимости в лечении острого тромбоза используются антикоагулянты . Общие принципы лечения венозных тромбозов. Эффективны антикоагулянты прямого действия (непосредственно взаимодействующие с факторами свертывания крови). Начальная доза гепарина выбирается из расчета, что часть его свяжется протеинами плазмы. Сочетание гепарина с фибринолизином взаимоусиливает эффект. Оптимально соотношение 10 тыс. ЕД гепарина и 20 тыс. ЕД фибринолизина. Препараты вводятся капельно на изотоническом растворе с 400 мл реополиглюкина. Далее в соответствии с методикой дробного введения гепарин назначается внутримышечно под контролем времени свертывания крови. Считается, что хорошим терапевтическим эффектом является удлинение времени свертывания крови в 2-2,5 раза, снижение фибриногена А до 300 мг/%, исчезновение в плазме фибриногена Б, уменьшение протромбинового индекса до 35-40%. Ориентировочно можно руководствоваться правилом: при времени свертывания 5 минут вводится доза 10 тыс. ЕД гепарина, 10 минут — 5 тыс. ЕД, 15 минут и более — инъекция гепарина пропускается. Фибринолизин можно назначать 2 раза в сутки, не превышая при этом суточной дозы в 40 тыс. ЕД. Так как фибринолизин быстро инактивируется антиплазминами крови, его эффективность недостаточно высокая для полного растворения крови, однако и геморрагические осложнения реже, чем у стрептокиназ. Последние не получили применения при тромбозах магистральных вен из-за тяжести возможных осложнений. Гепаринотерапия проводится в течение 3-5 суток в зависимости от тяжести и распространенности тромботического процесса. В последующем осуществляется переход на медленнодействующие антикоагулянты по общепринятой схеме. Лечение фибринолизином может проводиться 3-5 суток. В качестве активатора фибринолиза применяется и никотиновая кислота в дозе 1 мг/кг массы больного в сутки, назначаемая параллельно с гепарином. Современным средством антикоагулянтной терапии являются низкомолекулярные гепарины . Их преимущества: постоянная биологическая доступность, более длительный полупериод существования, более низкий риск побочных эффектов (в том числе тромбоцитопении и остеопороза), возможность длительного лечения даже в домашних условиях. Введение фраксипарина проводится каждые 12 часов в течение 10 дней. Лечебная доза определяется массой тела: 0,1 мл на 10 кг массы. В случае появления передозировки и кровоточивости возможна нейтрализация протамином сульфат (из расчета 0,6 мл протамина нейтрализует 0,1 мл фраксипарина). Курс применения низкомолекулярных гепаринов составляет 5 — 10 дней с последующем переходом на непрямые антикоагулянты.
С первых же дней целесообразно назначение флавоноидов (детралекс, троксевазин, венорутон, гливенол, эскузан). Они воздействуют на метаболизм в венозной стенке и паравазальных тканях, обладают противовоспалительным и обезболивающим эффектом.
Важно назначение препаратов, направленных на нормализацию, а также улучшение притока крови купированием возникающего спазма . Это ксантинола никотинат, трентал, вводимые внутривенно в составе коктейля и внутримышечно. Традиционно применение миотропных спазмолитиков (но-шпа, папаверин, галидор). В остром периоде все препараты лучше вводить парэнтерально.
Местное лечение. На пораженную конечность накладываются компрессы с различными препаратами. Это может быть спиртовой раствор, гепариновая или гепароид-мазь, композиции с флавоноидами (троксевазиновая мазь). Хороший эффект наблюдается от примнения пиявок.
Показания к тромбэктомии возникают при угрозе развития венозной гангрены, выраженных регионарных гемодинамических нарушениях. При флебографии возможна баллонная ангиопластика вены и эндопротезирование. Чтобы устранить компрессию подключичной вены, одновременно производят вмешательства на мышцах, сухожилиях или костях.
Не всегда просвет вены восстанавливается до нормального, тогда болезнь плавно переходит в посттромбофлебитическую (хроническая стадия) . При этом симптомы, присущие острому периоду становятся менее выраженными. В данном случае эндоваскулярные вмешательства дают как правило лучшие результаты, чем консервативное лечение. В хронической стадии заболевания выполняют реконструктивные сосудистые операции, направленные на создание дополнительных путей венозного оттока из верхней конечности путем анастомозирования подмышечной вены или дистального отрезка подключичной вены с наружной яремной веной. В качестве шунтов используют трансплантаты, выкроенные из большой подкожной вены бедра.
Также необходимо устранить факторы, приведшие к развитию болезни . Для этого проводят флеболиз, рассечение реберно-диафрагмальной связки, удаляют добавочное шейное ребро и другие экстравазальные образования, участвующие в сдавлении вены.
Прогноз для жизни при остром тромбозе подключичной вены благоприятный, но полного выздоровления можно и не достигнуть.
Симптомы, диагностика, лечение острого тромбоза подключичной вены
Острый тромбоз подключичной вены, симптомы которого обычно возникают внезапно, достаточно редкое заболевание. Его называют – болезнью или синдромом Педжета-Шреттера. Но не только это заболевание может вызвать острый тромбоз подключичной вены. Рассмотрим, почему он может возникнуть, как его диагностируют и лечат.
Понятие о тромбозе подключичной вены
 Тромбоз – это образование тромба в венозной системе, предрасполагающими факторами к которому являются: повреждение интимы (внутреннего слоя) сосуда, замедление кровотока и нарушение свертываемости крови. Первичный тромбоз подключичной вены или болезнь Педжета-Шреттера встречается редко, но в практике лечения у тяжелых больных тромбоз подключичной вены наблюдается, как осложнение после ее катетеризации.
Тромбоз – это образование тромба в венозной системе, предрасполагающими факторами к которому являются: повреждение интимы (внутреннего слоя) сосуда, замедление кровотока и нарушение свертываемости крови. Первичный тромбоз подключичной вены или болезнь Педжета-Шреттера встречается редко, но в практике лечения у тяжелых больных тромбоз подключичной вены наблюдается, как осложнение после ее катетеризации.
Катетеризация подключичной вены нередко используется при:
- реанимационных мероприятиях;
- необходимости проведения длительной инфузионной терапии;
- парентеральном питании;
- невозможности катетеризировать периферический сосуд.
Факторами, способствующими образованию тромба в подключичной вене, могут быть:
- травмирование стенки может возникнуть в месте прокола или при неправильно, слишком глубоко установленном катетере;
- инфицирование. Бывает при несоблюдении правил ухода за катетером, при сепсисе. Катетер для инфузионной терапии должен промываться раствором гепарина и заполнен этим раствором по окончании процедуры и не менее двух раз в день, стерильная повязка подлежит смене при ее загрязнении. Катетер не следует оставлять более чем на 10 суток;
- раздражение интимы сосудов под действием вводимых препаратов, чаще всего это возникает на фоне проведения парентерального питания. Нельзя также вводить без показаний холодные растворы;
- сопутствующие заболевания, вызывающие замедление кровотока и повышение свертываемости крови.
Симптомы и диагностика
Поскольку тромб может закрывать не весь просвет, то симптоматика, если есть флеботромбоз подключичной вены бывает различной:
- отек верхней конечности со стороны тромбоза;
- расширение подкожных венозных сосудов;
- изменение цвета кожи (цианоз);
- боль в руке и подмышечной ямке;
- болезненность при инфузии.
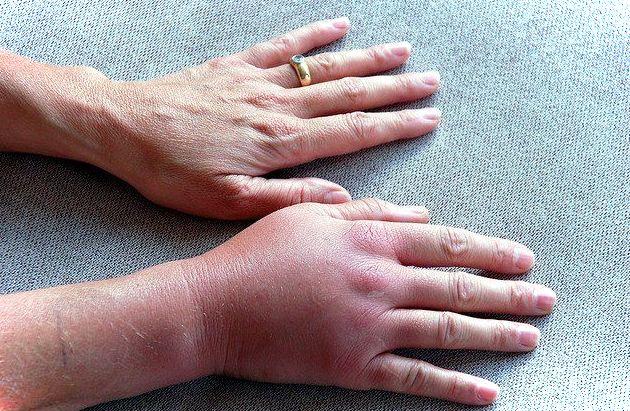 В некоторых случаях может возникнуть отек шеи и лица, если катетер стоит глубоко в месте соединения подключичной и яремной вены. При отрыве тромба появляются симптомы инфаркта легкого, боль в груди, мокрота с кровью, нарушение дыхания, гипоксия, но такое осложнение бывает редко. Еще один симптом – это повышение температуры, особенно при инфицировании и развитии сепсиса.
В некоторых случаях может возникнуть отек шеи и лица, если катетер стоит глубоко в месте соединения подключичной и яремной вены. При отрыве тромба появляются симптомы инфаркта легкого, боль в груди, мокрота с кровью, нарушение дыхания, гипоксия, но такое осложнение бывает редко. Еще один симптом – это повышение температуры, особенно при инфицировании и развитии сепсиса.
Для подтверждения диагноза используют такие методы диагностики, как:
- ультразвуковая доплерография;
- флебография;
- рентгенография;
- магнитно резонансная томография.
 Лечение тромбоза подключичной вены обычно консервативное. Хирургическое вмешательство, удаление тромба и пластика сосуда не всегда оправдывают себя, так как часто приводят к развитию повторного образования тромба в области сосудистых швов, особенно если у больного повышена свертываемость крови. Хирургическое иссечение тромба проводят только в случае:
Лечение тромбоза подключичной вены обычно консервативное. Хирургическое вмешательство, удаление тромба и пластика сосуда не всегда оправдывают себя, так как часто приводят к развитию повторного образования тромба в области сосудистых швов, особенно если у больного повышена свертываемость крови. Хирургическое иссечение тромба проводят только в случае:
- выраженных региональных нарушений кровообращения;
- угрозе развития гангрены.
Удаление тромба при остром тромбозе подключичной вены проводится под общим обезболиванием, путем баллонной ангиопластики с дальнейшим эндопротезированием.
В остальных случаях острые признаки заболевания постепенно уменьшаются самостоятельно, вследствие реканализации тромба и восстановления проходимости сосуда. Поэтому лечение направлено на ускорение данного процесса и лизис тромба. При подозрении на тромбоз катетер необходимо сразу удалить. Больному назначают:
 антикоагулянты, обычно гепарин, в первые дни его вводят внутривенно, затем заменяют антикоагулянтами непрямого действия;
антикоагулянты, обычно гепарин, в первые дни его вводят внутривенно, затем заменяют антикоагулянтами непрямого действия;- тромбокиназа, желательно использовать ее в первые часы после обнаружения тромбоза. Вводят ее внутривенно в кубитальную вену со стороны тромбоза. При позднем ее назначении есть вероятность того, что отток крови будет осуществляться по коллатералям. Этим венозная сеть верхних конечностей отличается от венозной сети нижних. Поэтому при проведении флебографии катетер можно довести до места образования тромба и ввести тромбокиназу непосредственно в эту область.
- флавоноиды (Детралекс, Троксевазин) они уменьшают воспалительный процесс в стенке сосудов и обладают обезболивающим действием;

- спазмолитики и ноотропы, которые помогут сохранить перфузию в мышцах на должном уровне;
- антибиотики, при подозрении на инфицирование.
Острый тромбоз подключичной вены, причины и лечение которого должен знать каждый врач, достаточно редкое осложнение при ее катетеризации. Но учитывая, что катетеризация подключичной вены проводится у тяжелых, ослабленных больных, своевременное выявление и лечение необходимо.
Я создал этот проект, чтобы простым языком рассказать Вам о наркозе и анестезии. Если Вы получили ответ на вопрос и сайт был полезен Вам, я буду рад поддержке, она поможет дальше развивать проект и компенсировать затраты на его обслуживание.
Причины, симптомы и методы лечения тромбоза подключичной вены
Содержание
Тромбоз подключичной вены — крайне редкое заболевание, которое может встречаться у молодых людей, занимающихся спортом или претерпевающих тяжелые физические нагрузки. Тромбоз подключичной вены может перерасти в острый, когда человек будет иметь нарушенный венозный отток не только в данном месте, но и в соседних крупных венах. Такое заболевание не имеет разнообразных причин, в основном оно образовано от одних факторов, о которых мы расскажем далее.
Причины и симптомы

Обычно венозный кровоток руки при повреждении быстро восстанавливается, но бывает, что тромбоз подключичной артерии меняет кровоток всей конечности. Синдром Педжета — это и есть то самое изменение, которое названо в честь ученого, который открыл это явление.
Иногда, конечно, появляется тромб в сосудах нижних конечностей, который может перемещаться от одной части в верхние конечности, что также может вызывать тромбоз подключичной вены.
Тромбоз подключичной вены имеет определенные симптомы. Врачи, к которым приходят пациенты с отекшей рукой, болью при каких-либо движениях, усиливающемся дискомфорте после выполнения упражнений, обычно ставят диагноз тромбоз подключичной вены. Иногда у людей может появиться гангрена, или рука может посинеть. Все это происходит из-за того, что нарушается кровообращение в конечностях и вены могут быть повреждены. Обычно это случается с правой рукой, но есть случаи и тромбоза левой руки.
Диагностика и развитие тромбоза

На самом деле, тромбоз может протекать с незначительными симптомами, которые могут быть до последнего момента незамеченными, поэтому человек может не почувствовать развитие и прогресс болезни. Это происходит из-за того, что дополнительные вены могут образовываться очень медленно, нарушая кровообращение. Когда человек заметит опухание, он не должен сам выписывать себе какие-то мази, ведь это может привести к гангрене, что крайне опасно. Все люди должны немедленно обратиться к врачу и пройти полную диагностику, которую им может назначить врач.
Обычно доктора используют такие виды исследований тромбозов:
- осуществляется рентген или магнитно-резонансная томография на плечевой пояс, чтобы выявить причину тромбоза и изменения кровообращения у человека;
- делается допплерография, чтобы внимательно изучить измененную вену и на фоне этого обозначить лечение;
- иногда врачи делают УЗИ шеи и плечевого пояса, чтобы также осмотреть все вены и сосуды.
В древние времена люди для лечения данной болезни всего лишь создавали покой руке и немного ее п  риподнимали. Сейчас же врачи поняли, что этот метод не подходит, так как он дает много осложнений. В наше время доктора стараются влиять на тромбоз извне, прочищая вену от тромбов. В крайних случаях осуществляется хирургическое вмешательство, иногда врач может порекомендовать компрессионный рукав.
риподнимали. Сейчас же врачи поняли, что этот метод не подходит, так как он дает много осложнений. В наше время доктора стараются влиять на тромбоз извне, прочищая вену от тромбов. В крайних случаях осуществляется хирургическое вмешательство, иногда врач может порекомендовать компрессионный рукав.
Человека могут положить в больницу, чтобы ежедневно делать ему капельницы, а затем измерить показатели свертываемости крови. Далее назначаются антикоагулянты и гепарины для лечения на дому, а также обезболивающие и спазмолитики. Иногда пациентам желательно пользоваться нетрадиционной медициной, прикладывая на больное место компрессы, но только с разрешения врача.
В крайних случаях для лечения может проводиться операция для удаления тромбов в сосудах. К сожалению, при затяжных болях и гангренах конечность не удается спасти, поэтому ее ампутируют.
Все болезни начинаются с малых причин, и эта не исключение, ведь нужно всегда лечить не только главную проблему, но и незначительные заболевания вен, которые как раз-таки и приводят к тромбозам. Поэтому нужно делать такую профилактику, посещая врачей регулярно и не доводя до крайностей маленькие проблемы.
Источники: http://doctorspb.ru/articles.php?article_id=916, http://vnarkoze.ru/ostryj-tromboz-podklyuchichnoj-veny/, http://varicozinfo.ru/tromby/tromboz-podklyuchichnoj-veny.html