Печеночная недостаточность артериальное давление
Больная печень и давление
На первый взгляд неясно, какое отношение имеет печень к высокому давлению? Чтобы ответить на вопрос, вспомним уроки анатомии: через печень осуществляется циркуляция крови, и любая дисфункция органа влияет на круговое прохождение ее по организму. Высокое давление и недуги печени подлежат комплексному лечению, поскольку гипертония может снова давать о себе знать, если не устранить основную причину.
Гипертония и печень: взаимосвязь
Человеческий организм — сложный механизм взаимодействия органов и систем. Существует тесная связь между органами брюшной полости и сердечно-сосудистой системой. Эту взаимосвязь нужно рассматривать с 2-х сторон:
- за дисфункцией сердца или патологией сосудов следуют проблемы с печенью, связанные с гипоксией, расстройствами ЦНС;
- при заболеваниях печени возникают или усугубляются болезни сердца и сосудов.
Больная печень приводит к расстройству сосудистой циркуляции и нарушению гомеостаза.
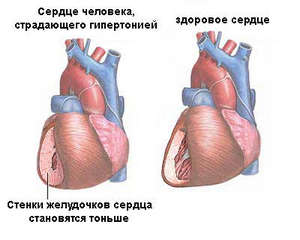 Гипертония приводит к нарушению функций сердца и печени, как следствие — развитие инсульта.
Гипертония приводит к нарушению функций сердца и печени, как следствие — развитие инсульта.
Артериальная гипертензия — серьезная патология, которую запрещено игнорировать. Она способна давать осложнения на сердце, приводить к летальному исходу. Гипертония бывает первичной и вторичной. Первичная не имеет особых причин для развития, и будь то атмосферное давление или гормональные нарушения — повышенное давление даст о себе знать. Вторичная развивается по причине фоновых заболеваний, и если их устранить — пропадет высокое АД. Вторичные причины касаются дисфункции надпочечников или печени.
Нарушенная работа печени способна напрямую влиять на артериальное давление, поскольку через орган проходят сосуды, в которых циркулирует под давлением кровь. При циррозе печени АД всегда выше нормы. Этот факт объясняется тем, что печеночная ткань полностью покрывается рубцами, из-за чего орган перестает выполнять функции в полной мере. Как следствие, сосуды сдавливаются, и происходит нарушение кровотока. Но давление повышается не по кровеносной системе, а в области воротной вены. Так развивается портальная гипертония.
Портальная гипертония: причины и признаки
Рассмотрим, что представляет собой портальная гипертония (ПГ) — патология, характеризующаяся повышенным АД в портальном русле. Причина патологического состояния — нарушение кровотока из портального русла, которое развивается вследствие разрастания рубцовой ткани при циррозе печени. На месте отмерших участков паренхимы происходит разрастание соединительной ткани, из-за чего сужаются внутрипеченочные сосуды. Кровообращение затрудняется, давление становится выше.
Процесс развития ПГ условно делят на несколько этапов:
- поднимается АД;
- нарушается работа органов брюшной полости (боли, тошнота, тяжесть в правом боку).
- увеличивается селезенка;
- происходит варикозное расширение подкожных вен пищевода («голова медузы»);
- расширяются вены пищевода и желудка.
- продолжают увеличиваться размер печени и селезенки;
- развивается асцит (отек брюшной полости).
- начинаются обширные кровотечения из желудка, кишечника;
- развивается печеночная недостаточность.
Диагностические исследования
Если вовремя не диагностировать патологию, повышается риск развития кровотечения. В то же время, патологии печени обнаружить тяжелее всего. По статистике 70% недугов, которые не выявили своевременно, являются патологиями со стороны больной печени. Гипертонию выявить легче, поскольку она включает ряд симптомов:
- давление поднялось выше показателя 140 на 90 мм рт.ст.;
- чувствуется учащенное сердцебиение;
- есть потливость;
- развиваются отеки и онемение конечностей;
- присутствует апатия.
 Диагностические исследования — необходимая процедура для определения диагноза и состояния больного.
Диагностические исследования — необходимая процедура для определения диагноза и состояния больного.
Портальную гипертонию с помощью тонометра не выявишь — проблемы с давлением в области портального русла устанавливают с помощью ультразвукового исследования. Кроме того, внешними проявлениями могут быть увеличенные печень и селезенка, которые врач обнаруживает с помощью пальпации. Чтобы поставить четкий диагноз, понадобится пройти такие диагностические исследования:
- общий анализ крови;
- печеночные пробы;
- эзофагография;
- фиброгастродуоденоскопия;
- ректороманоскопия;
- УЗИ;
- допплерография;
- венография;
- ангиография.
Вернуться к оглавлению
Особенности лечения давления при больной печени
Лечение портальной гипертонии рассчитано на устранение заболевания печени и стабилизацию давления. На ранних этапах предпочтение остается за медикаментозной терапией. На запущенных этапах, когда болезнь дает осложнения или начинается кровотечение, прибегают к хирургическому вмешательству.
Медикаментозная терапия
Для терапии используют гипертензивные препараты группы бета-адреноблокаторов, нитраты, гликозаминогликаны и ингибиторы АПФ. Дозировку и длительность лечения определяет лечащий врач. Изучим медикаменты детальнее:
- в группе бета-адреноблокаторов предпочтительны «Атенолол» и «Анаприлин»;
- среди ингибиторов АПФ хорошие результаты дают «Рамиприл», «Хартил» и «Кардиприл»;
- эффективно зарекомендовал себя «Нитросорбит», однако долго принимать его не стоит — организм привыкает к препарату, и его действие сводится к нулю;
- для остановки кровотечения внутривенно используют «Терлиприссин», «Сомастатин».
Вернуться к оглавлению
Народная терапия
Нетрадиционное лечение АД исключает прием таблеток во избежание нагрузки на печень, и преследует цель отдельного лечения гипертонии и печени. Одной из причин повышенного давления считаются внутреннее напряжение, страхи, злость, гнев. Чтобы стабилизировать давление, не давать ему подниматься, рекомендуется сменить род деятельности, поменять образ жизни и отказаться от пагубных привычек.
При влиянии недугов печени на артериальное давление желательно придерживаться следующих правил:
- исключить алкоголь;
- отказаться от острых блюд;
- ограничить соль, жирную пищу;
- сладости поменять на ягоды и фрукты;
- кушать овощи;
- пить соки;
- ввести в рацион крапиву и листья одуванчика;
- включить в питание полезные для печени продукты: куркуму, барбарис, кориандр, укроп, лимон;
- пить успокоительные чаи и избегать стрессов;
- успокаивать нервы пустырником, мятой, мелиссой и ромашкой;
- чаще выходить на прогулки.
Желательно ограничить просмотр телевизора и сиденье за компьютером: при напряжении глаз мышцы шеи напрягаются, происходит спазм сосудов, из-за чего может подняться давление.
Печеночные заболевания, которые способны повышать АД
ПГ является следствием не только цирроза печени. Она возникает и по ряду других причин:
- внутрипеченочные: алкогольный гепатит, шистосомоз, фиброз и поликистоз печени, опухоль, гемохроматоз;
- предпеченочные: передавливание воротной и селезеночной вены, повреждение воротной вены, увеличение селезенки, врожденные аномалии;
- постпеченочные: перикардит, оказывающий влияние на давление в области нижней вены, тромбоз.
Вывод таков: когда человек обнаружил у себя симптомы артериальной гипертензии —это означает, что нужно скорее установить причину и начать терапию. Игнорирование тревожных звоночков чревато тяжелыми осложнениями. При артериальной гипертонии — это дисфункции сердца, при портальной гипертонии — печеночная недостаточность.
Как влияют проблемы с печенью на давление?
Любые сбои в функционировании такого важного фильтрационного органа, как печень, способны повлиять на уровень артериального давления (АД). Связано это с тем, что через печень под давлением происходит циркуляция крови. После того как кровь проходит круговорот в организме, ее показатели ухудшаются. Например, она может стать гуще и во избежание венозных застоев, давление повышается.
Болезни печени и высокое АД
Во время гипертонии показатели уровня артериального давления начинаются с отметки в 140/90 мм рт. ст. Зачастую, чтобы избавиться от этого, пациенты принимают медпрепараты, способствующие понижению АД. Но далеко не все задумываются о том, к каким последствиям может привести постоянный прием медицинских средств. Впрочем, как и о том, что АД с показателями выше нормы:
- Учащает сердечный ритм.
- Повышает потоотделение.

АД повышает потоотделение
- Снижает четкость зрения.
- Вызывает чувство апатии.
- Провоцирует отечность, онемение конечностей.
При появлении двух и более из вышеперечисленных симптомов важно сразу обратиться к специалисту. Одной из причин таких скачков АД является больная печень. Например, цирроз всегда поднимает давление. Это вызвано тем, что на ткани пораженного органа возникают рубцы, вследствие чего его функционирование нарушается, в сосудах начинается сдавливание. Это приводит к нарушению кровотока.
Как связана портальная гипертензия и гипертония?
Портальной гипертензией называют патологию, при которой в бассейне воротной вены наблюдается повышенное воздействие крови на ее стенки. Скачки АД в таком случае часто бывают вызваны сбоями в венозном кровотоке.
Патология развивается одновременно с прочими заболеваниями, в том числе и с болезнями сердечно-сосудистой системы, приводящими к повышенным показателям тонометра. Эта болезнь может возникнуть по причине поражения фильтрационного органа вирусом гепатита, частого приема лекарственных средств. Это, в свою очередь, приводит к нарушению кровообращения, сбоям в нормальной работе сердечно-сосудистой системы человека.

Портальная гипертензия и гипертония
Причины появления гипертензии
Существует множество факторов способных спровоцировать развитие гипертонии и одновременно патологий печени. К ним относятся:
- опухоли желчного протока;
- желчнокаменная болезнь;
- наличие тромбов в сосудах;
- опухоль головки поджелудочной железы.
Все же основной причиной, которая приводит к развитию заболевания, является повреждение паренхимы печени. Обычно это происходит при циррозе, гепатите, заражениях паразитарными формами, развитии злокачественных новообразований.
К симптомам гипертонической болезни относятся:

Сильные головные боли один из симптомов АД
- чувство головокружения;
- приливы жара, холода;
- потеря аппетита, чувство тошноты, позывы к рвоте;
- покраснение кожи на лице.
Гипертензия характеризуется несколькими стадиями развития с разными симптомами. На начальном этапе развития отмечается легкая и практически незаметная симптоматика. Во время следующей стадии у больного происходит увеличение селезенки, расширение вен пищевода, наблюдается отсутствие жидкости в полости живота. Третья степень характеризуется еще большим увеличением селезенки и печени, начинает развиваться асцит. Последняя стадия наиболее опасна, она сопровождается кровотечением из пищевода, желудка, кишечника, началом развития тяжелой формы почечной недостаточности.
Диагностика и лечение
При подозрениях на наличие гипертонии и проблем с печенью сразу стоит обратиться к специалисту. Диагностику начинают с осмотра, опроса о наличии заболеваний, патологий. После этого пациенту необходимо сдать биохимический анализ крови и урины.
Затем больному предстоит ультразвуковое исследование, помогающее выявить степень поражения органа. В некоторых случаях УЗИ недостаточно, тогда прибегают к КТ и МРТ. Возможно также проведение биопсии и гистологического исследования ткани органа.
Гипертония с сопутствующими печеночными проблемами требует комплексной терапии, основывающейся на устранении основного заболевания и симптоматики. Консервативная терапия на ранних стадиях подразумевает использование специальных препаратов. Это влияет на давление в портальной системе, понижая его.
Если патология обнаружена на запущенной стадии и одновременно присутствуют серьезные болезни сердца, необходимо хирургическое вмешательство. Целью операции является создание обходных путей для оттока крови. К методам такой терапии относятся: портосиситемное шунтирование, оменторенопексия, эмболизация селезеночной артерии.
При циррозе необходима трансплантация пораженного органа, т. к. во время этого заболевания происходят изменения, которые невозможно исправить, что отражается на давлении в целом.

Профилактикой проблем с АД и печенью является здоровый образ жизни, частые прогулки на свежем воздухе, занятия спортом, ежедневная утренняя гимнастика, полноценный сон. Немаловажно следить за своим питанием, употреблять достаточное количество минералов и витаминов. Рацион необходимо обогащать свежими фруктами и овощами. Употребление копченого, слишком соленого, сладкого, жирного, жареного стоит ограничить, а кисломолочные продукты есть как можно чаще. Не стоит увлекаться алкогольными напитками и курением.
Лечение гипертонии при печеночной недостаточности
Печеночная недостаточность
Это патологическое состояние, характеризующееся нарушениями различных видов обмена веществ в организме и интоксикацией продуктами белкового метаболизма вследствие недостаточности функции печени.
Симптомы Печеночной недостаточности:
По клиническому течению различают острую и хроническую печеночную недостаточность. Первая наблюдается в основном при остром гепатите, подострой дистрофии печени. а также при некоторых отравлениях, например фосфорорганическими веществами. Хроническая печеночная недостаточность развивается постепенно у больных с хроническим гепатитом, циррозом печени. Она медленно прогрессирует и, достигнув высоких степеней тяжести, как и острая, может привести к развитию печеночной комы.
Диагноз устанавливают на основе клинической картины и биохимических показателей. Лечение проводят только в стационаре. При эндогенной печеночной недостаточности назначают постельный режим, рациональную диету (высококалорийную с повышенным содержанием углеводов), витамины. При экзогенной печеночной недостаточности необходимо предупреждение развития кишечной аутоинтоксикации (ограничение белка в рационе, высокие промывания кишечника, назначение антибиотиков широкого спектра действия и др.). Прогноз при своевременном лечении благоприятный.
Симптомы, течение зависят от характера поражения печени, остроты течения процесса. В 1 стадию клинические симптомы отсутствуют, однако снижается толерантность организма к алкоголю и другим токсическим воздействиям, положительны результаты нагрузочных печеночных проб (с галактозой, бензоатом натрия, билирубином, особенно вофавердином). Для II стадии характерны клинические симптомы: немотивированная слабость, снижение трудоспособности, диспепсические расстройства, появление и прогрессирование желтухи, геморрагического диатеза. асцита. иногда гипопротеинемических отеков. Лабораторные исследования показывают значительные отклонения от нормы многих или всех печеночных проб; снижено содержание в крови альбумина, протромбина, фибриногена, холестерина. Обычно увеличено содержание в крови аминотрансфераз, особенно аланинаминотрансферазы, часто отмечается анемия. увеличение СОЭ. Степень нарушения функции печени можно определить также методом радиоизотопной гепатографии. В III стадии наблюдаются глубокие нарушения обмена веществ в организме, дистрофические явления не только в печени, но и в других органах (ЦНС, почках и т. д. ); при хронических заболеваниях печени выражена кахексия. Появляются признаки приближающейся печеночной комы.
Острая печеночная недостаточность развивается быстро, на протяжении нескольких часов или дней, и при своевременной терапии может быть обратимой. Хроническая печеночная недостаточность развивается постепенно, на протяжении нескольких недель или месяцев, но присоединение провоцирующих факторов (прием алкоголя, пищеводно-желудочное кровотечение из варикозно-расширенных вен пищевода, интеркуррентная инфекция, физическое переутомление, прием больших доз мочегонных или одномоментное удаление большого количества асцитической жидкости и т. д. ) может быстро спровоцировать развитие печеночной комы. Прогноз, особенно при хронической печеночной недостаточности. неблагоприятный, однако в отдельных случаях печеночная кома (портокавальная форма) может регрессировать и на протяжении ряда месяцев вновь рецидивировать.
Причины Печеночной недостаточности:
Эндогенная печеночная недостаточность развивается вследствие дистрофии или некроза клеток печени и наблюдается, например, при гепатитах, гепатозах, циррозе печени и др. Клинически она характеризуется снижением и извращением аппетита, отвращением к табаку у курильщиков, непереносимостью пищи и алкоголя, тошнотой, а также слабостью, снижением трудоспособности, эмоциональными расстройствами и др. При длительном хроническом течении отмечаются землисто-серый оттенок кожи или ее желтушность, признаки нарушения обмена витаминов (плохое зрение в темноте и др.), эндокринные расстройства (у женщин нарушение менструального цикла, у мужчин снижение полового влечения, импотенция, атрофия яичек, гинекомастия и женский тип оволосения), поражения кожи (сосудистые «звездочки», эритема ладоней), кровоизлияния или кровотечения (например, желудочно-кишечные), отеки. асцит и др. Обычно наблюдаются и симптомы основного заболевания. Выявляются многообразные изменения биохимических показателей в сыворотке крови, отмечается повышение содержания билирубина, гамма-глобулина, активности аминотрансфераз, снижение содержания альбумина, факторов свертывания крови, эфиров холестерина, активности холинэстераз и др.
Под экзогенной печеночной недостаточностью понимают процесс интоксикации продуктами метаболизма (аммиаком, фенолом и др.) и микробными токсинами, всасывающимися в кишечнике и попадающими из воротной вены в общий кровоток, минуя печень, вследствие портальной гипертензии (например, при тромбозе воротной вены). При этом изменения клеток печени могут быть минимальными. Экзогенная печеночная недостаточность проявляется периодически возникающими психическими расстройствами (эмоциональная неустойчивость, раздражительность, бессонница по ночам и сонливость днем, в дальнейшем нарушается сознание) и неврологическими симптомами — параплегией, дизартрией, хореоатетоидными движениями и др. Эти расстройства носят преходящий характер, обычно они полностью или частично обратимы. Одновременно развиваются клинические симптомы портальной гипертензии. Биохимические изменения (повышение содержания в крови аммиака, фенолов и др.) связаны с поступлением крови воротной вены в общий кровоток через коллатерали, минуя печень.
Лечение Печеночной недостаточности:
Больной подлежит немедленной госпитализации (при вирусном гепатите, лептоспирозе и других инфекционных заболеваниях — в инфекционные больницы, при токсических поражениях печени — в центры отравлений). При остро возникшей печеночной недостаточности и печеночной коме очень важно интенсивными лечебными мероприятиями поддержать жизнь больного в течение критического периода (нескольких дней), рассчитывая на значительную регенеративную способность печени. Проводят лечение основного заболевания, при токсических гепатозах — мероприятия, направленные на удаление токсического фактора. При хронической печеночной недостаточности проводят лечение основного заболевания и симптоматическую терапию.
Куда обратиться:
Портальная гипертензия

Как развивается недуг
Наверняка сегодня уже каждый мог слышать об этом заболевании, но не все до конца понимают, что такое портальная гипертензия, что это заболевание представляет собой. Говоря о данном недуге, следует в первую очередь понимать, что это очень серьезное заболевание, которое может привести к кровотечению и даже летальному исходу. Портальная гипертензия – это увеличение давления в портальной вене, то есть большой вене, которая обеспечивает кровяной поток от кишечника к печени. Большая вена наполняется кровяной жидкостью от кишечника, желчного пузыря, желудка и поджелудочной железы. В тот момент, когда повышается давление в этой вене, как правило, начинают образовываться дополнительные сосуды или анастомозы. Анастомозы способствуют объединению большого круга кровообращения с портальной системой в обход печени. Все это может привести к тому, что в кровь попадут вещества, которые печень обычно самостоятельно устраняет.
Что такое портальная гипертензия, и какими причинами она может быть вызвана, рассмотрим далее. На самом деле основных причин развития недуга может быть две, в частности:
- увеличение объема крови, которая течет по сосудам;
- повышение сопротивления кровотока через печень.
Стоит отметить, что обычно патология развивается из-за второй причины, которая вызывается циррозом печени. Все же самое основное значение имеет расширение вен, расположенных в нижней третьей части пищевода и дна желудка, это обусловлено тем, что вены, которые были варикозно расширены, очень легко разрываются, соответственно, возникает кровотечение.
Симптоматические проявления болезни

Асцит- опасный симптом заболевания
Симптомы ПГ будут зависеть от области расширения воротной вены. Патология проявляется диспепсией, для которой характерны тошнота, болевой синдром в эпигастральной области, ощущения тяжести под ребрами. Также гипертензия сопровождается запорами, увеличением селезенки, может наблюдаться асцит, то есть скопление жидкости в брюшной полости. В процессе паталогического процесса может образоваться «голова медузы», так выглядят расширенные подкожные вены в передней брюшной стенке. Если ПГ дошла до стадии кровотечения, которое может быть пищеводно-желудочным и геморроидальным, то в первом случае будет наблюдаться рвота кофейной гущей и черный кал. Кроме того, у больного, возможно, развитие желтухи и появление отеков.
Портальная гипертензия у детей имеет идентичные симптоматические проявления. К сожалению, на сегодняшний день не разработана идеальная терапия, которая способствовала бы предотвращению кровотечений, которые очень часто становятся причинами смерти детей и взрослых людей. Дополнительную информацию о заболевании можно узнать, почитав реферат портальной гипертензии. В наши дни Всемирная паутина достаточно развита и на ее просторах имеется множество рефератов и докладов с подробным описанием болезни.
Методы лечения данной патологии
Из вышесказанного стало понятно, что такое портальная гипертензия и какими симптомами это заболевание проявляется. Безусловно, это заболевание требует серьезного лечения, причем, начато оно, должно быть как можно раньше. Чем раньше больной обратится за специализированной помощью, тем большая вероятность того, что удастся избежать кровотечения. Синдром ПГ требует незамедлительного обследования, которое должно проводиться в условиях стационара. Обследование включает в себя: общий анализ крови, функциональные печеночные пробы (так как очень часто возникает ПГ при циррозе печени), эзофагографию, фиброгастродуоденоскопию, ректороманоскопию, УЗИ, венографию. Все эти врачебные манипуляции выполняются по усмотрению и назначению лечащего врача.
В первую очередь лечение портальной гипертензии направлено на устранение причин ее возникновения. Кроме того, в процессе медикаментозной терапии применяются:
- склеротерапия с пропранололом;
- для остановки кровотечения используют терлипрессин, соматостатин;
- используется эндоскопическая склеротерапия;
- с целью тампонады пищевода используют зонд Сенгстейкена-Блэйкмора;
- может быть применена эндоскопическая перевязка эластичными кольцами;
- операция при портальной гипертензии выполняется с целью предупреждения повторных кровотечений.
Внимание! Стоит отметить, что после осуществления хирургического вмешательства существенно снижается риск развития асцита и перитонита.
Основным оперативным методом лечения является шунтирование. В процессе операции создается шунт, который располагается между венозной системой и портальной. Это способствует тому, что значительно уменьшается давление в воротной вене, так как для венозной системы характерно гораздо низшее давление.

Портальная гипертензия может наблюдаться при абсолютно любом возрасте человека. Поэтому если вы заметили такие признаки как рвота кофейной гущей, стул дегтеобразного состояния, увеличение живота в размерах, в брюшной области стали заметными выпучившиеся извилистые вены, необходимо срочно вызвать карету скорой помощи или самостоятельно доставить больного в ближайшее отделение больницы. Исход болезни ПГ будет напрямую зависеть от основного заболевания, которое вызвало ПГ. Если у больного отмечается цирроз печени, то исход будет определяться степенью выраженности печеночной недостаточности. Неутешительным является тот факт, что при каждом кровотечении уровень смертности составляет около 40% всех таких больных.
Ни в коем случае не стоит рисковать, если врач предлагает вам оперативное вмешательство, тогда обязательно стоит послушать его, так как стандартное шунтирование может существенно продлить вам жизнь. Также необходимо беспрекословно выполнять все рекомендации врача, своевременно принимать лекарственные препараты и находиться в условиях стационара столько, сколько необходимо для полного улучшения вашего состояния.
Лечение хронической печеночной недостаточности
При хронической печеночной недостаточности возможны эндокринопатии. Во многих случаях появляется гинекомастия при лечении хронической печеночной недостаточности, часто увеличивается строма предстательной железы. Цирроз печени в детском и юношеском возрасте ведет к сильному замедлению развития костей, роста («гепатический малый рост» Фанкони), полового созревания, что связано с недостаточным образованием тестостерона. У женщин при лечении хронической печеночной недостаточности атрофируется матка, грудные железы, нарушатся менструальный цикл.
Лечение хронической печеночной недостаточности
Лечение печеночной недостаточности хронического типа включает в себя обязательное адекватное лечение основного заболевания, вызвавшего ее, а также восстановление нарушенных функций печени. Большое значение имеет выявление и лечение ведущего (доминирующего) клинического симптомокомплекса или синдрома, определяющего ход заболевания. Больным при лечении хронической печеночной недостаточности необходим при лечении постельный режим, высококалорийная диета с повышенным содержанием углеводов и резким ограничением белка до 30 г в сутки вплоть до его исключения в период угрожающей комы.
При печеночной коме необходимо для лечения внутривенно капельно вводить 5%-ный раствор глюкозы и гемодез (за сутки до 1,5 – 2 л) с добавлением 1,5 г хлорида калия, 10 – 12 ВД инсулина, 10 мл 5%-ного раствора аскорбиновой кислоты. Внутримышечно для лечения хронической печеночной недостаточности вводят пиридоксин (3 мл 5%-ного раствора), кокарбоксилазу (200 мг), викасол (2 мл 1%-ного раствора), витамин В12 (500 мкг).
При геморрагическом диатезе для лечения применяют витамин К в виде 1%-ного раствор викасола по 2 – 3 мл (внутривенно). В зависимости от степени ацидоза под контролем рН вливают от 200 до 600 мл 2,5 – 4%-ного раствора бикарбоната натрия; при гипонатриемии применяют хлорид натрия (10 – 20 мл 10%-ного раствора), инфузии раствора Рингера. Для корреляции гипокалиемии вводится хлорид калия.
Медикаментозное лечение хронической печеночной недостаточности
Для частичного восстановления аминокислотного и ферментативного состава при лечении хронической печеночной недостаточности вводят 25 – 100 мл 1%-ного раствора глутаминовой кислоты, назначают орнитин и аргинин по 5 – 15 г в сутки; аминокислотные коктейли; внутривенно капельно на изотоническом растворе глюкозы вводят 240 мг коэнзима А, 208 мг НАДФ, 65 г #945;-липоевой кислоты.
Для предупреждения кишечной аутоинтоксикации при лечении хронической печеночной недостаточности больным промывают кишечник с помощью высоких обильных очистительных клизм в сочетании с назначением солевых слабительных и непрерывным отсасыванием дуоденального содержимого через зонд. В целях подавления кишечной флоры, участвующей в гнилостных процессах, назначают антибиотики широкого спектра действия. Для этого лечения через назогастральный катетер водят канамицин по 1 г 2 раза в день или ампициллин по 1 г 3 раза в день.
Для снижения уровня аммиака в крови при лечении хронической печеночной недостаточности в течение длительного времени назначается лактулеза (50 – 100 г в сутки). Внутрь вводят активированный уголь по 20 – 30 г 2 раза в сутки. В отдельных случаях для уменьшения некротических процессов в печени можно применять преднизолон внутривенно по 60 мг 3 – 4 раза в сутки. При гипоксии (включая анемию и шок) показаны кислородные ингаляции. При сопутствующей почечной недостаточности применяется гемодиализ.
Стадии лечения хронической почечной недостаточности
Стадии обострения хронической печеночной недостаточности — лечение
Вторую стадию печеночной недостаточности характеризуют выраженные проявления сывороточно-биохимического синдрома гепатоцеллюлярной недостаточности. Отмечаются гипопротеинемия, гипергаммаглобулинемия, гипербилирубинемия, снижение уровня фибриногена, холестерина, диссоциация желчных кислот в крови, высокая активность индикаторных и органоспецифических ферментов. Третья стадия печеночной недостаточности – это фактически стадия комы, в которой по выраженности психомоторных расстройств и изменений электроэнцефалограммы в свою очередь выделяют 3 стадии.
Стадии комы при печеночной недостаточности
В первой стадии, прекоме. при хронической печеночной недостаточности прогрессируют симптомы энцефалопатии; усиливается чувство тревоги, тоски, появляется страх смерти, затрудняется речь, нарастают неврологические расстройства. Для стадии прекомы у больных с портокавальной комой при лечении хронической печеночной недостаточности характерны явления портосистемной энцефалопатии, т.е. преходящие нарушения сознания. Электроэнцефалографические изменения незначительные. Больные с хронической печеночной недостаточностью в этой стадии нередко истощены, или даже кахектичны. Отмечаются глубокие нарушения обмена веществ в организме. Дистрофические изменения при печеночной недостаточности наблюдаются не только в печени, но и в других органах. О начале надвигающейся катастрофы свидетельствуют уменьшение размеров печени при сохраняющейся или нарастающей желтухе, появление сладковатого «печеночного» (метил-меркаптанового) запаха изо рта, нарастание геморрагического синдрома, тахикардия.
Во второй стадии, угрожающей коме, при хронической печеночной недостаточности сознание больных спутано. Они дезориентированы во времени и пространстве, приступы возбуждения сменяются депрессией и сонливостью. Появляется хлопающий тремор пальцев рук и судороги. На электроэнцефалограмме появляются дельта-волны на фоне замедления альфа-ритма.
Третья стадия, полная кома. при хронической печеночной недостаточности характеризуется отсутствием сознания, ригидностью мышц конечностей и затылка. Лицо становится маскообразным, наблюдается клонус мышц стопы, патологические рефлексы (Бабинского, хватательный, сосательный), патологическое дыхание Куссмауля и Чейна – Стокса. Незадолго до смерти расширяются зрачки, реакция на свет исчезает, угасают роговичные рефлексы, наступает паралич сфинктеров и остановка дыхания. На электроэнцефалограмме исчезают #945;- и #946;-волны, преобладают гиперсинхронные дельта-волны или нерегулярные медленные волны.
Энцефалопатия при лечении хронической печеночной недостаточности
Для гепатогенной энцефалопатии. при хронической печеночной недостаточности которая является составной частью печеночно-клеточной (первичной) недостаточности, характерны быстрое развитие глубокой комы, нередко протекающей с периодом возбуждения, желтуха, геморрагический синдром, а в функциональном плане – быстрое прогрессирующее падение индикаторов гепатодепрессии.
Портосистемную энцефалопатию. которая возникает при портально-печеночной (вторичной) недостаточности, отличает постепенное развитие комы без возбуждения и явного нарастания желтухи. В функциональном плане наблюдается отчетливый рост индикаторов шунтирования печени при относительно стабильных (по сравнению с исходным состоянием) показателях индикаторов гепатодепрессии.
Источники: http://etodavlenie.ru/dav/bolezni/davlenie-pri-bolnoj-pecheni.html, http://bezdavleniya.ru/obshhie/bolezni-pecheni-i-davlenie.html, http://www.vzdorovomtele.ru/vse-o-gipertonii/lechenie-gipertonii-pri-pechenochnoj.html