Послеоперационный тромбоз что это
Послеоперационный тромбоз нижних конечностей
Правильная реабилитация после операции варикоза нижних конечностей и ее результаты на фото до и после

Варикозная болезнь – заболевание, от которого страдают не только женщины, но и мужчины. Среди его основных симптомов следует выделить тяжесть и болезненность в нижних конечностях, судороги, жжение, усталость после продолжительных пеших прогулок и длительного стояния.
Кроме того, заболевание сопровождается видимыми косметическими дефектами. На начальных этапах варикоз поддается лечению местными методами. Однако в запущенных случаях необходимо оперативное вмешательство.
Его существует несколько видов. В зависимости от выбранной операции, в реабилитационный период больному необходимо придерживаться определенных рекомендаций.
- Реабилитация после операции варикоза нижних конечностей
- Медикаментозная терапия
- Компрессионные средства
- Лечебная гимнастика
- Фото
- Что нельзя делать в реабилитационный период?
- Полезное видео
Флебэктомия: что это такое, цена, отзывы, фото до и после операции, как помогает при варикозе
Флебэктомия вен нижних конечностей: цена, какой ход операции, результаты фото до и после операции. Отзывы врачей и пациентов, все детальные советы и рекомендации в нашей статье. Как происходит подготовка, показания к применению, какой наркоз используют в процессе.
Флебэктомия вен — что это такое
Варикозное расширение вен является серьезным заболеванием, которое проявляется в виде отеков, тяжести и боли в ногах. На поздней стадии развития нельзя обойтись консервативным лечением. В этом случае зачастую приходиться прибегать к операции. Эта процедура представляет собой операцию, в ходе которой удаляются варикозные вены.
Такое хирургический метод вмешательства является достаточно безопасным. Здоровые вены во время проведения операции не затрагиваются. После флебэктомии у человека улучшается кровообращение в глубоких венах, нормализуется кровоток и трофика тканей.
Входит в ОМС

Проблемы с вена ми возникают достаточно часто. Это момент был предусмотрен, и в полис обязательного медицинского страхования входит такая услуга. При этом она должна быть классической. Другие методики пациент обязан оплачивать самостоятельно. Где можно сделать бесплатно операцию пациенту обязательно сообщат.
Больничный лист: сколько дней находиться под присмотром
Многих людей интересует, сколько же длиться больничный. Время пребывания дома напрямую зависит от методики проведения операции и от состояния пациента. Если все прошло хорошо, и применялась современная лазерная процедура, то человек уже на следующий день может приступить к работе, несвязанной с физическими нагрузками.
Как правило, после классической флебэктомии человек становиться нетрудоспособным на врем от 7 до 14 дней.
Какой наркоз используют врачи

Для проведения операции врачи подбирают наркоз, исходя из предполагаемой длительности операции и состоянию больного. Так для нее применяется местная анестезия, общий и спинальный наркоз. В любом случае период восстановления будет одинаковым.
Местная анестезия отходит очень хорошо, от общего наркоза пациент приходит в себя в течение 2 часов, а от спинального около 4 часов. Какой лучше наркоз выбрать решает врач в зависимости от техники проведения операции.
Показания к применению и подготовка к операции

Операция назначается только после тщательного обследования и изучения истории болезни. Прямыми показаниями к флебэктомии являются:
- сильно выраженное расширение вен;
- нарушение оттока при венозной недостаточности;
- нарушение тканей, вызванное прогрессом варикозного расширения вен;
- ухудшение общего состояния, связанное с варикозом;
- тромбофлебит и флебит.
Операция не относиться к сложным. Перед ее проведением пациент должен сообщить обо всех перенесенных заболеваниях и имеющихся аллергических реакциях на препараты. Непосредственно перед операцией нужно избавиться от волос на ногах и провести гигиенические процедуры.
Ход операции и техника проведения
Ход и техника проведения хирургического вмешательства зависят от размеров и места нахождения пораженных варикозом вен. Достаточно часто проводиться комбинированная процедура. Она состоит из 5 последовательных этапов:
- Кроссэктомия.
- Сафенэктомия.
- Стриппинг.
- Минифлебэктомия.
- Наложение швов.
Каждый этап имеет определенную технику проведения. От качества выполнения операции зависит длительность восстановления и физическое состояние пациентов.
Кросэктомия представляет собой хирургическую операцию по перевязыванию поверхности вены. Чаще всего она происходит в области бедренной складки. Для этого там делают надрез около 5 см и выделяют из всех большую поверхностную вену. После этого начинается пересечение всех протоковых вен и ствола поверхностной вены, от которой оставляют лишь пол сантиметра.
Сафенэктомия является традиционным способом лечения запущенного варикоза. Для ее проведения нужно делать разрез в области паха, что позволяет перевязать все приустьевые притоки большой подкожной вены. Делать это нужно тщательно иначе с большой вероятность произойдет рецидив заболевания.
Так же надрез делается на лодыжке. Там вена пересекается в начальном отделе. Далее в отверстие вводиться зонд, который на пути к паху удаляет венозные притоки и вырезает пораженную вену. Обязательно накладываются эластичные бинты после операции, и прописывается ношение специального белья. Сколько носить компрессионный трикотаж решает врач.
Стриппинг представляет собой удаление стволов большой подкожной вены. То есть в ходе процедуры удаляется вена, пораженная варикозом. Точно определить ее местонахождение помогает дуплексное сканирование.

Операция является достаточно щадящей и дает хороший результат. В этом случае варикозные участки вен удаляются при помощи точечных проколов кожи. Сама процедура происходит под местным наркозом. После проведения на коже практически не остается следов. Реабилитационный период также проходит достаточно быстро.
По Мюллеру
По Мюллеру была разработана совершено случайно, когда во время операции у врача сломался пинцет. Ученый решил применять скальпель и иглу. Благодаря такой технике, нужно проводить под местной анестезией. Кроме того, процедура практически не оставляет следов на ногах, что является ее явным преимуществом.
Цена операции
В зависимости от поликлиники или флебологического центра, где будет проходить операция, цены могут существенно отличаться. В любом случае можно позвонить, записаться на прием, пройти консультацию и получить полностью подробный ценовой диапазон.
Стоимость зависит от объема вмешательства:
- удаление вен до 10 см — 10 000 рублей;
- удаление вен до 20 см — 15 000 рублей;
- удаление вен больше 20 см — 20 000 рублей;
- комбинированная — до 40 000 рублей.
Флебэктомия вен по городам России и странам СНГ:
- цена в Белгороде — Телефон: (4722) 32-80-40;
- в Новосибирске — Государственная Новосибирская областная клиническая больница от 10700 рублей;
- стоимость в Перми — медицинский центр «Приоритет» от 8000 рублей;
- барнаул — клиника «Антуриум» от 20 000 рублей;
- в Екатеринбурге — РЖД Медицина 1 операция от 18 000 рублей;
- в Нижнем Новгороде — Альфа — Центр Здоровья Многопрофильная клиника +7 (831) 433-77-77;
- в Пятигорске — от 3000 рублей;
- в СПБ — Медицинский центр «СМ-Клиника» у м. Купчино +7 812 389-43-69;
- йошкар-Ола — 1 категории 8 300 рублей;
- щелково — Медицинский центр К+31 «Петровские ворота» +7 495 488-43-78;
- ярославль — Клиника доктора Кротова от 5000 рублей, +7 (4852) 93-67-89;
- николина Гора — Медицинский центр К+31 «Петровские ворота» +7 495 488-43-78;
- во Владимире — Медицинская клиника Айболит, (4922) 44-24-78;
- москва — 10 000 рублей;
- киев — ул. Павловская, 26/41, телефон (067) 694-94-55;
- красногорск — Медицинский центр К+31 «Петровские ворота» +7 495 488-43-78.
Абсолютные противопоказания
Операции на венах нельзя проводить в следующих случаях:
- наличие острых заболеваний;
- сердечно-сосудистая недостаточность;
- злокачественные опухоли;
- почечная недостаточность;
- обострение сахарного диабета;
- беременность;
- воспаления в области проведения планируемой операции;
- уплотнения в пораженной области (тромбоз).
Перед проведением операции врачи тщательно изучают историю болезни пациентов и анализируют их текущее состояние. Это позволяет избежать развития осложнений.
Фото до и после

По Бебкоку, Нарату, Коккету
Процедура выполняется достаточно давно. Несколько ученых внесли свой вклад в совершенствование операции. Стоит ознакомиться с техниками проведения операции.
Первым, кто открыл и провел стал американский хирург Бэбкок. Сначала врачи делал два надреза, из которых при помощи зонда доставали пораженные вены, которые перевязывали. Эта техника применяется до сих пор и имеет свой усовершенствованный набор инструментов.
Нарату удалось внести изменения в проведение. Ученый решил, что сосуд лучше вынимать частями. Для этого надрезы нужно делать на бедре и голени. Техника проведения операции по нарату дает лучший косметический эффект.
В ходе проведения операции не обойтись без многочисленных травм мелких сосудов. Поэтому после нее появляются гематомы или большие синяки. Не стоит считать это осложнением. Такое состояние считается вариантом нормы.
Послеоперационный период и восстановление
Сразу после проведения операции пациенту запрещается вставать. Только спустя сутки нужно постепенно двигаться. Во время нахождения в стационаре, которое составляет около 8 дней, пациентам назначается следующая терапия:
- Периодически вводятся обезболивающие препараты.
- Назначается применение антибактериальных средств.
- Для предотвращения возникновения отечности назначаются венотоники, к примеру, Детралекс или Флебодиа 600.
- Пациентам показаны антикоагулянты, которые предотвращают образование тромбов.
- С первых суток требуется ношение компрессионного трикотажа.
Снятие швов и шов в паху происходит примерно через 12 дней после операции. Далее начинается восстановительный период. Актуальными в это время являются следующие рекомендации:
- ношение компрессионного белья;
- применение прописанных врачом препаратов;
- отказ от вредных привычек;
- отказ от посещения саун и бань;
- регулярные пешие прогулки.
Очень часто можно встретить вопросы, которые касаются восстановительного периода. Людей интересует: «Сколько носить компрессионные чулки после процедуры и сколько бинтовать?». Рекомендуется в течение месяца надевать трикотаж круглосуточно. Во время нахождения в стационаре ноги бинтуют. После месяца можно перейти только на дневное ношение.
Также часто люди переживают о возможном запрете занятий спортом, в том числе фитнесом. На самом деле нельзя только поднимать тяжести, и перенапрягать организм. Щадящая гимнастика, наоборот, рекомендуются для ускорения восстановления. Самые простые упражнения можно выполнять, не вставая с постели, уже в первые сутки после операции.
В период реабилитации возможны следующие симптомы, которые являются вариантом нормы:
- повышенная температура после нескольких дней с момента операции;
- уплотнения;
- боль в месте разрезов;
- отеки.
При появлении сильных болей или других патологических признаков, нужно повторно лечь в стационар, где врачи будут бороться с осложнениями.
Лазерная флебэктомия вен относиться к новым разработкам в области лечения варикозного расширения вен. Плюсами операции выступают ее точность, отсутствие надрезов и соответственно шва в паху. Лазер вводиться через маленький прокол и по ходу своего движения выжигает стенки проблемных вен. Такая операция является достаточно эффективной и щадящей. Осложнения после проведения лазерной возникают достаточно редко.
Лазерная коагуляция: что лучше
Людей с варикозным расширением вен зачастую интересует, что же лучше лазерная коагуляция или флебэктомия. Для начала стоит обратить внимание на то, что лечение лазером является более современным и после него не остается следов. Еще одним моментом является время операции.
Лазерная коагуляция проводиться максимум за один час, в более легких случаях на процедуру уходит около 25 минут. Сколько длиться операция зависит от состояния вен, но, как правило, это достаточно долго.
Явным преимуществом лечения лазером является отсутствие послеоперационного периода. Уже в день операции человека отпускают домой, а вскоре он может приступить к повседневным делам. В свою очередь флебэктомия предусматривает некоторый срок нетрудоспособности, плохое самочувствие сопровождает пациентов в первые дни после операции.
После вмешательства остаются рубцы, так же не исключено онемение ноги. Для того чтобы избежать осложнений после, нужно соблюдать все рекомендации. В этом случае восстановление в домашних условиях, скорее всего, пройдет без осложнений.
Лазерная коагуляция стоит дешевле классической, которую проводят комбинированным способом. Кроме того, хирургическая операция предусматривает то, что человек становится нетрудоспособным некоторое время и может испытывать боли в ноге.
Тромбоз в глубоких венах: лечение и профилактика
 Когда в глубоких венах из-за проблем со свертываемостью кровь становится густой, пора задуматься о риске появления тромбов. Если варикозные вены мы видим визуально, то наличие появления тромбов удается обнаружить редко. Это делает заболевание тромбоз глубоких вен нижних конечностей очень опасным.
Когда в глубоких венах из-за проблем со свертываемостью кровь становится густой, пора задуматься о риске появления тромбов. Если варикозные вены мы видим визуально, то наличие появления тромбов удается обнаружить редко. Это делает заболевание тромбоз глубоких вен нижних конечностей очень опасным.
Например, причинами появления тромбоза в глубоких венах могут быть длительное пребывание в постельном режиме, длительное ношение гипса и даже большое количество выпитого алкоголя. Все это приводит к тому, что нога отекает.
Ну, отекает и отекает, все пройдет — считают 90% процентов больных, не придавая серьезность последствий. На самом деле, все только начинается! С каждым днем кровь застаивается все сильней, клапаны перестают справляться с оттоком крови от нижних конечностей, что приводит к отрыванию тромба. Тромб устремляет свое движение по направлению к легким, образуется тромбоэмболия легочной артерии (ТЭЛА), что в большинстве случаев заканчивает летальным исходом.
 Тромбоз глубоких вен нижних конечностей возникает примерно у одного человека из тысячи. Тромбоэмболия легочной артерии у половины из этого числа, причем 30% случаев, заканчивается смертью.
Тромбоз глубоких вен нижних конечностей возникает примерно у одного человека из тысячи. Тромбоэмболия легочной артерии у половины из этого числа, причем 30% случаев, заканчивается смертью.
Если лечение тромбоза начинается вовремя, то риск летального исхода сокращается до 5%.
Существует также тромбоз поверхностных вен – тромбофлебит. Он выражается воспалением вен, неприятными ощущениями. Но опасность его намного меньше, чем в глубоких венах.
Основные причины и факторы риска появления тромбоза вен
- Нарушение свертываемости крови;
- Осложнение варикоза;
- Травмы и повреждения венозной стенки;
- Длительное пребывание больного в лежачем положении;
- Хирургическое вмешательство;
- Онкологические заболевания;
- Наследственность;
- Пожилой возраст;
- Злокачественное новообразование;
- Беременность и роды;
- Переломы нижних конечностей;
- Прием оральных контрацептивов;
- Злоупотребление алкоголем.
Как проявляются симптомы тромбоза глубоких вен?
Как правило, тромбоз выражается в увеличении объема одной из нижних конечностей. Нога внезапно отекает, становится синюшной, возникают болевые ощущения. Отекают мышцы стопы и голени, нередки случаи повышения температуры. Также, при тромбозе специалистами выявлены общие симптомы асептического воспаления (слабость, адинамия, лейкоцистоз). Возникает боль при нажиме на вену или икроножную мышцу.
Диагностика венозного тромбоза
Если появились первые симптомы похожие на тромбоз (тромбофлебит, варикозное расширение вен) необходимо обратиться за консультацией к флебологу. Врач проведет осмотр и назначит соответствующие методы исследования, чтобы выявить причину возникновения.
При подозрении на тромбоз флеболог назначает анализ д-димер. Если анализ отрицательный то диагноз тромбоз исключается.
 При симптомах варикоза, хронической венозной недостаточности, тромбоза глубоких вен на ногах назначают дуплексные ультразвуковые исследования. Тромбоз вен обычно обнаруживают в проксимальных венах (от нижней полой до подколенной вены) и либо в глубоких венах голени.
При симптомах варикоза, хронической венозной недостаточности, тромбоза глубоких вен на ногах назначают дуплексные ультразвуковые исследования. Тромбоз вен обычно обнаруживают в проксимальных венах (от нижней полой до подколенной вены) и либо в глубоких венах голени.
Быстрое обнаружение острого тромбоза может спасти жизнь пациенту.
Среди основных методов диагностики выделяют три вида исследования нижних конечностей:
- Ультразвуковое ангиосканирование;
- Рентгеноконтрастная флебография;
- Ультразвуковая доплерография.
Лечение и профилактика
При установлении диагноза тромбоз глубоких вен, лечение должно быть направлено на устранения прогрессирования заболевания, профилактику тромбоэмболии легочной артерии и посттромбофлебитического синдрома. Лечение должно способствовать скорейшей реканализации вены, не допущения кровотечений и осложнений. В зависимости от стадии заболевания врач принимает решение о госпитализации или амбулаторном лечении пациента.
-
Антикоагулянтная терапия. Основной метод такого лечения заключается в предотвращении тромбов и снижению свертываемости крови. Главным действующими лекарствами является гепарин, НМГ (эноксипарин 1мг/кг 2 раза в сутки), варфарин (таблетка 2 раза в сутки). Гепарин также вводят подкожно, но такое лечение не должно превышать двух недель. Во время приема лекарственных препаратов нужно постоянно проводить контрольные исследования.Низкомолекулярные гепарины и другие антикоагулянтные лекарственные препараты не требуют контроля их действия. Больные могут сами ставить себе уколы в стенку живота. Низкомолекулярные гепарины сводят риск возникновения кровотечения к минимуму, а также появления тромбоцитопения.
В качестве дополнения применяют антиагрегатную терапию. Прием аспирина, клопидогрель, тиклодипин по назначению лечащего врача и реологическую активную терапию (реополиглюкин и пентоксифилин), а также обезболивающие препараты (НПВС, кеторол).
Хирургическое лечение. Если существует риски некроза тканей, когда врач диагностирует тяжелые формы тромбоза, принимается решение в пользу удаления тромба, при помощи хирургической операции. Такая операция называется венозная тромбэктомия. После операции рекомендованы препараты для улучшения микроциркуляции крови.Для профилактики тромбоэмболии также применяют имплантацию антитромбоэмболического кава-фильтра.

Такой фильтр похож на зонтик, который не дает двигаться тромботическим массам. Кровь же свободно протекает по венам нижних конечностей и не встречает со стороны фильтра препятствий.
Специалист рассказывает о опасности тромбоза глубоких вен-Видео
Профилактические меры по предотвращению тромбоза включают в себя:
- Слежение за количеством тромбоцитов — это поможет избежать риск развития гепарин-индуцированной тромбоцитопении.
- Сдача анализов раз в две недели.
- Ношение компрессионного трикотажа. Ношение компрессионного чулка 2 или 3 класса – это лучшее средство профилактики не только тромбоза глубоких вен, но тромбофлебита, варикоза, хронической венозной недостаточности.
- Исключение из гардероба неудобной обуви и обтягивающей одежды;
- Употребление достаточного количества жидкости в сутки.
- Прием препаратов венотоников. После консультации с флебологом врач подберет лечебные препараты, которые подойдут именно для вас. В данном случае любое самолечение опасно осложнениями. В пожилом возрасте для профилактики рекомендован прием аспирина.
- Коррекция образа жизни. Лежание на диване только усугубляет прогрессирование болезни, необходим активный образ жизни. Простые гимнастические упражнения для улучшения оттока крови с нижних конечностей только пойдут на пользу.
- Полный отказ от алкоголя.
Почему возникает тромбофлебит после операции и как его избежать?


Тромбофлебит после операции довольно часто протекает бессимптомно, а у многих пациентов он осложняется венозным тромбоэмболизмом (ВТЭ). Состояние, при котором тромб из одного отдела сосудистого русла мигрирует в другой. Наиболее частым клиническим проявлением послеоперационного ВТЭ являются тромбоэмболия легочной артерии (ТЭЛА), когда сгусток крови, образовавшийся в ногах, перемещается в легкие. Это одна из основных причин смерти среди пациентов в послеоперационном периоде.
Читайте в этой статье
Что такое венозный тромбоэмболизм
Образование сгустка крови (тромба) может произойти в любом участке венозной системы. Но чаще всего такая ситуация возникает после операции при тромбофлебите нижних конечностей. Формирование сгустка в сосудах, расположенных в мышечных фасциях ног, вначале может происходить незаметно, а первым проявлением довольно часто является венозная тромбоэмболия — отрыв фрагмента тромба и его миграция в другие отделы венозной системы.
Перемещаясь с током крови, «кусочки» тромба из нижних конечностей сначала попадают в правые отделы сердца, а затем в систему легочной артерии. В зависимости от калибра блокированного сосуда и продолжительности закупорки, возникает соответствующая симптоматика. Данное патологическое состояние является потенциально опасным для жизни больного. Статистика говорит о следующем:
- установлено, что примерно у 30% хирургических пациентов развивается тромбоз глубоких вен в послеоперационном периоде;
- данная патология в 50% случаев протекает бессимптомно;
- риск фатальных тромбоэмболий после операции составляет 1 — 5%.

При следующих видах хирургического вмешательства наблюдается чаще всего венозный тромбоэмболизм:
- ортопедические (например, операции при переломах крупных костей, протезирование тазобедренного сустава);
- абдоминальные (резекция кишечника, желудка);
- гинекологические;
- урологические;
- нейрохирургические;
- сосудистые (операции на сердце и кровеносных сосудах).
Особому риску развития ВТЭ подвержены пациенты, у которых выполняется иссечение варикоза. Тромбофлебит после операции удаления вен, которые расположены непосредственно под кожей, встречается довольно часто. Помимо того, что перед вмешательством, как правило, сосуды уже «скомпрометированы», во время хирургических манипуляций травмируются их стенки, что приводит к усиленному тромбообразованию.
Факторы риска послеоперационной тромбоэмболии
Основная причина формирования тромба в глубоких венах нижних конечностей — длительная обездвиженность больного как во время операции, так и после хирургического вмешательства. Мышцы ног, сокращаясь, помогают продвигаться крови по сосудам к сердцу. Их пассивность в послеоперационном периоде приводит к застою ее в нижней части тела, особенно это касается голени. В свою очередь «переполнение в венах ног» приводит к повышению риска тромбообразования в них.
Чтобы реализовалась основная причина тромбоза — обездвиженность после операции — необходимо присутствие факторов риска, состояние организма пациента, которые сопровождаются дисбалансом свертывающей и противосвертывающей систем крови. Это встречается в следующих ситуациях:
- период лечения раковых заболеваний;
- возраст старше 60 лет;
- обезвоживание организма;
- тромбофилии (унаследованное или приобретенное патологическое состояние, характеризующееся нарушением системы свертываемости крови, при которой увеличивается риск развития тромбоза);
- ожирение (индекс массы тела более 30 кг/м2);
- наличие одного или нескольких сопутствующих заболеваний (например, болезни сердца, метаболические, эндокринные или респираторного заболевания, острые инфекции);
- уже был в анамнезе или существует семейная история «эксцесса с тромбом»;
- применение заместительной гормональной терапии или контрацептивных таблеток, которые содержат эстроген;
- варикозное расширение вен, особенно с признаками воспаления;
- беременность через 6 месяцев послеродового периода.

Саму операцию в дополнение к обездвиженности можно расценивать как причину образование тромбов. Любое хирургическое вмешательство сопровождается нарушением целостности сосудов, в результате чего в крови активизируются факторы свертывания, участвующие в образовании сгустка. Кроме того, в кровяное русло попадают фрагменты ткани, коллаген, жир. Кровь, вступая с ними в контакт, начинает сворачиваться.
Клинические проявления, диагностика
Заподозрить послеоперационный тромбофлебит можно, если внезапно появилась боль и отечность одной из ног. Помимо этого, возможны следующие проявления патологии:
- боль усиливается при вставании или при ходьбе;
- присутствует усталость в ногах;
- чувство жжения, распирание в конечности;
- набухание подкожных вен;
- возможен резкий подъем температуры, озноб.
Чтобы подтвердить диагноз, выполняются, как правило, следующие методы исследования:
- Дуплекс УЗИ. Неинвазивный метод, который позволяет оценить прямоток в венах нижних конечностей, определить, где находятся тромбы.
- Контрастная венография. Сегодня этот метод диагностики патологии вен ног, который предусматривает введение в венозное русло контрастных веществ, используется редко.
- Компьютерная томографическая или магнитно-резонансная венография. Достаточно информативные методики, но из-за дороговизны они редко используются в клинической практике.
В случае тромбирования легочной артерии возможны следующие симптомы:
- внезапно возникшая одышка;
- резкая боль в грудной клетке, которая усиливается при глубоком вдохе или кашле;
- тахикардия (ускоренное сокращение сердца);
- частое дыхание;
- потливость;
- беспокойство;
- кровохарканье;
- потеря сознания;
- признаки коллаптоидного состояния.

Чтобы подтвердить тромбоз легочной артерии, врач может назначить:
- рентгенографию грудной клетки;
- электрокардиографию (ЭКГ);
- анализ на D-димер;
- КТ (компьютерную томографию);
- магнитно-резонансную томографию (МРТ);
- допплерографию;
- эхокардиографию.
Профилактика венозной тромбоэмболии
Еще на этапе поступления в хирургический стационар у каждого пациента проводится оценка вероятности образования тромба в послеоперационном периоде. После чего врач в каждой конкретной ситуации назначает соответствующие профилактические мероприятия, которые можно условно разделить на механические и фармакологические.
Под немедикаментозным способом профилактики подразумевается ношение компрессионного трикотажа или использование специально разработанных пневматических приспособлений. Медикаментозный вариант предусматривает использование различных препаратов, которые разряжают кровь. Для этого используются следующие лекарственные средства:
- Аспирин улучшает реологию крови, считается единственным препаратом из этой группы, который обладает доказанными профилактическими свойствами в отношении венозной тромбоэмболии, возникающей в послеоперационном периоде.
- Низкомолекулярные гепарины (эноксапарин, дальтепарина, фондапаринукс) относятся к антикоагулянтам прямого действия, непосредственно инактивируют различные факторы свертывания крови.
- Варфарин, аценокумарол, фениндион и дикумарин — антикоагулянты непрямого действия. Являются антагонистами витамина К, нарушают синтез в печени протромбина и других факторов свертывания крови.
Довольно часто перенесенный тромбофлебит у хирургических больных может перейти в так называемый посттромбофлебитический синдром. Это хроническое состояние, как результат воспаления сосудистой стенки и пребывания тромба в венах нижних конечностей, может появиться, если не была проведена должным образом реабилитация тромбофлебита после операции.
Профилактика тромбофлебита глубоких вен нижних конечностей и тромбоэмболий легочных артерий у больных хирургического профиля остается актуальной проблемой современной медицины. На сегодняшний день использование мероприятий, предотвращающих развитие венозной тромбоэмболии в послеоперационном периоде, активное участие в которой должен принимать и сам пациент, считается рутиной в хирургической практике. Это осложнение лучше предотвратить, чем потом лечить, что требует выполнения дорогостоящих диагностических процедур и длительного применения антикоагулянтов.

Тромбофлебит после операции довольно часто протекает бессимптомно, а у многих пациентов он осложняется венозным тромбоэмболизмом (ВТЭ). Состояние, при котором тромб из одного отдела сосудистого русла мигрирует в другой. Наиболее частым клиническим проявлением послеоперационного ВТЭ являются тромбоэмболия легочной артерии (ТЭЛА), когда сгусток крови, образовавшийся в ногах, перемещается в легкие. Это одна из основных причин смерти среди [. ]

Зачастую тромбоз глубоких вен несет серьезную угрозу жизни. Острый тромбоз требует немедленного лечения. Симптомы на нижних конечностях, особенно голени, могут диагностироваться не сразу. Операция требуется также не всегда.

Оторвавшийся тромб несет смертельную угрозу для человека. Профилактика тромбозов вен и сосудов способна снизить риск фатальной угрозы. Как предотвратить появление тромбоза? Какие средства против него самые эффективные?

При варикозе проводится операция минифлебэктомия. Она может быть выполнена по Варади, Мюллеру. Послеоперационный период короткий, но наблюдать протоки и состояние вен нужно на протяжении года. Осложнениями могут быть шишки, уплотнения и прочие.

Не каждый врач с легкостью ответит, как различить тромбоз и тромбофлебит, флеботромбоз. В чем принципиальная разница? К какому врачу обращаться?

Профилактика тромбоза сосудов должна проводиться комплексно. Это и диета, и правильное питание, препараты и витамины. Вся информация в статье.

Такая опасная патология, как гнойный тромбофлебит нижних конечностей, может возникнуть буквально из мелочи. Насколько опасно гнойное воспаление? Как лечить гнойный тромбофлебит?

Назначается операция кроссэктомия зачастую только по экстренным показаниям при тромбофлебите и других осложнениях с венами. Техника выполнения подразумевает извлечение проблемной вены. Послеоперационный период занимает до недели.

При закупорке различных сосудов тромбом проводится операция тромбэктомия. Она может быть аспирационная, легочная, выполняется также при геморрое. Однако изначально проводится лечение медикаментами. Восстановление после тромбэктомии короткое.
Образование тромбов после операции: причины
Воспаление стенок сосудов и образование в просвете сгустка крови называют тромбофлебитом. Тромб, который оторвался от стенки сосуда и продвигается дальше с током крови, называется эмбол. Его проникновение в легочную артерию вызовет тромбоэмболию, закупорку просвета сосуда сгустком крови, опасное послеоперационное осложнение.
Чтобы избежать возникновения возможных последствий, необходимо тщательно соблюдать профилактические меры.
Предрасполагающие факторы
Процесс образования тромбов относится к защитным функциям организма. Во время хирургического вмешательства нарушается целостность тканей и всевозможных кровеносных сосудов (капилляры, вены). Включаются защитные механизмы организма и появляются небольшие сгустки крови, которые закрывают повреждение.
Важным фактором в образовании тромбов является длительная неподвижность пациента. В этом случае нарушается нормальное кровообращение, замедляется венозный кровоток. Наиболее часто такая ситуация возникает при проведении операций на нижних конечностях с последующим наложением гипса.
Помимо этого, необходим ряд факторов, наличие которых повышает риск развития тромбов:
- Высокая свертываемость крови.
- Возраст, превышающий 40-летний рубеж.
- Длительная неподвижность пациента, вызванная параличом, сложным переломом или возникшая по иной причине.
- Ожирение.
- Сахарный диабет.
- Варикозное заболевание вен.
- Злокачественные новообразования.
- Патологические процессы сердечно-сосудистой системы. Инфаркты, ишемия, сердечно-сосудистая, венозная недостаточность и другие.
- Воспалительные заболевания кишечника.
- Длительный прием эстрогенов.
- Объемные хирургические операции, длительное время оперативного вмешательства.
- Переломы костей таза, нижних конечностей.
При наличии факторов, повышающих риск образования тромбов, в естественном защитном процессе происходит сбой и получившийся сгусток крови не просто закрывает поврежденное место в сосуде, но и может полностью перекрыть просвет вены или артерии.
Какие операции увеличивают риск образования тромбов?
Пациентов принято подразделять на три основные группы риска:
- Группа минимального риска. Сюда относят пациентов без наличия в анамнезе параличей, приема гормональных препаратов или иных провоцирующих факторов. А планируемое оперативное вмешательство не займет много времени. Вероятность развития тромбозов после операции в этой группе не превышает 10%.
- Группа среднего риска. В эту группу попадают пациенты с 40-летнего возраста, которым предстоит объемное или длительное хирургическое вмешательство. Однако при этом необходимо полное отсутствие факторов риска. Развитие тромбоза сосудов несколько выше, примерно 20-40%.
- Группа высокого риска.Сюда относят пациентов, у которых совпадает несколько провоцирующих факторов. Риск развития осложнения в виде тромбоэмболии и тромбозов самый высокий – до 80%.
Вид проведенной операции тоже влияет на развитие образования тромбов. Наибольшую опасность в этом случае имеют хирургические манипуляции по поводу варикозного расширения вен, ампутации конечностей, злокачественных новообразований, хирургическое лечение травм и переломов нижних конечностей.
Например, при проведении операции на органах брюшной полости, после которых пациенты с трудом, но могут двигаться, риск развития тромбов не превышает 35%. В то же время после протезирования тазобедренных или коленных суставов риск возрастает до 70%. В этом случае пациент практически не может двигаться, вставать и ходить. В результате замедляется венозный кровоток и увеличивается вероятность развития тромбов.
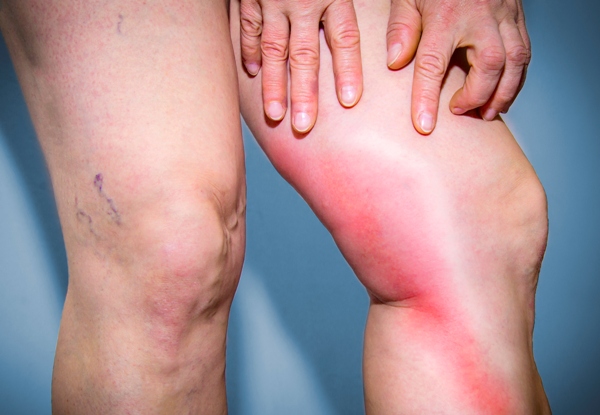
Проявление клинических симптомов будет зависеть от того, какие вены подверглись патологическим процессам. Наиболее часто возникает тромбоз вен нижних конечностей. Примерно в 70-80% всех случаев наблюдается тромбофлебит правой ноги.
Если явления тромбофлебита возникли в поверхностно расположенных венах, то симптоматика будет слабо выражена. При закупорке глубоких вен клинические проявления возникнут быстро (остро), а внешние изменения будут носить выраженный характер.
Изначально наблюдается небольшой отек и болезненность пораженной конечности. В дальнейшем отмечается увеличение отечности. Изменяется окрас кожных покровов: выше места закупорки сосуда кожа становится красной, а ниже – приобретает синюшный оттенок. Пораженный сосуд выглядит как плотный шнур специфического фиолетового цвета. Постепенно нарастает болевой синдром.
Появляются признаки интоксикации организма: тошнота, повышение температуры, озноб, слабость, вялость, испарина и учащенное сердцебиение.
Такая ситуация грозит образованием некроза тканей, отрывом тромба и образованием тромбоэмболии.
Какой врач лечит тромбоз после операции?
До недавнего времени патологиями кровеносной системы занимались хирурги и кардиологи. Но прогресс не стоит на месте. В медицинской практике появилось отдельная структура – флебология, основной функцией которого является лечение патологий, связанных с сосудами. Соответственно, специалистом, лечащим тромбоз после операции, станет флеболог.
Врачебная тактика будет зависеть от сложности процесса.
Медикаментозная помощь
Терапия будет направлена на рассасывание тромба, с последующей нормализацией кровообращения:
- Препараты для рассасывания сгустка крови: Стрептокиназа, Урокиназа, Альтеплаза, Тенектеплаза.
- Препараты для разжижения крови, препятствующие образованию новых сгустков: Гепарин, Курантил, Аспирин и другие.
- Таблетки противовоспалительного действия: Ибупрофен, Кетофен. По показаниям возможно применение антибиотиков.
- С целью снятия спазмов и уменьшения болевого синдрома, применяют Спазмолгон, Но-Шпу.
- Используют внутривенно-капельное введение физраствора, глюкозы, аскорбиновую кислоту. Это способствует разжижению крови.
- В обязательном порядке назначают постельный режим и использование специального белья (компрессионного).
В тех случаях, когда лечение не приносит результатов или наблюдается очень глубокий процесс, проводят хирургическое лечение.
Хирургическая помощь
При тромбофлебите нижних конечностей проводят следующие манипуляции:
- Тромбэктомия– удаление тромба из сосуда хирургическим путем.
- Эндоваскулярная операция – удаление тромбов с помощью введения в сосуд специального катетера и зонда.
- Радиоволновая операция – разрушение сгустков крови радиоволнами, в просвет сосуда вводят катетер с радиоволновой головкой.
Выбор оперативного вмешательства зависит от тяжести патологического процесса и состояния пациента. Решение принимает врач, однако мнение пациента тоже имеет значение.
Профилактика
Основные меры по профилактике образования тромбов после операции:
- Минимизировать время неподвижности пациента. Очень часто больных заставляют садиться или ходить по палате уже в первые сутки после операции. Данная мера направлена на восстановление нормального кровотока, в том числе и венозного.
- Лечебная гимнастика. Назначается посильная физическая нагрузка: сгибание стопы, подъем ноги и так далее. Даже такая минимальная работа связок, мышц и сухожилий позволяет предотвратить венозный застой.
- Ношение компрессионного белья.
- Использование медикаментов. Назначают таблетки Продакса, Эликвис и другие. Курс применения составляет от двух до пяти недель.
Тромбофлебит после операции – серьезная патология, угрожающая здоровью и жизни человека. Игнорирование симптомов тромбоза вен может привести к развитию легочной тромбоэмболии и смертельному исходу.
В процессе подготовки к операции пациент может поспособствовать в минимизации рисков развития тромбозов вен. Для этого необходимо отказаться от вредных привычек, рационализировать питание, уменьшить избыток веса. Перед проведением планового вмешательства нелишним станет обследование на наличие варикозной болезни вен.
Автор: Надежда Мустафаева, врач,
специально для xVarikoz.ru
Полезное видео про тромбы
Источники: http://varikoza-med.ru/lechenie/posleoperatsionnyj-tromboz-nizhnih-konechnostej/, http://cardiobook.ru/tromboflebit-posle-operacii/, http://xvarikoz.ru/bolezni/tromboz-ven/posle-operacii.html

