Реферат на тему тромбоз вен нижних конечностей
Патогенез венозного тромбоза. Клиника тромбоза глубоких вен нижних конечностей. Ишемический венозный тромбоз
Патогенез венозного тромбоза. Клиника тромбоза глубоких вен нижних конечностей. Ишемический венозный тромбоз
БЕЛОРУССКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
«Патогенез венозного тромбоза. Клиника тромбоза глубоких вен нижних конечностей. Ишемический венозный тромбоз»
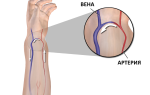
Причины венозного тромбоза у определенного больного бывает трудно установить. Венозный тромбоз может развиться при нормальной эндотелиальной выстилке сосуда. Формирование венозных тромбов в большинстве случаев начинается на клапанах глубоких вен голени — в венозных синусах мышц голени и в области клапанных створок вен (в венозных пазухах). В этих местах аккумулируются активированные факторы свертывания крови. Это связано с вихревым движением крови в области створок клапанов и в местах деления вен.
Тромбоциты играют важную роль в ранней фазе тромбообразования — они оседают на клапанах глубоких вен голени или в местах с нарушенной целостностью эндотелия. Вначале происходит адгезия тромбоцитов к эндотелию или к обнаженному коллагеновому слоювенозной стенки. Затем возникает агрегация тромбоцитов, высвобождение тканевого тромбопластина и образуется красный тромб, который состоит помимо тромбоцитов и фибрина, преимущественно, из эритроцитов. Этот красный тромб имеет тенденцию к ретракции и может подвергаться асептическому лизису.
Дальнейшая судьба венозного тромба зависит от одновременно протекающих конкурирующих процессов: коагуляции и фибринолиза. С одной стороны, при преобладании фибринолиза тромб может подвергнуться лизису в течение нескольких дней из-за действия фибринолизина, который обычно находится в тромбе, в венозной стенке и в плазме. В этой фазе большая часть тромба может быть разрушена, наступить его фрагментация, смещение и миграция в легочные артерии. В то же самое время медленно нарастающий воспалительный процесс в стенке вены и вокруг нее сопровождается фибропластической организацией тромба. Дальнейшая судьба тромба варьирует от полного его рассасывания без поражения структуры венозной стенки, когда область его прикрепления и величина небольшие и фибринолиз активный, до его замещения соединительной тканью (организация) при значительных размерах тромба и протяженной области прикрепления к стенке сосуда при наличии слабого фибринолиза. Организовавшийся тромб в течение нескольких недель реканализируется с формированием множественных узких каналов. Вследствие организации тромба происходит разрушение створок венозных клапанов, так как тромбоз изначально развивается в области венозных пазух.
Следует отметить, что при тромбозе варикозно расширенных поверхностных вен может произойти прогрессирование тромбообразования в неизмененную общую бедренную вену с образованием флотирующего тромба. В случае выраженного расширения перфорантных вен при варикозной болезни нижних конечностей при наличии конгломерата варикозных узлов на голени может произойти распространение тромбоза на эти перфорантные вены и далее, на глубокие вены пораженного сегмента нижней конечности.
При тромбозе глубоких вен голени он распространяется в проксимальном направлении на подколенную и бедренную вены до крупного притока, являющегося функционально значимой коллатералью. При этом интенсивный сброс крови из этого сосуда может прервать восходящий тромбоз. При тромбозе внутренних подвздошных вен процесс тромбообразования распространяется на общие и наружные подвздошные вены. При тромбозе вен таза тромбообразование может распространяться в дистальном направлении — в бедренные вены. Тромбоз может наступить в любом сегменте вены — изолированно или сразу в двух местах независимо или же распространяясь по продолжению.
По частоте развития нетравматических тромбозов глубоких вен нижних конечностей на первом месте стоит тромбоз мышечных вен голени (85-90%), затем общая подвздошная вена и притоки внутренней подвздошной вены (от 10-15 до 49%) и на третьем месте по частоте стоят подколенная и бедренная вены (5 %).
Классическими симптомами тромбоза глубоких вен нижних конечностей являются: отек, боль, болезненность при пальпации, цианоз и повышение температуры кожи конечности, расширение поверхностных вен. Клинические проявления тромбоза глубоких вен нижних конечностей зависят от локализации и распространенности тромбоза, степени нарушения проходимости вен (стеноз или обтурация просвета), развития венозных коллатералей. Клиника широко варьирует — от отсутствия симптомов до тяжелых болей, массивного отека и даже гангрены конечности.
голени или при наличии флотирующего тромба в подвздошной и нижней полой вене. В таких случаях тромбоэмболия легочных артерий может быть первым проявлением бессимптомно протекающего тромбоза глубоких вен нижних конечностей.
почти на 2-5 суток по отношению к фактическому времени формирования тромба.
Симптомы тромбоза глубоких вен голени включают:
1) отек в области стопы, лодыжек и дистальной части голени;
2) болезненность при пальпации мышц голени;
3) появление боли в икроножной мышце при движениях стопы в тыльном направлении;
4) повышение температуры кожного покрова пораженной голени за счет увеличения кровотока по поверхностным венам и воспаления;
5) появление боли, дискомфорта и напряжения в икре, особенно, когда больной сидит, стоит или ходит, а также совершает активные движения стопы в тыльных направлениях. Боли обычно уменьшаются в покое, прежде всего, если нижняя конечность приподнята;
6) расширенные поверхностные вены. Различие в объеме (окружности) пораженной конечности, установленное с помощью измерительной ленты, по сравнению с непораженной является одним из самых достоверных признаков отека.
вторичным по отношению к закупорке артерий этой конечности.
При восходящем тромбозе, распространяющемся на подколенную и поверхностную вены до устья глубокой вены бедра появляются боль и болезненность в дистальной части бедра и в подколенной области. Отек более выражен, чем при тромбозе вен на Уровне голени и распространяется на область коленного сустава с ограничением в нем движения.
При подвздошно-бедренном (илеофеморальном) тромбозе с полной обтурацией общей бедренной вены, глубокой вены бедра и/илинаружной подвздошной вены наступает острое нарушение венозного оттока с возрастанием венозного давления в области стопы более чем в 10 раз.
Клиническая картина характеризуется повышением температуры тела, появлением боли в пояснично-крестцовой области, внизу живота, в подвздошной и паховой областях. Вся нижняя конечность вплоть до паховой складки становится отечной. У некоторых больных отек может распространяться на мошонку, ягодицу и переднюю брюшную стенку на стороне поражения. При пальпации определяется отек как подкожной клетчатки, так и мышц. Отмечается выраженная болезненность над бедренной веной в паху. Подкожные вены на бедре, особенно в паховой области и на передней брюшной стенке на стороне поражения могут быть расширены.
артериальным спазмом, снижением или исчезновением периферического пульса; нижняя конечность бледная и холодная на ощупь; 2) Phlegmasiacoeruleadolens (синий болевой отек) является более тяжелой формой илиофеморалыюго тромбоза и сопровождается развитием цианоза; 3) венозная гангрена, которая возникает при нарушении проходимости (спазме) артериального русла нижней конечности. С вовлечением другой подвздошной вены появляется характерная симптоматика: отеки нижних конечностей, половых органов, нижней половины туловища, отмечается резкое расширение вен передней брюшной стенки.
Другие формы венозного тромбоза: тромбоз нижней полой вены (НПВ) редко наступает как неонатальный феномен с отеком (иногда с венозной гангреной) в обеих нижних конечностях. У взрослых состояние может возникнуть спонтанно, чаще всего, как продолжение билатерального илеофеморалыюго тромбоза. Самой распространенной причиной тромбоза НПВ является перерыв кровотока по ней с целью профилактики тромбоэмболии.
Обычно выделяют тромбозы подпочечного, почечного и печеночного сегментов НПВ. Выраженность клинических симптомов зависит от уровня тромбоза и степени нарушения проходимости НПВ. При наличии пристеночного тромба подпочечного сегмента НПВ болезнь может протекать бессимптомно. При сохраненном кровотоке существует реальная опасность возникновения ТЭЛА.
При тромбозе нижней полой вены на уровне почечных вен появляется боль в поясничной области в проекции почек. Затем наступает острая почечная недостаточность (олигурия, анурия, уремия), нередко приводящая к смерти больных.
При тромбозе печеночного сегмента нижней полой вены присоединяется нарушение оттока крови по печеночным венам, что проявляется увеличением печени, асцитом, выраженным расширением вен передней брюшной стенки и нижней половины грудной клетки, проявляется отеками нижних конечностей, желтухой.
опухолях. Возникает массивный тромбоз глубоких и поверхностных вен, задерживается интерстициальная жидкость в тканях, что ведет к возрастанию давления в них, происходит существенная задержка крови в конечности. Возникает гиповолемический шок, капиллярно-венозный стаз и цианоз конечности с расстройствами микроциркуляции.
Phlegmasiaalbadolens часто наступает за несколько дней до развития Phlegmasiacoeruleadolens и венозной гангрены, хотя в некоторых случаях это может пройти не замеченным. Phlegmasiacoeruleadolens наблюдается во всех случаях. Гангрена нижней конечности обычно развивается в течение 4-8 дней после появления ишемических симптомов. Распространенность гангрены варьирует — у большинства больных она ограничивается пальцами и стопой. Редко гангрена поражает голень или бедро, что часто сопровождается тромбоэмболией легочной артерии. Выраженный блок венозного возврата вызывает интерстициальную и экстравазальную задержку жидкости, приводящую к массивному отеку и заметному увеличению тканевого давления. Может наступить капиллярный стаз, ведущий к ишемии. Потеря жидкости в экстрасосудистых пространствах до 3-5 л приводит к уве-ичению гематокрита до 53%. Наступает спазм крупных артерий, лежащих рядом с тромбированными венами. Он более выражен приPhlegmasiacoeruleadolens. Кровоток полностью прекращается, а через 6-12 ч от начала тромбоза исчезает артериальная пульсация. В случаях синей флегмазии или венозной гангрены клинический диагноз может быть подтвержден с помощью дуплексного сканирования или флебографии, которая не являет обязательной. Однако она может быть полезной в оценке противоположной конечности для определения более распространенного тромбоза и сравнения с данными послеоперационных исследований.
без окклюзии артерий. Полезна артериография для дифференциальной диагностики первичных поражений артерий. Может развиться инфицированная диабетическая гангрена как осложнение диабета, сосудистый коллапс и эмболическая гангрена.
стадиях большие и длинные клинически немые тромбы могут быть в подвздошных венах, которые фиксированы и позволяют течь крови. Это состояние может быть никогда не определено. Более частое применение флебографии показало, что такие немые тромбы встречаются нередко. Когда острая венозная обструкция происходит, нет сомнения в диагнозе. Кроме того, имеются показания для выполнения флебографии или допплеровского исследования контрлатеральной вены, чтобы исключить потенциально летальный илеофеморальный тромбоз.
Основными методами специальной диагностики венозного тромбоза являются:
1) дуплексное (триплексное) сканирование;
2)рентгеноконтрастная нисходящая или восходящая флебография;
4)сканирование с фибриногеном, меченым I 131 .
Допплеровское ультразвуковое исследование может определили отличить ток крови от стаза в больших венах и указывает на проходимость вены или ее обструкцию. Исключая мышечные и глубокую вены бедра, все крупные вены нижней конечности могут быть оценены с помощью дуплексного сканирования. Хотя при использовании этого метода могут быть псевдонегативные результаты, он является простым и быстрым в скрининговых исследованиях и его точность достигает 85-90%. Исследование неиивазивно, недорого и при необходимости может быть повторено. Отрицательный результат этого исследования не позволяет полностью исключить диагноз тромбоза глубоких вен нижних конечностей при наличии типичной клинической картины. Необходимо произвести онкопоиск и исключить другие возможные поражения как факторы риска тромбообразования.
Восходящая флебография производится в вертикальном положении пациента путем введения контрастного вещества в вену тыла стопы. Затем выполняется серия рентгенограмм, отражающих состояние вен голени, бедра и подвздошных вен. Кардинальными признаками венозного тромбоза являются: наличие дефектов наполнения (тромбов); внезапный обрыв столба контраста; отсутствие заполнения всей венозной системы, а также отклонение или извращение кровотока. Однако при данном исследовании могут контрастироваться не все вены конечности: прежде всего — венозные синусы икроножных мышц (являющиеся наиболее распространенными местами тромбоза) и глубокая вена бедра, которая визуализируется лишь в 50% случаев. Все же флебография позволяет выявлять тромбы в 90% случаев и является, вероятно, наиболее точным методом диагностики венозных тромбозов нижних конечностей. Если она правильно выполнена, отсутствие отмеченных признаков по существу исключает тромбоз. Поскольку флебография — инвазивная процедура (возможность развития тромбоза синусов икроножных мышц), она не может часто применяться и не подходит для скрининга.
131 , инкорпорируется во вновь образующиеся тромбы, которые могут быть определены при наружном сканировании вен. Однако он не позволяет определить ранее образовавшиеся тромбы, которые неактивно накапливают фибриноген. Исследования показали, что у 30-60% больных после хирургических операций возникают тромбы в глубоких венах. Клинические признаки венозного тромбоза присутствуют лишь у 5-10% таких больных. До 90% тромбов, определяемых этим методом, ограничиваются областью икры и не опасны, но около 20% таких тромбозов распространяются на подколенную и бедренную вены, где они дают клинические проявления и потенциальную опасность тромбоэмболии. Этот метод является самым чувствительным для определения венозных тромбозов, но его использование в диагностике ограничено из-за длительности выполнения (12-24 ч). Преимуществом этого теста является возможность повторения несколько раз в течение суток, при этом можно проследить динамику тромбоза.
Причинами тромбоза глубоких вен нижних конечностей могут быть доброкачественные и злокачественные образования, преимущественно, малого таза, а также аневризмы брюшной аорты, подвздошных и бедренных артерий, подколенные кисты, беременная матка. Среди злокачественных опухолей преобладают рак сигмовидной кишки, яичника, почки и надпочечника, поджелудочной железы, шейки матки или забрюшинная саркома. К другим причинам относят ретроперитонеальный фиброз и ятрогенные повреждения вен.
Характерный для глубокого венозного тромбоза отек конечности возможен при хроническом лимфостазе (слоновости), целлюлите, контузии икроножный мышцы или разрыве сухожилий стопы. Контузия икроножной мышцы или разрыв сухожилий стопы могут дать отек, боли и болезненность в этой области. Острое начало симптомов, возникших во время выполнения упражнений и экхимозы в области икры подтверждают мышечное происхождение этих симптомов.
В некоторых случаях требуется выполнение флебографии для установления правильного диагноза, чтобы избежать ненужной антикоагулянтной терапии и госпитализации. Двусторонний отек нижних конечностей обычно обусловлен сердечной или почечной недостаточностью или гипоальбуминемией.
и расширения поверхностных вен.
1. Кузин М. И., Чистова М. А. Оперативная хирургия, М: Медицина, 2004г.
2. Литман И. Оперативная хирургия, Будапешт, 1992г.
3. Шалимов А. А., Полупан В. Н., Заболевания и лечения нижних конечностей 2002г.
Курсовая работа: Тромбофлебит поверхностных вен
Тромбофлебит поверхностных вен – наиболее частое осложнение варикозной болезни.
Этиология изучена недостаточно: флебит может развиться самостоятельно и вызвать венозный тромбоз, или же инфекция быстро присоединяется к первичному тромбозу поверхностных вен.
Опасен восходящий тромбофлебит большой подкожной вены из-за угрозы проникновения флотирующей части тромба в глубокую вену бедра, наружную подвздошную вену, что может привести к тромбоэмболии в сосуды легочной артерии.
Клиническая картина и диагностика.
Основные симптомы тромбофлебита поверхностных вен — боль, краснота, болезненное шнуровидное уплотнение по ходу тромбированной вены, незначительная отечность тканей в зоне воспаления. Общее состояние больных, как правило, удовлетворительное, температура тела чаще субфебрильная. Лишь в редких случаях наступает гнойное расплавление тромба, целлюлит.
При прогрессирующем течении заболевания тромбофлебит может распространяться по большой подкожной вене до паховой складки (восходящий тромбофлебит). В подобных случаях в подвздошной вене может образоваться подвижный (плавающий, флотирующий) тромб, создающий реальную угрозу отрыва части его и эмболии легочной артерии. Аналогичное осложнение может возникнуть при тромбофлебите малой подкожной вены в случае распространения тромба на подколенную вену через устье малой подкожной вены или по коммуникантным (прободающим) венам.
Исключительно тяжело протекает септический гнойный тромбофлебит, который может осложниться флегмоной конечности, сепсисом, метастатическими абсцессами в легких, почках, головном мозге.
Обычно диагностировать тромбофлебит поверхностных вен нетрудно.Для уточнения проксимальной границы тромба и состояния глубоких вен целесообразно провести дуплексное сканирование. Это позволит определить истинную границу тромба, так как она может не совпадать с границей, определяемой пальпаторно. Тромбированный участок вены становится ригидным, просвет его неоднороден, кровоток не регистрируется. Тромбофлебит следует дифференцировать от лимфангиита.
Возможно в амбулаторных условиях в случаях, когда проксимальная граница тромба не выходит за пределы голени.
В комплекс лекарственной терапии включают препараты, улучшающие реологические свойства крови, оказывающие ингибиторное влияние на адгезивно-агрегационную функцию тромбоцитов (ацетилсалициловая кислота, трентал, курантил, троксевазин), препараты, обладающие неспецифическим противовоспалительным действием (реопирин, бутадион, ибупрофен, ортофен) и препараты, дающие гипосенсибилизирующий эффект (тавегил, димедрол, супрастин).
По показаниям назначают антибиотики.
Целесообразно местно применять гепариновую мазь и мази, содержащие неспецифические нестероидные противовоспалительные препараты (индометацин, бутадион, ортофен и др.). На ноги необходимо наложить эластичные бинты. Больным можно рекомендовать дозированную ходьбу.
В тяжелых случаях в условиях стационара указанное лечение дополняют назначением антикоагулянтов (гепарин), антибиотиков (при наличии инфекции).
По мере стихания острых воспалительных явлений применяют физиотерапевтические процедуры: коротковолновую диатермию, электрофорез
трипсина (химопсина), йодида калия, гепарина и др.
Показано при заметном распространении тромбофлебита на большую подкожную вену до границы нижней и средней трети бедра (восходящий тромбофлебит). Для предупреждения тромбоза бедренной вены показана срочная перевязка большой подкожной вены по Троянову—Тренделенбургу. Если позволяет состояние больного, при давности тромбоза менее 5—7 дней и незначительных воспалительных изменениях кожи целесообразно удалить тромбированную вену.
Доклад на тему: «Заболевание периферических сосудов и тромбофлебит»
Министерство образования Российской Федерации
Пензенский Государственный Университет
Медицинский Институт
Кафедра Терапии
Доклад
на тему:
«Заболевание периферических сосудов и тромбофлебит»
Выполнила: студентка V курса ———-
Пенза
2008
План
1. Острая ишемия конечностей
2. Травма артерии
3. Аневризмы подколенных артерий с клиническими проявлениями
· Острый тромбоз глубоких вен
· Лечение острого тромбоза глубоких вен нижних конечностей
· Массивный тромбоз глубоких вен
· Тромбоз глубоких вен нижних конечностей
Введение
Врач неотложной помощи все чаще становится первым человеком, с которым контактируют больные с острым сосудистым заболеванием. Чтобы правильно обследовать и начать лечить таких больных, важно знать этиологию острых сосудистых заболеваний, а также их патофизиологические основы.
1. Острая ишемия конечностей
Причинами острой ишемии конечностей чаще всего являются эмболия, тромбоз in situ вследствие предшествующего атеросклеротического поражения или травма. Последнее легко диагностируется на основании данных анамнеза и объективного исследования. Эмболия и тромбоз in situ чаще возникают в нижних конечностях. В 90 % случаев эмбол имеет сердечное происхождение, хотя иногда его источником служит поражение проксимально расположенной артерии (артериоартериальный эмбол). Тромбоз возникает в месте резкого сужения сосуда (обычно вследствие тяжелого атеросклероза) из-за низкого кровотока на стенозированном участке и повреждения интимы. Поскольку атеросклероз является системным заболеванием, в анамнезе и при объективном исследовании у пациента часто имеются признаки хронического окклюзивного заболевания артерий. На обеих ногах может определяться сниженная пульсация, на пальцах ног отсутствуют волосы, кожа на ногах истончена, а ногти утолщены.
Острая ишемия конечностей наблюдается при ряде состояний. Ложный просвет расслаивающей аневризмы грудной аорты с вовлечением брюшной аорты может создавать препятствие кровотоку в одной или обеих ногах.
У больных с низким минутным объемом (кардиогенного или гиповолемического генеза) острая ишемия конечностей обусловливается не механической обструкцией главной артерии, а уменьшением доставки крови на периферию. Диагностика в таких случаях обычно не вызывает затруднений ввиду наличия клинических проявлений острого инфаркта миокарда, кровопотери, уменьшения внутрисосудистого объема (например, сепсис, дегидратация) или эффекта внутривенно вводимых сосудосуживающих препаратов. У больных с тяжелым атеросклерозом сосудов риск развития ишемии или омертвения тканей в ситуациях, характеризующихся низким минутным объемом, резко возрастает.
Все чаще представляет проблему ишемия, связанная с внутриартериальным введением запрещенных препаратов. Как показывает наш опыт, инъекции в бедренную артерию редко приводят к острой ишемии и гангрене. Инъекции в артерии запястья, предплечья или пальцев вызывают сильную и жгучую боль, нередко с последующим развитием в течение нескольких дней массивного отека руки и гангрены (в той или иной степени) пальцев. Причинными факторами подобного поражения предположительно считают возникновение сосудистого спазма, наличие частиц постороннего материала, используемого для дробления препарата, кристаллизацию введенного вещества после инъекции и некроз артерий. В редких случаях за острую ишемию можно принять массивный подвздошно-бедренный тромбоз.
Эмболы чаще всего локализуются в местах разветвления артерий и обычно в нижних конечностях. По данным недавних исследований, 46 % эмболов располагается в месте бифуркации бедренной артерии, 18 % — в подвздошных артериях, 13 % — в концевой части аорты и 10 % — в подколенной артерии. В верхних конечностях эмболы чаше всего располагаются в дистальных отделах плечевой артерии. Около 8 % эмболов находят в артериях внутренних органов (либо в почечной, либо в верхней брыжеечной артерии). Эмболы могут быть множественными, поэтому больного необходимо тщательно обследовать с целью выявления признаков эмболизации других конечностей или висцеральных артерий.
Микроэмболы представляют собой небольшие комочки тромбоцитов и фибрина (тромбоцитарно-фибриновые эмболы) и(или) атероматозных обломков (мелких фрагментов), появляющихся при изъязвлении атеросклеротических бляшек, при стенозах или аневризмах аорты, подвздошных или бедренных артерий. Это так называемые артерио-артериальные эмболы. Они не окклюзируют крупные сосуды, но застревают в более мелких сосудах пальцев, мышц и кожи, вызывая ишемию небольших участков ткани, питаемой этими сосудами. Клинически это проявляется болью, цианозом пальцев ног (или их отдельных участков), петехиоподобными кожными поражениями или болезненными инфарктами мышц. Такие изменения могут иметь место даже при наличии пальпируемого пульса. Иногда наблюдается массивная микроэмболизация с поражением обеих ног. На конечностях могут появляться высыпания, а также болезненные и размягченные участки мышц, иногда присутствуют боль и цианоз нескольких пальцев ног.
Микроэмболия верхних конечностей встречается реже, поскольку соответствующие артерии реже подвергаются атеросклеротическим изменениям. При локализации микроэмболов в верхних конечностях следует искать атеросклеротические изменения в проксимальных подключичных сосудах, а также постстенотическую аневризму подключичной артерии, которая обусловлена сдавлением в месте выхода из грудной клетки.
Патофизиология
Тяжесть ишемии зависит от места окклюзии и объема коллатеральной циркуляции вокруг данной точки. При застое крови проксимальнее и дистальнее места острой окклюзии образуются растущие тромбы. По мере их роста окклюзируются и места отхождения коллатеральных сосудов, что приводит к усилению ишемии. Антикоагулянты препятствуют распространению тромбоза и уменьшают степень ишемии.
Наиболее частым симптомом острой ишемии конечностей является боль. Уже в первые минуты тяжелой ишемии утрачивается функция чувствительных нервов (что приводит не только к анестезии, но и к гиперестезии), а также двигательных нервов (что сопровождается парезом или параличом). Если тяжелый ишемический инсульт сохраняется, мышца некротизируется. Много позже развивается некроз кожи, костей и жировой клетчатки. Время возникновения этих изменений зависит от тяжести ишемии. У больных с сенсомоторным дефицитом, как правило, имеет место тяжелый ишемический инсульт, и если кровоток не будет восстановлен в течение 3—4 часа, то функция конечности может утратиться навсегда и разовьется гангрена.
Первичное обследование
При первоначальном обследовании больного с острой ишемией конечности наиболее важное значение имеют анамнез и результаты осмотра. Тщательно исследуется не только больная, но и здоровая конечность, так как по состоянию последней можно судить о том фоне, на котором возникла ишемия. Детально оценивается сенсомоторная функция. Отмечаются температура и цвет кожи на обеих конечностях. Большое значение имеет наличие явной гангрены. Пальпаторно оценивается консистенция мышц и, естественно, определяется пульс.
Такое обследование не только позволяет определить тяжесть ишемии, но и служит точкой отсчета при оценке динамики ишемии и ее реакции на лечение.
Дифференциальная диагностика
При острой ишемии нижних конечностей наиболее частую проблему представляет дифференциация эмболии и тромбоза. Признаки и симптомы ишемии не зависят от ее причины. Тем не менее, анамнез и объективное исследование могут дать информацию, свидетельствующую в пользу того или иного диагноза. Анамнез сердечного заболевания (аритмия, инфаркт миокарда, заболевание клапанов и др.), асимптоматичная вторая конечность с нормальным пульсом и отсутствие кожных изменений, характерных для хронической артериальной недостаточности, говорят в пользу эмболии. Напротив, если в анамнезе больного нет указаний на возможный источник эмболии (отсутствие клинически значимого заболевания сердца), на второй конечности обнаруживаются признаки хронического окклюзивного заболевания артерий, и если имеются анамнестические данные о симптомах хронического заболевания периферических сосудов (перемежающаяся хромота или мышечные боли в покое), то это свидетельствует скорее о тромбозе in situ. К сожалению, больные, одновременно имеющие предшествующее (хроническое) окклюзивное заболевание артерий и сердечное заболевание, способное обусловить эмболию, встречаются весьма часто. У больных с эмболией почти всегда имеется известный анамнез заболевания сердца. Осмотр пораженной конечности может обнаружить отсутствие пульса, тогда как на том же уровне второй конечности он пальпируется. Для дифференциации тромбоза и эмболии обычно требуется проведение артериографии.
О микроэмболии свидетельствуют петехиальные участки цианоза или некроза, цианоз и боль в пальцах ног, расслабленность и мягкость мышц, а также спонтанные боли. Остальная часть конечности редко бывает ишемизированной, а пульс может быть нормальным.
Лечение
После опроса и осмотра больным с курабельными изменениями конечностей вводят антикоагулянты (10 000 ЕД гепарина внутривенно).
В случае подозрения на острую расслаивающую аневризму аорты антикоагулянты не применяются. Больные, у которых данные анамнеза и объективного исследования четко указывают на наличие эмбола, подвергаются эмболэктомии. Во всех других случаях проводится срочная артериография с визуализацией обеих нижних конечностей. Артериографическая картина здоровой ноги способствует установлению причины ишемии во второй (пораженной) конечности. Резкая граница контраста на артериограмме чаще всего говорит об эмболии. Напротив, тромбоз in situ часто проявляется признаками диффузного атеросклеротического поражения и на артериограмме обычно обнаруживается конусообразное сужение просвета сосуда. Больные с достаточным количеством данных, свидетельствующих об эмболе, подвергаются немедленной эмболэктомии, если их состояние позволяет это. При тромбозе больных лечат антикоагулянтами и оставляют под наблюдением. У ряда таких больных по мере улучшения коллатерального кровотока симптомы ослабевают, и пластики сосуда может не потребоваться. Больные, у которых ишемия сохраняется или нарастает, нуждаются в реконструкции артерии.
Больным, поступившим в острой стадии микроэмболии, в течение 3—5 дней вводятся антикоагулянты (хотя эффективность такого подхода не доказана). Для установления источника эмболов производится артериография. Для выявления аневризмы аорты осуществляется ультразвуковое исследование брюшной полости.
В последние годы появились сообщения об определенной эффективности лечения острой ишемии нижних конечностей с помощью фибринолитических средств. Последние вводят в небольших дозах через внутриартериальный катетер, достигающий концом кровяного сгустка, на протяжении 24—72 часов. Такое лечение противопоказано, если у больного имеются нарушения неврологической функции или некроз тканей на ранних стадиях, ибо для спасения конечности кровоток должен быть восстановлен в пределах нескольких часов.
2. Травма артерии
Артерии могут повреждаться как при тупой, так и при проникающей травме. Хотя повреждение при проникающей травме наблюдается чаще, тупая травма потенциально более опасна, поскольку в этом случае повреждение сосудов не столь очевидно. Тяжелая травма мягких тканей и костей может маскировать повреждение сосудов. Тупая травма иногда представляется настолько легкой, что если специально не искать повреждения артерии, оно может остаться незамеченным.
Диагностика
У больных с подозрением на повреждение артерии следует искать признаки и симптомы острой ишемии («пять Р»). При тяжелой ишемии больные часто жалуются на боль. Могут отмечаться парестезии или паралич вследствие прямого повреждения нерва, ишемия дистальнее места повреждения или сдавление нерва в результате кровоизлияния в общую оболочку сосуда и нерва. Исчезновение пульса на конечности и(или) побледнение кожи дистальнее места травмы, естественно, указывают на повреждение артерии. При наличии одного из этих признаков или симптомов производится артериография. Предпочтительно получение артериограммы в двух плоскостях с катетеризацией бедренных или подмышечных артерий. Если это невыполнимо, врач неотложной помощи может ограничиться артериографией больной конечности, вручную вводя контрастное вещество через венозный катетер, помещенный в проксимальной части артерии. Такой способ исследования дает менее точную информацию.
Артериография показана в тех случаях, когда предполагаемая траектория проникающего ранения проходит вблизи нервно-сосудистого пучка даже в отсутствие каких-либо видимых признаков или симптомов повреждения артерий. Если при этом на хорошо выполненной двухплоскостной артериограмме повреждений не видно, то хирургического исследования не требуется.
При травме колена вероятность повреждения подколенных артерий и вены особенно велика, поэтому у таких больных следует производить артериографию.
Нужно получить венограмму раненой конечности и, если будет обнаружено повреждение подколенной вены, устранить его. Повреждения проксимальнее расположенных основных вен устраняются, если состояние больного стабильно и коррекция требует не слишком длительной операции.
Неотложная артериография противопоказана во всех случаях нестабильного состояния больного. Ясно, что жизнь больного важнее спасения конечности. Кровотечение останавливают жгутом и переводят больного в операционную, где осуществляются диагностические процедуры и необходимая коррекция. Первоочередное внимание следует уделить не повреждению периферических сосудов, а другим потенциально жизнеугрожающим повреждениям у данного больного.
3. Аневризмы подколенных артерий с клиническими проявлениями
У любого больного с острой ишемией нижней конечности может иметь место симптоматическая аневризма подколенной артерии. Такие аневризмы относятся к числу наиболее частых аневризм периферических артерий и проявляются либо тромбозом аневризматического мешка, либо эмболией дистальных сосудов вследствие распада интрамурального тромба. Разрывы наблюдаются редко. Подобные аневризмы обычно обусловлены атеросклерозом и чаще встречаются у пожилых мужчин; 47 % из них двусторонние, причем в большом числе случаев (78 %) одновременно имеют место аневризмы аорты, подвздошных или бедренных артерий.
Подколенное образование (пульсирующее или нет) на больной ноге или пульсирующее образование на «здоровой» ноге указывает на возможное существование аневризмы. Для подтверждения диагноза и разработки плана оперативного лечения производится ангиография.
4. Тромбофлебит
У больных с острым венозным заболеванием тромбоз обусловливается механическим повреждением вены, повышенной свертываемостью крови и(или) венозным стазом. Признаки и симптомы острого поражения вен весьма непостоянны и зависят от основного заболевания, а также от локализации и степени тромбоза.
Поверхностный тромбофлебит
Поверхностный тромбофлебит нижних конечностей поражает более или менее крупные подкожные вены или варикозные сосуды. По ходу пораженной вены определяются покраснение, болезненность и индурация. При поражении большой подкожной вены клинически отличить флебит от лимфангиита невозможно, так как основной лимфатический проток ноги проходит рядом с веной.
Диагноз подтверждается при допплеровском исследовании (по имеющимся данным, его точность составляет 94 %) или венографии. Проведение допплеровского исследования (хотя оно легко выполнимо) требует опытного специалиста. Поверхностный тромбофлебит варикозных сосудов или системы малой подкожной вены лечат консервативно, обеспечивая больной ноге покой, приподнятое положение и местное тепло; при необходимости используются анальгетики. Аналогичным образом лечат подколенный тромбофлебит большой подкожной вены. Поражение бедренной части этой вены также можно лечить консервативно, если только нет каких-либо сомнений в интактности сафенобедренного соединения. Затем производится венография. Если тромботический процесс затрагивает подвздошно-бедренную систему, то проводится антикоагуляция, как при тромбозе глубоких вен.
Острый тромбоз глубоких вен
Признаки и симптомы острого тромбоза глубоких вен весьма ненадежны, и подтверждение диагноза требует специальных исследований. И в этом случае чаще всего поражаются нижние конечности. Классические признаки: отек, повышение температуры, эритема, боль и мышечная слабость — присутствуют у 23—50 % больных. К сожалению, массивный подвздошно-бедренный тромбоз может сопровождаться минимальными внешними изменениями. Признак Homan ненадежен. Общая бедренная вена и подколенная вена имеют поверхностную локализацию в области паха и в подколенной ямке; болезненность, индурация или эритема в этих областях должны особенно настораживать в отношении острого тромбоза соответствующей вены.
Эпизоды тромбоза в анамнезе, недавняя травма нижней конечности, применение эстрогенов, недавняя операция (особенно урологическая, ортопедическая или гинекологическая), пожилой возраст, недавно перенесенный инфаркт миокарда, застойная сердечная недостаточность, рак и ожирение сопряжены с повышенным риском тромбоза глубоких вен. Больные, имеющие в анамнезе один или несколько перечисленных выше факторов, подвергаются дополнительному обследованию даже в отсутствие внешних проявлений тромбоза.
Для диагностики тромбоза глубоких вен предложено множество тестов. Основным общепринятым исследованием остается венография. Осуществляется венография обеих нижних конечностей, что обеспечивает возможность сравнения с состоянием здоровой ноги; кроме того, в «асимптоматичной» конечности иногда обнаруживается клинически немой тромбоз глубоких вен.
С помощью флебореографии определяют изменение объема голени и стопы при дыхании и ряде компрессионных воздействий. В опытных руках точность этого метода в сравнении с венографией составляет приблизительно 90 %. Диагностическое значение при тромбозе глубоких вен имеют также определение поглощения I 25 1-фибриногена и допплеровское исследование венозного кровотока.
В последнее время сообщалось о диагностической ценности допплеровского изображения бедренной и подколенной вен в реальном времени у больных с тромбозом глубоких вен.
Лечение острого тромбоза глубоких вен нижних конечностей
Больным с высоким риском тромбоза глубоких вен, который определен на основании анамнеза и(или) осмотра, следует немедленно ввести гепарин, не дожидаясь результатов подтверждающих тестов. Для подтверждения диагноза мы предпочитаем использовать флебореографию или венографию. Затем осуществляется длительная внутривенная инфузия гепарина в течение 10 дней. В первые 4 дня после установления диагноза больным предписывается постельный режим, при этом строго соблюдается приподнятое положение ног. При необходимости обеспечиваются местное тепло и обезболивание. Длительная пероральная антикоагуляция может быть начата вскоре после поступления больного.
Массивный тромбоз глубоких вен
Обширный подвздошно-бедренный тромбоз вызывает белую флегмазию («молочная нога»), сопровождающуюся болью и отеком всей ноги до паха. При пальпации нога часто имеет тестообразную консистенцию, но не туго отечна. Артериальный приток сохранен. Лечение аналогично описанному выше.
Красная флегмазия (cerulea dolens) обусловлена обширным подвздошно-бедренным тромбозом, захватывающим большинство коллатералей венозного кровообращения. Кожа отечной ноги напряжена и цианотична; могут присутствовать пузыри. Отек мышц вызывает артериальную недостаточность. Если венозный отток полностью окклюзируется, то в капиллярах и артериолах возникает стаз и наблюдается ретроградный тромбоз артериальной системы. В таких случаях развивается венозная гангрена.
Лечение сводится к строгому соблюдению постельного режима с приподнятым (на максимально возможную высоту) положением пораженной конечности. Немедленно проводится антикоагуляционная терапия гепарином. Вследствие секвестрации жидкости в пораженной конечности у таких больных возможно сокращение внутрисосудистого объема. При наличии показаний производится фасциотомия. В конце концов, может потребоваться ампутация гангренозной ткани.
Тромбоз глубоких вен верхних конечностей
Чаще всего поражаются подмышечные и подключичные вены; поражение обычно имеет ятрогенное происхождение, являясь следствием катетеризации. У молодых людей тромбоз подмышечной или подключичной вены может наблюдаться после напряженной мышечной работы, особенно при несколько суженном торакальном выходе.
У больного с тромбозом подмышечной или подключичной вены обычно отмечается небольшой и мягкий отек предплечья, а порой — и всей руки. Кожа отечной руки не напряжена и сохраняет нормальный цвет. Артериальный кровоток не нарушается, и пульс прощупывается.
Риск возникновения эмболии легких в таких случаях составляет 12—15 %. Больная рука поддерживается в приподнятом положении; применяются местное тепло, аналгезия (при необходимости) и антикоагулянты (если позволяет общее состояние больного). У таких больных часто наблюдаются последствия тромбофлебита.
Стрептокиназная терапия
Для лечения больных с тромбозами глубоких вен могут использоваться тромболитические препараты. Стрептокиназа, соединяясь с плазминогеном, образует активирующий комплекс. Последний в свою очередь может присоединяться к плазминогенфибриновому комплексу тромба, вызывая его лизис. Активирующий комплекс может также взаимодействовать с циркулирующим в крови плазминогеном, что приводит к образованию плазмина и вызывает фибринолиз.
При правильном подборе больных такая терапия в опытных руках вполне эффективна. Возможность ее проведения следует рассмотреть в случае доказанного тромбоза подвздошно-бедренного или надколенного венозного сегмента, если с момента острого тромбоза прошло не более 4 дней. Некоторые авторы считают такой подход методом выбора при красной флегмазии. Существует ряд противопоказаний для использования стрептокиназы. Подобное лечение не проводится у больных с язвенной болезнью, недавним инсультом, тяжелой гипертензией, поражением печени, заболеванием крови, недавно перенесенной хирургической операцией или артериальной пункцией, а также у пациентов с внутричерепным новообразованием. Однако применение этого метода сокращает время пребывания больного в клинике и может снизить частоту постфлебитных осложнений.
Литература
1. Неотложная медицинская помощь: Пер. с англ./Под Н52 ред. Дж. Э. Тинтиналли, Р. Л. Кроума, Э. Руиза. — М.: Медицина, 2001.
Источники: http://referat-lib.ru/view/referat-medicine/114/113230.htm, http://www.ronl.ru/kursovyye-raboty/medicina/303889/, http://znakka4estva.ru/dokumenty/medicina-zdorove/doklad-na-temu-zabolevanie-perifericheskih-sosudov-i-tromboflebit/