Тромбофлебит чем снять отечность
Как снять отёки на ногах
Статья посвящена лечению отёков, которые появляются у людей вследствие тромбоза и вальгусного изменения стопы. Читатель узнает, что делать дома, исцеляя опухшие ноги, чем поможет доктор.
Тромбоз — заболевание, при котором в сосудах образуются кровяные сгустки (тромбы), приводящие к нарушению кровообращения, отёкам, болезненности. Тромбоз считается началом заболевания под названием тромбофлебит, когда происходит воспаление сосудов. При заболевании тромб способен оторваться и закупоривать сосуды в разных частях тела, становясь причиной тяжелого осложнения – эмболии, ведущей к летальному исходу.
Часто начальную стадию тромбоза невозможно определить, однако в месте нахождения тромба кожа изменится в цвете, возникнет отёк, указанные признаки считаются симптомами болезни. Заметив изменения, рекомендуется обращаться к докторам, иначе разовьются серьёзные осложнения.
Появление тромбоза спровоцировано повреждением стенки сосуда, ухудшением работы кровотока, повышением сгущения крови. Впоследствии образуется кровяной сгусток, закрывающий просвет кровеносного сосуда, затрудняя процесс кровообращения в конечностях. В связи с нарушением кровотока появляется отёк ноги, служащий главным симптомом тромбоза. В зависимости от места расположения тромба происходит отёк либо части ноги (голени, бедра, стопы) либо конечности целиком. Отёк сопровождается болезненностью и тяжестью ноги.
Меры по снятию отёчности от тромбоза
Лечение от тромбоза назначает сосудистый хирург немедленно после установления диагноза. Больному прописывают препараты, разжижающие кровь, мази, капельницы, уколы, улучшающие кровообращение и снимающие отёк. В домашних условиях возможно применять народные средства, по согласованию с врачом. Если консервативное лечение не помогает, применяют оперативные меры по удалению тромба либо установке шунтов и специальных фильтров, не позволяющих сгусткам закупоривать сосуды.
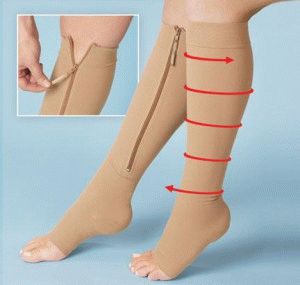
Как снять отёки на ногах в домашних условиях до похода к врачу? Известен ряд способов облегчения отёчности: применение прохладных ванн, фитотерапии с лечебными травами — мятой, ромашкой, можжевельником, массажа, специальных упражнений – вращений стопы в разные стороны, шевеление пальцами, опускание и поднятие стопы с пятки на носок и обратно. Согнать отёк поможет подушка, положенная под ноги, ношение компрессионного белья.
Диета при тромбозе
Большое значение имеет соблюдение диеты. Больным тромбозом рекомендуется употреблять побольше овощей и фруктов, зелени, особенно приветствуются арбузы, ананасы, дыни. Чеснок и артишок советуют как разжижающие кровь продукты.
Убрать из рациона следует сильно перчёные и жареные блюда, ограничить бобовые, жирные сорта мяса и рыбы. Ограничить, а лучше исключить из потребления алкоголь и табакокурение. Следует соблюдать водно-солевой баланс, из напитков ограничить потребление кофе. Не рекомендуется употреблять в пищу сырое молоко, сливки, сыры с высоким процентом жирности, майонез.
Диета направлена на укрепление стенок сосудов, полезно употреблять продукты, богатые клетчаткой, белками.
Вальгусная деформация стопы
Под вальгусной деформацией понимают наросты у большого пальца, называемые «шишками» либо «косточками». Заболевание распространенное, чаще болеют женщины в связи с ношением высоких каблуков и зауженной в носках обуви, возможно получить вследствие плоскостопия. Развитие болезни происходит понемногу, стопа становится плоской, изменяется форма, связки стопы становятся менее эластичными, возникает отёчность. Деформация стопы приводит к ухудшению тока крови и последующему возникновению артроза, тромбоза, лимфостаза и прочих болезней.
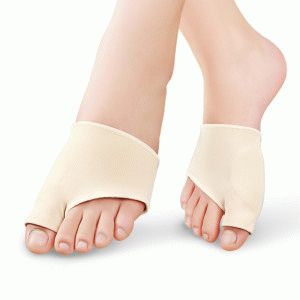
Сначала заболевание лечится консервативно. Чтобы устранить деформацию большого пальца, назначают массаж, ортопедическую обувь. В начале болезни предлагаются для лечения специальные накладки, помогающие вернуться пальцу в правильное положение, приспособления неэффективны на поздних стадиях заболевания. На запущенных стадиях назначают операцию. Известно немало способов убрать «косточку», назначение операции зависит от характера болезни.
Пластырь против косточек на ногах
Магнитный пластырь hyperosteogeny послужит заменой операции по удалению косточки. На поверхность пластыря путем магнитного и инфракрасного излучения наложены экстракты трав, широко используемые в медицине Китая. Пластырь помогает уменьшить деформацию стопы, устранить боль, улучшить кровоснабжение. В состав пластыря входят экстракты тридцати трав. Продукт уникальный, сочетает последние достижения медицины и опыт китайского лечения травами.
Действенность пластыря заметна уже после недельного применения. Помогает от вальгусной деформации стопы, артрита, артроза, суставной боли, шпор на ногах. Экстракты лечебных трав быстро поступают к источнику боли и устраняют ее.
Использование простое. Для начала следует вымыть ноги, можно принять ванночку с морской солью. Обсушить ноги полотенцем, приклеить пластырь, не снимать в течение 1-2 дней. Потом пластырь снимают, конечности промывают.
Для получения наилучшего эффекта, пластырь используют вместе с массажем, физиотерапией, упражнениями лечебной физкультуры. Однако в связи с наличием в составе обилия трав, пластырь hyperosteogeny не рекомендуют применять аллергикам и беременным женщинам. Пластырь наносится только на здоровую кожу без повреждений.
Массаж при отёчности и вальгусном изменении стопы
Массаж при вальгусной деформации стопы – результативный способ устранения боли, отёчности, дискомфорта в ногах. Если болит косточка у большого пальца стопы, делают массаж. Допустимо перед началом сеанса принять контрастную ванночку для ног, она быстро расслабит ноги. Методика массажа:
- Сначала разогреть стопу, хорошо ее растерев. Разогреваются мышцы, подготавливается кожа;
- После того, как стопы разогреты, размять пальцы подушечками пальцев рук;
- Последующая манипуляция выполняется круговыми движениями, особое внимание уделяя огрубевшей коже стопы, там движения следует делать сильнее, особенно на пятках, где кожа толстая и трудно поддается массажу, но результат стоит приложенных усилий;
- Далее захватываем стопу четырьмя пальцами, большим пальцем массируем по направлению вверх-вниз и вокруг шишек круговыми движениями, возможно втирать обезболивающую мазь;
Указанный массаж почти не имеет противопоказаний. Беременным женщинам, больным варикозной болезнью или тромбозом массажные движения требуется делать мягче и помнить, что массаж, выполненный мастером, эффективнее в разы.
Массаж, проводимый в домашних условиях, помогает при вальгусной деформации стопы, обладает полезными свойствами, становится общеукрепляющим, снимает отёки, улучшает кровообращение. Если делать процедуру регулярно, повышается сопротивляемость организма к вирусным заболеваниям.
Как избавиться от отеков нижних конечностей при тромбозе
Отечность при заболеваниях вен, в частности при тромбозе, является признаком обострения патологии. Хроническое течение тромбоза, который поражает глубокие вены, характеризуется слабовыраженными симптомами. Такая же недостаточно выраженная симптоматика и у другого схожего заболевания — тромбофлебита, задевающего поверхностные венозные сосуды.
Зачастую внешние проявления тромбоза настолько малозначительны, что больные не обращаются к врачу за помощью.
Клиническая картина
При подвздошно-бедренном тромбозе болевой синдром — прямое следствие увеличивающейся отечности в ноге. Сначала отек нижней конечности отличается высокой плотностью: отечность настолько плотная, что при нажатии пальцем на кожу на ней не остается никакого следа. Отек постепенно уменьшается по мере растягивания подкожной клетчатки с помощью транссудата.

Кожные покровы остаются гладкими и напряженными, а при пальпации над костными образованиями в течение долгого времени остается углубление. В зависимости от масштаба отечности возрастает периметр пораженной ноги по сравнению со здоровой нижней конечностью.
Равномерность отека зависит от того, насколько проксимально располагается венозная окклюзия при тромбозе (чем выше проксимальность, тем равномернее отек). Если образование тромбов началось в дистальных отделах вен и распространяется в проксимальном направлении, отек становится ассиметричным, идущим от стопы и голени к бедру.
В случае высокой окклюзии вен отечность распространяется не только по всей ноге, но может охватывать и переднюю брюшную стенку, ягодицы, наружные половые органы. При этом внешний вид отекших частей тела претерпевает соответствующие изменения, а паховая складка сглаживается. Скорость распространения отечности ног и степень ее выраженности во многом зависят от того, насколько быстро разовьется тромботическая окклюзия.
Также большое значение имеет состояние венозных коллатералей: патология протекает легче, если венозный отток хорошо компенсируется. Гораздо тяжелее для больного ощущается течение патологического процесса, если имеет место высокая проксимальность локализации тромбоза, а также тотальная окклюзия магистрали вен с участием коллатеральной сети сосудов.

Если болезнь протекает легко, небольшой отек нижней конечности развивается ориентировочно за 2-3 дня. В связи с постепенностью нарастания отечности, больные обычно не ощущают распирания ноги. По сравнению со здоровой ногой отекшая конечность увеличивается в окружности примерно на 2-4 сантиметра.
В случае с отеком средней тяжести процесс развивается значительно быстрее. Уже по итогам первых суток отек достигает максимума. Он распространяется уже не только на ногу, но и охватывает ягодичную область и наружные половые органы. Отекшая нога может на 5-8 сантиметров превышать в объеме здоровую конечность. Примерно спустя трое суток наступает уменьшение отека — это происходит в результате формирования коллатералей вен.
Обратите внимание! Отечность развивается не столь интенсивно, если нижняя конечность находится в приподнятом положении.
Если тромбоз развивается тяжело, отечность наступает крайне быстро: уже спустя несколько часов наступает пик процесса. При этом отек не спадает при любом расположении пораженной ноги. Разница в диаметре здоровой и больной ноги (где накапливается до 2-3 литров крови) может достигать 10 и более сантиметров. Процесс сопровождается тяжело протекающей гиповолемией и развивается на протяжении 5-8 суток. Затем отечность снижается, как только сформировывается обширная сеть подкожных вен в местах локализации окклюзии.

В случае двусторонних отеков при застойной сердечной недостаточности, а также при наличии заболеваний почек процесс прогрессирует медленно, а болевой синдром незначителен или отсутствует. Когда же речь идет о патологии, вызванной острым илеофеморальным тромбозом вен, болевые ощущения ярко выражены, а кроме того, наблюдаются изменения цвета кожи.
В зависимости от плотности, площади и скорости развития отека принято отделять венозную окклюзию от лимфостаза. Последний вызывается воспалением или онкологическим заболеванием и безболезнен. Если лимфостаз протекает достаточно долго, возможно развитие лимфостатического дерматита с отшелушиванием кожи, а также повышенной пигментации и лихенификации кожных покровов.
Лечение отека
Отечность — один из симптомов тромбоза. Поэтому лечению подлежит не собственно отечность, а все заболевание в целом. Терапевтические мероприятия могут проходить как в стационарных, так и в амбулаторных условиях. Если речь идет о начальной стадии тромбоза, госпитализация, скорее всего, не потребуется. Однако в случае, когда имеет место обширный процесс, грозящий значительными последствиями (например, тромбоэмболией легочной артерии), лечение может осуществляться только в условиях стационара.
При лечении заболевания могут применяться следующие методы:
- медикаментозная терапия;
- компрессионное белье;
- правильно откорректированный рацион питания;
- холод (в первые дни отека);
- хирургическое вмешательство.

Конкретный способ лечения выбирается в зависимости от данных, полученных в ходе диагностического обследования пациента. Большое значение при определении тактики лечения имеет общее состояние больного и наличие у него сопутствующих заболеваний.
Лечебные процедуры подразумевают соблюдение определенного режима. Как правило, серьезное ограничение движений не предусматривается. Однако в случаях, когда врач посчитает, что существует высокая вероятность отрыва тромба, назначается постельный режим.
Компрессионная терапия представляет собой ношение специального утягивающего белья в течение всего дня. Степень компрессии определяется врачом. Обычно после двухнедельного ношения больному разрешается сократить время ношения трикотажа до 12 часов в сутки.
Консервативное лечение
Лечение препаратами включает использование следующих лекарственных групп:
- Антикоагулянтов. Позволяют уменьшить свертываемость крови и наладить кровоток, тем самым снизив отечность. Среди препаратов можно выделить Гепарин и Гепатромбин.
- Нестероидных противовоспалительных препаратов. Уменьшают воспалительный процесс, оказывают обезболивающее действие. Популярные препараты этой группы – Диклофенак, Вольтарен, Мелоксикам.
- Ангиопротекторов. Укрепляют сосудистые стенки, снимают воспалительный процесс и отечность, уменьшают проницаемость стенок. К препаратам данной группы относятся, например, Детралекс и Венорутон.
- Полиэнзимных лекарственных средств. Уменьшают отеки, воспаления, расщепляют тромбы, выводят иммунные комплексы из сосудов. Назначаются такие препараты, как Флогэнзим и Вобэнзим.
- Дезагрегантов. Улучшают параметры крови, что также способствует уменьшению отеков. К препаратам этого типа относятся Аспирин, Трентал и некоторые другие аналоги.

Дозировки определяются врачом в зависимости от стадии заболевания и общего состояния пациента.
Особенности питания
При тромбозе, сопровождающемся отеками нижних конечностей, необходимо потреблять достаточное количество продуктов, снижающих вязкость крови и укрепляющих сосуды:
- каш, зерновых продуктов;
- овощей и фруктов (особенно сухофруктов, огурцов, арбузов и кисловатых яблок);
- кисломолочных продуктов;
- орехов;
- нежирной рыбы и морепродуктов;
- масла растительного происхождения.

Следует избегать таких продуктов:
- маринадов;
- мясных продуктов (особенно печени);
- бананов, черной смородины, шиповника, бобовых, брокколи, шпината;
- крепкого кофе;
- алкоголя;
- кондитерских изделий;
- животных жиров.
Физиопроцедуры
При лечении отечности на фоне тромбоза используются следующие виды физиопроцедур:
- Электрофорез. Уменьшает воспалительный процесс, разжижает кровь.
- УВЧ-терапия. Снижает отечность, улучшает кровообращение и лимфатический отток, а также купирует воспалительный процесс.
- Магнитотерапия. Снимает болевой синдром и отечность.
- Парафиновые аппликации. Уменьшают отеки, улучшают метаболизм.
- Гирудотерапия (применение медицинских пиявок). Разжижает кровь, снимает болевые ощущения, улучшает обмен веществ.

Длительность физиотерапевтических процедур зависит от их вида, но обычно назначается по 10-15 сеансов, каждый из которых продолжается по 10-15 минут.
Обратите внимание! Средства народной медицины также могут применяться для устранения отечности при тромбозе. Однако следует помнить, что народные средства не могут выступать в качестве единственного способа лечения. Народная медицина — лишь вспомогательное средство в комплексном лечении.
Хирургическое вмешательство
Если отечность характеризуется тяжелым течением и процесс быстро развивается, может понадобиться хирургическая операция.
Используются следующие методики радикального решения проблемы:
- установка кава-фильтра в вену;
- перевязка вен;
- эндоваскулярная тромбэктомия.
Если отечность развивается на фоне гнойной формы заболевания, понадобится удаление вены, чтобы избежать сепсиса. Важно не допустить развития циркуляторной гангрены, при которой единственным выходом будет ампутация ноги.
Также в качестве оперативного метода может использоваться лазерная коагуляция, сущность которой состоит в устранении патологических вен из системы кровотока. Для этого проблемные вены вначале спаиваются, а затем постепенно рассасываются.
Отечность — признак обостренной стадии тромбоза. В случае обнаружения этого симптома следует незамедлительно обратиться к врачу для диагностики и лечения заболевания.
Тромбофлебит глубоких и поверхностных вен: острый и хронический. Диагностика, лечение, профилактика

Среди заболеваний сосудов существует одно, которое медики считают наиболее коварным, с трудно предсказуемыми последствиями. Это – тромбофлебит нижних конечностей. Таково название воспалительного процесса венозных стенок, которое приводит к образованию в венозном просвете тромба. Заболевание, развивающееся в сосудах ног – наиболее распространенная форма. Но иногда (хотя и намного реже) встречаются другие его формы – тромбофлебит верхних конечностей, а также шейного и грудного отделов.
У каждого человека имеется сеть вен, расположенная на поверхности (под кожей) и спрятанная в более глубоких слоях. В зависимости от этого различают две разновидности заболевания:
- Тромбофлебит глубоких вен нижних конечностей (его медицинское обозначение – флеботромбоз);
- Тромбофлебит подкожных, поверхностных вен.

Иногда стенки венозных сосудов воспаляются, тромб при этом не формируется. В этом случае, заболевание называется флебитом.
Причины возникновения заболевания
Причин, вызывающих тромбофлебит – немало. Но основными считаются следующие:
- Генетическая (наследственная) предрасположенность к коагулопатии (образованию тромбов) и состоянию тромбофилии.
- Нередко причиной воспаления становится травмирование венозной стенки.
- Распространенной причиной является варикозное заболевание вен, вызывающее снижение скорости кровяного потока по венам, что приводит к застою крови в сосудах.
Кроме того, тромбофлебит может проявиться после занесения инфекции извне. Пример такого случая описан в видеоролике ниже:
Серьезность недуга
Характерной особенностью болезни является то, что симптомы тромбофлебита чаще всего проявляются, когда заболевание уже распространилось на обширные площади. А в начальной стадии, большинство пациентов даже не подозревает о том, что их организм подвергается опасности, которая заключается в слишком высоком поднятии тромба. При этом значительно повышается вероятность его отрыва, после чего он отправляется в «свободное плавание» по сосудистой системе. Предугадать его перемещение невозможно. Самым опасным считается попадание оторвавшегося тромба в кровеносные сосуды легких, приводящее к эмболии (перекрытию) артерии дыхательной системы. Это может вызвать мгновенную (внезапную) смерть.
Разрастаясь, тромб поражает (и в дальнейшем может привести к закупорке) магистральные вены. Что является причиной возникновения венозной недостаточности хронического характера. При этом лечение тромбофлебита существенно осложняется.
Симптомы тромбофлебита
О начале воспаления в венозных сосудах свидетельствуют следующие признаки,на которые большинство людей не всегда обращают внимание:
- Незначительные отеки ног;
- Болезненные ощущения в икрах,
- Чувство жжения и тяжести в ногах,
- Покраснения кожного покрова.
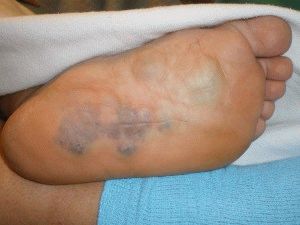
В большинстве случаев, больные обращаются за врачебной помощью, когда заболевание прогрессирует. При этом увеличивается отечность ног, в области формирования тромба кожные покровы приобретают синюшный оттенок. В запущенном состоянии конечность может почернеть. Тромб обычно локализуется в венах бедра, голени или лодыжки.

Тромбофлебит поверхностных вен (слева) и глубоких вен (справа)
Группы риска
Есть определенные категории людей, которые медики относят к так называемой группе риска. У них вероятность возникновения тромбофлебита — наиболее высокая. К ним относятся:
- Люди, которые много времени проводят в сидячем (неподвижном) положении, путешествуя на самолете или за рулем автомобиля.
- Тот, кто перенес хирургическую операцию, и вынужден соблюдать в течение длительного времени неподвижный, постельный режим.
- Страдающие варикозным расширением вен.
- Больные антифосфолипидным синдромом, гипергомоцистоинемией (ускоренной свертываемостью крови).
- Беременные женщины. Риск возникновения тромбофлебита возрастает во время родов.
- Тромбофлебит – частый спутник тучных людей, страдающих ожирением.
- Люди преклонного возраста, ведущие малоподвижный образ жизни.
Видео: поверхностный и глубокий тромбофлебиты
Различают несколько подвидов тромбофлебита:
Острый тромбофлебит
Признаки тромбофлебита наиболее четко проявляются при остром течении болезни, которая начинается с появления резкой боли вдоль направления кровотока пораженной вены. При этом заметно изменение цвета кожного покрова. Он становится цианотичным с расширенной сеткой кровеносных сосудов на поверхности. На фоне повышенной температуры тела, больная нога остается холодной. Боль, как бы распирает ее. Инстинктивно больной старается держать ее в приподнятом состоянии, стараясь уменьшить болевой синдром.
При первых симптомах острого тромбофлебита, нужно немедленно вызвать врача, а больного уложить в постель. При этом до приезда медиков, категорически запрещается проводить какое-либо лечение (втирание мазей, выполнение массажных процедур, наложение компрессов и т.п.). Это может спровоцировать отрыв части тромба и занесение его в легкие или другие внутренние органы.

Отрыв тромба при обострении тромбофлебита
К тому же, острая форма тромбофлебита очень быстро переходит в осложнения – гангренозный или ишемический тромбофлебит, белую или синюю флегмазию. Они сопровождаются усилением боли и нарастающим, буквально с каждой минутой, отеком. Кожа сначала бледнеет, затем приобретает фиолетовый оттенок. Поэтому, чем быстрее будет оказана врачебная помощь, тем больше вероятность избежать тяжелых последствий.
Лечение острой формы заболевания выбирается исходя из состояния сосудов, характера протекания болезни, места локализации тромба. Обычно для этого используется консервативная терапия, которая включает местное и общее лечение. Пациенты, которым поставлен диагноз — острый тромбофлебит предплечья и голени, могут проходить лечение амбулаторно. При всех остальных видах, больные направляются в стационар. Им назначается постельный режим, больная нога находится в приподнятом состоянии.
Местная терапия включает следующие процедуры:
- Наложение одной из мазей: Вишневского, бутадионовой, или гепариновой.
- Полуспиртовые компрессы или лечение холодом, с обязательным эластичным бинтованием.
- Для приема внутрь рекомендованы препараты способствующие улучшению микроциркуляции крови, такие как флекситал, теоникон, трентал и т.п.
- В качестве ингибиторов назначаются индометацин, курантил, аспирин и т.д.
- Для коррекции нарушения кровотока в венах могут быть использованы эскузан, троксевазин, венарутон, детралекс.
- Препараты для обезболивания, уменьшения воспалительного процесса и снижения температуры – анальгин, реопирин, бутадион и др.
- Для десенсибилизации – супрастин, димедрол и пр.
После того, как острый воспалительный процесс будет снят, для повышения эффективности рассасывания тромба рекомендуется физиотерапевтическое лечение лампой-соллюкс, диаметральными токами, УВЧ. Хорошие результаты дает ионофорез с гепарином, протеолитическими ферментами (химотрипсином, трипсином и пр.), а также с калием йодидом. Эластическая компрессия должна быть продолжена еще в течение двух месяцев после завершения основного лечения, с одновременным приемом флебодинамических препаратов.
Оперативное хирургическое вмешательство проводится в экстренных случаях, при следующих показаниях:
- Восходящий тромбофлебит большой или малой подкожной, поверхностной вены в острой форме, с расположением на верхней или средней части бедра.
- Угроза возникновения эмболии легочной артерии.
- Расплавление тромба гнойным экссудатом.
При лечении восходящего тромбофлебита используется также лазерная облитерация, суть которой в прогревании стенки вены чуть выше тромба. Это позволяет удалять патологические венозные узлы из магистральных сосудов, останавливая разрастание тромба с воспалительным процессом. Устранению вероятности проталкивания тромба внутрь сосудов способствует альтернативная методика проведения лазерного луча, направленного противоположно движению кровотока. Она является на данный момент времени уникальной.
При тромбофлебите восходящем эффективным методом, не позволяющим тромбу развиваться и проникать в глубоко расположенные сосуды, является операция, связанная с перевязкой места, где поверхностная вена переходит в глубокую. Она называется кроссэктомией. Манипуляция выполняется с применением местной анестезии, в амбулаторных условиях.
Постинъекционный тромбофлебит
Во время проведения склеротизации пораженных варикозом кровеносных сосудов, иногда происходит нарушение техники выполнения компрессионной склеротерапии. При этом пониженная компрессия вены на участке введения (инъекции) склерозанта, нередко приводит к возникновению воспаления. В просвете вен начинает формироваться тромб, с угрозой перехода в последующую эмболию легочной артерии. Это осложнение носит название – постинъекционный тромбофлебит. Чтобы избежать его, рекомендуется усиливать компрессию применением поролоновых и латексных подушек, а также адгезивными бинтами специального назначения.

Постинъекционная форма на примере руки, вследствии введения катетера
В частности, недостаточная компрессия заканчивается возникновением гематом интравенозных, которые внешне напоминают участки вен с тромбами. В их просвете видна масса, дегтеобразного вида, в составе которой склерозант и сгустки крови. Именно интравенозные гематомы и приводят к острому тромбофлебиту.
Лечение постинъекционного тромбофлебита заключается в наложении повязок с лечебными мазями, использовании эластичной компрессии и соответствующих лекарственных препаратов (как и при острой форме). Иногда, в вене делают специальный инциз-прокол для удаления кроваво-склерозантной массы.
Хронический тромбофлебит
Хронический тромбофлебит, в отличие от острой формы, не имеет ярко выраженных признаков и симптомов. При этой форме заболевания боли носят периодический характер, в основном беспокоят после нагрузки на ноги (длительная ходьба и т.п.). В покое практически отсутствуют. Отеки также незначительны. Поэтому, человек не торопится обращаться за врачебной помощью.
В лечении хронической формы используется мазь от тромбофлебита, рекомендована постоянная эластичная компрессия с использованием специальных бинтов или чулок, лечебная физкультура, физиотерапевтические процедуры и лечение на бальнеологических курортах и в грязелечебницах.
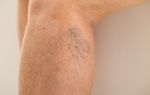
Тромбофлебит поверхностных вен, пораженных варикозом
Одной из самых распространенных острых форм заболевания является варикозный тип тромбофлебита, который сопровождается интенсивными болями, покраснением по направлению вены, доходящим до области паха. При этой форме болезни вену с тромбами окружает ярко выраженный отек, а сама она становится напряженной. По мере развития тромба, отек переходит на более глубокие вены, что является весьма опасным симптомом. Основным признаком этой формы тромбофлебита является сильная боль во время ходьбы, а также при любом прикосновении к варикозной вене. Болезнь сопровождается высокой температурой и слабостью, напоминающей симптомы обычной простуды.
Варикоз и тромбофлебит – взаимосвязанные заболевания. Нередко варикоз провоцирует развитие тромбов в поверхностных и более глубоких венах, так как характеризуется замедленной скоростью течения крови в основных узлах. В данном случае тромбофлебит – наиболее серьезное осложнение варикозного расширения вен. Оно гораздо чаще переходит в тромбоэмболию артерии легочной и становится причиной посттромбофлебитного синдрома.
При лечении тромбофлебита, вызванного варикозным расширением вен, используется противовоспалительная терапия, помогающая снять боль и уменьшить воспалительный процесс. Она включает гормональные мази, компрессы на 50% спирте, а также свечи с диклофенаком или бутидионом.
Препятствием для перехода тромбофлебита в вены, расположенные в более глубоких слоях, является эластичная компрессия специальным трикотажным бельем (чулки, колготы) или бинтами. Для уменьшения отеков и воспаления назначаются препарата для улучшения кровообращения – анистакс, детралекс и пр.
Тромбофлебит во время беременности
Беременность – период, в который женщина наиболее часто подвергается таким заболеваниям, как варикозное расширение вен нижних конечностей и тромбофлебит. Это связано с повышением у них внутриутробного давления и физиологического изменения состава крови. Наибольшую опасность тромбофлебит представляет в первые дни послеродового периода. Так как большая часть осложнений в виде тромбоэмболии возникает именно после родов. Роды – это огромные перегрузки в работе сосудистой системы.
- Во-первых, давление внутри брюшной полости повышается в два-три раза.
- Во-вторых, ребенок, проходя через родовые пути, своей головкой на несколько мгновений пережимает вены таза.
- При этом тонус стенок вен, расположенных на ногах резко снижается и происходит их расширение.
Все это приводит к нарушению естественного кровотока в нижних конечностях и формированию тромбов.
Первые признаки варикоза вен отмечаются обычно во втором триместре беременности, когда будущая мама начинает заметно прибавлять в весе. Сначала это – появление сосудистых звездочек на коже голени, бедер или лодыжек, затем увеличиваются вены и возникают боли. Ноги к вечеру начинают все чаще отекать, иногда возникают судороги.
Как только возникают эти симптомы, необходимо немедленно пройти консультацию у флеболога. Он проведет дуплексное цветное сканирование, с целью обследования состояния кровеносно-сосудистой системы и даст рекомендации, как предупредить развитие более тяжелой формы заболевания и избежать сложного лечения.

В этот период очень важна профилактика тромбофлебита, которая включает следующее:
- С момента появления первых симптомов и до самых родов необходимо носить эластичное компрессионное белье (колготы, чулки). Подобрать его должен врач-флеболог. Так как неправильно подобранное давление (компрессия) может негативно сказаться на состоянии пациентки, вызывать дискомфорт при ношении и т.д.
- Полезно делать лечебную гимнастику для беременных, включающую упражнения для улучшения кровотока в венах нижних конечностей. Двигательная активность не только защищает от застоя крови в ногах, но и способствует дополнительному снабжению кислородом плода.
- Ежедневно, в любую погоду, перед сном надо выходить на небольшую прогулку (минут на 30).
- Необходимо следить, чтобы питание содержало больше продуктов растительного происхождения. Есть их нужно в сыром виде. Особенно полезны арбузы, дыни, ананасы. Они способствуют разбавлению крови, и являются биостимуляторами гемодилюции активного действия.
- Ограничить употребление жидкости, так как в период вынашивания ребенка, наблюдается ее задержка в организме. А это – риск возникновения устойчивого, трудно поддающегося снятию отека.
Тромбофлебит поверхностных вен во время беременности нередко сопровождается сильными болями. Необходимо помнить, что в этот период не рекомендуется прием лекарственных препаратов. Быстро избавить пациентку от дискомфорта, и не дать тромбу внедриться в вены, расположенные в более глубоких слоях поможет веноцентез. Это – прокол пораженного узла с целью удаления тромба. Данный способ является безопасным для плода, так как манипуляция выполняется под местным туменесцентным обезболиванием (обезболивающий препарат вводится под кожу, образуя защитную подушку вокруг оперируемого сосуда).
Детралекс при тромбофлебите: помогает ли?

В отдельных случаях, для лечения варикозного расширения вен, флеболог может принять решение о назначении препарата Детралекс. Но существует ограничение: будущими мамами он может применяться только во второй половине беременности. Это – эффективный препарат для лечения варикоза любой стадии и прочих заболеваний кровеносно-сосудистой системы, считающийся вполне безопасным. В его составе — компоненты растительного происхождения. Он не изменяет состава крови, а всего лишь повышает тонус стенок кровеносных сосудов. У него нет побочных действий, но есть вероятность возникновения аллергической реакции.
Но в лечении тромбофлебита он дает положительные результаты в сочетании с дезагрегантами и тромболитическими препаратами. В качестве самостоятельного лечебного средства при тромбозе применяется редко, в основном для купирования приступов венозной недостаточности хронического характера. Но его часто назначают после оперативного лечения тромбофлебита, в качестве поддерживающей, длительной терапии.
Народная медицина в лечении тромбозов
Лечение тромбофлебита народными средствами поможет облегчить течение болезни, уменьшить боль и отечность в ногах, и снимет прочие симптомы. Это проверенные не на одном поколении методы. Некоторые из них намного эффективнее лекарственных препаратов синтетического происхождения. Наиболее эффективными при этом заболевании считаются продукты пчеловодства: мед, прополис и пчелиный подмор. Предлагаем несколько рецептов из этих продуктов.
Продукты пчеловодства
- Настойка из пчелиного подмора. Жизнь пчел – короткая. И к весне старые особи, которые проработали лето, отмирают. Молодые пчелы выносят их на прилетную доску. Это и называется подмором. Их надо собрать и залить водкой (горсть подмора на 0,5 л водки). Настоять две недели, процедить. Использовать в качестве компресса, который накладывается на больное место на 1,5-2 часа.
- Медовый компресс. Для этого мед в чистом виде наносится на салфетку изо льна, и прикладывается к участку с пораженной веной. Для компресса мед можно смешать с измельченным листом каланхоэ, или нанести на капустный лист. Эти два растения только увеличивают силу меда.
**Тело пчелы содержит вещества, которые входят в состав различных лекарственных препаратов. Это – яд, нектар и пыльца растений, прополис и микрочастички воска. Оно по своей сути – уже готовое лекарство, только в микроскопических дозах.
- Из прополиса можно приготовить целебную мазь от тромбофлебита. Для этого его измельчить, смешать с разогретым сливочным маслом в пропорции 3:10 и немного прогреть (не больше 15 минут). Применять в виде компресса или просто втирая в пораженные места.
Яблочный уксус
- Одним из действенных средств при этом тяжелом заболевании вен является яблочный уксус домашнего приготовления. Его применяют виде растираний, предварительно разбавив водой (столовая ложка уксуса на стакан воды).
Гусиный жир
- Большинство городских людей не знают, что в деревне многие болезни ног и рук (ожоги, обморожения), а также язвы различного происхождения и тромбофлебит, лечили гусиным жиром. Он и сегодня считается одним из самых действенных средств, которое используется, как в чистом виде, так и при приготовлении мазей с добавлением различных трав, например календулы или зверобоя. Полного выздоровления можно достичь, используя 30% мазь с добавлением измельченных в кашицу корней окопника (живокоста). Для этого в сто грамм гусиного жира добавляют 30 г корней окопника. Нагревают 15 минут, процеживают. Мазь готова к употреблению.
Травяные настои для приема внутрь
Одних наружных средств порой бывает недостаточно для избавления от недуга. Народная медицина рекомендует также принимать внутрь отвары лекарственных трав, улучшающих кровообращение, повышающих эластичность стенок венозных сосудов.
- Самым эффективным является настой крапивы. Он не только благотворно воздействует на кровеносную систему, но и оздоровляет и укрепляет весь организм в целом. Особенно полезен он весной, когда не хватает витаминов.
** Из молодой крапивы можно готовить квас, который обладает лечебными свойствами, и заряжает бодростью. Для его приготовления нарвать свежей крапивы. Хорошо промыть, можно ошпарить кипятком. Заложить ее в трехлитровую банку, добавить три столовые ложи сахара и залить кипятком. Обвязать горловину марлей и поставить в теплое место на три-четыре дня для брожения. После того, как квас перебродит, процедить и можно приступать к лечению, употребляя по полстакана три раза в день за 20 минут до еды. - Также полезно принимать эскузан – соцветия конского каштана настоянные на спирту.
- Хорошо помогает лечить тромбофлебит чай из сушеных головок клевера (1 ст.л. на чашку).
Все предложенные методы лечения народными средствами, перед применением надо обязательно согласовать с лечащим врачом . Использовать их лучше в комплексе с медикаментозной терапией.
Гимнастика при тромбофлебите
Медицинские светила на протяжении многих лет ведут споры по поводу необходимости физических упражнений при заболеваниях вен нижних конечностей. Одни утверждают, что необходим полный покой, другие являются ярыми сторонниками двигательной активности. Правы и те, и другие.

В период обострения, когда риск отрыва тромба и возникновения серьезных осложнений достаточно высок, необходимо соблюдать постельный режим, не подвергая больные ноги нагрузкам. В этот период категорически запрещаются тепловые ванны и все виды массажа.
А вот, по завершению лечения, в период реабилитации, а также в качестве профилактики заболевания упражнения, способствующие повышению эластичности венозных стенок и улучшению кровообращения, – очень полезны. Единственное условие – не переусердствовать. В комплекс лечебной гимнастики входят следующие упражнения:
В положении лежа:
- Упражнение «рыбка». Расслабив тело, вибрировать им, имитируя движение рыбки в воде. Продолжать в течение одной-двух минут.
- Ноги медленно поднимать вверх и опускать в исходное положение. Повторять не более 8-10 раз.
- «Ножницы». Поднятые вверх ноги раздвигать в стороны, а затем сдвигать. Количество повторений – 10 раз.
В положении «стоя» или «сидя»:
- Круговые движения стопами в правую или левую сторону (от пяти до десяти раз).
В положении «стоя»:
- 1.Подъем на носки и мягкое опускание на пятки (до 15 раз).
- 2.Согнуть правую ногу и поднять. Затем выпрямить и опустить на пол. Выполнить это движение левой ногой. Делать это упражнение можно поочередно, меняя ногу каждый раз. Второй вариант предусматривает выполнение сначала одной ногой (12 раз), затем столько же – другой ногой.
Все эти упражнения эффективно массируют вены и препятствуют застою крови в венах. Соблюдая все предназначения врача и выполняя профилактические мероприятия, вы сможете избавиться от неприятных симптомов, сопровождающих заболевание и избежать осложнений, требующих длительного лечения.
Видео: комплекс упражнений для ног при варикозе и неостром тромбофлебите
Как питаться при тромбофлебите?
Одной из причин возникновения описанного заболевания является ожирение. Поэтому всем, кто подвержен любому заболеванию венозной системы, нужно ограничивать себя в употреблении некоторых продуктов.
 Так, например, диета при тромбофлебите (на период лечения) рекомендует отказаться от жареных, острых, слишком соленых и пряных блюд. Желательно воздержаться от жирных сортов рыбы и мяса, включать в свой рацион диетические сорта: куриные грудки, крольчатину, индюшатину. На столе должны всегда находиться свежие овощи и фрукты, кроме бананов, гороха и фасоли.
Так, например, диета при тромбофлебите (на период лечения) рекомендует отказаться от жареных, острых, слишком соленых и пряных блюд. Желательно воздержаться от жирных сортов рыбы и мяса, включать в свой рацион диетические сорта: куриные грудки, крольчатину, индюшатину. На столе должны всегда находиться свежие овощи и фрукты, кроме бананов, гороха и фасоли.
В зимнее время принимать поливитамины. Взять за правило ежедневно съедать по зубчику чеснока, обязательно употреблять в пищу репчатый лук.
Общие рекомендации
Людям, которые входят в группу риска по возникновению тромбофлебита надо быть очень внимательными к состоянию своих рук и ног. Придерживаться рекомендаций, которые дает флеболог. Следует вести активный образ жизни. Стараться больше ходить пешком, освоить специальные упражнения, препятствующие развитию заболевания. Неплохо заняться плаванием, кататься на велосипеде. В домашних условиях можно поддерживать тонус кровеносных сосудов витаминными чаями, чаще пить клюквенный морс, настойку зверобоя.
В то же время избегать статического напряжения, которое возникает, когда человек долго находится в сидячем положении или стоит на ногах (например, работая у станка). Противопоказана при тромбофлебите парная баня, обезвоживание. Обувь должна быть максимально удобной, с оптимальной высотой каблука и ортопедическими стельками. Отдыхать рекомендуется лежа, слегка приподняв ноги и положив под них небольшую подушку. Надевать компрессионное белье также следует лежа, на поднятые вверх ноги.
Видео: лекция к.м.н. Белкина З.П. о тромбофлебите и сопутствующих болезнях
Источники: http://otnogi.ru/simptomy/otyoki/kak-snyat-otyoki-na-nogax.html, http://vseonogah.ru/sosudy/tromboz/oteki-nizhnix-konechnostej.html, http://sosudinfo.ru/arterii-i-veny/tromboflebit-nizhnix-konechnostej-simptomy-priznaki-lechenie/