Тромбофлебит лицевых вен стоматология
Кравченко В.В., Лещенко И.Г., Диагностика и лечение гнойной стоматологической инфекции: Монография, 2003
Глава 11 ТРОМБОФЛЕБИТ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
Общие сведения. Тромбофлебит челюстно-лицевой области — острое воспаление вен и прилежащих тканей с внутрисосудистым тромбозом. Тромбофлебит является осложнением острой одонтогенной инфекции (флегмоны подвисочной и крылонебной области), пиодермий (фурункул, карбункул), воспалительных заболеваний носа и его придаточных пазух. Наиболее высокий риск развития тромбофлебита отмечен при локализации первичного гнойного очага в области подбородка, нижней и верхней губ, перегородки и крыльев носа, век.
В развитии тромбофлебита выделяют триаду Вирхова: замедление кровотока в вене, изменение химического состава крови, повреждение эндотелия стенки вены. В зоне замедления венозного кровотока более продолжительное время, чем в нормальных условиях, находятся ферменты (тромбин, котехоламин, серотонин) и другие вещества, способствующие агрегации эритроцитов. Одновременно изменяются реологические и физические свойства тромбоцитов под воздействием аллергенов и эндогенной инфекции. В результате этого происходит склеивание тромбоцитов с коллагеновыми волокнами и эндотелиальными клетками. Повышенная агрегация форменных элементов крови и гиперкоагуляция способствуют образованию на поврежденной поверхности внутренней оболочки вены небольшого размера пристеночного белого тромба. А затем с образованием и оседанием на нем громбопла- стииа формируется красный тромб. Установлено, что образованию тромбов при повреждении венозного эндотелия способствует изменение его электрического заряда с отрицательного на положительный. А нормальные тромбоциты, имея отрицательный заряд, фиксируются на поврежденном эндотелии.
Наиболее частым механизмом возникновения тромбофлебита является переход воспалительного процесса из первичного очага на ткани, окружающие вену по типу перифлебита. А затем инфекция поражает всю стенку сосуда. Другой механизм завязки тромбофлебита обусловлен травматическим воздействием на гнойный очаг. Это может явиться следствием механического повреждения зубов с периапикальными очагами воспаления или после выдавливания гнойных стержней при фурункуле или карбункуле лица.
В настоящее время расшифрованы патогенетические механизмы нарушения гемостаза в сторону гиперкоагулемни, играющие существенную роль в развитии тромбофлебита. Закономерным являются избыток тканевого тромбопластина, активация фактора XIII, угнетение фибринолиза, появление фракции фибриногена Б — своеобразного индикатора протромбина крови, увеличение содержания фибриногена до 12-24 г/л.
Клиника и диагностика. Начальные признаки заболевания при обследовании пациента могут быть не особенно выраженными, что чаще наблюдается при тромбофлебите глубоких вен. Больные предъявляют жалобы на боль, характер которой зависит ог локализации очага воспаления и его распространенности. В дальнейшем интенсивность боли усиливается. Определяются инфильтрация и отек по ходу пораженной вены, как правило, лицевой или угловой. Такие вены можно пальпировать, ощущая плотные, болезненные тяжи. Кожа под ними гиперемирована, с синюшным оттенком. Затем отек распространяется далеко за пределы инфильтрата.
Общее тяжелое состояние больного обусловлено выраженной интоксикацией: слабость, подъем температуры до 39°С и выше, озноб, проливной пот, отсутствие аппетита. В анализах крови определяют лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ.
Тяжелое течение тромбофлебита на фоне малоэффективного лечения может осложниться развитием синусотромбоза, абсцесса головного мозга, сепсиса. Это сопровождается резким ухудшением состояния больного и нередко приводит к неблагоприятному исходу.
Диагноз тромбофлебита вен челюстно-лицевой области устанавливают на основании жалоб, анамнеза и клинического обследования больного. Определенным подспорьем в ранней диагностике тромбофлебита, особенно глубоких вен, могут быть данные коагулограммы с признаками гиперкоагуляции (снижение фибринолитической активности крови, повышение толерантности плазмы к гепарину, появление фибриногена Б, нарастание концентрации фибриногена). Для исключения бактеримии берут кровь из вены для микробиологического исследования.
Лечение тромбофлебита включает в себя мероприятия местного воздействия на очаг инфекции и общего плана.
В зависимости от характера и распространенности местного гнойно-воспалительного процесса выполняют различные хирургические пособия в условиях полноценного обезболивания. К таким операциям относятся: удаление «причинного» зуба, вскрытие и дренирование флегмоны или абсцесса, хирургическая обработка гнойного очага при фурункуле или карбункуле, синусотомия при эмпиеме верхнечелюстной пазухи.
Лечебные мероприятия общего плана направлены на борьбу с патогенной микрофлорой, интоксикацией организма, нарушением всех видов обменных процессов и гемостаза.
Первый курс антибактериальной терапии назначают эмпирически с обязательным воздействием избранных антибиотиков на аэробную и анаэробную микрофлору. При подборе препаратов следует учитывать их клиническую эффективность и экономические возможности. Так, стартовая схема, основанная на эмпирическом назначении достаточно эффективных отечественных препаратов, апробированная П.И. Буниным и соавт. (1993), включает в себя:
- внутривенное введение клиндамицина 0,2 — 4 раза в сутки, гентамицина 80 мг 2 раза в сутки, метронидазола по 1 г 2 раза в сутки;
- внутривенное введение левомицетина (хлорамфеникол) 0,5 г 2 раза в сутки с гентамицином и метронидазолом в приведенных дозировках.
Из препаратов выбора для проведения первого эмпирического курса антибактериальной терапии можно также использовать:
- тиснам внутривенно или внутримышечно 3-4 раза в суточной дозе 50 мг/кг (1-4 г);
- меропенем внутривенно или внутримышечно по 1 г через 8 часов.
При необходимости второго и последующего курсов антибактериальную терапию проводят с учетом полученных результатов бактери- алогического исследования, идентифицируя возбудителей заболевания и их чувствительность к антибиотикам. Если при этом обнаруживают стафилококковую, синегнойную или колибациллярную инфекции, то дополнительно назначают соответствующие иммунные препараты (гипериммунная плазма, гамма-глобулин) по ранее приведенным схемам. Для лечения тромбофлебита назначают антикоагулянты, тромболитические препараты, средства, снижающие агрегацию форменных элементов крови и улучшающие микроциркуляцию. Антикоагу
лянтная терапия необходима не для того, чтобы воздействовать на уже сформировавшийся тромб, ее применяют в качестве превентивной меры для исключения прогрессирования этого процесса. В состав ее входит использование прямых <гепарин), непрямых (пелентан, фене- лии, дикумарин) и других антикоагулянтов иод контролем коагулог- раммы. Антикоагулянтную терапию начинают с введения гепарина в дозе 2500-5000 ЕД 2 раза в сутки внутрикожно в область живота, регулируя эту дозу в зависимости от степени гипокоагулемии. При этом уровень иротромбинового индекса не должен быть ниже 40%, и время свертывоемости крови по Сухареву не менее 3 мин.
При длительном течении тромбофлебита переходят на непрямые антикоагулянты. Пелентан назначают по 0,15-0,3 г 1-2 раза в день, продолжая одновременно исследовать протромбин крови и ее свертываемость.
Одним из осложнений антикоагулянтной терапии может быть передозировка препаратов, что приводит к повышенной кровоточивости, прежде всего из раны. В этой связи передозировку гепарина нейтрализуют внутривенным введением 1-5% раствора нротамннасульфа- та из расчета, что 50 мг его нейтрализует 50 мг гепарина (60 мг гепарина соответствуют 5 000 ЕД). Антидотом для антикоагулянтов непрямого действия является викасол (витамин К). Из числа тромболитических препаратов назначают трипсин, ллсиотрипсин, фибринолизин, стрептокиназу, стрептодеказу. Их вводят как парентерально, так и используют для местного физиотерапевтического воздействия (элек- тофорез, диадинамикофорез).
При тяжелом течении заболевания внутривенно ежесуточно вводят гемодез (400 мл), реополиглюкин (400 мл), 5-10% раствор глюкозы (500-1000 мл), комплекс витаминов.
Профилактика тромбофлебита состоит в своевременном и эффективном лечении гнойно-воспалительных очагов челюстно-лицевой области, предупреждении повреждения инфицированных тканей, соблюдении правил гигиены кожи лица. Необходимо избегать диагностических и тактических врачебных ошибок. Наиболее типичной из них является поздняя госпитализация больных, когда стоматолог в амбулаторных условиях продолжает консервативное лечение пациента, сохраняя «причинный» передний зуб верхней челюсти с периапикальным воспалением тканей на фоне четких признаков тромбофлебита угловой вены. Ошибкой является и продолжение консервативного лечения при абсцедировании фурункула или карбункула лица.
Тимофеев 1-3 том / том 1 / 12. ОСЛОЖНЕНИЯ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ / 12.1. ТРОМБОФЛЕБИТ
При острых одонтогенных воспалительных процессах челюстей и мягких тканей нередко встречаются такие осложнения, как тромбофлебит в системе лицевых вен или тромбоз пещеристого синуса.
Тромбофлебит лицевых вен — это острое воспаление вены с ее тромбозом, которое развивается при гнойно- воспалительных заболеваниях челюстно- лицевой области. Поражение сосудистой стенки может происходить двумя путями: при снижении реактивности организма, замедлении кровотока, повреждении венозной стенки, изменении состава крови и повышении ее свертывания (эндофлебит) или при переходе воспалительного процесса с окружающих тканей на наружную стенку вены (перифлебит). В обоих случаях в воспалительный процесс вовлекается вся венозная стенка и в вене происходит образование тромба (В.И. Стручков и соавт., 1984). Тромбофлебиты лицевых вен чаще образуются при переходе воспалительного процесса из окружающих мягких тканей на наружную стенку вены с последующим образованием тромба.
В развитии тромбофлебита вен лица и синусов головного мозга имеет значение наличие обильной сети лимфатических и венозных сосудов челюстно- лицевой области, их связь с венами твердой мозговой оболочки. Исследованиями А.С. Сресели (1945) доказано, что при нагноении в области лица воспалительный процесс переходит на синусы не только по угловой вене, но также, и притом чаще, по анастомозам. В анастомозах лицевых вен с синусами твердой мозговой оболочки клапаны почти отсутствуют и направление тока крови в них при воспалительных процессах может изменяться, что способствует распространению инфекции на вены твердой мозговой оболочки.
В патогенезе тромбофлебитаимеет значение микробная сенсибилизация, аутоаллергия, возникающая в результате распада тканей при инфекции челюстно- лицевой области, а также воспалительное и травматическое повреждение эндотелия вен, особенно в сенсибилизированном организме, предрасполагающее к внутрисосудистому свертыванию и образованию тромба на участке повреждения вены (В.П. Балуда, 1975). Сначала тромб может быть асептическим, и в этих случаях отсутствует характерная клиническая картина заболевания, но в дальнейшем он подвергается протеолизу, и распавшиеся его части, а также продукты метаболизма микроорганизмов всасываются в кровь.
патогенезе тромбофлебитаимеет значение микробная сенсибилизация, аутоаллергия, возникающая в результате распада тканей при инфекции челюстно- лицевой области, а также воспалительное и травматическое повреждение эндотелия вен, особенно в сенсибилизированном организме, предрасполагающее к внутрисосудистому свертыванию и образованию тромба на участке повреждения вены (В.П. Балуда, 1975). Сначала тромб может быть асептическим, и в этих случаях отсутствует характерная клиническая картина заболевания, но в дальнейшем он подвергается протеолизу, и распавшиеся его части, а также продукты метаболизма микроорганизмов всасываются в кровь.
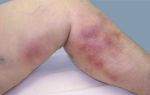
Рис. 12.1.1. Внешний вид больного с тромбофлебитом угловой вены лица.
Тромбофлебиту лицевых вен предшествуют острые гнойно-воспалительные процессы челюстно- лицевой области. У больного отмечается выраженная интоксикация, недомогание, озноб, температура тела повышается до 39-40°С. Нарастает отек лица. По ходу угловой или лицевой вены появляются болезненные инфильтраты в виде тяжей. Кожные покровы над ними гиперемированы, имеют синюшный оттенок, напряжены (рис. 12.1.1 и 1.8). Отек распространяется за пределы инфильтрата и вызывает отек конъюнктивы век, ее гиперемию. Движения глазных яблок сохранены. При изучении лабораторных анализов крови отмечается лейкоцитоз со сдвигом формулы влево. СОЭ достигает 60 мм в час. Со стороны мочи могут наблюдаться изменения, которые свойственны токсическому нефриту.
Клиническая симптоматика у больных с тромбофлебитом вен лица напоминает течение рожистого воспаления. Кожные покровы имеют лиловый оттенок, который обусловлен просвечиванием через кожу тромбированных вен. Пальпаторно удается определить уплотнение, тянущееся по ходу вен в виде шнуров (тяжей). Припухлость и краснота не имеют резких границ, как при рожистом воспалении, а плотный инфильтрат постепенно переходит в нормальные ткани. При тромбофлебите лицевых вен веки могут быть плотно инфильтрированы, а при роже наблюдается только отек вен без инфильтрации.
В отличие от лиц с фурункулами или карбункулами челюстно- лицевой области, у больных тромбофлебитом будут более выражены головная боль, озноб, резкая болезненность при пальпации лицевых вен, наличие плотного тяжа. При фурункулах и карбункулах определяется плотный болезненный инфильтрат, в центре которого имеется один или несколько очагов некроза.
При тромбофлебитах отмечаются повышение местной температуры над воспалительным очагом. Данный факт имеет большое значение, так как является показателем различных периферических сосудистых сдвигов, возникающих под влиянием интероцептивных раздражений. У больных с тромбофлебитом угловых или лицевых вен наблюдается участок патологической гипертермии, распространяющийся по ходу соответствующей вены и переходящий на окружающие ткани. Термоасимметрия лица составляет от 1,5 до 2,5°С. При рожистом воспалении имеется более значительное повышение местной температуры — от 3 до 4°С, а очаг воспаления имеет обширные границы. У больных с фурункулами и, особенно, карбункулами лица в зоне повышенного инфракрасного излучения можно обнаружить участок с пониженной температурой, что соответствует некротическому очагу (рис. 1.8). Изменения местной температуры можно определять при помощи дистанционной инфракрасной и контактной термографии, а также термометрии электрическим медицинским термометром (ТПЭМ-1).
При распространении тромбофлебитического процесса по венам глазницы в ретробульбарное клетчаточное пространство возникает экзофтальм одного или обоих глазных яблок, а в дальнейшем может наблюдаться тромбоз пещеристого синуса.
М.С. Шанов (1957) рекомендует выделять варианты клинической картины тромбофлебитов пещерного синуса, которые характеризуются двумя основными признаками: расстройством кровообращения в глазу и выпадением функций черепно-мозговых нервов (глазодвигательного, блоковидного, отводящего, тройничного), сочетающихся с септико-пиемическим состоянием. Симптомокомплекс при этом заболевании далеко не однозначен, так как могут возникать различной степени поражения (от явлений флебита до тромбоза с гнойным расплавлением стенок синуса). Больные жалуются на сильную головную боль, слабость, недомогание, озноб. Температура тела повышается до 39-40°С. Отмечается резкая боль в области глаз. Наблюдается гиперемия кожи, выраженный и плотный отек век, при котором часто не удается раскрыть глазную щель. Это обусловлено инфильтрацией мягких тканей, орбиты. Появляются расширение зрачка и вен глазного дна, хемоз, выпячивание глазного яблока (экзофтальм), ограничение движений глаза или даже его неподвижность, возникающая из-за пареза глазодвигательных нервов (эти нервы проходят через пещеристую пазуху).
В ранней стадии развития заболевания выявляется значительный цианоз слизистой оболочки губ, кожи лба, носа, ушей, что свидетельствует о нарушении деятельности сердечно- сосудистой системы. У некоторых больных возникают необратимые изменения черепно-мозговых нервов — глазодвигательные нарушения и атрофия зрительного нерва, что обусловливает слепоту. При гнойном расплавлении тромбов это заболевание осложняется развитием гнойного менингита и возникает менингиальный синдром: головная боль, головокружение, тошнота, рвота, брадикардия, ригидность мышц затылка, симптом Брудзинского, Синьорелли, Кеннеди (анизокария).
Схема патогенетического лечения тромбофлебитов челюстно- лицевой области состоит из следующих этапов:
1. При появлении первых признаков этого заболевания необходима обязательная госпитализация больных и помещение их в палату интенсивной терапии. Из очага воспаления берут экссудат (для выявления чувствительности патогенной микрофлоры к антибиотикам) и кровь из вены (для определения показателей коагулограммы и наличия бактериемии).
2. По наличию отягощающего воспалительный процесс фона, определяют степень вероятности развития осложнения, изучают функциональную активность нейтрофильных гранулоцитов периферической крови (фагоцитарную активность, НСТ-тест, активность ЩФ и КФ, гликогена, пероксидазы) и выявляют характер и степень микробной сенсибилизации организма (кожные пробы с аллергенами, показатель повреждения нейтрофильных лейкоцитов, реакция», бластной трансформации лимфоцитов и торможения миграции макрофагоцитов, а также другие тесты).
3. Проводят катетеризацию наружной сонной артерии через поверхностную височную артерию. Операция является доступной, безопасной и легковыполнимой. П.Я. Шимченко и С.В. Можаева (1981) указывают, что эффективность лечения больных с помощью метода непрерывной интракаротидной инфузии во многом зависит от соблюдения следующих требований:
а) когда в воспалительный процесс одновременно вовлечено более двух глубоких анатомических областей или имеются тромбозы вен лица, катетер обязательно должен быть установлен в наружной сонной артерии на уровне позвонков С2 -С з;
б) при распространении инфекционного процесса на вещество и оболочки головного мозга катетер устанавливают в общей сонной артерии то есть на уровне позвонков С4 -С6;
в) катетер должен проходить без излишних усилий;
г) введение инфузата необходимо проводить с постоянной скоростью, которая не должна превышать 16-22 капель в 1 мин;
д) инфузат должен состоять из изотонического раствора натрия хлорида, новокаина, антикоагулянтов (гепарина, фибринолизина), реополиглюкина и антибиотика, допустимого для внутриартериальных введений.
4. Выполняют раннее рассечение гнойно- воспалительного инфильтрата, которое создает декомпрессию мягких тканей и предупреждает генерализацию инфекции. Из-за того, что гнойный очаг расположен поверхностно, провести активное промывание раны невозможно. Рекомендуемая Багаутдиновой В.И. (1992, 1994) перевязка угловой вены лица при ее тромбозе (у внутреннего угла глаза) считаю неправильной, так как этим действием ухудшается состояние местных тканей, а вероятность развития тромбоза синусов головного мозга увеличивается в виду того, что доказано (А.С. Сресели,1945) о связи вен твердой мозговой оболочки с воспалительным процессом на лице не только по угловой вене, но также, и притом чаще, по анастомотическим венам (v. anastomotica facialis, расположенная на уровне альвеолярного края нижней челюсти, соединяет поверхностные и глубокие вены лица).
5. Для снижения интоксикации организма больному внутривенно (капельно) вводят 200-400 мл гемодеза, (неокомпенсан, неогемодез),500 мл 5% раствора глюкозы, антибиотики широкого спектра действия, диоксидин по 5,0 мл, контрикал по 10 000 — 20 000 ЕД, 1-4% раствор амидопирина, пипольфен или димедрол, витамины (аскорбиновая кислота и витамины группы В). По показаниям нужно назначать сердечно-сосудистые препараты. Для предотвращения перегрузки сердца необходимо осуществлять контроль за количеством вводимой жидкости и суточным диурезом (эти показатели должны соответствовать между собой). Суточная доза вводимых жидкостей определяется из расчета 50-70 мл на 1 кг массы тела больного и не должна превышать 3-4 л.
6. Тромбофлебит приводит к нарушению кислотно-основного равновесия в организме в сторону ацидоза, возникает дефицит натрия. Поэтому больным назначают изотонический раствор натрия хлорида или 4% раствор бикарбоната натрия по 200-400 мл. Для усиления дезинтоксикационного эффекта нужно применять форсированный диурез (вводят 10-20% раствор маннита из расчета 1,5 г препарата на 1 кг массы тела).
7. Для борьбы с инфекцией вводят вначале антибиотики широкого спектра действия, а после идентификации микрофлоры и определения ее чувствительности назначают соответствующий противовоспалительный препарат.
8. Для предотвращения внутрисосудистого свертывания крови вводят внутривенно гепарин (под контролем свертывания крови) в дозе 2500-5000 ЕД через каждые 4-6 ч, а по достижении легкой гипокоагулемии переходят на внутримышечное введение препарата в тех же дозах и интервалах.
9. В целях стимуляции факторов иммунитета больному назначают введение гипериммунной антистафилококковой плазмы (4-6 мл на 1 кг массы тела через 1-2 суток в течение 8-10 дней), альбумина, плазмы с повышенным содержанием антител и др.
10. При выраженной сенсибилизации организма к микробным аллергенам назна-чают неспецифическую гипосенсибилизирующую терапию. Применяют димедрол, пипольфен, супрастин, перновин, тавегил и др. Контролем эффективности проводимого лечения являются как клинические (термография, термометрия, ультразвуковая диагностика, компьютерная томография), так и лабораторные (функциональная диагностика нейтрофильных гранулоцитов крови, показатели выраженности сенсибилизации) методы обследования больных.
При несвоевременной и неадекватной помощи больным с тромбофлебитом вен челюстно-лицевой области воспалительный процесс очень быстро распространяется на внутричерепные венозные синусы. Это заболевание является тяжелейшим осложнением острых одонтогенных воспалительных процессов. Прогноз при тромбофлебитах пещеристого синуса является неблагоприятным, а летальность при этом заболевании очень высокая и до недавнего времени достигала 50-70% (М.П. Осколкова, Т.К. Супиев,1974). Высокая частота смертных случаев объясняется возникновением при тромбофлебитах таких грозных осложнений, как сепсис, гнойный менингит, менингоэнцефалит. В последние годы появились сведения о снижении летальности при тромбофлебитах пещеристого синуса до 28% (Н.А. Груздев, 1978; СИ. Ярлыков, А.И. Кладовщиков, 1980) и даже до 19% (А. И. Рукавишников, 1982). Учитывая тот факт, что летальность при тромбофлебитах синусов головного мозга все же остается на достаточно высоком уровне, необходимо большее внимание уделять профилактике, а также раннему выявлению и адекватному лечению гнойно-воспалительных заболеваний челюстно-лицевой области.
Кафедра хирургической стоматологии
ОДЕССКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
КАФЕДРА ХИРУРГИЧЕСКОЙ СТОМАТОЛОГИИ
ЛЕКЦИЯ : ОСЛОЖНЕНИЯ ОСТРЫХ ВОСПАЛИТЕЛЬНЫХ ПРОЦЕССОВ ЛИЦА И ШЕИ: ТРОМБОФЛЕБИТ ВЕН ЛИЦА, ТРОМБОЗ КАВЕРНОЗНОГО СИНУСА, АБСЦЕСС МОЗГА, СЕПСИС, МЕДИАСТИНИТ. КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ, ПРОФИЛАКТИКА И ЛЕЧЕНИЕ.
Лекция обсуждена на методическом
совещании кафедры. Протокол №
от «____»_________________2002 г.
Зав.кафедрой
ЛЕКЦИЯ : ОСЛОЖНЕНИЯ ОСТРЫХ ВОСПАЛИТЕЛЬНЫХ ПРОЦЕССОВ ЛИЦА И ШЕИ: ТРОМБОФЛЕБИТ ВЕН ЛИЦА, ТРОМБОЗ КАВЕРНОЗНОГО СИНУСА, АБСЦЕСС МОЗГА, СЕПСИС, МЕДИАСТИНИТ. КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ, ПРОФИЛАКТИКА И ЛЕЧЕНИЕ. – 2 ЧАСА
1.Актуальность темы. Обоснование темы.
Острый одонтогенный и гематогенный остеомиелит, абсцессы и флегмоны лица и шеи могут быть причиной развития тяжелых осложнений, таких как гнойный остеомиелит, абсцесс мозга, тромбофлебит вен лица, пещеристого синуса, сепсиса. Число этих осложнений за последнее десятилетие растет, увеличивается тяжесть течения этих осложнений. Так, по данным В.А.Козлова, медиастиниты и менингеальные осложнения были диагностированы у 0,19% больных с воспалительными заболеваниями, при этом у 0,11% они явились причиной смерти.
2.Цель лекции:
- учебная – изложить основные виды осложнений острых воспалительных процессов, их клинические признаки, методы диагностики и лечения, а также профилактику этих осложнений.
- воспитательные – учитывая тяжесть течения острых воспалительных процессов и возможность развития тяжелых осложнений у студентов должно сформироваться сознание повышенной ответственности при лечении этой группы больных с целью возможного предотвращения их развития и своевременной ранней диагностики.
3.План и организационная структура лекции
Основной этап
Заключительный этап
4.Содержание лекционного материала
- структурно-логическая схема содержания темы
- текст лекции.
Острый одонтогенный и гематогенный остеомиелит, абсцессы и флегмоны могут быть причиной развития тяжелых осложнений; таких как одонтогенный гнойный медиастинит, абсцессы мозга, тромбофлебит вен лица и шеи, сепсис. Число этих осложнений за последние десятилетие роста, увеличивается тяжесть течения этих осложнений. Так по данным В.А.Козлова- медиастинитные и менингитные осложнения были диагностированы у 0,19% больных с воспалительными заболеваниями, при этом у 0,11% они явились причиной летального исхода. Значительно возрасло число таких грозных осложнений, как сепсис который составил 2,4% осложнений при этом у 0,23% это осложнение явилось причиной смерти.
Тромбофлебит лица и шеи
Тромбофлебит – воспаление вены с ее тромбозом — встречается в области тканей лица и шеи сравнительно часто и является осложнением различных пиодермитов (фукрункул, карбункул), острый одонтогенной инфекции или воспалительных заболеваний носа и его придатков. В развитии этого тяжелого осложнения основную роль играют расстройство гемодинамики и нарушение свертываемости крови в условиях поражения стенки сосуда, происходящего на фоне снижения реактивности организма.
Поражение наружной стенки вены воспалительным процесс ом происходит в результате распространения из расположенного рядом первичного очага, что приводит к перифлебиту. Затем в процесс вовлекаются вся стенка сосуда; в нем замедляется кровоток; под влиянием происходящего процесса воспаления тканей изменяется состав крови и повышается ее свертываемость; в вене образуется тромб.
Развитию тромбофлебита часто предшествует и способствует травме воспаленных тканей: попытка выдавливания гнойника кожи или механическое повреждение зубов с перифокальными очагами воспаления. Тромбофлебит тканей челюстно-лицевой области и шеи часто протекает тяжело, трудно поддается лечению и может явиться причиной неблагоприятных исходов. Особенно опасными локализациями первичных очагов воспаления являются верхняя губа, перегородка и крылья носа, веки нижняя губа и подбородок.
В развитии тромбофлебита вен лица и синусов головного мозга имеет значение наличие обильной сети лимфатических и венозных сосудов челюстно-лицевой области и их связь с венами твердой мозговой оболочки. При нагноении в области лица воспалительный процесс переходит на синусы не только по угловой вене, но также, и притом чаще, но анастомозом. В анастомозах лицевых вен с синусами твердой мозговой оболочки клапаны почти отсутствуют и направление тока крови в них при воспалительных процессах может изменяться, что способствует распространению инфекции на вены твердой мозговой оболочки.
Признаки тромбофлебита при осмотре больного в начальной стадии развития осложнения часто оказывается не очень выраженными, особенно при поражении глубоких вен. Больные жалуются на боли; ее интенсивность зависит от характера первичного очага воспаления и быстро нарастает. Развиваются отек и инфильтрация тканей по ходу пораженной вены. В начальной стадии развития осложнения пораженную вену удается пальпировать: она определяется в виде плотного и болезненного тяжа. Быстрее удается выявить тромбофлебит поверхностно-расположенных вен, в частности угловой и лицевой, сложнее при поражении глубоких вен лица.
Общее состояние больного в начальной стадии развития тромбофлебита определяется тяжестью основного заболевания. В последующие сроки наблюдения ранее гиперемированные кожные покровы приобретают синюшный оттенок; нарастает инфильтрация тканей, исключающая возможность пальпировать сосуды, Отек распространяется далеко за пределы разлитого инфильтрата. Резко усиливаются боли, которые иррадиируют по ходу сосудов. Отек распространяется за пределы инфильтрата и вызывает отек конъюнктивы век, ее гиперемию. Движения глазного яблока сохраняется. Изменяется и общее состояние больного, что определяется интенсивностью нарастающей интоксикации: повышается t тела до 39-40° С, появляется озноб; больные утрачивают сон, отказываются от приема пищи. В крови нарастает лейкоцитоз, определяется выраженный сдвиг формулы влево, увеличивается СОЭ.
Клиническая симптоматика у больных с тромбофлебитом вен лица напоминает течение рожистого воспаления. Каждые покровы имеют у них лиловый оттенок, который обусловлен просвечиванием через кожу тромбированных вен. Пальпаторно удается определить уплотнение, тянущееся по ходу вен в виде шнуров (тяжей). Припухлость и краснота не имеют резких границ, как при рожистом воспалении, а плотный инфильтрат постепенно переходит в нормальные ткани. При тромбофлебите лицевых вен веки могут быть плотно инфильтрированы, а при роже наблюдается только отек без инфильтрации.
В отличие от лиц с фурункулами и карбункулами челюстно-лицевой области, у больных с тромбофлебитом будут более выражены головная боль, озноб, резкая болезненность при пальпации лицевых вен, наличие плотного тяжа. При фурункулах и карбункулах определяется плотный болезненный инфильтрат, в центре которого имеется один или несколько очагов некроза.
При тромбофлебитах отмечается повышение местной температуры над воспалительным очагом. Термоасимметрия при тромбофлебите составляет 1,5-2,5°С, при рожистом воспалении – 3-4°С, при фурункулах и карбункулах обнаруживается понижение температуры в зоне некротического очага. Изменения местной температуры можно определить при помощи дистанционной инфракрасной и контактной термографии, а также термометрии электрическим медицинским термометром ( ТПЭМ – 1 ).
При распространении тромболитического процесса по венам глазницы в ретробульбарное клетчаточное пространство возникает экзофтальм одного или обеих глазных яблок, а в дальнейшем может наблюдаться тромбоз пещеристого синуса.
Клиническая картина тромбофлебита пещеристого синуса характеризуется двумя основными признаками расстройством кровообращения в глазу и выпаданием функции черепно-мозговых нервов, (глазодвигательного, блоковидного, отводящего, тройничного), сочетающихся с септическим состоянием. Симптомокомплекс при этом заболевании далеко не однозначен и зависит от степени поражения ( от явления флебита до тромбоза с гнойным расплавлением стенок синуса. Больные жалуются на сильную головную боль, слабость, недомогание, озноб, температура тела повышается до 39-40° С. Отмечается резкая боль в области глаза. Наблюдается гиперемия кожи и выраженный плотный отек век, при котором не удается раскрыть глазную щель. Появляются расширение зрачка и вен глазного дна, хемоз, выпячивание глазного яблока (экзофтальм), ограничение движений глаза или даже его неподвижность, возникающая через порез глазодвигательных нервов ( эти нервы проходят через пещеристую пазуху.
В ранней стадии развития заболевания выявляется значительный цианоз слизистой оболочки губ, кожи лба, носа, ушей, что свидетельствует о нарушении деятельности сердечно-сосудистой системы. У некоторых больных возникают необратимые изменения черепно-мозговых нервов — глазодвигательные нарушения и атрофия зрительного нерва, что обуславливает слепоту. При гнойном расплавлении тромбов это заболевание осложняется развитием гнойного менингита, сепсисом.
Схема лечения больных с тромбофлебитом
1.Госпитализация больных с помещением их в палату интенсивной терапии или реанимации. Взятие крови на коагулограмму и бактериемию.
2.Тщательное обследование больного (анамнез крови, активность нейтрофильных гранулоцитов, внутрикожная проба).
3.Вскрытие воспалительного очага и исследование эксудата на идентификацию микрофлоры и определение чувствительности микрофлоры к антибиотикам.
4.Дезинтоксикация –гемодез 400 мл., 500 мл 5% р-р. глюкозы, антибиотики широкого спектра действия, диоксидин на 5,0 мл., контрикал 10000 – 20000 ед. амидопирин, пипольфен, димедрол, витамины С гр. В.
5.Для стабилизации кислотно-щелочного равновесия и снижения ацидоза в/ в 4% р-ра бикарбоната натрия по 200-400 мл. + диуретики.
6.Для предотвращения внутрисосудистого свертывания крови под контролем гепарин в дозе 2500-5000 ед. через каждые 4-6 ч.
7.Гипериммуная антистафилококковая плазма ( 4-6 мл. на 1 кг веса 1-2 раза в сутки в течение 5-10 суток, антистафилококковый гамма-глобулин, альбумины, плазма.
Прогноз при тромбофлебитах пещеристого тела –летальность 50-70% (М.П.Осколкова, Т.К.Суниев, 1974), 28% (Н.А.Груздев, С.А.Ярлыков, А.И.Клдадовщиков,1980) и 19% (А.И.Рукавишников,1982), сепсис, гнойный менингит, менингоэнцефалит.
Менингиальные осложнения и абсцессы
Менингиальные осложнения встречаются сравнительно не часто, однако смерть при них, по данным литературы, достигает 40-90%.
Развитие менингита и абсцесса головного мозга как осложненных форм течения гнойно-инфекционного процесса в тканях челюстно-лицевой области является обычно результатом гнойного расплавления стенок пещеристого синуса, распространения инфекции по продолжению per continuitatum из первичных очагов и чаще при локализации флегмон в крылонебной, подвисочной ямок и в височной области. Возбудителями обычно оказываются патогенный стафилококк и стрептококк или их ассоциации. Развиваются менингеальные осложнения и абсцессы головного мозга чаще у больных в молодом и среднем возрасте.
При развитии менингеальных осложнений больные жалуются на постепенно нарастающее общее недомогание и головную боль, на вялость, потерю аппетита, что может сопровождается тошнотой и рвотой, развивающейся обычно на высоте приступа головной боли. Повышается температура тела до 39-40° С. При формировании абсцесса головного мозга
головная боль локализована : ее усиление отмечается при перкуссии черепа в области его расположения. Иногда отмечаются судорожные припадки.
При осмотре больного определяются бледность кожных покровов и видимых слизистых оболочек, отек областях обеих век, птоз. Больной становится раздражительным, капризным, плаксивым, Позже появляются и нарастают сонливость и оглушенность: сознание ослабевает, больной не может сосредоточиться. Речь становится затрудненной и путаной. Может наблюдаться помрачение сознания.
Положение больного в постели вынужденное: голова опущена вниз, больной не пользуется подушкой. Ладонь руки располагается на волосистой части головы в проекции зоны поражение головного мозга. Пульс замедленный, хорошего наполнения. Осмотр окулиста выявляет застойные сосочки зрительных нервов, что свидетельствует о повышении внутричерепного давления. Невропатолог определяет очаговые симптомы, зависящие от локализации и степени распространенности инфекции, и нарушения функции пораженных отделов головного мозга или проводящих путей.
В крови определяются лейкоцитоз, моноцитопения, лимфопения, возрастающая СОЭ. В ликворе обнаруживают повышенное количество белка, часто с лимфоцитарным плеоцитозом и небольшим количеством нейтрофилов.
Ранняя острая стадия течения может, по мере лечения больного, смениться патентной фазой и протекать длительно, а затем опять обостриться. При абсцессах мозга всегда имеется опасность прорыва гноя под мозговые оболочки, что приводит к развитию гнойного менингита или распространению гноя в желудочки мозга,, что сопровождается развитием коматозного состояния, быстро наступает летальный исход. При переходе процесса в хроническую стадию абсцесс может осумковаться и существовать длительное время.
Диагноз заболевания ставят на основании клиники, в оценке которой учитывают динамику, нарастающей симптоматики, наличие гнойно-очаговых процессов в челюстно-лицевой области, распространение гнойного эксудата из которой могло бы привести к развитию менингиальных осложнений или абсцесса мозга. Кроме того, прибегают к эхоэнцефалографии, электроэнцефалографии, компьютерной томографии.
Лечение: санация первичного очага, мощная антибактериальная, дезинтоксикационная и иммунотерапия, гипосенсибилизирующая и симптоматическая терапия. Лечение абсцесса мозга всегда оперативное –нейрохирургами в специализированном стационаре.
Медиастинит
В настоящее время число одонтогенных воспалительных процессов увеличивается, усугубляется тяжесть течения процесса, что нередко приводит к такому грозному осложнению как медиастинит, Несмотря на достигнутые успехи в диагностике и лечении этого заболевания летальность при нем остается высокой. Частота возникновения одонтогенного медиастинита колеблется от 0,3 до 1,79%, а летальность при этом заболевании составляет от 24 до 76%.
Результатами экспериментальных исследований (Н.Г. Панов, В.Г. Коретаев, 1977) доказано, что распространение гноя при воспалительных процессах дна полости рта и шеи, происходящие по глубоким фасциальноклеточным пространствам шеи через превисцеральное пространство и сосудистую щель, связано с передним средостением, а через ретровисцеральное пространство- с задним средостением.
Одонтогенный медиастинит всегда является вторичным. Распространение инфекции в средостение может произойти контактным, лимфогенным или гематогенным путем. Наиболее вероятно в клинике челюстно-лицевой хирургии контактный путь.
Среди возбудителя инфекционно-воспалительного процесса в средостении встречаются стафилококк, стрептококк, пневмококк, синегнойная палочка, их ассоциации, гнилостная и анаэробная флора. Гнойный эксудат, содержащейся в затеках, обладает высокой гистологической активностью и способен расплавлять фасциальные перегородки и стенки крупных артериальных сосудов, что приводит к быстрому распространению процесса и создает предпосылки для развития мощных эрозионных кровотечений. Первичными источниками инфекции при развитии контактного медиастинита чаще всего являются очаги воспаления в периапикальных тканях зубов или их сочетание с тонзиллярной инфекцией, реже повреждении слизистой полости рта. Возникновению медиастинита предшествует образование околочелюстных флегмон одного или чаще нескольких клетчаточных пространств, из которых и происходит проникновение гнойного эксудата в средостение.
Контактные одонтогенные медиастиниты характеризуются большим разнообразием симптомов.
Первым признаком развития медиастинита является ухудшение общего состояния больного и утяжеление течения острого воспалительного процесса, что определяется вирулентностью микрофлоры, высокой гистологической активностью образующегося гнойного эксудата и проявляется, в частности, в нарастании» фактора распространенности». Повышается температура тела до 39-40° С, появляется озноб. Пульс становится аритмичным, достигает 140-150 уд/мин, слабого наполнения и напряжения. Артериальное давление несколько снижено или остается в пределах нормы. Одним из наиболее ранних признаков распространения гнойного эксудата в средостение является расстройство дыхания больного. Появляется одышка (45-50 дыхательных движений в мин.) дыхание становится поверхностным. Весьма характерным является значительное укорочение вдоха и удлиненний в 2-3 раза выдох. Развивается цианоз.
Положение больного при медиастините вынужденное. Он сидит с опущенной головой или лежит на боку с приведенными к животу ногами, подбородок прижат к груди ( поза эмбриона), что уменьшает боль и облегчает дыхания. Наоборот попытка распрямиться вызывает сильную боль в спине, в грудной клетке и ее иррадиацию в область затылка, зева, сопровождающееся приступом мучительного кашля и рвоты.
Первая группа симптомов определяется нарастающей по своей интенсивности болью, проявляющейся в загрудинном пространстве и усиливающаяся при запрокидывании головы (симптом Герке), при пальпации, поглаживанием или оттягиванием кверху сосудисто-нервного пучка (симптом Иванова ) : при глотании и при покашливании. Симптом покашливания весьма характерен для медиастинита одонтогенной этиологии и проявляется как следствия отека мягкого неба, тканей дна полости рта и окологлоточного пространства при развитии флегмон соответствующих локализаций, что всегда сопровождается раздражением корня языка.
В последующие сроки наблюдений появляется симптом Paвич–Щербо,
характеризующийся отягиванием кожных покровов в области, яремной впадины при вдохе и паравертебральный симптом Штейнберга-регидность длинных мышц спины при заднем медиастините. Кроме того, может наблюдаться положительный диафрагмальный симптом, выражающийся болезненностью в подреберье и напряжением мышц брюшной стенки, или компрессионный симптом, который характеризуется усилением загрудинных болей и появлением кашлевого рефлекса при поколачивании области пяточных костей при вытянутых нижних конечностях в лежачем положении ( симптом Попова).
При обследовании больного с медиастинитом определяется резкая болезненность в области грудины и ребер. Иногда появляется симптом крепитации, если в подкожной клетчатке шеи и груди происходит скопление газа.
Вторая группа симптомов определяется сдавливанием сосудов и нервных стволов. У больных отмечается симптом верхней полой вены, проявляющейся отеком верхней части туловища, шеи и лица, расширением подкожных вен. Это сопровождается усилением головной боли, нарастающим шумом в ушах цианозом кожных покровов лица. Сдавление сосудов и нервов приводит, к сердечно-сосудистой недостаточности сдавлению диафрагмального нерва вызывает ухудшение дыхания и проявляется мучительной икотой: сдавление блуждающего нерва приводит к брадикардии.
Третья группа симптомов определяется нарастающей интосикацией. Появляются ареактивность, апатия, развивается сонливость. Помрачение сознание, бред. Иногда развитию состояния апатии предшествует возбуждение с появлением признаков агрессии, что выражается в попытке к бегству из палаты или в нападении на находящихся в окружении больного людей. Реже наблюдается эйфория, которая, как правило, быстро сменяется утратой сознания и представляет собой проявление терминального состояния.
При заднем медиастините чаще появляется пульсирующая боль в области груди, которая иррадиирует в межчелюстную область и усиливается при надавливании на остистые отростки грудных позвонков. Боль также усиливается при попытке проглотить пищу или во время глубокого вдоха ( симптом Ридингера ). Больной не может проглотить жидкость или глотает ее с большим трудом. Появляется регидность длинных мышц спины, которая симптом Штейнберга имеет рефлекторный характер, пастозность кожи в области грудных позвонков. Наблюдается расширение межреберных вен, появление выпота в плевре и перикарде (симптом сдавливания непарной и полунепарной вены). Перкуторно определяется расширение границ тупости в области грудины или в обе стороны от грудных нижних позвонков.
Важным диагностическим методом исследования медиастинита является рентгенография, которая проводится в передне-задней, боковой и косой проекциях. Рентгенологическое исследование позволяет выявить изменения контуров средостения, а также наличие выпуклых теней округлой формы в верхних отделах, чаще с одной стороны отмечается расширение теней средостения и появление горизонтального уровня жидкости с пузырьками воздуха или наличием свободного газа в средостении. Для выявления динамики процесса рентгенологические исследования следует повторять через 2-3 суток.
При медиастините с фокусом в верхнем отделе вскрытие производят разрезами на шее вдоль кивательной мышцы над яремной вырезкой или над ключицей.
При вовлечении в воспалительный процесс среднего или нижнего отдела средостения производят транстернальный, чрезплевральный или трансдиафрагмальный доступ, выбор которого является компетенцией торакального хирурга.
Сепсис и септический шок.
В 1У веке до н.э. Аристотелем был введен термин «сепсис». С тех пор прошло около 2,5 тыс.лет, однако сепсис остается сложной медицинской проблемой и на сегодняшний день продолжает быть одной из ведущих причин летальности, несмотря на современные открытия в патогенезе этого заболевания и принципах его лечения. При исследовании частоты сепсиса установлено, что каждый год в США регистрируется от 300 000 до 500 000 случаев сепсиса, число летальных исходов при этом колеблется в пределах от 30 до 90%.
Сепсис – одна из наиболее тяжелых форм осложненного течения неспецифического гнойно-воспалительного заболевания, характеризующегося несоответствием тяжести общих расстройств местным ее проявлениям. Сепсис возникает в условиях нарушенной реактивности и является следствием несостоятельности местных защитных барьеров, что приводит к генерализации бактериальной и токсической агрессии, при которых утрачивается самостоятельная способность организма больного бороться с инфекцией.
Возбудителем сепсиса при локализации первичного очага в челюстно-лицевой области наиболее часто является стафилококк в монокультуре или в ассоциации со стрептококками, анаэробами и изредка с синегнойной палочкой. Стафилококковый сепсис чаще встречается при остеомиелитах челюстей, осложненных флегмонами одного или нескольких клетчаточных пространств, при фурункулах или карбункулах.
Стафилококковая микрофлора обладает способностью продуцировать коагулазу и гиалуронидазу, что приводит к свертыванию плазмы и тромбированию сосудов, а также разрушать защитный барьер.
Если до использования общих антибиотиков чаще встречались граммположительная бактериальная инфекция, то с появлением современных мощных антибиотиков с широким спектром действия, сепсис все чаще становятся следствием грамотрицательной инфекции. В настоящее время частота возникновения грамположительного и грамотрицательного сепсиса приблизительно равна.
В дополнение к бактериемии в основе септических состояний лежит концепция системного воспалительного ответа. В настоящее время можно утверждать, что инфекция сама по себе не является непосредственной причиной многочисленных патологических сдвигов, характерных для сепсиса. Скорее всего, они возникают как результат ответной реакции организма на инфекцию и некоторые другие факторы. Этот ответ обусловлен усилением действия различных эндогенных молекулярных веществ, которые запускают патогенез сепсиса. В настоящее время известен целый ряд эндогенных медиаторов, имеющих большое значение для понимания патогенеза сепсиса с характерными гемодинамическими нарушениями, повреждением эндотелия и развитием полиморфной недостаточности.
В эту группу эндогенных медиаторов входят туморнекротизирующий фактор (TNF)
По темпам развития симптоматики различают: молниеносный сепсис, когда клиническая картина проявляется в течение 1-2 суток, острый сепсис (5-7 суток), подострый сепсис (7-14 суток), хронический сепсис.
Ранние повреждения, вызванные сепсисом
При сепсисе раньше всего повреждаются легкие, которые являются главным органом – мишенью. Основная причина дисфункции легких обусловлена повреждением эндотелия, эндотоксинами и медиаторами, что увеличивает проницаемость кровеносных сосудов и формирование микроэмболов. Кроме того, они могут впрямую приводить к развитию шока путем капиллярной дилатации и увеличения проницаемости. Вода и электролиты проходят через поврежденный эндотелий в ткани, в результате чего функция легких нарушается.
Как только возникает повреждение эндотелия, в органах и тканях увеличивается вероятность возникновения полиорганной недостаточности.
За дисфункцией легких может последовать печеночная, а затем почечная недостаточность, что и составляет синдром полиорганной недостаточности (СПОН). Пациент с полиорганной недостаточностью имеет плохой прогноз: большинство больных умирают в течение 2-3 суток после формирования полиорганной недостаточности.
Клиническая диагностика сепсиса
Ключевым признаком для диагностики сепсиса является лихорадка, как результат присутствия определенных медиаторов, прежде всего простогландина Е2. При сепсисе и очень редко при синдрома системного воспалительного ответа (ССВО), чаще у пожилых пациентов, имеющих исходные нарушения системы терморегуляции, иногда встречается гипотермия.
Нарушения дыхания в ранней фазе сепсиса выражены по типу гипервентиляции, которая в конечном счете приводит к дыхательному алкалозу и утомлению дыхательной мускулатуры. Затем наступает прогрессирующая дыхательная недостаточность, одышка, цианоз, застойные явления в легких с симптоматикой очаговой пневмонии.
Сердечно-сосудистые расстройства молгут иметь различный характер. В ранней фазе сепсиса обычно отмечается снижение периферического сосудистого сопротивления на фоне увеличенного сердечного выброса, результатом чего является гипотензия. Позднее сердечный Синдром полиорганной недостаточности
выброс может уменьшаться, при сохранении сниженного сосудистого сопротивления.
В поздней фазе сепсиса развиваентся почечная недостаточность, с такими тяжелыми признаками, как азотемия и олигурия.
В случаях нарушения печени возрастает уровень билирубина, вследствие активации системы гемостаза возникает диесеминированное внутрисосудистое свертывание. При сепсисе может поражаться и ЦНС. В результате чего возникает дезориентация, летаргия, возбуждение и психоз.
При лабораторных исследованиях можно обнаружить лейкоцитоз или лейкопению, чнижение числа циркулирующих тромбоцитов и уровня фактора коагуляции.
Клинические признаки, связанные с септическими состояниями
Источники: http://www.med24info.com/books/diagnostika-i-lechenie-gnoynoy-stomatologicheskoy-infekcii-monografiya/glava-11tromboflebit-chelyustno-licevoy-oblasti-12385.html, http://studfiles.net/preview/5346558/, http://zodorov.ru/kafedra-hirurgicheskoj-stomatologii-v4.html