Тромбофлебит нижних конечностей кратко
Тромбоз глубоких вен нижних конечностей — описание, причины, симптомы (признаки), диагностика, лечение.
Краткое описание
Тромбоз глубоких вен нижних конечностей — формирование одного или нескольких тромбов в пределах глубоких вен нижних конечностей или таза, сопровождаемое воспалением сосудистой стенки. Может осложняться нарушением венозного оттока и трофическими расстройствами нижних конечностей, флегмоной бедра или голени, а также ТЭЛА • Флеботромбоз — первичный тромбоз вен нижних конечностей, характеризующийся непрочной фиксацией тромба к стенке вены • Тромбофлебит — вторичный тромбоз, обусловленный воспалением внутренней оболочки вены (эндофлебит). Тромб прочно фиксирован к стенке сосуда • В большинстве случаев тормбофлебит и флеботромбоз сочетаются: выраженные явления флебита обнаруживают в зоне первичного тромбообразования т.е. головки тромба, тогда как в зоне его хвоста воспалительные изменения сосудистой стенки отсутствуют. Частота. В развитых странах — 1:1 000 населения, чаще у лиц старше 40 лет.
Код по международной классификации болезней МКБ-10:
- I80 Флебит и тромбофлебит
Этиология • Травма • Венозный стаз, обусловленный тучностью, беременностью, опухолями малого таза, длительным постельным режимом • Бактериальная инфекция • Послеродовый период • Приём пероральных контрацептивов • Онкологические заболевания (особенно рак лёгких, желудка, поджелудочной железы) • ДВС.
Патоморфология • «Красный» тромб, образуемый при резком замедлении тока крови, состоит из эритроцитов, незначительного количества тромбоцитов и фибрина, прикреплённых к сосудистой стенке с одного конца тромба, проксимальный его конец свободно плавает в просвете сосуда • Важнейшая особенность тромбообразования — прогрессирование процесса: тромбы достигают большой протяжённости по длине сосуда • Головка тромба, как правило, фиксирована у клапана вены, а хвост его заполняет все или большую часть крупных её ветвей •• В первые 3–4 дня тромб слабо фиксирован к стенке сосуда, возможен отрыв тромба и ТЭЛА •• Через 5–6 дней присоединяется воспаление внутренней оболочки сосуда, способствующее фиксации тромба.
Симптомы (признаки)
Клиническая картина
• Глубокий венозный тромбоз (подтверждённый флебографией) имеет классические клинические проявления лишь в 50% случаев.
• Первым проявлением заболевания у многих больных может быть ТЭЛА.
• Жалобы: чувство тяжести в ногах, распирающие боли, стойкий отёк голени или всей конечности.
• Острый тромбофлебит: повышение температуры тела до 39 °С и выше.
• Местные изменения •• Симптом Пратта: кожа становится глянцевой, чётко выступает рисунок подкожных вен •• Симптом Пайра: распространение боли по внутренней поверхности стопы, голени или бедра •• Симптом Хоманса: боль в голени при тыльном сгибании стопы •• Симптом Ловенберга: боль при сдавлении голени манжетой аппарата для измерения АД при величине 80–100 мм рт.ст., в то время как сдавление здоровой голени до 150–180 мм рт.ст. не вызывает неприятных ощущений •• На ощупь больная конечность холоднее здоровой.
• При тромбозе вен таза наблюдают лёгкие перитонеальные симптомы и иногда динамическую кишечную непроходимость.
Диагностика
Инструментальные исследования • Дуплексное ультразвуковое ангиосканирование с использованием цветного допплеровского картирования — метод выбора в диагностике тромбоза ниже уровня паховой связки. Основной признак тромбоза: обнаружение эхопозитивных тромботических масс в просвете сосуда. Эхоплотность возрастает по мере увеличения «возраста» тромба •• Перестают дифференцироваться створки клапанов •• Диаметр пораженной вены увеличивается в 2–2,5 раза по сравнению с контралатеральным сосудом, вена перестаёт реагировать на компрессию датчиком (признак, особенно важный в первые дни заболевания, когда тромб визуально не отличим от нормального просвета вены) •• Неокклюзионный пристеночный тромбоз хорошо выявляется при цветном картировании — пространство между тромбом и стенкой вены прокрашивается синим цветом •• Флотирующая проксимальная часть тромба имеет овальную форму и располагается центрально в просвете сосуда • Рентгеноконтрастная ретроградная илиокаваграфия применяется в тех случаях, когда тромбоз распространяется выше проекции паховой связки, поскольку УЗИ тазовых сосудов затрудняется из — за кишечного газа. Катетер для подведения контрастного вещества вводится через притоки верхней полой вены. Во время ангиографии также возможна имплантация кава — фильтра • Сканирование с использованием 125I — фибриногена. Для определения включения радиоактивного фибриногена в сгусток крови выполняют серийное сканирование обеих нижних конечностей. Метод наиболее эффективен для диагностики тромбоза вен голени.
Дифференциальная диагностика • Целлюлит • Разрыв синовиальной кисты (киста Бейкера) • Лимфатический отёк (лимфедема) • Сдавление вены извне опухолью или увеличенными лимфатическими узлами • Растяжение или разрыв мышц.
ЛЕЧЕНИЕ
Режим • Пациентов с глубоким флеботромбозом голени (т.е. дистальнее системы подколенных вен) ведут консервативно в амбулаторных условиях. Всем другим пациентам показано лечение в условиях хирургического стационара • Назначают строгий постельный режим в течение 7–10 дней с возвышенным положением больной конечности. Тепловые процедуры противопоказаны.
Ведение больного • Постельный режим в течение 1–5 дней, потом постепенное восстановление нормальной физической активности с отказом от длительного обездвиживания • Первый эпизод глубокого флеботромбоза необходимо лечить в течение 3–6 мес, последующие эпизоды — не менее года • Во время введения гепарина в/в определяют время свёртывания крови. Если через 3 ч после введения 5000 ЕД время свёртывания превышает исходное в 3–4 раза, а через 4 ч — в 2–3 раза, введённую дозу считают достаточной. Если свёртываемость крови существенно не изменилась, увеличивают первоначальную дозу на 2500 ЕД. Необходим контроль за тромбоцитами крови, при их снижении меньше 75´109/л введение гепарина следует прекратить • При лечении фениндионом необходимо ежедневно контролировать ПТИ до достижения необходимых значений (предельное — 25–30%), затем еженедельно в течение нескольких недель, после чего (при стабилизации) ежемесячно в течение всего времени приёма препарата • Следует учитывать возможность значительного кровотечения (например, гематурии или желудочно — кишечного кровотечения), поскольку антикоагулянтная терапия часто демаскирует рак, язвенную болезнь или артериовенозные пороки.
Консервативная терапия • Поясничная новокаиновая блокада по А.В. Вишневскому • Мазевые компрессы • Антикоагулянты, фибринолитические препараты (эффективны в самой ранней, обычно редко распознаваемой стадии венозного тромбоза, на более поздних сроках тромболиз может вызвать фрагментацию тромба и возникновение ТЭЛА; противопоказаны без установки кава — фильтра при илеофеморальном тромбозе), реополиглюкин, реоглюман; при тромбофлебите — антибиотики широкого спектра действия. Дозы препаратов — см. Тромбоз воротной вены.
Оперативное лечение • При флотирующем тромбе показана установка в нижнюю полую вену кава — фильтра на уровне ниже почечных вен • При невозможности имплантации кава — фильтра для предотвращения ТЭЛА производится пликация нижней полой вены — разделение швами просвета сосуда на несколько узких каналов • Регионарная тромболитическая терапия, при которой стрептаза вводится к области тромба через катетер, установленный (чаще всего) через заднюю большеберцовую вену. Возможна при нескольких условиях: сроках заболевания, не превышающих 3 суток, окклюзии не более 2 анатомических сегментов и сохранённой проходимости глубоких вен голени, а также под прикрытиеи временно имплантированного съёмного кава — фильтра. Её эффективность контролируется УЗИ и рентгеноконтрастной восходящей флебографией • Тромбэктомия — операция выбора при синей болевой флегмазии (см. ниже), не поддающейся консервативной терапии, и в особенности угрожающей гангреной. В связи с тем, что процедура не позволяет открыть мелкие тромбированные сосуды, она обязательно дополняется тромболитической терапией. Применяется ограниченно, поскольку вмешательство может осложняться интраоперационной ТЭЛА; кроме того, после неё высока вероятность ретромбоза (до 80%).
Осложнения • Белая болевая флегмазия возникает вследствие ослабления артериального притока, вызванного шоком, повышенным венозным сопротивлением, коллапсом артериол за счёт высокого интерстициального давления и, возможно, спазмом артерий, располагающихся рядом с крупной тромбированной веной (притом, что отток по коллатеральным венам сохранён). Клиническая картина: выраженный болевой синдром, конечность бледная, холодная на ощупь, пульсация периферических сосудов отсутствует или резко ослаблена. Состояние трудно дифференцировать от острых нарушений артериального кровообращения (при эмболии артерии явления артериальной непроходимости наступают сразу, а при тромбофлебите — к концу первых суток) • Синяя болевая флегмазия вторична по отношению к белой флегмазии: почти весь отток крови от конечности бывает перекрыт в результате распространения тромбоза с главных вен (бедренной, подвздошных) на их коллатерали. В отличие от белой болевой флегмазии, для неё характерны ишемические поражения. Клиническая картина: цианоз конечности с обширным отёком и сильной болью при пальпации, отсутствие пульса. Чаще поражается левая нога. В последующем возникает гангрена. Может возникнуть шок, вызванный депонированием значительного количества крови в поражённой конечности • Гнойное расплавление тромба — при остром тромбофлебите с формированием абсцесса, а иногда флегмоны или септикопиемии. При гнойном тромбофлебите характерна флюктуация в области размягчения • ТЭЛА, характеризующаяся резким нарушением кровообращения и внешнего дыхания, а при перекрытии небольших ветвей — симптомами образования геморрагических инфарктов лёгкого.
Течение и прогноз • Около 20% нелеченых проксимальных (т.е. выше голени) глубоких флеботромбозов прогрессирует в ТЭЛА, в 10–20% случаев летальную. При агрессивной антикоагулянтной терапии смертность снижается в 5–10 раз • Глубокие флеботромбозы вен голени никогда не приводят к клинически значимым тромбоэмболическим осложнениям и поэтому не требуют антикоагулянтной терапии. Однако тромбы из глубоких вен голени могут проникать в проксимальную венозную систему, поэтому при опасности такого проникновения пациентам назначают импедансную плетизмографию или дуплексное УЗИ каждые 3–5 дней в течение 10 дней, а при проникновении — антикоагулянтную терапию.
Профилактика • Ранние движения после операции • Использование эластических чулков, сдавливающих поверхностные вены ноги и увеличивающих кровоток в глубоких венах • Периодическая компрессия голени при помощи пневматической манжеты увеличивает скорость кровотока в нижних конечностях и помогает предотвратить стаз крови • Веноконстрикторы (дигидроэрготамин, детралекс) также увеличивают скорость кровотока по глубоким венам • Гепарин, назначаемый в профилактических дозах до и после операции (по 2500–5000 ЕД п/к каждые 6–12 ч), эффективно предупреждает тромбоз глубоких вен.
Синонимы • Глубокий венозный тромбофлебит • Острый тромбоз глубоких вен • Флебит глубоких вен • Тромбофлебит глубоких вен • Острая венозная недостаточность нижних конечностей
МКБ-10 • I80 Флебит и тромбофлебит
Симптомы и лечение тромбофлебита вен нижних конечностей
Тромбофлебит – это воспалительное заболевание сосудов венозной системы, возникающее из-за формирования тромба (кровяного сгустка) в просвете вены. На начальной стадии, когда воспалительные изменения выражены незначительно, заболевание называют флеботромбозом (тромбоз вен без воспаления).
Тромбофлебит может развиваться как в глубоких, так и в поверхностных венах. Чаще – в поверхностных венах конечностей. Такую форму заболевания называют поверхностный тромбофлебит.
К развитию данного заболевания может привести любая травма сосуда. Так как вены не имеют собственных мышечных структур, формирующиеся в них тромбы не отрываются и продолжают развиваться в поверхностных сосудах, вызывая продолжительное нарушение кровообращения на отдельном участке конечности.
При тромбозе глубоких вен, залегающих в толще мышечной ткани, при перепадах давления тромбы могут отрываться от стенки сосуда и закупоривать мелкие сосуды в других частях тела (мозг, легкие, сердце). В этом случае тромбоз становится причиной тяжелого осложнения – эмболии, которое может стать причиной смерти больного.
Интересные случаи
- Бывший президент США Ричард Никсон и бывший вице-президент Дэн Куэйл были больны тромбофлебитом;
- Во время съемок фильма «Разум и чувства» (1995) актриса Кейт Уинслет, сыгравшая роль Марианны Дэшвуд, страдала тромбофлебитом;
- Марио Ланца болел тромбофлебитом, а причиной его смерти стала легочная эмболия (закупорка легочных сосудов тромбом, оторвавшимся от стенки сосуда на ноге);
Влияние на национальную культуру
- В одной из серий «Симпсонов», когда Барт получает «двойку», школьная медсестра подозревает, что у него флебит;
- Персонаж Питера Бойла в ситкоме «Все любят Рэймонда» страбает тромбофлебитом. Или делает вид, что страдает, чтобы избежать выполнение определенных семейных обязанностей;
- В анимационном сериале «Царь горы», когда мистер Стриклэнд посещал курсы изучения библии в бассейне с Луанной, Хэнк сказал, что «это полезно для его тромбофлебита»;
- В эпизоде «Молодые и дерзкие» сериала «Госпиталь M.A.S.H.» полковник Поттер страдает от обострения тромбофлебита, вызванного его собственным отказом признать наличие заболевания;
- В мультсериале «Футурама» голова Ричарда Никсона предается воспоминаниям о его «Славном теле республиканца, пронизанном флебитом».
Причины тромбофлебита
Причиной тромбофлебита поверхностных вен является повреждение стенки сосуда. Это происходит из-за неправильной постановки катетера или иглы для внутривенных инфузий. Тромбофлебит нижних конечностей обычно развивается из-за варикозного расширения вен.
Среди причин тромбофлебита глубоких вен выделяют:
- Малоактивный образ жизни. При длительном отсутствии адекватных физических нагрузок тромб разрастается до весьма крупных размеров и вызывает серьезные нарушения кровообращения в пораженном сосуде;
- Повреждение стенки вены вследствие раздражения катетером или иглой, травмы, инфекции, попадания в просвет сосуда раздражающих химических веществ.
- Врожденные или приобретенные аномалии свертывающей системы крови.
К факторам риска развития заболевания относят:
- Длительное вынужденное положение с ограничением подвижности конечностей (затяжная поездка, авиаперелеты на большие расстояния, постоянное нахождение в постели из-за болезни или после оперативного вмешательства);
- Ожирение;
- Курение, в особенности одновременно с заместительной гормональной терапией или приемом гормональных противозачаточны х препаратов (применение оральных контрацептивов нового поколения значительно снижает риск тромбообразовани я);
- Беременность. Увеличенная матка может сдавливать крупные вены в малом тазу, повышая риск тромбоза;
- Онкологические заболевания, гематологические заболевания;
- Алкоголизм;
- Травмы конечностей.
Согласно исследованиям 2004 года, женщины, получающие комбинированное гормональное лечение (эстроген и прогестин) в постменопаузальн ом периоде имеют вдвое больший риск развития венозного тромбоза по сравнению с контрольной группой женщин, не принимающих гормональные препараты.
Симптомы тромбофлебита
Поверхностный тромбофлебит развивается постепенно и начинается с легкого покраснения и уплотнения участка кожи в области пораженной вены. По мере прогрессирования воспаления участок покраснения распространяется дальше по ходу вены. Обычно он определяется как тонкий плотный и болезненный тяж, повторяющий контуры сосуда. Воспаление может развиваться в виде паутины, вовлекая в патологический процесс более мелкие вены, отходящие от пораженного сосуда.
Характеризующие тромбофлебит симптомы даже в тяжелых случаях могут проявляться невыраженно и иметь местный характер. В участке воспаления кожа становится плотной, горячей и болезненной.
Чаще развивается тромбофлебит нижних конечностей, симптомы которого включают появление выраженной гиперемии и выделение венозного рисунка в участке воспаления. Иногда тромб может приводить к нарушению кровообращения в конечности, приводя к ее посинению.
Кожа над веной отекает, больной ощущает постоянный кожный зуд, боль становится пульсирующей, жгучей. При быстрой перемене положения ног симптомы могут ухудшаться. Например, утром при опускании ног с кровати. Больные могут жаловаться также на боли при ходьбе.
Постепенно нарастает лихорадка. Обычно температура тела не превышает 37,5 – 38 градусов Цельсия. Для пациентов послеродового отделения развитие лихорадки в течение 4 – 10 дней после родоразрешения может указывать на наличие тромбофлебита.
При присоединении инфекции лихорадка усиливается, появляются выраженные болезненные ощущения, под кожей может формироваться абсцесс, который прорывается с выходом гнойного отделяемого.
Тромбофлебит глубоких вен
Симптомы тромбофлебита глубоких вен включают:
- Покраснение (иногда – посинение или побледнение);
- Локальное повышение температуры;
- Отек;
- Боль в пораженной конечности.
Симптомы тромбофлебита ног при тромбозе глубоких вен характеризуются более выраженным отеком пораженной конечности, чем при поверхностном поражении. При осмотре разница между здоровой и больной стороной видна очень отчетливо. Кроме того, пациенты ощущают ригидность (напряженность) мышц в пораженной конечности.
Лечение тромбофлебита
При возникновении такого заболевания, как тромбофлебит, симптомы и лечение тесно связаны, так как принципы терапии тромбофлебита поверхностных и глубоких вен существенно различаются.
Как правило, пациентам с диагнозом тромбофлебит нижних конечностей лечение назначается в минимальном объеме. Иногда он проходит самостоятельно вообще без лечения. Это состояние больной может контролировать самостоятельно в домашних условиях.
Если у больного развился острый тромбофлебит нижних конечностей, лечение сводится к приему противовоспалите льных препаратов и поддержании пораженной конечности в приподнятом положении. Допускается применение мазей для улучшения кровотока, снятия отека и повышения тонуса сосудов.
- Рекомендуется теплый компресс.
- А также прием нестероидных противовоспалите льных препаратов (аспирин, ибупрофен) для достижения обезболивающего и антикоагуляционн ого (противосвертыва ющего) эффекта.
- Допускается применение местных лекарственных форм (мазей, гелей), имеющих в составе нестероидные противовоспалите льные средства: фастум гель, вльтарен эмульгель, мази диклофенака или ортофена и др. (см. НПВС в виде мазей от боли).
- Доказана эффективность ношения специальных эластичных чулок и повязок (см. компрессионное белье при варикозе).
Эластичное бинтование и ношение чулок показано пациентам с диагнозом тромбофлебит вен нижних конечностей, лечение которого может оказаться неэффективным или иметь побочные эффекты при отсутствии достаточного венозного тонуса. Чулки оказывают достаточно сильное давление на вены, чтобы препятствовать их расширению и отрыву тромба.
В зависимости от высоты поражения применяют чулки разного размера (до колена, до верхней трети бедра). Их применение ограничивает отек и снижает риск развития тромбоза глубоких вен, а также вероятность тромбоэмболии. Тромб рассасывается в течение нескольких дней или недель, после чего симптомы заболевания исчезают.
- Применение антибиотиков показано только при присоединении инфекции. Иначе назначение антибактериально й терапии окажется неоправданным и не приведет к улучшению состояния.
- Лечение тромбофлебита включает специальные мази и препараты для местного применения с гепарином (гепатромбин, лиотон).
Гепарин в их составе может заменить суточную инъекционную дозировку, что позволяет избежать парентеральное введение препаратов, заменив их местными средствами. Хотя концентрация гепарина в препарате Гепатромбин меньше, чем в Лиотоне, его эффективность несколько выше за счет дополнительных ингредиентов, обеспечивающих комплексное антитромботическое и противовоспалительное действие.
- Лечение тромбофлебита глубоких вен – более сложный процесс, требующий проведения терапии антикоагулянтами , а также поддержания конечности в приподнятом положении.
Основная задача лечения в данном случае – предупреждение тромбоэмболии легочной артерии. На время лечения пациент госпитализируетс я в специализированн ое отделение.
Исследования показали, что применение гепарина, а затем — низкодозированно го варфарина (непрямой антикоагулянт) позволяет предотвратить тромбоэмболическ ие осложнения у больных тромбофлебитом. Еще больше снизить частоту развития тромбоза глубоких вен и тромбоэмболии позволило назначение нового антикоагулянта — Ксимелагатрана. Эффект от данных препаратов развивается в течение нескольких суток.
В некоторых случаях наряду с антикоагулянтами лечение глубокого тромбофлебита включает назначение тромболитических препаратов, вызывающие рассасывание тромба. Их применение позволяет существенно снизить время лечения, но повышает риск отрыва тромба и развития эмболии. С этой целью пациентам назначается эноксапарин (Ловенокс) – быстродействующи й препарат для рассасывания тромба, вводимый парентерально (подкожно, внутривенно). 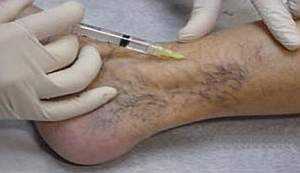
Учитывая отсроченный терапевтический эффект антикоагулянтов, тромболитики играют роль «моста» от начала лечения и развития лечебного эффекта от основных препаратов.
Для определения эффективности лечения варфарином, а также с целью коррекции вводимой дозы препарата используется показатель МНО, определяемый в ходе коагуологическог о исследования крови. Он отражает состояние свертывающей системы крови пациента. Анализ повторяется ежедневно в течение всего периода лечения.
- Дополнительными препаратами, эффективными при тромбофлебите, являются ангиопротекторы (венорутон, троксевазин) и венотоники (флебодиа, детралекс).
Они предотвращают дальнейшее прогрессирование поражения стенок сосудов, обеспечивая непосредственно лечение вен при тромбофлебите, и обладают противовоспалите льными свойствами. Рекомендуется прием таблетированных форм, так как мази обладают раздражающим действием.
Хирургическое лечение
При отсутствии эффекта от проводимой терапии и прогрессировании воспаления пациентам назначаются хирургические методы лечения тромбофлебита, так как продолжающееся повышенное тромбообразовани е в пораженной вене значительно повышает риск развития эмболии и, как следствие, смерти больного.
Ретроспективный анализ выявил, что около ¼ случаев тромбофлебита глубоких вен с неадекватной терапией заканчивались тромбоэмболией.
При развитии поверхностного флеботромбоза в паху, в месте слияния поверхностных и глубоких вен, вероятность возникновения эмболии повышается. В этом случае формирующиеся в поверхностных венах тромбы могут проникать в более крупные глубокие вены, где впоследствии происходит их отрыв. Лечение заключается в удалении или перевязке пораженных вен для предотвращения тромбоэмболическ их осложнений. После операции перевязки вен, которая проводится под местной анестезией, пациент может быть выписан незамедлительно и в тот же день вернуться к полноценной жизни без ограничения физической активности.
Кроме того, современное техническое оснащение позволяет точно определить место развития тромба и провести щадящую операцию по его удалению без удаления всего сосуда. После улучшения состояния возможно проведение дополнительного оперативного вмешательства для удаления варикозных узлов, способных вызвать повторное развитие заболевания.
Лечение тромбофлебита народными средствами
Лечение тромбофлебита народными средствами предполагает применение отваров и настоев растений, обладающих противовоспалите льными свойствами. К ним относятся:
- Настой крапивы по 1/3 стакана внутрь три раза в день;
- Листья золотого уса местно;
- Чай из листьев орешника;
- Мед в виде компресса на область пораженных вен;
- Капустный лист местно, предварительно раздавив или надломив для выделения сока. Перед прикладыванием смазать растительным маслом;
- Настойка на березовых почках местно;
- Смесь кашицы из полыни горькой с простоквашей местно в виде компресса.
Помните, что такого заболевания, как тромбофлебит, народное лечение не обеспечивает полное избавление от болезни, а только приводит к временному улучшению за счет снятия симптомов. Для предотвращения повторного развития тромбофлебита обратитесь за помощью к специалисту.
Профилактика
Основной метод профилактики тромбофлебита – активный образ жизни. Рекомендуется ежедневная физическая активность (прогулки, плавание, бег трусцой, танцевальные курсы и другие виды спорта). Для предотвращения заболевания рекомендуется:
- Избегать длительного нахождения в одном положении лежа или сидя;
- Избегать длительного горизонтального положения. Если нет возможности подняться с кровати (травмы, болезнь), необходимо носить эластичные чулки;
- Во время долгих переездов и перелетов обязательно вставайте, пройдитесь по салону автобуса или самолета. Если вы едете на автомобиле, совершайте остановки через каждые 100 – 150 км и делайте разминку;
- Избегайте обезвоживания. Пейте больше жидкости;
- В медицинских учреждениях мерой профилактики тромбофлебита является периодическая смена внутривенных катетеров.
Тромбоз поверхностных вен редко прогрессирует до тяжелых форм и обычно не приводит к опасным осложнениям, хотя встречаются случаи тромбоэмболии мелких сосудов, не приводящие к смерти пациента.
Тромбоз глубоких вен имеет повышенный риск развития тромбоэмболии легочных артерий, а также артерий других жизненно важных органов. Это тяжелое осложнение, которое очень часто оканчивается летальным исходом.
Результатом тромбоза глубоких вен может стать посттромбофлебит ический синдром — повреждение стенки сосуда с развитием хронического отека конечности, сопровождаемого выраженными болезненными ощущениями.
Хирургическое лечение тромбофлебита нижних конечностей
Тромбофлебит относится к заболеваниям кровеносных сосудов. В результате патологии происходит воспаление венозных стенок с образованием в них тромбов. В итоге кровоток замедляется или вовсе прекращается. Чаще происходит воспаление поверхностных вен, но возможно поражение и глубоких сосудов. Это заболевание считается осложнением варикозной болезни и хронической венозной недостаточности, когда часть пораженного сосуда закрывается сгустком крови. Серьезная патология может перейти в хроническую форму, прогрессировать и при отсутствии терапии, которая должна осуществляться в соответствии со стандартом лечения тромбофлебита нижних конечностей, провоцировать различные осложнения.
Причины заболевания
Тромбофлебит появляется только в случае одновременного действия следующих трех факторов, причем один из них всегда выражается сильнее других:
- Повреждение стенок вены. Это происходит в связи с неосторожными действиями медицинского персонала во время хирургических операций, введения концентрированных лекарственных средств, при установке катетеров.
- Замедленный кровоток в вене. Этому способствует длительный постельный режим, сдавливание конечности (гипс, тугая повязка, травмы, сердечная недостаточность).
- Повышенная свертываемость крови. Она бывает врожденной при нормальной работе кровеносной системы. К приобретенным причинам относятся инфекционные болезни с повышенной температурой тела, нарушение обменных процессов, бессистемное употребление гормональных контрацептивов, заболевания печени, различные злокачественные опухоли.
Как распознать болезнь?
Существуют две формы течения тромбофлебита нижних конечностей:
- Острая. Развивается быстро, неожиданно для человека и без видимых причин. В некоторых случаях болезнь появляется после полученной травмы, длительного предохранения контрацептивами, но чаще всего, как осложнение варикозной болезни. При удовлетворительном общем состоянии появляются следующие характерные симптомы: боль, возникающая по ходу вены, плохая подвижность конечности, увеличивающаяся краснота кожных покровов, повышенная температура на участке поврежденной дермы, уплотнение и болезненность при пальпации вены.
- Хроническая. Это коварное заболевание продолжительное время может себя никак не проявлять. Однако в определенный момент симптомы становятся похожими на острую форму. После их купирования болезнь переходит в стадию ремиссии до нового обострения. Сформировавшийся тромб закупоривает сосуд, в результате чего наступает нарушение венозного кровообращения, что провоцирует возникновение язв. Кроме того, происходит расширение поверхностных вен для увеличения тока крови, которая не может проходить по поврежденному внутреннему сосуду. Госпитализация с этой формой заболевания проводится только в период обострения. В остальное время пациент наблюдается у врача-флеболога.
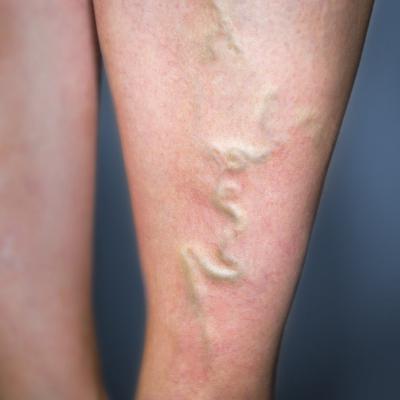
Вены, пораженные заболеванием, отличаются от расширенных тем, что полностью отсутствует покраснение, болезненность и повышенная температура. Кроме того, в горизонтальном положении они уменьшаются в объеме, так как кровь начинает течь по более глубоким сосудам.
Постановка диагноза
Для диагностики тромбофлебита нижних конечностей проводятся следующие обследования:
- Визуальный осмотр конечностей – определяются внешние симптомы заболевания.
- Флебография – рентгенологическое исследование вен.
- Анализы крови — общий (повышенные показатели СОЭ, концентрации фибриногена и C-реактивного пептида), коагулограмма (увеличенная свертываемость крови), Д-димера (повышенные показатели при острой форме заболевания).
- Ультразвуковое обследование – определяют пораженные участки ткани.
- Флебосцинтиграфия – исследуется кровоток с помощью контрастного вещества.
- Ультразвуковая допплерография – определяет направление и скорость кровотока.
- МРТ и компьютерная томография – дополнительные исследования, если возникают сомнения при постановке диагноза.
При правильной диагностике и раннем выявлении симптомов и причин возникновения тромбофлебита нижних конечностей лечение даст положительный эффект.
Терапия тромбоза поверхностных вен
В этом случае показано лечение отдельных симптомов заболевания. Используются компрессы с согревающим эффектом. Больному рекомендуется постоянное ношение компрессионных чулок или бинтование конечностей эластичным бинтом. Для приема внутрь прописывают НПВС. Используют мази и гели для снижения воспаления и уменьшения боли. В обязательном порядке назначается аспирин для разжижения крови и профилактики образования тромбов. Лечение тромбофлебита вен нижних конечностей народными средствами также возможно. При локализации тромбофлебита в паховой области существует вероятность его перемещения в глубокую вену, так как в этой зоне происходит объединение тех и других сосудов. В этом случае лечить придется уже глубокие вены.
Медикаментозное лечение тромбоза глубоких вен
При данной терапии используют препараты, снижающие свертываемость крови и препятствующие образованию тромбов, называемые антикоагулянтами. Не осложненный тромбоз лечится около трех месяцев.

В случае осложнений курс лечения тромбофлебита нижних конечностей внутренних глубоких вен устанавливается индивидуально и продолжается он дольше. После хирургического вмешательства и различных травм больному антикоагулянты противопоказаны из-за большого риска кровотечений. В таких случаях назначается другая терапия.
Препараты, используемые для лечения глубоких вен нижних конечностей
Для терапии прописывают следующие препараты:
- Мазь «Гепариновая». Она обладает обезболивающим и противовоспалительным действием, а также мешает образованию тромбов и не затрудняет процесс свертываемости крови. Мазь втирают в поврежденный участок или наносят на бинт и его фиксируют. Курс длится две недели.
- Нестероидные противовоспалительные мази «Индовазин», «Диклофенак», «Нурофен» обезболивают и препятствуют воспалению.
- Антикоагулянты «Стрептокиназа» и «Гепарин» препятствуют свертываемости крови, способствуют растворению тромбов и очищают сосуды. Инъекцию делают внутривенно в стационаре под наблюдением врача.
- Нестероидные противовоспалительные таблетки для лечения тромбофлебита нижних конечностей – это «Ортофен», «Индометацин», «Бутадион». Они снимают воспаление и боль в глубоких тканях. Противопоказаны пациентам с язвой желудка. Курс лечения до двух недель.
- Ангиопротекторы «Докси-Хем» и «Троксерутин» укрепляют стенки вен, повышают их тонус и снижают проницаемость капилляров. При терапии уменьшаются отеки и воспаление. Курс длится в течении недели.

Лечение острого тромбофлебита глубоких вен нижних конечностей проводится в больнице в связи с большой вероятностью отрыва тромба.
Физиотерапевтические процедуры
Для лечения тромбофлебита в дополнение к основной терапии подключают физиотерапевтические процедуры, помогающие ускорить выздоровление. Для этого применяется:
- Магнитотерапия. Воздействие переменным магнитным полем на пораженную поверхность конечности в течение трети часа ежедневно проявляется легким чувством тепла. Курс лечения составляет около 15 дней. Глубоко проникая в ткани, магнитное поля снимает воспаление и сильную боль. Лечение тромбофлебита нижних конечностей этим методом позволяет улучшить свойства крови, уменьшить отечность.
- Электрофорез. Лекарственные средства через дерму (под воздействием электрического тока) вводятся в организм. В результате тромбы начинают рассасываться, воспаление идет на спад. Процедура длится четверть часа. Манипуляцию проводят ежедневно в течение двух недель.
- Ультравысокочастотная терапия (УВЧ). Воздействуя на поврежденную область нижних конечностей, она уменьшает отечность, улучшает рассасывание тромба и отток лимфатической жидкости, приостанавливает воспаление. Продолжительность лечение тромбофлебита нижних конечностей аппаратом УВЧ составляет десять минут.
- Парафиновые аппликации. Особенно часто назначают такую процедуру пациентам, у которых могут появиться трофические язвы. Она способствует укреплению сосудов, налаживает кровообращение в конечностях и обменные процессы в дерме. При остром течении заболевания парафин не используют. Продолжительность процедуры 30 минут, число сеансов до 20.
- Гирудотерапия или лечение пиявками тромбофлебита нижних конечностей. В кровь больного при укусе выделяются особые вещества, которые уменьшают свертываемость крови, ликвидируют спазмы сосудов и увеличивают кровоток.
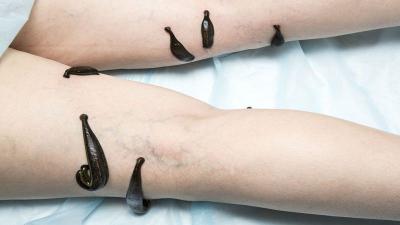
Хирургические операции
Оперативное вмешательство проводят через маленький разрез, длина которого составляет примерно сантиметр. Операция считается малотравматичной и проводится с использованием рентгенотелевидения. Хирургическое лечение показано в следующих случаях:
- прогрессирующий тромбофлебит;
- острый тромбоз;
- угроза тромбоэмболии легочной артерии;
- отрыв тромба и передвижение его к зоне соединения поверхностных и глубоких вен.
Операцию проводят, когда пациент не может проходить медикаментозное лечение из-за аллергических реакций или имеет противопоказания к применению необходимых препаратов. В таких случаях прогноз и лечение симптомов тромбофлебита нижних конечностей хирургическим методом самый благоприятный. Кроме этого, существует и ряд противопоказаний такому лечению, к ним относится:
- запущенная стадия заболевания;
- сложные недуги сердца;
- воспалительные заболевания ног (экзема, рожа);
- беременность;
- преклонный возраст.
Операция проводится под спинальным наркозом, ее продолжительность около трех часов. В послеоперационный период больной находится в стационаре до пяти дней.
Виды хирургического вмешательства
На практике применяют разные виды оперативного лечения, к ним относятся:
- Прошивание нижней полой вены. Такое хирургическое лечение тромбофлебита нижних конечностей показано при нескольких тромбах в глубоких венах, неоднократного образования сгустков, которые нельзя удалить катетером. Вена прошивается и накладывается специальный зажим так, что остаются узкие просветы, по которым кровь может проходить, не пропуская сгустки. В результате этой операции кровоток в вене ухудшается.
- Установка металлического кава-фильтра. Операцию проводят в профилактических целях, чтобы не допустить тромбоэмболии, когда у больного имеется крупный сгусток крови, а он не переносит антикоагулянтную терапию. В нижнюю полую вену вставляют фильтр, который пропускает кровь, но не дает проходить тромбам.
- Эндоваскулярная катетерная тромбэктомия. Такое лечение тромбофлебита нижних конечностей применяется после неэффективной терапии препаратами, при онкологии и повышенном риске тромбоэмболии. Для этого в вену вводят катетер, при помощи которого сгусток извлекается или дробится. После операции восстанавливается нормальный кровоток, но возможны рецидивы.

Иногда приходится комбинировать виды операций или удалять часть поврежденной вены. Действия хирурга зависят от результатов обследования, места нахождения тромба и состояния вен. В послеоперационный период рекомендуется носить компрессионные чулки, чтобы избежать рецидива.
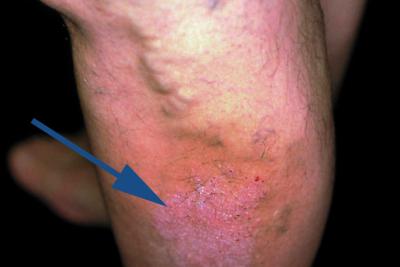
Лечение тромбофлебита нижних конечностей и трофической язвы
Появление трофических язв свидетельствует о длительном нарушении кровотока. От этого портится не только эстетический вид ног (отчего страдают особенно женщины), но и существенно ухудшается общее состояние человека. Язвы плохо поддаются лечению, в них часто попадает инфекция. Они вызывают дискомфорт и массу комплексов, требуют тщательного ухода, а порой и оперативного лечения. Трофическая язва – это не самостоятельное заболевание. Она возникает вследствие хронической венозной недостаточности в месте тромбофлебита. Перед образованием язвы появляется отек, кожа краснеет и сильно зудит. Больной расчесывает кожу, появляется жидкость. Чаще всего раны возникают на стопе или голени. Они могут быть одиночными и множественными, разной формы и размеров. Язва представляет собой гнойную рану с плотными краями, из которой появляется неприятный запах и сочиться жидкость. Лечение язвы при тромбофлебите нижних конечностей проводится в стационаре. После диагностики врач назначает комплексное лечение как основного заболевания, спровоцировавшего язвы, так и его последствий. Для этого используется:
- Эластичная компрессия. Это простой и действенный метод. Больную конечность бинтуют эластичным бинтом и надевают компрессионное белье.
- Медикаментозное лечение. Назначаются лекарства, препятствующие появлению тромбов и способные разжижать кровь. Проводится лечение фибринолитиками, которые содействуют растворению сгустков крови, являющихся основной причиной появления язв. Для обеззараживания ран применяют местные антибиотики, а для их заживления используют витамины группы B и A.
- Озоновая терапия. Такая процедура при лечении тромбофлебита нижних конечностей очищает раны от гнойных выделений, уничтожает бактерии и способствует заживлению. Озон используют как для наружного применения, так и вводят вместе с физраствором в вену.
- Массаж и физиопроцедуры. Для этого проводят лимфодренажный массаж. Он усиливает кровообращение, ускоряет обмен веществ, уменьшает отеки, тренирует венозные клапаны, ускоряет рассасывание сгустков крови. При физиотерапии используют для лечения свойства электрического тока и магнитного излучения. Такие процедуры часто назначают при хроническом течении болезни и в период восстановления.
- Местное лечение. На поверхность трофических язв накладывают мази с противовоспалительным, антибактериальным и заживляющим действием. Раны промывают раствором фурацилина, отварами трав, обрабатывают перекисью водорода. Используют «Мазь Вишневского» для очищения раны, «Ируксол» – для заживления, «Троксевазин» и «Троксерутин» – для восстановления кровообращения, «Левомиколь» — для обеззараживания язвы.
- Диета и лечение тромбофлебита нижних конечностей. Рекомендуется употреблять больше растительной пищи, ограничить прием жирных продуктов, чаще есть чеснок, лук, оливковое масло, тыкву, дыню, укроп, цитрусовые, овощи и фрукты красного цвета. Они разжижают кровь.
- Хирургическое вмешательство. После использования всех вышеперечисленных методов лечения, но без достижения желаемого результата, назначают операцию. В результате тромб удаляется и проводится восстановительная терапия.
Лечение тромбофлебита нижних конечностей при беременности
Во время вынашивания ребенка риск развития болезни увеличивается вследствие изменений в венозной системе за счет:
- возрастания объема циркулирующей крови;
- гормональных изменений;
- увеличения веса;
- уменьшения физической активности;
- роста матки.
Кроме того, риск тромбоза увеличивается, если присутствуют следующие факторы:
- возраст более 35 лет;
- венозная недостаточность до беременности;
- не первая беременность;
- заболевания легких, сердца или артрит;
- длительный токсикоз;
- многоплодная беременность;
- инфекционные болезни.

Тромбофлебит не сказывается на развитии плода и рождении ребенка, но может оказать негативное влияние на здоровье матери. За сутки перед родами необходимо прекратить прием всех медикаментов, которые разжижают кровь. А во время родовой деятельности и в послеродовой период использовать эластичные бинты, делать специальные упражнения для предупреждения тромбофлебита. Проявление симптомов и диагностика заболевания у беременных ничем не отличаются от описанных выше. Для лечения женщин используют лекарства, разрешенные к применению у беременных. Другие препараты назначают, оценив все риски для будущего малыша и пользу для матери. При правильном подборе медикаментов и необходимых процедурах прогноз и лечение симптомов тромбофлебита нижних конечностей будет благоприятным. Женщина благополучно родит малыша и сохранит здоровье ребенку и себе.
Профилактика тромбофлебита
Ее целью является предотвращение болезни и избежание ее последствий. Особенно следует обратить внимание людям, находящимся в зоне риска, то есть беременным, имеющим варикозное расширение вен, лишний вес и тем, кто ведет малоподвижный образ жизни. Для предупреждения болезни следует:
- Закаливать организм. Для этого возможно использовать контрастный душ, обтирания холодной водой, плавание, хождение босиком. Все это поможет укрепить стенки сосудов, поднять иммунитет.
- Создавать себе умеренную физическую нагрузку. При неактивном образе жизни необходимо ежедневно выполнять физические упражнения, уделяя им не менее получаса времени. Лечению тромбофлебита нижних конечностей помогут поглаживания, начиная от ступней, упражнения «велосипед» и «ножницы», вращение стопами, подъем на носочки.
- Носить компрессионный трикотаж. Это специальные колготки, чулки или трико для женщин и мужчин, применяемые для улучшения кровотока в венах. Надевают их сразу после сна, лежа в кровати. Белье надо подбирать строго по размеру.
- Своевременно лечить заболевания, предшествующие тромбофлебиту: варикозное расширение вен, трофические язвы, ОРЗ, грипп, кариес. Внимательно относиться к обезвоживанию организма, свертываемости крови.
- Сбалансировать питание. Лечение тромбофлебита нижних конечностей и диета взаимосвязаны между собой. Следует пить жидкости до двух литров в сутки, употреблять фрукты, овощи, мясо, рыбу. Дополнительно использовать витаминные комплексы, включающие микроэлементы. Все это поможет укрепить венозную систему ног и снизить образование тромбов.
- Постоянно контролировать вес тела.
- Отказаться от вредных привычек.
По возможности избегать ситуаций, когда необходимо длительное время находиться в стоячем или сидячем положении. При появлении расширенных вен на ногах не посещать сауну и продолжительное время не быть на солнце. После рабочего дня снять усталость и тяжесть в ногах поможет ванночка с добавлением морской соли. Главное — это не забывать, что за состояние своего здоровья отвечает сам человек.
Источники: http://gipocrat.ru/boleznid_id35481.phtml, http://zdravotvet.ru/simptomy-i-lechenie-tromboflebita-ven-nizhnix-konechnostej/, http://fb.ru/article/90094/simptomatika-prichinyi-vozniknoveniya-i-lechenie-tromboflebita-nijnih-konechnostey