Тромбофлебит поверхностных вен противопоказание
Лечение тромбофлебита нижних конечностей. Причины, диагностика
Многие не понаслышке знают, что такое боли в ногах. А ведь это может быть первым признаком такого серьезного заболевания, как тромбофлебит. Распространенность этой патологии за последние годы значительно выросла и, учитывая, что эта болезнь очень опасна, если вовремя не начать лечение тромбофлебита нижних конечностей, то дело может закончиться инвалидностью и даже летальным исходом.
Для того чтобы заболевание получило развитие, в организме под действием внутренних или внешних факторов должны произойти определенные изменения. Основные причины, вызывающие заболевание тромбофлебит, описал Рудольф Вирхов (триада Вирхова). К ним относятся:
- снижение скорости, с которой кровь течет по вене;
- повышение уровня свертываемости крови;
- изменения в структурном строении стенки сосуда.
Под действием этих изменений на определенном участке вены начинается воспалительный процесс, который приводит к образованию кровяного сгустка. Тромб может располагаться как в просвете сосуда, перекрывая его (эндофлебит), так и снаружи сосудистой стенки (перифлебит).По характеру воспаления классифицируют простые и гнойные тромбофлебиты, а по месту локализации очага — глубокие и поверхностные.
Виды тромбофлебитов
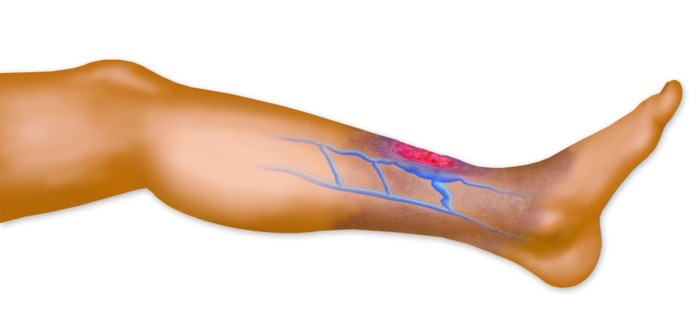
Чаще всего встречается поверхностный тромбофлебит нижних конечностей. Как правило, он возникает как осложнение варикоза, а также вследствие венозной недостаточности. При таком заболевании, как варикоз, тромбофлебит может повторяться неоднократно, прогрессируя и вызывая такие тяжелые осложнения, как сепсис, ТЭЛА, тромбоз низлежащих вен. Тромбоз глубоких вен представляет собой более опасную патологию, чем поверхностный. Несмотря на невыразительную клиническую картину в начале болезни (боли и симптомы интоксикации на ранних этапах этой патологии почти не выражены), осложнения здесь возникают гораздо чаще. Отек и явное изменение цвета на фоне почти полного отсутствия боли и нарушения самочувствия будут указывать на тромбофлебит. Фото показывает типичную картину при поражении глубоких вен.
Факторы риска
Среди таких факторов можно указать:
- беременность, а также роды (особенно с помощью кесарева сечения);
- курение;
- пожилой возраст;
- лишний вес;
- частые и длительные перелеты, поездки;
- прием препаратов, влияющих на систему свертывания;
- наличие в анамнезе варикоза;
- сложные переломы;
- полостные операции.
Часто тромбофлебит является следствием длительного вынужденного сохранения постельного режима. Такая ситуация может быть после сложных переломов или операционных вмешательств. При этом, помимо замедления кровотока, снижается нормальная мышечная нагрузка, что создает предпосылки для застоя крови. Риску получить это заболевание подвергаются молодые люди, не имеющие травм, но вынужденные долгое время проводить неподвижно стоя или сидя.
Симптомы тромбофлебита поверхностных вен
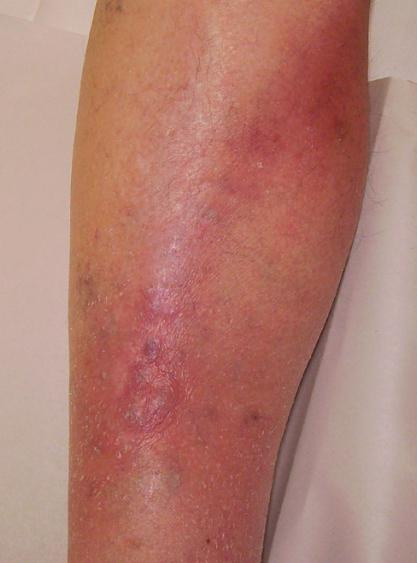
Острый тромбофлебит нижних конечностей, симптомы которого определяет прежде всего боль и отек по ходу пораженного сосуда, начинается постепенно. Отмечается повышение температуры до 39 градусов, больные жалуются на сильную слабость, быструю утомляемость, озноб. Со временем боли усиливаются. Они могут как занимать определенную локализацию, базируясь на стопе, голени, бедре, так и быть распространенными. Над веной хорошо просматриваются красные полосы, а ее саму можно легко прощупать. Кожа над пораженным участком отекает, увеличивая объем ноги на несколько сантиметров. Визуально она имеет более темный, синюшный оттенок, напряжена и гиперемирована. На ощупь температура над пораженным участком значительно горячее окружающих тканей. Часто тромбофлебит поверхностных вен переходит на более глубокие сосуды.
Симптомы тромбофлебита глубоких вен
В этом случае признаки тромбофлебита в начале заболевание не выражены. Болезнь начинается с неприятных ощущений в пораженной конечности, судорог, небольшого отека. По мере формирования тромба состояние ухудшается. Температура поднимается до 39—40 градусов, отек увеличивается. Кожа становится блестящей, бледной, с синюшным отливом. Боль резко усиливается, принимает распирающий характер. Все эти признаки ясно указывают на тромбофлебит нижних конечностей. Симптомы нарастают. Через несколько дней на поверхности пораженной ноги появляется расширенная сосудистая сетка — развивается коллатеральное кровообращение. Пациент старается придать ноге приподнятое положение. Таким образом несколько ослабляются болевые ощущения и «распирание». Интенсивность боли усиливается при движении в голеностопном суставе, а также при глубоком вдохе и кашле. Если воспалительный процесс распространяется дальше, и в него вовлекается подколенная вена, отек затрагивает и коленный сустав. При этом его подвижность также становится резко ограниченной и болезненной.
Обратите внимание: если ухудшение состояния произошло в короткие сроки, то есть внезапно поднялась температура, появились резкие боли и отек конечности, а кожные покровы приобрели синюшный оттенок, то не пытайтесь проводить самостоятельное лечение тромбофлебита нижних конечностей с помощью мазей или других подручных средств. Это может спровоцировать отрыв тромба. В подобной ситуации нужно срочно обратиться к специалистам, а лучше — вызвать «скорую».
Тромбофлебит: диагностика
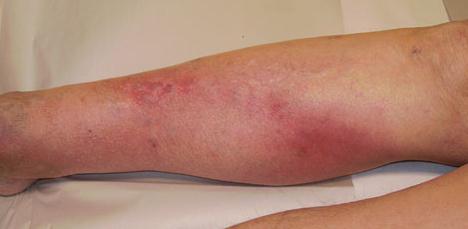
Для опытного специалиста не составит труда поставить диагноз тромбофлебит. Фото вполне объясняет, почему. Эта патология обладает довольно характерными внешними признаками — осмотрев больного и выявив болезненность, отек, изменение цвета кожи над пораженным участком, специалист с уверенностью может поставить диагноз.
Для подтверждения диагноза тромбофлебита сегодня разработаны множество методов функциональной диагностики. Наиболее распространенным и информативным из них является УЗИ, совмещенное с доплеровской ультрасонографией. Метод не инвазивен, то есть не требует нарушать целостность кожных покровов. Помимо оценки состояния венозных стенок и окружающих тканей, он позволяет определить где находится тромб, протяженность пораженного участка и характер тромбоза.
Функциональные пробы
Кроме диагностики с помощью различных приборов, существует несколько функциональных проб, позволяющих определить тромбофлебит вен на ранних стадиях. К ним относятся следующие симптомы:
- с-м Бисхарда — если надавить пальцем на внутреннюю поверхность пятки или голени, то боли усиливаются;
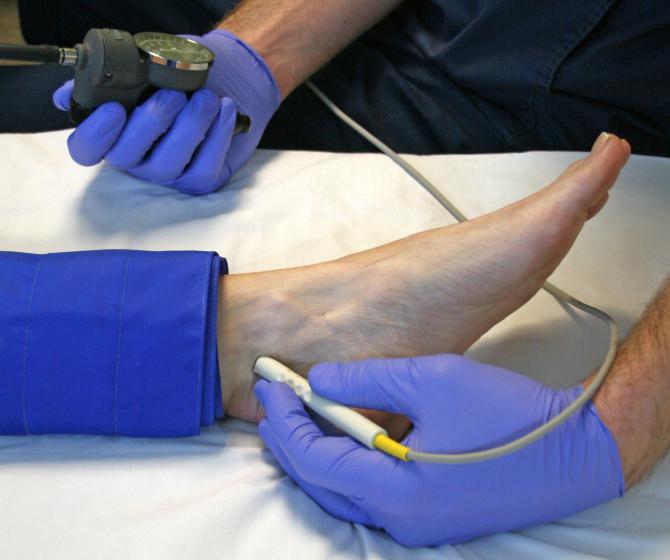
- с-м Опитца-Раминеса — манжета тонометра накладывается выше колена и нагнетается воздух до отметки «50»; если подозрение на тромбофлебит оправданно, то наблюдается острая боль по ходу пораженного сосуда, которая сразу проходит после снижения давления на конечность;
- с-м Хоманса — резкая боль в голени при попытке вращать стопой;
- с-м Мозеса — голень сдавливают руками сначала с боков, а затем в переднезаднем направлении, при этом если боковое сдавливание безболезненно, то одновременное надавливание спереди и сзади будет болезненным;
- с-м Ловенберга — при нагнетании воздуха в манжетку тонометра, расположенную на середине голени свыше 80, провоцирует резкую боль.
Лечение тромбофлебита нижних конечностей
Методика лечения разрабатывается с учетом формы заболевания, состояния сосудов, расположения и характера тромбоза. Тромбофлебит глубоких вен лечат в условиях стационара. Как правило, это консервативная терапия, целью которой является предотвращение тромбоэмболии, снижение воспаления и восстановление проходимости сосуда. Патологию поверхностных вен чаще лечат амбулаторно. Показанием к госпитализации считаются восходящие формы тромбофлебита большой и малой подкожных вен.
В острый период больному необходимо строго соблюдать постельный режим, пораженная конечность должна находится в приподнятом положении.
- Местно — до стихания симптомов воспаления компрессы с мазью Вишневского (гепариновой, бутадионовой), после них конечность бинтуется эластичным бинтом.
- Проводится противовоспалительная терапия — «Бутадион», «Реопирин». Также возможно местное применение мазей, содержащих НПВП (диклофенак, нурофен-гель).
- Для растворения тромбов применяют антикоагулянты («Гепарин») и тромболитические средства («Фибринолизин»). Препараты используются только в условиях стационара, доза подбирается строго индивидуально.
- Сосудорасширяющие средства и спазмолитки также с успехом дополняют лечение вен. Тромбофлебит спазмирует стенки пораженных сосудов, а такие препараты, как «Но-шпа», «Ангиотрофин», «Никошпан», «Эуфиллин» препятствуют этому.
- Для борьбы с выраженными отеками применяют диуретики — «Лазикс», «Гипотиазид».
Нужна ли операция, чтобы вылечить тромбофлебит?
Операция обычно является экстренной мерой. Чаще всего ее проводят в следующих ситуациях:
- при острой восходящей форме воспаления подкожных поверхностных вен с расположением тромба в средней или верхней части бедра;
- при угрозе тромбоэмболии;
- при расплавлении тромба гнойным экссудатом;
- наличие в анамнезе острых приступов тромбофлебита;
- отрыв тромба и угроза поражения глубоких вен.
Противопоказаниями к проведению операций являются:
- воспалительные процессы (рожа, экзема);
- сердечные патологии;
- беременность;
- тяжелые формы варикоза.
Операции при тромбофлебите, как правило, бывают малотравматичными и осуществляются под спинальным наркозом. Наиболее распространены следующие виды хирургических вмешательств:
- установка фильтров — внутрь сосуда помещают металлический фильтр, который имеет форму песочных часов или зонта, он пропускает кровь, задерживая тромбы;
- прошивание вены — нижняя полая вена прошивается, при невозможности установить фильтр иногда на нее устанавливают клипсу, которая сужает просвет сосуда не полностью, оставляя небольшие каналы для движения крови;
- тромбоэктомия — в просвет сосуда вводят катетер, с помощью которого тромб измельчается или удаляется.
Физиотерапия при тромбофлебите
Наряду с консервативными или хирургическими методами лечения и для улучшения их результатов применяют физиотерапевтическое воздействие. При этом оно может преследовать разные цели. Так, противовоспалительным эффектом обладают сеансы УВЧ, электрофорез с противовоспалительными препаратами, высокочастотная магнитотерапия. Для того чтобы снизить тромбообразование применяют низкочастотную магнитотерапию, введение с помощью электрофореза антикоагулянтов. Восстановить нормальный кровоток поможет дарсонвализация.
Хорошие результаты при тромбофлебите дает и применение пиявок. Вещества, попадающие в кровяное русло при их укусе, обладают анальгезирующим, противовоспалительным действием и препятствуют сворачиванию крови и образованию сгустков. Пиявок устанавливают отступив от пораженной вены на сантиметр в сторону, располагая их в шахматном порядке по обеим сторонам от сосуда на расстояние пять сантиметров друг от друга.
Народные рецепты в лечении тромбозов

Существует много вариантов, как лечить тромбофлебит. Лечение народными средствами имеет при этом множество преимуществ. Даже если не учитывать того, что эти рецепты проверены предыдущими поколениями, которые подтвердили их эффективность, то природные вещества, использующиеся для их приготовления, не имеют тех побочных действий, что синтетические аналоги. В этом случае незаменимыми считаются продукты пчеловодства.
- Настойка из пчелиного подмора прекрасно снимает боль и воспаление, уменьшает отеки. Для ее приготовления нужно взять горсть пчелиного подмора (умершие особи) и залить их водкой (на одну горсть — 0,5 л). Настаивать две недели, затем процедить и применять в качестве компрессов, накладывая их на полтора-два часа.
- Также значительное облегчение приносит медовый компресс. Для этого мед наносят на салфетку или капустный лист и прикладывают к пораженному участку.
- Еще один из продуктов жизнедеятельности пчел — прополис — тоже обладает многими ценными качествами. Измельчив его, смешав со сливочным маслом в пропорции 3 : 10 и прогрев в течение 15 минут, вы получите массу, которую можно использовать в качестве аппликаций или как мазь при таком заболевании, как тромбофлебит.
Лечение народными средствами признает эффективным использование и других продуктов. Одним из них является гусиный жир. Его можно использовать как в чистом виде, так и с добавлением трав. Для приготовления мази с окопником или календулой 30 г измельченной травы смешивают со 100 г жира и нагревают 15 мин. Смесь процеживают и помещают в стеклянную емкость, используя по необходимости. Хранят мазь в холодильнике.
При тромбофлебите эффективно использовать не только компрессы или мази, приготовленные по народным рецептам. Прекрасное влияние на сосуды оказывает и применение различных настоев, которые улучшают кровообращение, укрепляют сосудистую стенку и снимают воспаление.
- 2 столовые ложки хмелевых шишек залить двумя стаканами кипятка и выдержать на водяной бане пятнадцать минут, оставить настаиваться на полчаса, принимать до еды по половине стакана 20 дней;
- столовую ложку коры дуба заливают стаканом воды и кипятят 25 минут, настаивают один час и процеживают, принимают по столовой ложке четыре раза на голодный желудок две недели;
- листья донника и клевера в равных частях смешивают и заваривают 2 ч. л. смеси 300 мл кипятка, настаивают 30 мин. и принимают по 100 мл после еды трижды в день месяц.
Еще одним известным средством народной медицины, которое прекрасно зарекомендовало себя в лечении тромбофлебита, является конский каштан. Для приготовления настоек используют как цветы, так и плоды этого растения. Кроме того, лечебные свойства имеет и свежий сок цветов, который рекомендуют принимать ежедневно по 25 капель до трех раз в день. Чтобы правильно настоять конский каштан нужно пятьдесят грамм плодов залить пятьюстами миллилитрами водки и оставить на две недели в темноте, регулярно встряхивая емкость. Готовую настойку принимать по 30 капель четыре раза в сутки 4 недели.

Эти достаточно простые, но при этом действенные рецепты сделают лечение тромбофлебита нижних конечностей более доступным и эффективным.
Тромбофлебит

Тромбофлебит — воспалительный процесс во внутренней венозной стенке с формированием тромба. Характеризуется уплотнением и покраснением по ходу расширенной вены, резкой болезненностью, отеком, повышением местной и общей температуры тела. При распространении тромбофлебита на глубокие вены возможно возникновение такого грозного осложнения как ТЭЛА. Диагностировать тромбофлебит помогают характерные клинические симптомы, данные ультразвукового ангиосканирования, УЗДГ вен, реовазографии. Консервативное лечение тромбофлебита направлено на предупреждение его распространения и рассасывание образовавшегося тромба. Современное хирургическое лечение позволяет удалить пораженную вену вместе с тромботическими массами.
Тромбофлебит
Тромбофлебит — воспалительный процесс во внутренней венозной стенке с формированием тромба. Характеризуется уплотнением и покраснением по ходу расширенной вены, резкой болезненностью, отеком, повышением местной и общей температуры тела. В большинстве случаев требует оперативного лечения ввиду высокой вероятности развития грозных последствий: септических осложнений, отрыва тромба, ведущего к тромбозу глубоких вен или тромбоэмболии ветвей легочной артерии.
Тромбофлебит может протекать остро или хронически. Если в период манифестации острого тромбофлебита пациент не получал адекватного лечения, велика вероятность того, что болезнь примет хронический рецидивирующий характер. Нередко острый тромбофлебит переходит в хронический даже при своевременной адекватной терапии. По характеру патологического процесса выделяют негнойный и гнойный тромбофлебит.
Причины тромбофлебита
При определенных условиях тромбофлебит может развиться в венах любой локализации, однако, чаще всего патологический процесс возникает в сосудах нижних конечностей. Как правило, тромбофлебит поражает варикозно расширенные поверхностные вены. Примерно в 10% случаев в процесс, наряду с поверхностными, вовлекаются глубокие вены.
В развитии тромбофлебитов различной локализации имеет значение целый ряд факторов: изменение состава крови и повышение ее свертываемости, замедление кровотока, повреждение венозной стенки любого генеза (травмы, заболевания, эндокринные и нейротрофические расстройства).
Существует опасность развития тромбофлебита при следующих заболеваниях и состояниях:
- варикозное расширение вен;
- местные гнойные процессы;
- посттромбофлебитическая болезнь;
- хронические заболевания сердечно-сосудистой системы;
- некоторые болезни крови;
- состояния после хирургических вмешательств и медабортов;
- послеродовый период;
- травмы;
- онкологические заболевания;
- длительная катетеризация вен;
- общие инфекционные заболевания.
Симптомы тромбофлебита
Острый тромбофлебит поверхностных вен чаще всего локализуется в варикозно расширенных венах верхней трети голеней и нижней трети бедер. Примерно в 95% случаев поражается ствол большой подкожной вены и ее притоки. Пациент жалуется на острую тянущую боль по ходу пораженной вены, усиливающуюся при ходьбе. Возможно повышение температуры до 37,5-38°С. Отмечается гиперемия в виде полос. При пальпации тромбированной вены определяется местное повышение температуры, уплотненный болезненный тяж.
Острый тромбофлебит поверхностных вен может развиваться в двух направлениях. При благоприятном течении явления тромбофлебита постепенно исчезают (выздоровление наступает в срок от 10 дней до 3 и более месяцев). У большинства больных просвет вены в последующем восстанавливается, у некоторых пациентов исходом становится полная облитерация поврежденного сосуда.
Возможен неблагоприятный вариант развития заболевания. В этом случае процесс захватывает глубокие вены или распространяется проксимально (восходящий тромбофлебит). Опасность тромбоза глубоких вен увеличивается при варикозной болезни, сопровождающейся клапанной недостаточностью перфорантных вен (сосудов, соединяющих глубокие и поверхностные вены).
При распространении процесса на глубокие вены развивается тромбофлебит глубоких вен (флеботромбоз), клиническая симптоматика которого зависит от локализации тромба. В ряде случаев флеботромбоз протекает бессимптомно. Следует учитывать, что тромбофлебит глубоких вен – серьезное заболевание, представляющее опасность для жизни больного. Самым грозным осложнением флеботромбоза является тромбоэмболия легочной артерии. Исходом заболевания может стать хроническая венозная недостаточность.
Острый поверхностный и глубокий тромбофлебит нижних конечностей, как правило, возникает у больных с варикозным расширением вен. Варикозная болезнь обычно поражает обе конечности. При любом варианте развития тромбофлебита возможно образование тромбов в глубоких и поверхностных венах второй нижней конечности. Поэтому при выборе тактики лечения необходимо иметь полные данные о состоянии венозной системы обеих нижних конечностей. Хронический тромбофлебит является исходом острого процесса (переход острой формы в хроническую отмечается у 60% больных), склонен к длительному рецидивирующему течению.
Диагностика тромбофлебита
Клинические проявления тромбофлебита определяются локализацией тромба, распространенностью патологического процесса, длительностью заболевания и выраженностью воспаления окружающих мягких тканей. При определении протяженности тромба во время внешнего осмотра за его конечную точку следует принимать границу болезненности вены, а не окончание плотного тяжа по ходу пораженного сосуда.
Проводятся инструментальные исследования (реовазография, ультразвуковое ангиосканирование, УЗДГ вен нижних конечностей), при помощи которых устанавливают характер, локализацию и протяженность тромба, определяют состояние венозной стенки и степень сохранности просвета тромбированной вены.
Лечение тромбофлебита
Консервативная терапия тромбофлебита проводится флебологом при возникновении процесса в ранее здоровых венах, при ограниченном поражении поверхностных сосудов стопы и голени. Местно применяют УВЧ и повязки с гепариновой мазью. Пациентам назначают противовоспалительные препараты и средства, способствующие уменьшению застоя в венах (троксерутин, дигидроэргокристин, гидроксиэтилрутозид). При выраженном местном воспалении рекомендована антибиотикотерапия. Показано эластичное бинтование пораженной конечности.
Поверхностный восходящий тромбофлебит, поражающий большую и малую подкожные вены, является показанием к госпитализации в связи с угрозой дальнейшего распространения и вовлечения в процесс глубоких вен. Больного переводят на постельный режим (4-5 сут.), конечности придают возвышенное положение. В ранние сроки для растворения тромба применяют препараты фибринолитического действия (химотрипсин, трипсин, урокиназу, стрептокиназу, фибринолизин). Назначают противовоспалительные препараты, антикоагулянты, флеботоники, местно – гепаринсодержащие гели и мази.
При наличии противопоказаний к антикоагулянтам (язвы, свежие раны, геморрагические диатезы, болезни печени и почек, открытые формы туберкулеза) рекомендуется гирудотерапия (лечение пиявками). Для улучшения коллатерального кровообращения и уменьшения болевого синдрома применяется новокаиновая поясничная блокада по Вишневскому. Выраженная гипертермия и подозрение на гнойный тромбофлебит являются показанием к антибиотикотерапии.
Вопреки распространенному мнению, больным тромбофлебитом поверхностных вен не следует долго соблюдать постельный режим. Мышечные сокращения способствуют усилению кровотока в глубоких венах, уменьшая тем самым вероятность образования тромбов. На время двигательной активности пациенту рекомендуют пользоваться эластичным бинтом для фиксации тромба в поверхностной вене.
Современная флебология успешно применяет новые малотравматичные техники хирургического лечения. Благодаря этому в последнее время большинство клиницистов отдает предпочтение оперативным методикам лечения острого поверхностного тромбофлебита бедра и голени. Раннее хирургическое вмешательство исключает дальнейшее распространение процесса через коммуникантные вены на систему глубоких вен, сокращает сроки лечения и предупреждает переход заболевания в хроническую форму.
Экстренное оперативное лечение показано при остром восходящем тромбофлебите вен голени и при первичной локализации тромба в области поверхностных вен бедра, поскольку в этих случаях увеличивается опасность развития тромбофлебита глубоких вен. При септическом тромбофлебите проводится операция Троянова-Тренделенбурга.
В отдаленном периоде больным, перенесшим острый тромбофлебит, рекомендовано курортное лечение с применением сероводородных и радоновых ванн. Лечение обострения хронического поверхностного тромбофлебита проводится аналогично терапии острого процесса. На санаторно-курортное лечение пациентов с хроническим тромбофлебитом следует направлять только при отсутствии трофических расстройств и признаков обострения.
Профилактика тромбофлебита
Необходимо своевременно лечить хронические заболевания вен. Больным, которые в прошлом перенесли тромбофлебит, следует постоянно пользоваться средствами эластической компрессии, ограничить количество животных жиров в рационе, употреблять в пищу продукты с высоким содержанием рутина и аскорбиновой кислоты (ягоды, фрукты, овощи). Для профилактики рецидивов 2-3 раза в год назначается курсовое лечение, включающее в себя прием флебопротекторов и физиотерапевтические процедуры (лечение токами и переменными магнитными полями).
Поверхностный тромбофлебит нижних конечностей
Что представляет собой поверхностный тромбофлебит нижних конечностей? Это склонность к образованию тромбов в венозных сосудах, расположенных ближе к поверхности кожи, что приводит к воспалительному процессу. Тромбофлебит обычно возникает в качестве вторичного заболевания после варикозного расширения вен.
Код по МКБ 10
- I 80.0 – флебиты и тромбофлебиты поверхностно расположенных сосудов ног.
Код по МКБ-10
Причины поверхностного тромбофлебита нижних конечностей
Формирование тромба в сосуде может быть вызвано наличием одного из факторов:
- Поврежденная стенка вены. Венозные сосуды, расположенные ближе к поверхности кожи, подвергаются большему риску травмы, чем глубокие вены. Повреждение может наступить во время медицинских манипуляций, при внутривенной катетеризации, при механических бытовых травмах и пр.
- Медленное кровообращение. Замедление кровотока может быть следствием гиподинамии, вынужденного соблюдения постельного режима, сдавливанием вен повязками (в том числе гипсовыми). Также медленный кровоток может развиваться при недостаточности сердечной деятельности, атеросклерозе – при любых состояниях, которые сопровождаются застойными явлениями в сосудистой системе.
- Повышенная сворачиваемость крови. Ускорение свертываемости может быть наследственной патологией, либо следствием инфекционных болезней, сбоя гормонального уровня, приема некоторых медикаментов, развития опухолей в организме.
Поверхностный тромбофлебит зачастую появляется у беременных женщин, а также после родов, после оперативных вмешательств, как следствие травм, септических состояний, сильных и длительных переохлаждений и пр.
В основном, воспалительный процесс венозной стенки протекает без размножения и развития бактерий внутри вены. Лишь в редких случаях тромбоз осложняется гнойной реакцией. В таких случаях возникает гнойный тромбофлебит.
Так, мы уже выяснили, что в силу определенных причин в сосуде формируется тромб одновременно с воспалительным процессом в его стенке. Дальнейшее развитие патологии может протекать в двух вариантах.
- Сам по себе, либо в результате лечения тромб прекращает свой рост и воспаление купируется. Размеры тромба немного уменьшаются, однако он вполне способен прикрыть сосудистый просвет. Полное закрытие просвета приводит к прекращению тока крови по сосуду, который спадается и перестает функционировать. В такой ситуации отрыва тромба не происходит.
- Воспалительный процесс не стихает, тромб продолжает формироваться – одним краем он «прилипает» к стенке вены. Такой тромб обычно имеет рыхлую структуру, а его местоположение нестабильно: при малейшем механическом воздействии он может оторваться и перемещаться с кровотоком. Как следствие, может возникнуть тромбоэмболия.
Чаще всего тромбофлебит поражает большую подкожную вену, и намного реже – малую подкожную вену.
Симптомы поверхностного тромбофлебита нижних конечностей
О начинающемся воспалительном процессе в венах могут свидетельствовать первые признаки, которые необходимо вовремя распознать:
- появление отечности нижних конечностей;
- боли в икроножных мышцах при обычной нагрузке;
- ощущение дискомфорта и тяжести ног;
- участки покраснения на коже ног.
К сожалению, большинство заболевших обращаются к врачам только тогда, когда болезнь начинает прогрессировать. Обычно это выражается в развитии острого процесса тромбофлебита, либо перехода заболевания в хроническое течение со стадиями обострения.
- Острый тромбофлебит поверхностных вен нижних конечностей характеризуется внезапным началом (казалось бы, без определенной причины). В редких случаях болезнь начинается в результате травмы ноги, что обязательно отмечает больной. Также может наблюдаться связь с вирусными инфекциями, употреблением пероральных контрацептивных препаратов и пр. Чаще всего острый тромбофлебит бывает связан с варикозным расширением вен.
В большинстве случаев пациенты сразу обращают внимание на наружные признаки патологии, так как общее состояние может быть не нарушено. Больные отмечают появление боли вдоль пораженного венозного сосуда, невозможность полноценно ходить. Кожа над веной заметно краснеет, местная температура повышается, что указывает на развитие воспалительной реакции.
Если попытаться прощупать пораженную вену, то можно обнаружить уплотненный, шнурообразный тяж: прикосновение к нему вызывает сильные болевые ощущения. При поражении варикозных вен узлы также уплотняются и могут зрительно увеличиться в объеме. В зоне поражения может сформироваться воспалительный отек (при тромбофлебите глубоких вен его обычно нет).
Общая клиническая картина может быть представлена повышением температуры до субфебрильных цифр, ощущением дискомфорта.
- Хроническая форма тромбофлебита характеризуется продолжительным течением, с регулярными обострениями. Рецидив (обострение) представляет собой клинику острого тромбофлебита, а в период стихания процесса симптомы могут исчезать практически полностью.
Повторяющиеся воспалительные процессы в разных по локализации венах называются мигрирующим тромбофлебитом. Такой нестабильный флебит требует тщательной диагностики, так как иногда он наблюдается на фоне онкологических болезней.
При прогрессировании острой или хронической формы патология может расширять свое присутствие вдоль большой поверхностной вены до паховой области. Такое развитие заболевания определяется как восходящий тромбофлебит поверхностных вен нижних конечностей. Аналогичная ситуация может случиться и в подвздошном венозном сосуде, что представляет непосредственную угрозу открепления кусочка тромба и возникновения тромбоэмболии легочной артерии.
Кроме этого, выделяют септический гнойный тромбофлебит, возникающий с присоединением инфекции (как результат травм или системных инфекционных заболеваний). Септическое воспаление может привести к абсцессам, флегмонам и сепсису.
Последствия и осложнения тромбофлебитов поверхностных вен
Осложнения при поверхностных тромбофлебитах развиваются не так уж часто. Конечно, наибольшую опасность представляет отрыв части тромба и следствие такого отрыва – тромбоэмболия. Однако, врачи отмечают, что воспалительный процесс, характерный для поверхностного поражения, способствует «прилипанию» тромба к сосудистой стенке, что сводит возможность его открепления и попадания в кровяное русло к минимуму (чего не скажешь о поражении глубоких вен, для которого воспаление не характерно). Помимо этого, поверхностно расположенные сосуды не подвергаются воздействию мышц, так как расположены ближе к кожным покровам. Это благоприятствует спокойному положению тромба, без смещений и сжатий.
Несмотря на возможное благоприятное течение болезни, нужно быть очень внимательным к её проявлениям. Если признаки патологии не проходят и даже прогрессируют, то необходимо обязательно проконсультироваться с врачом. Должны насторожить такие симптомы, как высокая температура, бледность и отечность кожных покровов ног, общий озноб. При отсутствии лечения (или при недостаточном лечении) могут развиться трофические нарушения, которые будут проявляться в виде кожной сыпи, экземы, абсцессов и флегмон. Воспалительный процесс может затронуть лимфатическую систему, нервные волокна, соматические органы. Иногда развивается общее септическое состояние.
Диагностика поверхностного тромбофлебита нижних конечностей
Клиническая картина заболевания настолько типична, что постановка диагноза обычно не вызывает трудностей. Доктор проводит визуальную оценку всей конечности, которая начинается от пальцев ног до паховой области, обращая внимание на сосудистые сетки и узлы, цвет кожи, местное изменение температуры (похолодание стоп или участки гипертермии), отечность. Значительное покраснение места поражения обычно присутствует лишь в первые несколько суток от начала заболевания, постепенно уменьшаясь.
Доктор может задать пациенту несколько вопросов, чтобы определить давность патологии:
- Когда появились первые признаки болезни?
- Как быстро они прогрессировали?
- Принимал ли пациент какие-либо лекарственные препараты для устранения симптомов?
Лабораторное обследование включает в себя такие анализы:
- общий анализ крови (признаки воспаления – лейкоцитоз и ускоренная СОЭ);
- C-реактивный белок;
- коагулограмма;
- тромбэластограмма;
- протромбиновый индекс.
Большая часть анализов проводится для контроля состояния свертывания крови, чтобы определить вероятность тромбообразования.
Инструментальная диагностика включает в себя достаточно большое количество способов оценки функциональности вен нижних конечностей:
- метод ультразвуковой допплерографии;
- метод дуплексного сканирования;
- флебография;
- КТ-флебография;
- метод фотоплетизмографии;
- метод флебосцинтиографии;
- флебоманометрия.
Из перечисленных процедур наиболее распространенной можно считать дуплексное сканирование – этот метод помогает выделить точную локализацию тромбоза, степень тромбоорганизации, степень проходимости анастомозов, функцию венозных клапанов. Наибольшую информативность имеет ангиосканирование ультразвуком – такая процедура помогает оценить состояние венозного сосуда и близлежащих тканей, выделить местоположение кровяного сгустка и его тип.
Все перечисленные методы позволяют максимально точно определиться со схемой лечения.
Дифференциальная диагностика проводится с учетом следующих критериев:
- Так как одним из основных симптомов тромбофлебита считается отек на пораженной ноге (как результат недостаточности венозной функции), то дифференцировать заболевание следует с сердечной недостаточностью, циррозом печени, микседемой, нефрозом. Также следует рассмотреть возможность сдавливания вен опухолями, подвздошной артерией, либо травм и сосудистых фистул.
- Лимфадениты (ещё один косвенный признак тромбофлебита) могут наблюдаться при инфекционных заболеваниях, травмах, онкологии.
К кому обратиться?
Лечение поверхностного тромбофлебита нижних конечностей
Лечебная схема при поверхностном тромбофлебите должна состоять из комплекса мер, включающих медикаментозное и хирургическое воздействие.
Основные цели лечения – это быстрое воздействие на участок с тромбом, снятие воспалительного процесса, предупреждение прогрессирования заболевания.
Медикаментозное лечение допустимо только при ограниченном процессе. Однако и здесь необходимо наблюдение хирурга. Назначаются лекарства для улучшения кровотока, устранения воспалительной реакции, стабилизации гемостаза.
Важный терапевтический принцип состоит в обеспечении пораженной конечности покоя: показано соблюдение нестрогого постельного режима и периодическое приподнимание конечности. В 1-2 сутки на воспаленную область прикладывают лед.
После купирования острого периода рекомендуется бинтовать ногу эластичным бинтом или использовать компрессионные чулки.
Если лечение не дает эффекта на протяжении 2-х недель, то пациента госпитализируют.
Для устранения воспалительных явлений и облегчения состояния при поверхностном тромбофлебите используют препараты с противовоспалительной, антигистаминной и спазмолитической активностью, никотиновую кислоту, средства на основе конского каштана, а также медикаменты, избавляющие от венозного застоя (аспирин, реопирин, троксевазин, венорутон, анавенол и пр.). При присоединении инфекции показаны антимикробные и сульфаниламидные средства.
Ускорить рассасывание кровяных сгустков можно при помощи мазей. Мазь при тромбофлебите поверхностных вен оказывает местное действие, которое в большинстве случаев является довольно эффективным:
- Мазь гепариновая обладает антивоспалительным и антиотечным действием, предотвращая тромбообразование. Её используют до 3-х раз в день, осторожно втирая в кожу над пораженным участком.
- Крем Кетонал – это нестероидный антивоспалительный препарат, помогающий устранить отечность, боль и воспалительную реакцию. Для лечения достаточно негусто наносить крем (примерно 2 см) до 3-х раз в сутки в течение 14 дней.
- Гель Лиотон (Гепатромбин) наносится по ходу пораженной вены 2 раза в сутки. Можно чередовать с Кетонал-кремом. Лиотон препятствует проникновению жидкости в ткани, понижает сворачиваемость крови и устраняет признаки воспаления.
Если на коже в месте поражения появились признаки нарушения трофики тканей (например, трофические язвы), то уместно использовать такие наружные препараты, как Левомиколь или мазь Вишневского.
Консервативное лечение может успешно дополняться физиотерапией, но только после устранения острого воспалительного процесса. Как правило, пациентам рекомендуют использование магнитотерапии, гирудотерапии, диадинамических токов.
Если терапевтическим выбором пациента становится гомеопатия, то специалисты советуют до устранения признаков заболевания принимать трижды в день за полчаса до приема пищи такие препараты:
- на начальном этапе лечения «Гамамелис 3», «Эскулюс 3», «Арника 12»;
- при стабилизации состояния нужно продолжить лечение «Гамамелис 12», «Эскулюс 12», «Арника 30».
При выраженном венозном застое дополнительно можно принимать гомеопатическое средство «Пульсатилла 4».
Народное лечение поверхностного тромбофлебита
- Капустный компресс помогает снять воспаление и снизить местную температуру. Берут лист белокочанной капусты и слегка отбивают молоточком, немного смазывают подсолнечным маслом и прикладывают на пораженный участок на ночь, под повязку. Утром компресс снимают и вытирают кожу чистой влажной салфеткой.
- Лист коланхоэ заживляет и восстанавливает ткани, тонизирует сосуды, устраняет воспалительный процесс. Лист коланхоэ перемалывают через мясорубку, заливают таким же количеством хорошей водки, настаивают 1 неделю. Фильтруют и используют для натираний ног в месте поражения. Курс лечения – не меньше одного месяца.
- Компресс из папоротника, богатого эфирным маслом, останавливает развитие воспалительной реакции. Листья папоротника перемалывают и смешивают с таким же количеством простокваши. Массу наносят на салфетку и прикладывают к пораженному участку, прикрыв сверху пленкой и наложив повязку. Оставляют на ночь. Длительность лечения – 4 дня. При необходимости можно повторить, выдержав перерыв в 3 суток.
- Яблочный уксус укрепляет стенки сосудов и понижает сворачиваемость крови. Одну столовую ложку уксуса разводят в 200 мл воды и прибавляют 1 ст. ложку меда. Напиток выпивают по 100 мл до приема пищи с утра и вечером. Яблочный уксус с водой (50 мл уксуса на 200 мл воды) применяют для смазывания кожных покровов в месте поражения, до 5 раз в сутки.
Также может использоваться лечение травами:
- Готовят смесь на основе 20 г березовой коры, столько же дубовой коры, столько же семени конского каштана, 50 г хвоща полевого, 10 г листа малины, 30 г корневища ревеня, 30 г бессмертника. На 2 столовые ложки смеси берут ½ литра воды, варят 5 минут и остужают. Принимают по 200 мл трижды в сутки, на протяжении двух недель. При необходимости лечение повторяют, выдержав промежуток в 1 месяц.
- Принимают настойку конского каштана (можно приобрести готовую в аптеке, либо сделать самостоятельно). Берут кожицу конского каштана (50 г), заливают ½ литра водки и настаивают 14 суток. Готовую настойку употребляют по 35 капель (разводят в 50 мл воды) за полчаса до приема пищи трижды в день. Продолжают лечение на протяжении 20 дней. Далее можно сделать перерыв 1 неделю и снова вернуться к лечению.
- Готовят лекарство из репчатого белого лука с медом. Выдавливают луковый сок (1 стакан) и смешивают с 1 стаканом натурально меда. Смесь выдерживают трое суток при обычной температуре, далее помещают в холодильник на 10 суток. Принимают лекарство по 1 ст. л. за полчаса до приема пищи трижды в день. Длительность лечения – 1 месяц, с перерывом в одну неделю.
Оперативное лечение поверхностного тромбофлебита
Оперативное вмешательство – это наиболее эффективный способ вылечить тромбофлебит. Выбор типа операции проводится индивидуально: может быть выбран метод очистки сосуда от сгустка крови, либо радикальный метод по удалению отрезка вены.
Показаниями к назначению оперативного лечения являются:
- вероятность тромбоэмболии;
- продвижение сгустка по восходящему пути;
- локализация тромба в большой или малой подкожной вене;
- вероятность миграции тромба в глубокие сосуды;
- варикозное расширение вен.
Наряду с показаниями, существует также ряд противопоказаний к операции:
- старческий возраст;
- декомпенсация сердечной деятельности, тяжелые легочные патологии;
- период вынашивания ребенка;
- склонность к аллергии на средства, используемые в анестезии.
При тромбофлебите могут проводиться щадящие и радикальные операции: одни из них направлены на предупреждение осложнений и облегчение течения заболевания, а другие – на полное устранение проблемы.
- Операция тромбэктомии – это удаление тромба при помощи специального катетера, вводимого внутрь вены. Проводится под местной анестезией.
- Операция по перевязке большой подкожной вены (кросэктомия) – представляет собой перевязку и отсечение венозного сосуда, с использованием местной анестезии.
- Операция по удалению большой или малой подкожной вены при помощи специального металлического зонда называется методом Бебкокка и считается довольно травматичной. Иногда она может привести к воспалительным процессам и потере чувствительности в пораженной зоне.
- Операция по инверсионному стриппингу представляет собой удаление всей вены путем выворачивания её наружу. Применяется по отношению к венам, диаметр которых не превышает 10 мм.
- Метод интраоперационной стволовой катетерной склерооблитерации – это введение в пораженную вену специальной жидкости, которая разрушает и склеивает сосудистые стенки. Применяется для вен диаметром менее 8 мм.
Профилактика тромбофлебита
Любой человек должен внимательно относиться к своему здоровью, и особенно, если он входит в группу риска по развитию тромбофлебита. Специалисты флебологи разработали ряд рекомендаций, которые позволят ногам дольше оставаться здоровыми:
- вести активную жизнь, избегать гиподинамии;
- достаточно много проходить пешком и заниматься физкультурой;
- приветствуется плавание и езда на велосипеде;
- носить удобную обувь;
- следить за массой тела;
- правильно питаться, периодически пить поливитаминные препараты;
- вовремя лечить инфекционные и вирусные болезни.
Желательно избегать продолжительного сидения или стояния, не посещать парилку и сауну. Следует пить достаточное количество жидкости, так как обезвоживание способствует сгущению крови. Во время отдыха предпочтительнее придать ногам приподнятое положение.
Источники: http://www.syl.ru/article/201051/new_lechenie-tromboflebita-nijnih-konechnostey-prichinyi-diagnostika, http://www.krasotaimedicina.ru/diseases/zabolevanija_phlebology/thrombophlebitis, http://m.ilive.com.ua/health/poverhnostnyy-tromboflebit-nizhnih-konechnostey_109606i15949.html


