Тромбофлебит при нем можно загорать
Тромбофлебит и тромбоз
Все вопросы и ответы
Уважаемые пользователи Tiensmed.ru! Услуга медицинской консультации это удобный способ получить бесплатный ответ, на любой интересующий Вас вопрос из области медицины и здоровья в течение 24 часов. Конечно, услуга Медицинской Консультации не может заменить визита к врачу, а наши ответы носят только рекомендательный характер, однако, даже в таких условиях наш сервис будет исключительно полезным для Вас и Вашей семьи.
Консультация врача гинеколога, офтальмолога, дерматолога, эндокринолога, диетолога, терапевта, уролога, акушера, педиатра, онколога, ревматолога и невролога. Прошу заметить, что ответ является информативным, но не является инструкцией к действию. Назначать лечение может только Ваш лечащий врач на основании истории болезни.
Перед тем как задать свой вопрос, рекомендуем воспользоваться поиском Вопросов и Ответов — возможно, интересующий вопрос уже был задан, и на него уже ответили. Это поможет Вам сэкономить время и узнать много нового относительно интересующей вас проблемы.
Поиск вопросов и ответов
Недавние вопросы и вопросы ожидающие ответа:
можно ли загорать при тромбозе.
На внутренней стороне правой руки выше локтя появилось вытянутое по форме.
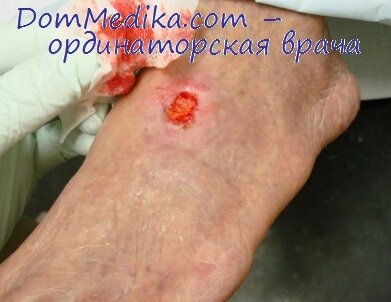
Лечение трофической язвы на ногах
Моему племяннику в 15 лет поставили диагноз — тромбофилия. Сейчас ему 24.
здравствуйте,моему любимому 20 лет,у него наследственный варикоз вен от.
Добрый день. Подскажите, пожалуйста, что может значить в общем анализе.
какой величины,какого объема может достигнуть тромбоэмболия легочной артерии?спасибо.
Подскажите мне,какие лекарства подходят для лечения.Мне 37 лет.Сначала.
Здравствуйте! Скажите пожалуйста,как долго лечится тромб глубоких вен,и.
Я избавился от артрита и тромбоза.По этому факту хочу сделать обследование.
1) парень-23 года, тромбофлебит. Ранее не наблюдался 2) вздутие вен нижних.
сыну поставлен диагноз алкогольная энцифалопатия находился в реанимации.
Добрый день ! Мне 44 года. При сдаче общего анализа крови обнаружил.
Здравствуйте, мне 30 лет, 2 месяц назад после операции по поводу веноктомии.
У отца удалена из-за гангрены левая нога./В 2005 году перенёс 2 серьёзных.
Мне 31 год. Работаю бухгалтером. Неожиданно утром появилась опухоль ниже.
Подскажите пожалуйста, при синдроме педжета шретера можно ли сделать операцию.
Подскажите пожалуйста! К какому врачу можно обратится с проблемой асцита.
У моей мамы диабет инсулинозависимый и атеросклероз 4 степени ей 66 лет.
Здраствуйте. Мне 32 года и я инвалид 1 группы. У меня онемела ступня и.
Загар при варикозе, в чем его опасность и можно ли принимать солнечные ванны при расширении вен
Варикоз – довольно неприятное заболевание, которое является не только косметическим дефектом, но и серьезной угрозой для здоровья.
Загар – это не только красиво, это, пожалуй, один из самых простых способов скрыть выступающие вены, сделать не такими заметными сосудистые звездочки, спрятать последствия операции, так думают многие женщины. Однако информации о вреде ультрафиолета на венозную систему сегодня более чем предостаточно.
Многих в этом случае интересует вопрос – можно ли загорать при варикозе и насколько это безопасно для здоровья?
Вред ультрафиолета при варикозе
 При расширении вен вредны не только солнечные лучи, но и другие термические нагрузки (сауна, горячие ванночки). Они уменьшают эластичность вен, делают сосуды слабыми, уязвимыми, дряблыми.
При расширении вен вредны не только солнечные лучи, но и другие термические нагрузки (сауна, горячие ванночки). Они уменьшают эластичность вен, делают сосуды слабыми, уязвимыми, дряблыми.
Долгое пребывание на солнце противопоказано при расширении вен. Ультрафиолет только провоцирует дальнейшее развитие и прогрессирование болезни.
Жаркие лучи, сильный перегрев, обезвоживание, все это способствует ухудшению процесса кровообращения, венозного оттока.
В результате имеется высокий риск развития воспалительного процесса в сосудах и образования тромбов. Под воздействием высоких температур в крови формируются сгустки, они могут попасть в головной мозг, сердце, спровоцировать инсульт либо инфаркт.
Долгое пребывание на солнце может привести к следующим осложнениям:
- развитие тромбофлебита;
- повышение болезненности ног;
- возникновение судорог;
- появление отеков;
- разрастание сосудистой сеточки;
- поражение новой области на теле;
- образование трофических язв на теле;
- воспаление стенки сосудов (флебит).
Вот почему нельзя загорать при варикозе, обосновывают это врачи. Но на самом деле находиться на солнце при данной патологии можно, но далеко не всем. И связано это с тем, что нарушение процесса кровообращения при расширении сосудов у каждого бывает разным. У одних отмечаются выпирающие венозные бугры, у других россыпь звездочек и сеточек, третьи постоянно испытывают тяжесть, боль, отеки, судороги, но при этом внешне патология не видна.
Есть у патологии и свои стадии. На начальной стадии у больных, как правило, отмечается только усталость, тяжесть и отечность в нижних конечностях. Внешние симптомы отсутствуют. Дальнейшие стадии характеризуются уже другими признаками. Поэтому загорать при варикозе ног можно только на начальной стадии болезни. Но делать это надо правильно и только после консультации врача.
Внимательно к солнцу надо относиться и тем, кто принимает медикаменты по назначению врача. Они способны повышать восприимчивость кожного покрова к ультрафиолету и увеличивать вероятность появления ожогов.
В запущенных стадиях лучше избегать прямых солнечных лучей, чтобы не спровоцировать развитие осложнений.
Правила нахождения на солнце
Для того чтобы понежиться на солнце без развития дальнейших осложнений, имея у себя такой недуг, необходимо соблюдать определенные правила.
- Солнечные процедуры принимаются строго до 11 дня и после 5 вечера. В обед лучше воздержаться от излучения.
- Обязательно надо использовать солнцезащитное средство с фактором не ниже 30. Оно поможет защитить сосуды от лучей, которые снижают их эластичность и прочность.
- Тепловые процедуры надо обязательно чередовать с купанием, делать обливания прохладной водой.
- Нельзя принимать солнечные процедуры в сидячем или полусидящем положении, только лежа. А лучше взять с собой валик или подушку и подкладывать под ступни, чтобы они всегда находились в приподнятом состоянии.
- Соблюдать питьевой режим, не допускать обезвоживания.
- Не употреблять спиртное.
- После пляжа дома надо принять контрастный душ и нанести специальный крем (Тромблесс, Лиотон, Троксевазин). Он повысит тонус вен и сведет к минимуму негативное воздействие лучей на кожу и капилляры. После нанесения крема желательно надеть специальное компрессионное белье (чулки, колготки).
- Если же после пляжа в нижних конечностях чувствуется боль, тяжесть, появляются сильные отеки, то дальше посещать пляж нельзя, дабы не усугубить ситуацию.
Перед началом летнего сезона лучше пройти курс приема внутрь венотоников (Детралекс, Венарус, Флебодия), их назначает врач флеболог. Они укрепляют стенки капилляров, тормозят прогрессирование патологии. Наружные укрепляющие средства (мази, крема, гели) также показаны при расширении вен. Используются 2-3 раза в день.
Солярий и его воздействие на сосуды
Многих, помимо естественных солнечных ванн, интересует другой вопрос – можно ли при варикозе ходить в солярий? Доказано, что любой ультрафиолет негативно сказывается на состоянии сосудов, снижая их тонус, эластичность, проницаемость. Поэтому врачи советуют отказаться от этой процедуры. А при запущенных формах патологии и вовсе запрещают посещать такие заведения.
 Отмечается, что после солярия увеличивается площадь поражения, сеточка разрастается еще больше.
Отмечается, что после солярия увеличивается площадь поражения, сеточка разрастается еще больше.
На фоне нового оттенка кожи внешне это заметно не будет, но после смывания загара начинают проявляться неприятные внешние признаки болезни, сосудистые сеточки будут разрастаться, площадь поражения значительно увеличиться.
Кроме этого, искусственные лучи в большом количестве способны нанести вред при расширении сосудов. Может развиться тромбофлебит, тромбоз, появиться отек, стойкий дерматит на коже.
Кроме того, солярий имеет ряд других минусов:
- способствует быстрому старению кожного покрова, сушит его;
- наносит вред волосяной части головы;
- оказывает негативное влияние на сетчатку глаза;
- утолщает роговой слой дермы, а это ведет к закупорке сальных каналов и дальнейшему появлению угрей.
Посещать солярий при расширении вен можно, но только на начальной стадии заболевания с обязательным использованием защитных средств. И то, лучше отдавать предпочтение горизонтальному типу. Это поможет снизить нагрузку на нижние конечности. Но если выбирать, как загорать – на пляже или под искусственным ультрафиолетом, то лучше оставлять свой выбор на первом варианте.
В естественных условиях конечностям всегда можно устроить прохладный душ, выбрать безопасное время для солнечных ванн и создавать постепенный ровный цвет кожи.
В каких случаях загорать не рекомендуется либо запрещено
Не рекомендуется злоупотреблять солнечными процедурами при наличии варикоза и сопутствующих патологий:
- анемия;
- туберкулез;
- атеросклероз;
- эпилепсия;
- гипертония;
- психические расстройства.
Запрещается находиться на пляже или принимать другие тепловые процедуры при остром воспалении вен, тромбозе.
Таким образом, можно сделать вывод, что загорать при варикозе разрешается, но только на начальной стадии его развития и после консультации врача, чтобы избежать появления осложнений.
Опытный флеболог даст рекомендации, как правильно подойти к решению вопроса о посещении пляжа, потому что прямое и долгое ультрафиолетовое излучение способствует нарушению работы кровеносной системы. Грамотный врач даст рекомендации по изменению образа жизни и сам определит роль ультрафиолета в предотвращении дальнейшего развития патологии. Ну а при посещении пляжа необходимо придерживаться определенных правил нахождения на нем.
Солнце – это природный витамин D, но находиться под его прямыми лучами надо в самое безопасное время, иначе, кроме ожогов, можно спровоцировать развитие серьезных осложнений при расширении вен, что негативным образом скажется на здоровье.
Острый глубокий тромбофлебит
Острый тромбофлебит глубоких вен. Флегмазия
Острый тромбофлебит глубоких вен чаще поражает нижние конечности. Если при остром поверхностном тромбофлебите ведущими признаками являются местные воспалительные явления, то при остром тромбофлебите глубоких вен ведущим симптомом является внезапно возникший отек конечности, который тем значительнее, чем выше (проксимальнее) уровень поражения (тромбоза).
В частности, при тромбозе подколенной вены отмечается отек в области лодыжек, при тромбозе бедренной вены — отек до коленного сустава, при тромбозе бедренной и подвздошной вен — отек всей нижней конечности, при тромбозе места слияния подвздошных и нижней полой вены или обеих общих подвздошных вен — отек обеих ног и брюшной стенки.
Существенным признаком острого тромбофлебита глубоких вен являются жалобы на постоянные боли в пораженной ноге, которые имеют распирающий характер и усиливаются при движении и в вертикальном положении. Отек нижней конечности особенно выражен при остром илеофеморальном тромбозе, который в тяжелых случаях первоначально протекает по типу белой флегмазии (phlegmasia alba dolens), а потом может развиться даже синяя флегмазия (phlegmasia coerulea dolens).
При белой флегмазии речь идет о тотальном флеботромбозе всех глубоких вен (голени, бедра, подвздошных) до общей подвздошной вены. Кожа белая, блестит, гладкая, даже восковидная, отек плотный, кожа остается неизмененной после нажатия на нее пальцем, а температура ее при пальпации повышенная. При синей флегмазии имеет место флеботромбоз глубоких и поверхностных вен от периферии до общей подвздошной вены с вторичным артериальным спазмом, особенно на уровне сосудов микроциркуляторного русла и развитием «венозной» гангрены кончиков пальцев стопы.
При синей флегмазии налицо картина тяжелого токсико-септического шока. Местно отмечается выраженный отек всей нижней конечности, кожа синюшняя, пятнистого вида, влажная, блестящая, местная температура снижена, на кончиках пальцев стоп могут быть признаки влажной гангрены.
Однако отек при остром тромбофлебите глубоких вен может отсутствовать, особенно когда речь идет о поражении глубоких вен голени. Физикальное и функциональное исследование в таких ситуациях вполне приемлемы.
Появление болей в области икроножных мышц или по ходу вен голени при тыльном сгибании стопы (симптом Хоманса), а также болевая реакция при пальпации или сдавлении икроножной мышцы рукой позволяют заподозрить острый тромбофлебит глубоких вен голени. Пальпация при острых тромботических процессах вен должна быть нежной, щадящей, поскольку тромбированные вены, особенно нижних конечностей, являются основной эмбологенной зоной, откуда тромбы могут оторваться (особенно в первую неделю от начала заболевания, когда тромб еще плохо фиксирован к интиме вены) и заноситься в малый круг кровообращения с развитием эмболии легочной артерии.
Оглавление темы «Диагностика хирургической сосудистой патологии»:
Острый глубокий тромбофлебит
Здравствуйте Елена Олеговна! Случайно нашла вашу страничку в Интернете и очень обрадовалась, что могу у специалиста получить ответы на волнующие меня вопросы, т.к. в нашем городе сосудистых хирургов и флебологов можно сосчитать по пальцам. Ситуация такова, что 27 апреля этого года на 37-ой неделе беременности я попала в стационар с диагнозом острый илеофеморальный тромбоз левой конечности. Была проведена терапия клексаном вплоть до родов 8 мая (кесарево сечение). После роддома сразу была отправлена в стационар для продолжения лечения и подбора дозы варфарина, выписана из стационара через месяц с диагнозом (выписка из эпикриза): острый глубокий тромбофлебит левой нижней конечности. Рекомендации: Детралекс по 2 таб. в день в течении 1,5 месяца, Варфарин с контролем МНО амбулаторно. Компрессионный трикотаж 2 класса. Результаты сканирования спустя 2 месяца после выписки из стационара:
Функция клапанов вен не оценена из-за риска эмболических осложнений во время проведения пробы Вальсальвы.
Нижняя полая вена: проходима, тромбы в просвете не выявлены, кровоток не изменен.
ЛЕВАЯ НИЖНЯЯ КОНЕЧНОСТЬ:
Общая подвздошная вена: субокклюзирующий тромбоз, остаточный диаметр около 1,5-2 мм. Головка тромба в устье общей подвздошной вены, УЗИ-признаков флотации головки тромба нет.
Внутренняя подвздошная вена: проходима, диаметр а режиме ПДК около 3-4 мм, кровоток не изменен.
Наружная подвздошная вена: субокклюзирующий тромбоз ствола вены на всем протяжении, остаточный диаметр около 2 мм.
Общая бедренная вена: пристеночный тромбоз, тромб средней эхогенности, остаточный диаметр в области впадения большой п/к-вены 4-5 мм, далее в стволе вены-4канала реканализации диаметром 1,5-2,5 мм
Поверхностная бедренная вена: субокклюзирующий тромбоз, тромб смешанной эхогенности, остаточный диаметр 1,5-2 мм
Глубокая бедренная вена: проходима, диаметр в режиме ЦДК 4 мм.
Подколенная вена: пристеночный тромбоз, тромб смешанной эхогенности, остаточный диаметр 3-3,5 мм
Медиальные суральные вены: пристеночный тромбоз, ост. диаметр около 1,5-2 мм
Берцовые вены (в области верхней трети голени): субокклюзирующий тромбоз одной изпарных малоберцовых вен, тромб смешанной эхогенности. Большеберцовые вены — не оптимальная визуализация.
Берцовые вены в области нижней трети голени: пристеночный тромбоз, ост. диаметр около 3 мм.
Поверхностные вены. Большая подкожная вена: Диаметр устья 8 мм, ствола на бедре 4,5-5 мм, на голени до 4-3 мм. Пристеночный тромбоз устья, ост.диаметр около 5 мм, тромб заканчивается на уровне остиального клапана, имеет среднюю эхогенность, флотации нет. В устье впадает проходимая п/к-вена диаметром 3-3,5 мм. Ствол большой п/к-вены на бедре и голени проходимы, тромбы в просвете не выявлены. Имеет проходимые венозные протоки. На границе нижней и средней трети голени визуализируется проходимая состоятельная перфорантная вена. Малая подкожная вена: не расширена, проходима, тромбы в просвете не выявлены.
ЗАКЛЮЧЕНИЕ: Субокклюзирующий тромбоз общей подвздошной вены, наружной подвздошной вены, поверзностноц бедренной вены, одной из парных малоберцовых вен в области верхней трети голени. Пристеночный тромбоз общей бедренной вены, подколенной вены, медиальных суральнвх вен, берцовых вен в области нижней трети голени, устья большой подкожной вены. Окклюзирующий тромбоз второй парной малоберцовой вены.
В связи с этим очень прошу ответить на мои вопросы:
1. Что такое субокклюзирующий и окклюзирующий тромбозы.
2. Какой класс компрессии эффективнее в моей ситуации 2 или 3.
3. Могут ли рассосаться тромбы на фоне приема Варфарина и ношения компрессионного трикотажа ежедневно. Если нет, то как исключить отрыв тромба и какока вероятность отрыва.
4. Целесообразна ли операция по установке кава-фильтра.
5. Какова вероятность рецидива при условии выполнения всех рекомендаций (Варфарин, трикотаж. Детралекс)
6. Можно ли в следующее лето загорать.
7. Примерно в течении трех недель особенно утром при просыпании болят лопатки (или примерно в этой области). Трудности в дыхании нет. Не связано ли это с тромбами?
8. В выписном эпикризе рекомендовано приниметь Омез 20 мг 1 раз в день в течении срока приема Варфарина. Зачем?
Прошу прощение за столь объемное письмо, просто хочется наиболее полно описать картину заболевания. Спасибо заранее за ответ, очень надеюсь, что мое письмо не останется без внимания.
Светлана, Петрозаводск, 41 год
1. Окклюзирующий тромбоз-означает что тромб занимает весь просвет сосуда, субокклюзирующий- частично тромбы рассасываются и просвет восстанавливается.
2. В Вашей ситуации, конечно, показан третий класс компрессии минимум на полгода, потом можно будет перейти на второй.
3. На фоне ношения трикотажа и приема варфарина тромб будет постепенно рассасываться, и дополнительно эти же моменты являются профилактикой отрыва тромба на данный момент. В Вашем случае и то и другое (варфарин в нормальной для Вас дозе (МНО 2-3) и трикотаж) нужно соблюдать минимум 6 месяцев. На сто процентов исключить отрыв тромба можно только соблюдением всех рекомендаций. Риск отрыва тромба не большой, так как флотации верхушки тромба по УЗИ нет.
4. Именно поэтому постановка кава-фильтра на данный момент не целесообразна.
5. Рецидив случиться может. Для полной подстраховки желательно сдать анализы на тромбофиллии — это предрасположенность к тромбозам на генетическом уровне.
6. Загорать можно, в баню и сауну ходить не желательно.
8. Принимать Омез нужно только если у Вас есть проблемы с желудком — язвы в первую очередь. Если нет — не нужно.
Связано это с тем, что варфарин разжижает кровь и может стать причиной кровотечений. Однако, если Вы действительно контролируете МНО — и оно у Вас не больше 3 — риск кровотечения минимальный. МНО нужно контролировать 2 раза в неделю, пока оно не достигнет нужного уровня (2-3), затем 2 раза в месяц на весь период приема.
У Вас не простой диагноз. Нужно серьезно ногами заниматься.
С уважением, Белянина Елена Олеговна.
Острый глубокий тромбофлебит левой голени
Диагноз предварительный: Острый глубокий тромбофлебит левой голени.
Диагноз клинический: Острый глубокий тромбофлебит левой голени.
Сопутствующие заболевания: Сахарный диабет. ИБС.
Жалобы больного: П ри поступлении в клинику:
боль и отек левой голени и стопы. Боль постоянная,
ноющая, усиливающаяся при движениях. Невозможность наступить на
На день курации:
отек левой голени, болезненность при пальпации
области левого голеностопного сустава. Может наступать на ногу.
Источники: http://www.tiensmed.ru/news/answers/tromboz-wkti/1, http://ovenax.ru/varikoz/mozhno-li-zagorat-pri-varikoze, http://heal-cardio.ru/2015/01/15/ostryj-glubokij-tromboflebit/




