Тромбоз бассейна при ишемическом инсульте
Типы ишемического инсульта (механизмы развития)
Характеристика типов ишемических инсультов
По патогенезу (механизму развития) различают типы ишемического инфаркта:
- атеротромботический ишемический инфаркт;
- кардиоэмболический ишемический инфаркт;
- гемодинамический ишемический инфаркт;
- лакунарный ишемический инфаркт;
- гемореалогический ишемический инфаркт.
На основе морфологической оценки при визуализации в большинстве случаев удаётся заподозрить механизм развития церебральной ишемии с возможным установлением его причины. Разделяя поражения по бассейнам необходимо учитывать, что передняя мозговая артерия (ПМА) и средняя мозговая артерия (СМА) относятся к каротидному бассейну, а задняя мозговая артерия (ЗМА), позвоночные артерии (ПА) и основная артерия (ОА) к вертебробазилярному бассейну (ВББ). При этом инсульты по атеротромботической и кардиоэмболическому типам объединяются в термин территориальных инсультов, так как поражения при них почти всегда соответствуют бассейну кровоснабжения конкретной артерии.
Атеротромботический инсульт
Атеротромботический ишемический инсульт возникает при тромбозе артерии, чаще всего вызванной развитием атеросклероза, сужением сосуда, что клинически проявляется на фоне полного покоя, чаще всего в утренние часы. В анализах повышен холестерин, высокий атерогенный индекc. У таких больных отмечается повышенная масса тела и гиподинамия. Морфологически на МРТ такой инсульт строго соответствует сосудистому бассейну.
Область поражения в бассейне передней мозговой артерии расположена в медиальном парасагиттальном участке лобной доли, затрагивая поясную извилину и медиальную часть теменной доли.
- Бассейн передней мозговой артерии

Рис.1 Гиподенсный участок в медиальном отделе левой лобной-теменной области на КТ (стрелки) — область ишемического инсульта в передней мозговой артерии. На МРТ так же отмечается участок повышенного МР-синала в медиальном отделе левой лобной доли (стрелки).

Рис.2 В медиальном отделе левой лобной и теменной доли имеется диффузная область поражения, без чётких границ, распространяющаяся на кору и белое вещество, имеющее повышенный МР-сигнал по Т2 и Flair, а так же пониженным МР-сигналом на Т1 — ишемический инсульт в бассейне левой передней мозговой артерии (стрелки).

Рис.3 Участок кистозно-глиозных изменений в медиальном отделе левой лобной доли и частично теменной доли — отдаленные последствия ишемического инсульта в бассейне левой передней мозговой артерии (белые стрелки) и расширение прилегающей области левого бокового желудочка ex-vacuo (чёрная стрелка).
Область поражения в бассейне средней мозговой артерии (статистически наиболее частая область поражения) расположена в передне-латеральном участке правой лобной доли, передне-медиально-участке правой височной доли и правой теменной доле. При этом бассейн СМА так же включает область базальных ядер и островковую долю («островок»). Может быть обширное поражение с перечнем всех указанных участков или изолированное поражение мозговых структур в одной из ветвей СМА (ветвь третьего порядка М3) . Не редко встречается инфаркт с поражением хвостатого ядра и чечевицеобразного ядра, обусловленный тромбозом таламо-перфорирующих артерий из системы СМА.
- Бассейн средней мозговой артерии

Рис.4 Имеется обширный ишемический инсульт в бассейне правой средней мозговой артерии в виде гиподенсной зоны, распространяющейся на лобную, височную доли, затылочную долю и область островка справа (1). На КТ в левой лобно-височно-теменно-затылочной области слева имеется обширный участок ишемического поражения, обладающий масс-эффектом, вероятно возникший на фоне тромбоза левой внутренней сонной артерии (2). Область ишемии в правой лобно-височной области, затрагивающий зона базальных ганглиев — гиподенсный участок, повторяющий контуры хвостатого и чечевицеобразного ядра справа (3).

Рис.5 В правой лобной и островковой доле имеется участок гиподенсной структуры, приводящий к отсутствию дифференцировки серого и белого вещества, сглаженности борозд и извилин, обладающий не резко выраженным масс-эффектом.

Рис.6 В левой лобно-височно-теменной и частично затылочной области слева определяется обширная зона поражения, распространяющаяся преимущественно в коре и прилегающем субкортикальном белом веществе, а так же в базальных ядрах слева — участок повышенного МР-сигнала по Т2 и Flair, пониженного по Т1.

Рис.7 Изолированный ишемический инсульт в базальных ядрах слева, приводящий к повышению МР-сигнала по Т2 и Flair в головке хвостатого ядра и чечевицеобразном ядре — результат тромбоза в таламо-перфорирующих артериях с поражением исключительно нервных клеток, кровоснабжающихся из этих артерий, при этом щадящий структуры внутренней и наружной капсулы, которые не имеют кровоснабжения в данной области.

Рис.8 В правой лобной доле имеется участок поражения, расположенный преимущественно в коре и субкортикальном белом веществе, повышенного МР-сигнала по Т2, Flair, пониженного по Т1.

Рис.9 На сагиттальном Flair отмечается область поражения в коре и субкортикальном белом веществе правой лобной доли. Так же отмечается повышенный МР-сигнал по Т2 и пониженный по T1 от указанной области поражения.
Терминальные ветви средней мозговой артерии часто поражаются при разных типах ишемии, но чаще на при атеротромбозе или гемодинамическом типе развития инфаркта, что обусловлено широким диаметром СМА, позволяющим проходить мелким тромбам или в силу длительного спазма при артериальной гипертонии.

Рис.10 В прецентральной извилине правой лобной доли имеется область поражения сосредоточенная преимущественно в коре, имеющая повышенный МР-сигнал по Flair, Т2 и DWI.
Область поражения в бассейне задней мозговой артерии находится в медиальном и базальном участке височной доли и в затылочной доле.
- Бассейн задней мозговой артерии

Рис.11 В левой височно-затылочной области имеется участок ишемического инфаркта, имеющий повышенный МР-сигнал по Т2 и Flair, пониженный по Т1 — в бассейне левой задней мозговой артерии.
Область поражения при инфаркте в ветвях позвоночных артерий сосредоточена в нижней полусфере мозжечка и продолговатом мозге, при инфаркте в ветвях основной артерии – в продолговатом мозге, мосте и верхней части гемисфер мозжечка, при полном тромбозе основной артерии возникает обширный инфаркт в мозжечке, стволе мозга и затылочных долях, всегда заканчивающийся летально в острую фазу.

Рис.12 В правой половине моста мозга имеется область треугольной формы, повышенного МР-сигнала по Т2, Flair и слабо пониженного по Т1, не пересекающая среднюю линию (стрелки).
- Тромбоз основной артерии

Рис.13 Имеется двустороннее поражение в затылочных долях с обеих сторон в виде гиподенсных участков в правой и левой затылочной долях, а так же в стволе мозга (стрелки). Отмечается отсутствие кровотока по позвоночным и основной артериям — выпадение МР-сигнала от проекции данных сосудов на МР-ангиографии (пунктирная стрелка).
- Ветви основной артерии (инфаркт в мосте)

Рис.14 Участок ишемического инсульта в правой половине моста мозга, повышенного МР-сигнала по Flair и Т2, а так же повышенного МР-сигнала по DWI (стрелки).

Рис.15 В сверхострую фазу ишемического инсульта имеется слабо различимый участок поражения в правой средней мозжечковой ножке (Sharpest phase), расширяющийся на мост мозга и приобретающий повышенную интенсивность МР-сиганала в острую фазу на Т2 и Flair (acute phase).
- Бассейн верхней мозжечковой артерии

Рис.16 Повышенный МР-сигнал по Т2 и Flair (стрелки) — зона ишемического инсульта в правой половине верхней части гемисферы мозжечка (в четырёхугольной дольке).
- Бассейн задней нижней мозжечковой артерии

Рис.17 Участок сниженной плотности на КТ сглаженности борозд и извилин — зона ишемического инсульта в правой половине нижней части гемисферы мозжечка (в полулунной дольке).

Рис.18 Повышенный МР-сигнал по Т2 и Flair, пониженного по Т1 — зона ишемического инсульта в правой половине левой половине нижней части гемисферы мозжечка (в полулунной дольке).
- Бассейн передней нижней мозжечковой артерии

Рис.19 Повышенный МР-сигнал по DWI, Т2 и Flair, пониженного по Т1 — зона ишемического инсульта в правой половине левой половине нижней части гемисферы мозжечка(в полулунной дольке) и частично миндалине мозжечка. После внутривенного контрастного усиления в подострой фазе отмечается накопление контрастного препарата в бороздах и белом веществе пораженного участка (Gd-enchanc).

Рис.20 Инсульт в продолговатом мозге — очаг треугольной формы в правой половине, повышенного МР-сигнала по DWI, Т2 и Flair, односторонне поражение. На КТ слабо дифференцируемая область гиподенсного участка — зона ишемического инсульта (белая стрелка) и гиперденсная тромбированная левая позвоночная артерия (чёрная стрелка).
- Бассейн передней и задней нижних мозжечковых артерий

Рис.21 Отмечается обширная зона ишемического поражения в бассейне задней нижней мозжечковой артерии с вовлечением всей полулунной дольки мозжечка, имеющий повышенный МР-сигнал по Т2, а так же на DWI с индексом диффузии b=0 (Т2-подобная серия), и ярко повышенный МР-сигнал по DWI с индексом b=1000 — демонстрирует истинное ограничение диффузии.

Рис.22 Ишемический инсульт в мозжечке с обширным поражением может приводить в подострой фазе к разбуханию ишемизированного участка мозга из-за фазогенного отёка и перекрывать полость IV желудочка (cytotoxic edema), вызывая окклюзию ликворотока (occlusio). На КТ может быть визуализирован гиперденсный тромб в основной артерии (белая стрелка).
Варианты при которых затрагиваются несколько сосудистых бассейнов обусловлены особенностями строения артериального виллизиева круга. При передней и задней трифуркации внутренней сонной артерии могут быть области поражения, распространяющиеся на территорию двух и трёх сосудистых бассейнов.
Кардиоэмболический инсульт
Кардиоэмболический ишемический инсульт возникает при окклюзии артерии эмболом, который чаще всего возникает на клапанах сердца при развитии воспаления, инфекции или повышенном свёртываемости крови. Может так же быть эмболия частицами атеросклеротической бляшки из сонной артерии и совсем редко воздушная или жировая эмболия. Морфологически различить инфаркт вызванный атеротромбозом или эмболией затруднительно. При кардиоэмболическом механизме гораздо чаще возникает геморрагический инфаркт, обусловленный лизисом тромба и относительно «быстрым» восстановлением кровотока в уже погибшей от ишемии нервной ткани. Клинически такой инсульт проявляется резким ухудшением и развитием очаговой неврологической симптоматики на фоне полного благополучия во время активной деятельности.
Гемодинамический инсульт
Гемодинамический ишемический инсульт – ишемический инсульт обусловленный изменением давления в сосудах и длительным сосудистым спазмом, что возникает при артериальной гипертонии, общей продолжительной гипотонии, гиповолемии (возможно, на фоне кровопотери) и наблюдается в областях с обедненным сосудистым компонентом, расположенных в участках смешанного кровоснабжения: в лобной доле, в височно-теменной области и полуовальном центре.

 Скачать протокол описания этого исследования
Скачать протокол описания этого исследования
- Инфаркт в субкортикальной пограничной зоне

Рис.23 Имеется область поражения в паравентрикулярном белом веществе и полуовальном центре справа, имеющая повышенный МР-сигнал по Т2 и Flair (стрелки) — ишемический инсульт.

Рис.24 В полуовальном центре справа и субкортикально определяется область облаковидной структуры, расположенная в полуовальном центре и субкортикально, имеющая повышенный МР-сигнал по Т2, Flair и DWI — зона ишемического инфаркта.
- Инфаркт в передней пограничной зоне

Рис.25 Имеется ишемический участок поражения в белом веществе и паравентрикулярно в лобной доле слева, имеющий повышеннвй МР-сигнал по Т2, Flair и пониженный по Т1 (стрелки).
- Инфаркт в задней пограничной зоне

Рис.26 В паравентрикулярном белом вещества и субкортикально в левой теменной доле имеется небольшой участок ишемического инсульта, имеющий повышенный МР-сигнал по Т2, Flair и DWI.

Рис.27 На КТ отмечаются участки отдаленных последствий ишемического инсульта в виде зон кистозно-глиозных изменений (стрелки), расположенные в субкортикальном белом веществе и ранее имевшейся коре в лобных долях и теменных долях — на границах смешанного кровообращения (пересечение бассейнов правой СМА и ЗМА).
Лакунарный инсульт
Лакунарный ишемический инсульт возникает почти в любом участке мозга, однако наиболее типичными местами являются: базальные ганглии, полуовальный центр и ствол мозга. Лакунарный инфаркт это очаг ишемии, размерами 1-1,5см в диаметре, возникающий чаще на фоне стресса или артериальной гипертензии.
- В перивентрикулярной области и полуовальном центре

Рис.28 В паравентрикулярном белом веществе слева имеется очаг ишемического инсульта, имеющий повышенный МР-сигнал по Т2 и Flair (лакунарный ишемический инсульт).
- В области базальных ганглиев

Рис.29 В базальных ядрах справа имеется мелкий очаг ишемического инсульта, имеющий повышенный МР-сигнал по DWI, Т2 и Flair (лакунарный ишемический инсульт).

Рис.30 В левой половине моста мозга имеется мелкий очаг ишемического инсульта, имеющий повышенный МР-сигнал по Т2 и Flair (лакунарный инсульт в стволе).

Рис.31 В левой мозжечковой миндалине имеется мелкий очаг ишемического инсульта, имеющий повышенный МР-сигнал по DWI, Т2 и Flair.
Последствие лакунарных инсультов (лакунарные кисты) – мелкие полости в мозговом веществе, возникающие после рассасывания погибшей нервной ткани из-за лакунарного ишемического инсульта, так же часто расположенные в зонах возникновения данного типа ишемии.

Рис.32 В паравентрикулярном белом веществе определяются лакунарные кисты, расположенные так же в базальных ядрах и полуовальном центре, имеющие вид локальных округлых пустот, окруженных ободком глиоза на фоне проявлений сосудистой энцефалопатии (множественных очагов и диффузных зон глиоза — повышенный МР-сигнал по Т2 и гиподенсной структуры на КТ).
Гемореалогический инсульт
Гемореалогический механизм развития ишемического инсульта обусловлен нарушениями в системе регуляции агрегатного состояния крови, чаще всего вызванными генетическими нарушениями и проявляющимися в детском возрасте.
Отраженный ишемический инсульт
Данный тип ишемического инсульта дискутабелен и не представлен в большинстве классификации, так как механизмы его развития по существу представляют осложнения ишемического инсульта, но тем не менее мы выделяем данный тип инсульта исходя из его упоминания в медицинской литературе и для создания представления о возможных осложнениях церебральной ишемии, которая приводит к опосредованным некротическим изменениям мозгового вещества отдаленно, без первичного повреждающего причинного фактора.

Рис.33 Осложнение ишемического инсульта (жёлтые стрелки на рис.3) в виде атрофии аксонов, входящих в состав лучистости мозолистого тела и развития глиоза по ходу данного пути в виде повышения МР-сигнала по Т2 и Flair (белые стрелки на рис.3), что может привести к участку атрофии в симметричной области противоположного полушария (белые стрелки на рис.3), что трактуется как отраженный ишемический инсульт.
Автор: врач-рентгенолог, к.м.н. Власов Евгений Александрович
Полная или частичная перепечатка данной статьи, разрешается при установке активной гиперссылки на первоисточник
Задняя мозговая артерия при атеросклерозе с тромбозом
Содержание
Патофизиология ишемического инсульта в бассейне задней мозговой артерии
Анатомически в 70% случаев обе задние мозговые артерии берут начало от бифуркации в верхней части основной артерии. В 22% случаев одна из задних мозговых артерий идёт от ипсилатеральной внутренней сонной артерии. В 8% случаев обе задние мозговые артерии происходят от одной и той же внутренней сонной.
Атеросклеротическая бляшка, образовавшаяся в верхней части основной артерии или в прекоммунальном сегменте задней мозговой артерии, может блокировать или сужать просвет одной или более мелких пенетрирующих ветвей ствола мозга. Эти артериальные ветви снабжают кровью:
- среднюю часть ножек мозга
- ипсилатеральные чёрную субстанцию
- красное ядро
- ядра глазодвигательного нерва
- ретикулярную формацию среднего мозга
- субталамические льюисовы тела
- перекрёст верхних ножек мозжечка
- задний продольный пучок
- медиальную петлю
Артерия Percheron, т. е. задняя таламо-субталамо-парамедианная артерия, — это единственная артерия, отходящая справа или слева от срединного прекоммунального (мезэнцефалического) сегмента задней мозговой артерии. На уровне субталамуса она разделяется и снабжает кровью с двух сторон нижний срединный и передний отделы таламуса и субталамуса.

Таламические таламо-геникулятные ветви, также берущие начало от прекоммунального сегмента задней мозговой артерии, снабжают кровью дорсальный, дорсомедиальный, передний и нижний отделы таламуса и медиальное коленчатое тело. К этим ветвям относятся срединные и боковые задние хориоидальные артерии.
Медиальная задняя артерия сосудистого сплетения снабжает кровью верхнюю дорсо-медиальную и дорсальную переднюю части таламуса и медиальное коленчатое тело, а также сосудистую основу III желудочка.
Латеральная задняя артерия сосудистого сплетения снабжает кровью сосудистое сплетение бокового желудочка. Обе задние артерии сосудистого сплетения посылают ветви, анастомозирующие с ветвями передней одноименной артерии. Но другие мелкие ветви прекоммунального сегмента задней мозговой артерии заканчиваются, не формируя анастомозов.
Атеросклеротические бляшки, образующиеся в задней мозговой артерии дистальнее (выше) слияния с задней соединительной артерией, могут приводить к клинически проявляющейся окклюзии мелких огибающих ветвей, идущих вокруг среднего мозга и огибающих боковую часть ножек мозга, медиальную петлю, покрышку среднего мозга, верхнее двухолмие, боковые коленчатые тела, заднелатеральные ядра таламуса, сосудистое сплетение и гиппокамп. В редких случаях при более дистальной локализации бляшки в задней мозговой артерии окклюзия может вызвать ишемию и инфаркт в нижнесрединной части височной доли, парагиппокамповой и гиппокамповой извилинах н затылочной доле, включая кору вдоль шпорной борозды и ассоциативные зрительные поля 18 и 19.
Синдромы поражения задней мозговой артерии:
Клинические проявления
Поражённые структуры мозга
Центральная территория бассейна
Клинические синдромы и симптомы ишемического инсульта в бассейне задней мозговой артерии
Локализация атероматозного поражения в задней мозговой артерии или в начале одной из её ветвей, а также степень сужения обычно определяют начало, тяжесть течения и характер клинического синдрома. Значительную, но менее важную роль играют и другие факторы, включая коллатеральный кровоток через заднюю соединительную артерию или кортикальные ветви и вязкость крови. Однако даже при наличии атеросклеротической бляшки в задней мозговой артерии механизмом, ответственным за развитие инсульта, обычно служит эмболическая окклюзия этой артерии или её ветвей.
Изменения задней мозговой артерии обусловливают появление синдромов, которые делятся на две группы:
- Синдромы поражения среднего мозга, субталамуса и таламуса, связанные с атеросклеротическим сужением, атеросклеротической или эмболической закупоркой проксимального прекоммунального сегмента задней мозговой артерии или начала её пенетрируюших ветвей
- Синдромы, поражения коры, вызванные атеросклеротическим сужением, атеротромботической или эмболической окклюзией посткоммунального сегмента задней мозговой артерии
Проксимальные прекоммунальные синдромы (центральная территория)
При окклюзии ствола задней мозговой артерии развивается инфаркт с одно- или двусторонним вовлечением субталамуса и медиального таламуса, а также поражением на одноименной стороне ножки мозга и среднего мозга с соответствующими клиническими симптомами. Очевидно, при нефункционирующем состоянии задней соединительной артерии (например, её атрезии являются также симптомы поражения периферической территории, кровоснабжаемой посткоммунальным сегментом задней мозговой артерии). Если полная окклюзия возникает не в начале задней мозговой артерии, то гемиплегия при инфаркте ножки мозга развивается редко. Синдромы частичного проксимального поражения позволяют думать об окклюзии среднемозговой таламо-перфоративной артерии, но не служит её подтверждением.
При синдроме верхнего поражения, характеризующемся вовлечением красного ядра и/или денто-рубро-таламического пути, отмечают грубую контралатеральную атаксию.
При синдроме нижнего поражения наблюдают паралич III черепного нерва и контралатеральную атаксию (синдром Клода) или паралич III черепного нерва в сочетании с контралатеральной гемиплегией (синдром Вебера).
При вовлечении в процесс субталамического льюисова тела возможно появление контралатерального гемибаллизма.
Окклюзия артерии Percheron вызывает парез взора вверх и гиперсомнию. Такому поражению часто сопутствуют абулия и состояние эйфории, способствующее возникновению абулии.
КТ и МРТ головного мозга позволяют обнаружить двусторонние очаги поражения, напоминающие по своим очертаниям бабочку, в субталамусе и средненижних отделах таламуса. Обширные очаги инфаркта в среднем мозге и субталамусе при двусторонней окклюзии ствола задней мозговой артерии обычно развиваются вторично при эмболиях. В таких случаях наблюдают глубокую кому, двустороннюю пирамидную симптоматику и «децеребрационную ригидность».
Атероматозная окклюзия пенетрирующих ветвей таламических и таламо-геникулятной группы в их начальных участках приводит к появлению таламических и таламо-капсулярных лакунарных синдромов. Наиболее известен таламический синдром Дежерина-Русси. Основными его проявлениями служат контралатеральное выпадение как поверхностной (болевой и температурной), так н глубокой (тактильной и проприоцептивной) чувствительности по гемитипу. Иногда страдают лишь болевая и температурная либо вибрационная и мышечно-суставная чувствительность. Чаще всего нарушения определяются в области лица, руки, кисти, туловища, ноги н стопы, реже — лишь в одной конечности. Нередко имеет место гиперпатия, а спустя несколько недель или месяцев в поражённых областях может развиться мучительная жгучая боль. Больные описывают её как сдавливающую, стягивающую, леденящую, режущую. Эта боль носит упорный, изнурительный характер, слабо поддаётся воздействию анальгетиков. Иногда эффективны антиконвульсанты.
При вовлечении в очаг поражения заднего бедра внутренней капсулы обнаруживаются гемипарез или гемиплегия в сочетании с расстройствами чувствительности по гемитипу. К числу других сопутствующих двигательных нарушений относятся гемибаллизм, хореоатетоз, интенционный тремор, дискоординация и позная установка кисти и руки, особенно во время ходьбы.
Посткоммунальные синдромы (периферическая или кортикальная территория)
Инфаркты в области подушки зрительного бугра могут возникать при закупорке задней таламической таламо-геникулятной пенетрирующей ветви посткоммунального отдела задней мозговой артерии. Сама по себе окклюзия периферического отдела задней мозговой артерии чаще всего приводит к развитию инфарктов кортикальной поверхности медиальной стороны височной и затылочной долей. Частым симптомом бывает контралатеральная гомонимная гемианопсия. Бели ассоциативные зрительные поля остаются интактными и в патологический процесс вовлекается лишь кора вблизи шпорной борозды, больной ощущает дефект зрения внезапно. Иногда выпадает лишь верхний квадрант поля зрения. Центральное зрение может оставаться сохранным, если кровоснабжение вершины затылочного полюса поддерживается из ветвей средней мозговой артерии.
При вовлечении медиальных отделов височной доли и гиппокампа могут появляться внезапные расстройства памяти, особенно при поражении доминантного полушария, но эти нарушения, как правило, исчезают, поскольку функции памяти осуществляются обоими полушариями мозга.
При поражении доминантного полушария с распространением инфаркта в латеральном направлении глубоко в белое вещество с вовлечением в патологический процесс валика мозолистого тела возможно развитие алексии без аграфии. Также могут наблюдаться зрительная агнозия на лица, предметы, математические символы и цвета, а также аносмия с парафазиями (амнестическая афазия), даже в отсутствие поражения мозолистого тела.
При окклюзии внутренней сонной артерии резкий стеноз или окклюзия задней мозговой артерии на той же стороне способны уменьшить кровоток в зоне смежного кровоснабжения задней и средней мозговых артерий. Часто это приводит к возникновению зрительной агнозии, зрительного игнорирования и неспособности пересчитать предметы, находящиеся в противоположной половине поля зрения. Иногда окклюзия задней мозговой артерии сопровождается педункулярным галлюцинозом (зрительные галлюцинации в виде ярко расцвеченных сцен н предметов), но точная локализация инфаркта в таких случаях остаётся не до конца ясной.
Двусторонние инфаркты в бассейне кровоснабжения дистального отдела задней мозговой артерии приводят к развитию корковой слепоты. Больной часто не отдаёт себе отчёта в имеющихся расстройствах зрения, а зрачок нормально реагирует на свет. Даже когда зрительный дефект бывает полностью одно- или двусторонним, могут сохраняться небольшие островки зрения; при этом больной обычно сообщает о неустойчивости зрения, впечатлении, будто образы объектов ему удаётся удерживать за счёт сохранности видения их отдельных частей. В редких случаях утрачивается только периферическое зрение, а центральное остаётся интактным; при этом пациент сообщает о наличии трубчатого зрения.
Оптическая атаксия (неспособность осуществлять зрительный контроль за движениями конечностей), окулярная атаксия (неспособность переводить взгляд на определённую точку поля зрения), неспособность к счёту объектов, изображённых на картинке, или составлению представления об изображении на картине, неспособность обходить встречающиеся на пути предметы характерны для двусторонних поражений ассоциативных зрительных путей. Подобное сочетание симптомов носит название синдрома Балинта. Обычно он наблюдается при двусторонних инфарктах, развивающихся, как полагают, на фоне снижения кровотока в бассейне дистального отдела задней мозговой артерии в зоне смежного кровоснабжения со средней мозговой артерией, что бывает при остановке сердца.
Наконец, окклюзия верхней части основной артерии, обусловленная, как правило, эмболией, может давать клиническую картину, включающую все или любой из симптомов поражения центральной или периферической территории кровоснабжения. Патогномоничными для неё являются внезапное начало заболевания и двусторонний характер симптоматики.
Диагностика и лабораторное обследование при ишемическом инсульте в бассейне задней мозговой артерии
Инфаркт в периферической территории бассейна задней мозговой артерии можно легко диагностировать с помощью магнитно-резонансной томографии (МРТ) и компьютерной томографии (КТ). Между тем данные КТ недостаточно надёжны при инфарктах в центральной зоне кровоснабжения задней мозговой артерии, особенно развивающихся вторично при окклюзирующем поражении пенетрирующих ветвей задней мозговой артерии. При магнитно-резонансной томографии (МРТ) головного мозга можно обнаружить инфаркты данной локализации диаметром более 0,5 см.
Ангиография остаётся единственным методом, убедительно демонстрирующим атеросклеротические изменения или эмболическое поражение задней мозговой артерии. Последняя из разновидностей современной спиральной компьютерной ангиографии (СКТ ангиография) с внутривенным контрастированием позволяет выявить окклюзирующее поражение мелких пенетрирующих ветвей задней мозговой артерии.
Ишемический инсульт в вертебро-базилярном бассейне
Такое заболевание, как ишемический инсульт головного мозга, является главной причиной инвалидности в наше время. Патология имеет высокую смертность, а у выживших больных вызывает тяжелые последствия цереброваскулярного типа. Существуют разные причины развития болезни.
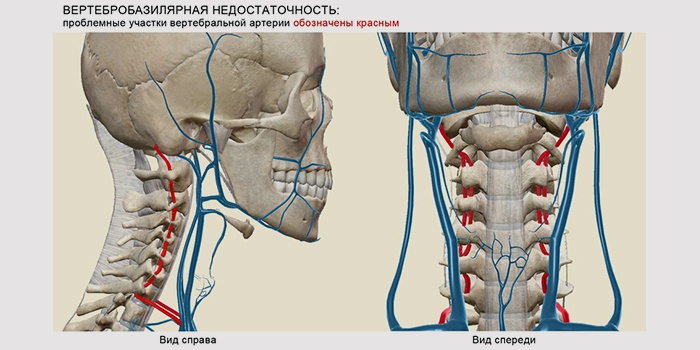
Что такое вертебро-базилярная недостаточность
Артерии позвоночника выходят из подключичных сосудов, расположенных в верхней части полости грудины и проходят сквозь отверстия поперечных отростков позвонков шеи. Дальше ветви идут сквозь черепную полость, где соединяются в одну базилярную артерию. Она локализируется в нижней части мозгового ствола и обеспечивает кровоснабжение мозжечка и затылочной области обоих полушарий. Вертебро-базилярный синдром – состояние, для которого характерно сокращение кровотока в позвоночных и базилярных сосудах.
Патология представляет собой обратимое нарушение мозговых функций, которое произошло в результате снижения кровоснабжения участка, питаемого основной артерией и позвоночными сосудами. Согласно МКБ 10 заболевание имеет название «синдром вертебро-базилярной недостаточности» и в зависимости от сопутствующих нарушений может иметь код П82 или Н81. Поскольку проявления ВБН могут быть разными, клиническая симптоматика схожа с другими болезнями, из-за сложности проведения диагностики патологии врач зачастую устанавливает диагноз без должной обоснованности.
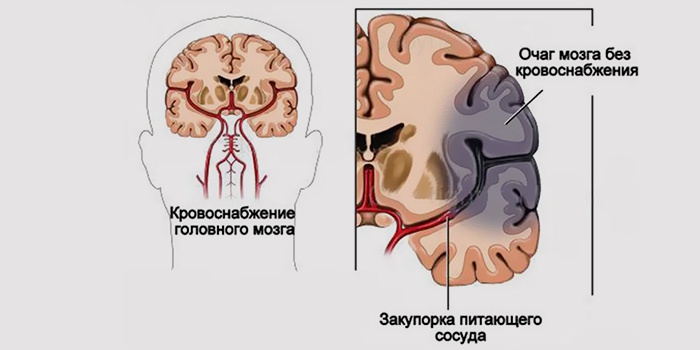
Причины ишемического инсульта
К числу факторов, способных вызвать ишемический инсульт в вертебро-базилярном бассейне, относятся:
- Эмболии разного происхождения в вертебрально-базилярной области либо сдавливание подключичной артерии.
- Аритмия, при которой в предсердиях или других отделах сердца происходит развитие тромбоза. В любой момент тромбы могут распасться на кусочки и вместе с кровью попасть сосудистую систему, вызвав закупорку артерий головного мозга.
- Атеросклероз. Заболевание характеризуется отложением в артериальных стенках фракций холестерина. Вследствие этого просвет сосуда сужается, что влечет снижение кровообращения в головном мозге. Кроме того, есть риск, что атеросклеротическая бляшка расколется, и вышедший из нее холестерин перекроет артерию в мозге.
- Наличие в сосудах нижних конечностей тромбов. Они могут разделяться на сегменты и вместе с кровотоком поступать в мозговые артерии. Вызывая затруднение в кровоснабжении органа, тромбы приводят к инсульту.
- Резкое снижение артериального давления или гипертонический криз.
- Пережатие артерий, снабжающих кровью мозг. Такое может произойти при операции на сонной артерии.
- Сильное сгущение крови, вызванное ростом кровяных клеток приводит к затруднению проходимости сосудов.
Признаки инфаркта мозга
Заболевание представляет собой острое нарушение мозгового кровоснабжения (ОНМК по ишемическому типу) с последующим развитием признаков неврологического недуга, которые сохраняются на время до суток. При транзиторных ишемических атаках пациент:
- временно теряет зрение;
- лишается чувствительности в какой-либо половине тела;
- ощущает скованность движений рук и/или ног.
Симптомы вертебро-базилярной недостаточности
Ишемический инсульт мозга с локализацией в вертебро-базилярном бассейне – это едва ли не самая распространенная причина инвалидности людей до 60 лет. Симптомы заболевания отличаются и зависят от локализации нарушения магистральных функций сосудов. Если кровообращение было нарушено в вертебро-базилярном бассейне, у больного развиваются следующие характерные симптомы:
- головокружение системного характера (пациент ощущает, будто все вокруг него рушится);
- хаотичное движение глазных яблок либо его ограничение (в тяжелых случаях происходит полная обездвиженность глаз, формируется косоглазие);
- ухудшение координации;
- тремор во время выполнения каких-либо действий (дрожание конечностей);
- паралич тела или отдельных его частей;
- нистагм глазных яблок;
- потеря телом чувствительности (как правило, возникает в одной половине – слева, справа, снизу или сверху);
- внезапная потеря сознания;
- неритмичность дыхания, существенные паузы между вдохами/выдохами.
Профилактика
Сердечно-сосудистая система человека постоянно испытывает нагрузки в результате стрессов, поэтому возрастает риск возникновения инсульта. С возрастом растет угроза тромбоза головных сосудов, поэтому важно проводить профилактику ишемического заболевания. Чтобы вертебро-базилярная недостаточность не развивалась, следует:
- отказаться от вредных привычек;
- при гипертензии (высоком давлении) обязательно принимать медикаментозные средства для нормализации АД;
- своевременно лечить атеросклеротический стеноз, держать уровень холестерина в норме;
- сбалансированно питаться, придерживаться диеты;
- контролировать хронические заболевания (сахарный диабет, почечную недостаточность, аритмию);
- часто гулять на улице, посещать профилактории и лечебные санатории;
- регулярно заниматься спортом (умеренно делать упражнения).
Лечение вертебро-базилярного синдрома
Терапия заболевания назначается после подтверждения врачом поставленного диагноза. Для лечения патологии применяются:
- антиагреганты, антикоагулянты;
- ноотропы;
- анальгетики;
- седативные средства;
- корректоры микроциркуляции крови;
- ангиопротекторы;
- гистаминомиметики.
Ишемическая болезнь мозга опасна тем, что приступы (инсульты) постепенно учащаются, а в результате может произойти обширное нарушение кровообращения органа. Это приводит к полной потере дееспособности. Чтобы ишемическое заболевание не приняло тяжелую степень, важно своевременно обратиться за помощью врача. При лечении вертебро-базилярного синдрома главные действия направлены на устранение проблемы с кровообращением. Основные препараты, которые могут быть назначены при ишемическом заболевании:
- ацетилсалициловая кислота;
- Пирацетам/Ноотропил;
- Клопидогрел или Агрегаль;
- Троксерутин/Троксевазин.
Народные методы лечения ишемического заболевания могут применяться исключительно в виде дополнительной меры. При изъязвлении атеросклеротической бляшки или стенозе сонной артерии врач назначает резекцию пораженной зоны с последующим наложением шунта. После операции проводят вторичную профилактику. Для терапии ВБС (вертебро-базилярного синдрома) также используют лечебную гимнастику и другие виды физиолечения.

Физиотерапия
Вертебро-базилярная недостаточность не излечивается одними лишь препаратами. Наряду с медикаментозным лечением синдрома применяются терапевтические процедуры:
- массаж затылочной области;
- магнитотерапия;
- мануальная терапия;
- лечебная гимнастика для устранения спазмов;
- укрепление позвоночного ствола, улучшение осанки;
- иглоукалывание;
- рефлексотерапия;
- гирудотерапия;
- использование шейного корсета.
Лечение ишемии головного мозга


Самыми тяжелыми поражениями при ишемическом инсульте, возникшем в ветебро-базилярном бассейне, являются травмы мозгового ствола, поскольку в нем расположены жизненно важные центры – дыхательный, терморегуляторный, другие. Нарушение кровоснабжения данного участка приводит к параличу дыхания, коллапсу и другим опасным для жизни последствиям. Ишемический инсульт в ветебро-базилярном бассейне лечится с помощью восстановления нарушенного мозгового кровообращения и устранения воспалительных очагов.
Инсульт головного мозга – заболевание, которое лечит невролог в условиях стационара. С терапевтической целью при ишемическом инсульте вертебро-базилярного бассейна используют медикаментозный метод. В период лечения применяются такие препараты:
- сосудорасширяющие для снятия спазмов (никотиновая кислота, Пентоксифиллин);
- ангиопротекторы, стимулирующие мозговое кровообращение, метаболизм (Нимодипин, Билобил);
- антиагреганты для предупреждения тромбоза (Аспирин, Дипиридамол);
- ноотропы для активизации мозговой деятельности (Пирацетам, Церебозин).
Медикаментозное лечение ишемического инсульта, который случился в вертебро-базилярном бассейне, длится на протяжении 2 лет. Кроме того, может применяться оперативный метод терапии заболевания. Хирургическое вмешательство при вертебро-базилярном синдроме показано при третьей степени ишемической болезни, если консервативное лечение не дало ожидаемого эффекта.
Согласно проводимым исследованиям, тяжелые последствия ишемического инсульта, произошедшего в вертеброзбазилярном бассейне случаются в двух случаях. Это происходит, если лечение не было начато своевременно или не дало результатов на поздних стадиях развития заболевания. При этом негативным исходом вертебро-базилярной недостаточности может быть:
- умственная отсталость;
- замкнутость;
- асоциальность;
- трудность в обучении;
- мигрени.
Первая помощь при инсульте
Если вы наблюдаете у человека симптомы ишемического инсульта, незамедлительно вызывайте скорую помощь. Максимально точно опишите диспетчеру симптоматику, чтобы по вызову приехала неврологическая бригада. Далее окажите больному первую помощь:
- Помогите человеку принять лежачее положение. При этом переверните его набок, под нижнюю челюсть подставьте любую широкую емкость на случай рвоты.
- Измерьте АД. При ишемическом инсульте, который случился в вертебро-базилярном бассейне, давление, как правило, повышенное (примерно 180/110).
- Дайте больному гипотензивное средство (Коринфар, Каптоприл, другие). При этом лучше положить 1 таблетку под язык – так средство подействует быстрее.
- Дайте человеку с предполагаемым ишемическим инсультом 2 таблетки мочегонного препарата. Это поможет снять отечность головного мозга.
- Чтобы улучшить обмен веществ головного мозга больного, дайте ему ноотроп, к примеру, Глицин.
- После приезда бригады скорой помощи в точности расскажите врачу, какие препараты и в какой дозировке вы дали больному с ишемическим инсультом.
Источники: http://rentgenogram.ru/wiki/art-ishemic_stroke_type-ru, http://www.minclinic.ru/cns_angio/zadnjaja_mozgovaja_arteria.html, http://vrachmedik.ru/176-ishemicheskii-insult-v-vertebro-bazilyarnom-basseine.html