Тромбоз базилярной артерии прогноз
Проявления и лечение тромбоза позвоночной артерии
 Позвоночные артерии (ПА) идут сквозь поперечные отверстия шести верхних цервикальных позвонковых сегментов, проникают в черепную полость сквозь большое затылочное отверстие, затем в дуральную оболочку и, располагаясь в подпаутинном пространстве. Первоначально они перемещаются по боковой стороне продолговатого мозга, потом на переднюю его часть и соединяются в базилярный артериальный сосуд около нижнего моста.
Позвоночные артерии (ПА) идут сквозь поперечные отверстия шести верхних цервикальных позвонковых сегментов, проникают в черепную полость сквозь большое затылочное отверстие, затем в дуральную оболочку и, располагаясь в подпаутинном пространстве. Первоначально они перемещаются по боковой стороне продолговатого мозга, потом на переднюю его часть и соединяются в базилярный артериальный сосуд около нижнего моста.
ПА ответвляются от подключичных сосудов.
От нее отходят разного калибра артериальные веточки. При аномальном формировании этих веточек либо базилярных артерий компенсаторным образом усиленно развивается система сонных артериососудов.
Передняя спинномозговая артерия ответвляется от внутреннего бока каждой ПА 2-мя тоненькими пучками и обеспечивает снабжение медианно-парамедианный участок продолговатого мозга. Формирует вазальное сплетение в пирамидальной зоне и в точке выхода нейрокорешков 12 нервного ствола. Задние спинномозговые артериососуды отходят от позвоночных в черепной полости сразу после проникновения твердой оболочки.
Ангиографическим методом определено существование анастомозных структур, соединяющих ПА с затылочными и межмшечными ветвями двух этих артериососудов.
Нарушение гемообращения в ПА зачастую развиваются у пожилых людей, в анамнезе у которых есть атеросклероз и ГБ.
Недостаточность поступления крови посредством ПА проявляется в преходящих расстройствах кровоснабжения (так называемые транзиторные кризы) и тромбоза (стенозирования, окклюзии), который обуславливает упорные стволовые дисфункции.
Клинические проявления
Облитерация тромботическим сгустком основной артерии выявляется у меньшинства пациентов. Симптоматические проявления несостоятельности позвоночной и базилярной артерий, которые развиваются в момент поворота головы, представлены головокружением, атактическим состоянием, нистагмом.
Окклюзия базилярной артерии происходит как результат резкого поворота головы в период оперативного вмешательства на позвоночном столбе. Часть ученых (Кларк и др.) считают, что такой поворот ведет к трансформации ПА, снижению гемотока в аппарате основной артерии и тромботического перекрытия в результате стаза.
Закупоривание ПА в некоторых вариантах комбинируется с расстройством гемообращения в задне-нижнем мозжечковом артериальном сосуде. Приступам острой облитерации ПА характерно выраженное болевое ощущение в затылочной зон, головокружением, тошнотой в сочетании со рвотой, профузным гипергидрозом и вазомоторными признаками, провоцируется поворотом головы в бок.
Патология образуется во внутрикраниальной ее части, параллельно этому в экстракраниальной части преимущественно отмечается стенозирование либо неполная окклюзия, либо сдавливание костными наростами. Когда имеются дефекты развития позвонковых артериальных сосудов (дилятация, перегибания), в патогенетическом механизме основная роль отводится рефлекторным воздействиям с атероматозно трансформированной артериальной стенки либо дисциркулирование при уменьшении АД по причине сниженного гемотока. Временная дисциркуляторная недостаточность в позвонковой системе представлена головокружением, тошнотой, потемнением в глазах, в некоторых вариантах двоением в глазах в сочетании со рвотой и нистагмом.
Заболевание преимущественно характеризуется медленным формированием патологии с несколькими ухудшениями и периодами регрессии дискомфорта, но обязательным прогрессом патпроцесса. Клиника и размещение очагов соответствуют месту повреждения, характеру патпроцесса и уровня обтурирования ПА:
- Для тромбоза ПА на уровне соединения в базилярную артерию свойственно внезапная манифестация. Часто отмечаются предвестники в виде пошатывания во время хождения, головокружения, кардиальной болезненноостью, общей слабости, подташниванием. Длительность патологии от начала до формирования коматозного состояния в пределах ряда часов – месяцев. Коматозное состояние оканчивается летально через полчаса-несколько часов.
В некоторых случаях отмечается вынужденная позиция головы. В случае двустороннего тромбоза преимущественно проявляется повреждение мозжечка, и образуется хроническая недостаточность церебрального гемообращения. Иногда отмечаются трофические нарушения слизистой.
- Клиника окклюзии возле вазального бульварного круга часто напоминает тромботическое поражение нижне-задней мозжечковой артерии. У пациентов остро, зачастую с предвестниками, формируется на стороне повреждения гемианестезия, атаксия, синдром Горнера, паретические явления в мягком небе и голосовой связке, нистагм. Спустя определенное время образуются трофические, сосудодвигательные и секреторные расстройства. Позже у пациентов наблюдаются проявления хронической церебро-вазальной недостаточности, диффузные повреждения ствола, вынужденная позиция головы, головокружение, рвота при смене позиции головы.
- При окклюзии у соединения с базилярной артерией формируется симптомокомплекс повреждения проксимальной зоны церебрального ствола. Происходят глазомоторные расстройства, периферический парез лицевого нервного пучка, повреждение тройничного нервного пучка. Характеризуется динамическим прогрессированием и заканчивается летальным исходом по причине расстройства функции дыхания и кардиальной деятельности. Отмечается падение АД, зачастую определяется лихорадка, профузный гипергидроз.
Кстати, вас также могут заинтересовать следующие БЕСПЛАТНЫЕ материалы:
- Бесплатные книги: «ТОП-7 вредных упражнений для утренней зарядки, которых вам следует избегать» | «6 правил эффективной и безопасной растяжки»
- Восстановление коленных и тазобедренных суставов при артрозе — бесплатная видеозапись вебинара, который проводил врач ЛФК и спортивной медицины — Александра Бонина
- Бесплатные уроки по лечению болей в пояснице от дипломированного врача ЛФК . Этот врач разработал уникальную систему восстановления всех отделов позвоночника и помог уже более 2000 клиентам с различными проблемами со спиной и шеей!
- Хотите узнать, как лечить защемление седалищного нерва? Тогда внимательно посмотрите видео по этой ссылке .
- 10 необходимых компонентов питания для здорового позвоночника — в этом отчете вы узнаете, каким должен быть ежедневный рацион, чтобы вы и ваш позвоночник всегда были в здоровом теле и духе. Очень полезная информация!
- У вас остеохондроз? Тогда рекомендуем изучить эффективные методы лечения поясничного , шейного и грудного остеохондроза без лекарств.
LiveInternetLiveInternet
—Поиск по дневнику
—Подписка по e-mail
—Постоянные читатели
—Статистика
Нарушение сознания, краткий обзор, часть 1. Внезапная потеря сознания.
Сознание есть ни что иное как результат слаженной работы когнитивных функций человеческого мозга, и рассматривать его мы будем отнюдь не с философских представлений, а исходя из представлений неврологических. Растекаться мыслью по тексту в объяснениях сути самого феномена сознания в этом посте не буду, для этого есть тонны специфической литературы. Сегодня нас интересует практическая составляющая, а именно — виды нарушения сознания, с освещением насущных для практикующего невролога вопросов «что?», «где?», «почему?» 1 .
Начнём с самого трудного. Внезапная потеря сознания. Ситуация, приводящая многих специалистов в состояние, если не ступора, то вполне обоснованной задумчивости. В подавляющем большинстве случаев добиться от пациента каких-либо анамнестических данных невозможно — он уже пребывает за гранью объективной реальности, и движется в неизвестном направлении, возможно — к скорой гибели. Кое-какую информацию можно почерпнуть от очевидцев утраты сознания, но всегда важно смотреть на это критически — люди часто начинают добавлять свои суждения о произошедшем, которые могут не соответствовать реальным событиям. Наряду с текущей информацией, анамнез заболевания/жизни не доступен специалисту, оказывающему помощь. В таких ситуациях жизнь и дальнейшая судьба пациента зависит напрямую от квалификации доктора. Держим в памяти основные причины внезапной утраты сознания:
- Синкопальные состояния (обмороки) как нейрогенной, так и иной природы (кардиогенной, например — одна из лидирующих причин подобного рода состояний).
- Внутримозговое и субарахноидальное кровоизлияния.
- Черепно-мозговая травма (часто «добавляет» симптоматики, если синкопальное состояние сопровождается ударом головой при падении)
- Эпилепсия
- Метаболические нарушения (наиболее часто — гипогликемическая кома, м.б. уремия и др.)
- Тромбоз базилярной артерии.
- Психогенное расстройство (психогенный припадок).
- Интоксикация экзогенного характера (очень редко приводит к острым нарушениям сознания, чаще развивается подостро).
Теперь по пунктам. Синкопальные состояния (обмороки) — наиболее частые варианты нарушения сознания. Кратковременное нарушение сознания приводит к падению ( у некоторых авторов встречается термин — острая постуральная недостаточность) и травматизации. Генез синкопальных состояний различен: м.б. вазовагальный обморок (острая сосудистая недостаточность), гипервентиляционный (сопровождается выраженной вегетативной симптоматикой), обморок, связанный с гиперчувствительностью каротидного синуса (тугой ворот одежды, галстук), никтурический (человек ночью встал сходить в туалет по малой нужде, и в туалете же упал, т.к. на фоне пониженного АД кровь устремилась в освободившийся объём в брюшной полости), гипогликемический (могут быть более длительными, вплоть до до коррекции гликемии), ортостатического генеза и по некоторым соматическим причинам (нарушения кардиологического плана, от функциональных до пороков). Практически всегда пациент ощущает наступление обморока (предобморочное состояние) в виде дурноты, потемнения в глазах, головокружения (несистемного характера). Все синкопальные состояния требуют тщательного обследования, особенно — впервые возникшие. Помним о том, что синкопальные состояния никогда не возникают во сне. Дифференциальная диагностика синкопальных состояний не столько трудна, сколько может быть достаточно долгой и затратной. В диагностике нам помогают простые тесты. Например, измерение АД в положении лёжа и стоя — снижение АД после перехода в положение стоя более чем на 30 мм рт.ст. трактуется как постуральная гипотензия. Можно использовать пробу Ашнера, Вальсальвы и другие, показывающие нарушение функционирования систем организма 2 .
Субарахноидальное кровоизлияние или любой геморрагический инсульт и связанная с ними потеря сознания сопровождаются минимум ригидностью затылочных мышц (не учитывая прочих неврологических знаков, картина которых будет зависеть напрямую от локализации и объёма очага) и кровью в ликворе (с путевой кровью дифференцировать можно посредством анализа ликвора после центрифугирования 3 ) наряду с соответствующими данными нейровизуализации. обусловлена симптоматика как раздражением менингеальных оболочек самой кровью, так и отёком/дислокацией мозговых структур вследствие сдавления их в замкнутой полости черепа. Прогноз при таких вещах всегда серьёзный, и зачастую требуется вмешательство нейрохирурга, которого следует вызвать даже если пациент впоследствии пришёл в сознание, «нормально» себя чувствует и рвётся домой.
При ЧМТ потеря сознания обусловлена бывает разными моментами (в т.ч. и внутричерепным кровоизлиянием), важен сам факт наличия признаков травмы, как повреждение кожного покрова различного характера, деформация костей черепа, кровотечение из наружных слуховых проходов с любой стороны (или с обеих сразу) и носовое кровотечение. Свидетелей травмы может и не быть, но косвенный признаки при нахождении пациента без сознания помогут в определении генеза. Принципиальным моментом является как можно более быстрая доставка пострадавшего в нейрохирургический стационар. Исключить полностью наркотические анальгетики, не давать пить воду (риск отёка мозга). Осложнения (кровоизлияние из повреждённых сосудов) можно заподозрить при углублении комы и развитию гемиплегии. Обозначен самый тяжёлый вариант. При лёгких травмах, закрытых — нейровизуализация (оптимальна компьютерная томография головного мозга — там и кости видно на предмет переломов, и кровь можно увидеть достаточно хорошо).
Эпилепсия. Мы привыкли к классическому описанию эпилептического припадка в литературе, но нужно учитывать тот факт, что сами судороги могут пройти незамеченными, припадок может быть вообще бессудорожным, прикус языка/губ может отсутствовать наряду с отсутствием непроизвольного мочеиспускания/дефекации (а непроизвольное мочеиспускание вообще может происходить по целому ряду причин). В некоторых случаях постприступный гемипарез вводит в заблуждение. Важно на ранних этапах провести диагностический поиск и впоследствии установить верный диагноз с соответствующей тактикой лечения припадков. На мысль об эпилептическом генезе нарушения сознания, помимо вышеперечисленных признаков, является постприступная (или, иначе, постиктальная) спутанность сознания, постприступная сонливость с последующим постепенным регрессом нарушения сознания, когда уже можно добиться от пациента более-менее внятного ответа на вопросы, нацеленные на сбор анамнестических данных в отношении эпилепсии.
Метаболические расстройства. Среди них лидирующую позицию в формировании обморочного состояния занимает гипогликемия у предрасположенных к этому лиц (сахарный диабет — погрешности в питании или передозировка инсулином, гипофункция коры надпочечников и т.п.), причём данное состояние при быстром развитии приводит к сопорозному или коматозному состоянию. При отсутствии анамнестических данных, что сплошь и рядом, угнетение сознания пациента можно пропустить, особенно, если оно возникает утром (в трактовке «да он спит ещё»). И время тут играет против нас практически всегда, чем дальше — тем меньше глюкозы у мозга остаётся, и тем больше вероятность шагнуть за грань необратимых изменений. Ведущим методом в диагностике тут является определение биохимических параметров крови пациента (для гипогликемии очень удобны портативные глюкометры с тест-полосками, позволяющие определить уровень глюкозы крови за минуту и быстро начать терапию).
Тромбоз базиллярной артерии. Она же — основная артерия (лат. а. basilaris ) — непарный сосуд, располагается в базилярной борозде моста. Основная артерия отдает ветви к мосту и мозжечку, продолжается двумя задними мозговыми артериями. Смотрим картинку, и проникаемся всей важностью этого короткого, но очень полезного сосуда мозга.
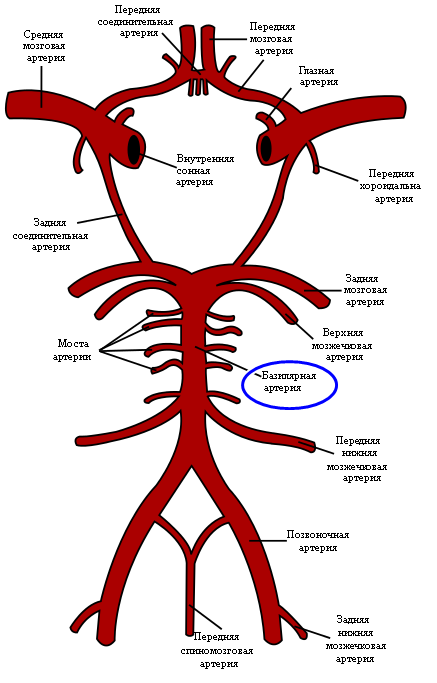
Тромбоз редко возникает без предшествующей симптоматики преимущественного поражения моста. В большинстве случаев полному тромбозу основной артерии предшествуют преходящие нарушения мозгового кровообращения в вертебрально-базилярной системе, и симптомы эти имеются на протяжении по меньшей мере суток до потери сознания. В число их входят речевые нарушения («смазанность речи»), диплопия (двоение окружающих предметов), атаксия, парестезии в конечностях. Сбор анамнеза на этапе до утраты сознания позволит провести ряд экстренных диагностических мероприятий (начать с ультразвуковой доплерографии, и далее по необходимости) и начать специфическую терапию (от внутривенных инфузий соответствующих доз гепарина до внутриартериальной тромболитической терапии).
Про психогенные припадки лучше поговорить в отдельном посте. Следует отметить, что подозрение на данный тип припадков не снимает с нас обязанности провести ряд диагностических мероприятий, и диагноз психогенного припадка должен основываться на комплексном анализе анамнеза и данных обследования — по сути о психогенном обмороке мы должны думать в последнюю очередь. Из типичных для этого моментов стоит отметить несколько, для лучшего ориентирования в текущей ситуации:
- Препятствие открыванию глаз усилием мышц лица и век в сочетании с содружественным отведением глаз верх, если их всё-таки удастся открыть (т.е. «закатывание» глаз)
- Отсутствие реакции на болевые раздражители при сохранности мигательного рефлекса (мигательный рефлекс является защитным рефлексом и поэтому может быть вызван множеством различных стимулов — светом, звуком, прикосновением к роговице или ресницам, постукиванием в области надпереносья, термическим и электрическим раздражением проводников и рецепторов краниальных и других периферических нервов)
- Некоторые несуразности в объективном состоянии пациента, «демонстрирующем» бессознательное состояние.
Экзогенные интоксикации, как правило, приводят к подострому развитию нарушения сознания, за исключением, пожалуй, сильнодействующих ядовитых веществ. Но часто мы не знаем наверняка, почему упал со скамейки в парке дедушка, находящийся в пятидесяти метрах перед нами. Это к примеру, и таких примеров жизнь нам показывает множество — впечатление острой утраты сознания при отсутствии достоверных анамнестических данных сплошь и рядом. И тем более мы должны задействовать максимально доступный арсенал имеющихся диагностических методов.
1 — 3 классических вопроса академика Вейна, отвечая на которые именно в этой последовательности, можно раскрыть саму суть происходящего патологического процесса в условиях диагностического поиска.
Тромбоз базилярной артерии: симптомы, лечение, причины, признаки
Тромбоз базилярной артерии/синдром верхушки базилярной артерии.
Причины тромбоза базилярной артерии
В качестве причин в порядке убывания частоты рассматриваются: эмболия сосудов сердца > местный тромбоз/атеросклероз > артерио-артериальные эмболии при «высоком» стенозе/диссекции позвоночной артерии. Редкими причинами тромбоза базилярной артерии являются васкулиты, менингиты, нейросифилис, аневризмы или интервенционные осложнения.
Симптомы и признаки тромбоза базилярной артерии
Клиника зависит от особенностей окклюзии (тромбоз проксимального, среднего или дистального сегмента базилярной артерии, протяженная окклюзия, наличие коллатерального кровообращения), пораженных анатомических структур и, наконец, от размера ишемических очагов.
Частыми симптомами являются:
- Нарушение сознания (прежде всего, при окклюзии дистального участка базилярной артерии вследствие ишемических очагов в среднем мозге и таламусе)
- Нарушение моторики глаз (например, двойные изображения)
- Дисфагия и дизартрия
- Выпадение функций других черепно-мозговых нервов
- Гемипарез при тетрапарезе (преимущественно при окклюзии проксимального и среднего участка базилярной артерии)
- Атаксия (вследствие инфарктов мозжечка)
- Дефекты в поле зрения.
Диагностика тромбоза базилярной артерии
- КТ головного мозга: гиперденсный дистальный участок базилярной артерии («положительный сосудистый симптом», в зависимости от длительности инфаркта — гиподенсные ареалы инфаркта в вертебробазилярном бассейне (ствол мозга, мозжечок)
- МРТ головного мозга: в течение первых часов изменения диффузии в вертебробазилярном бассейне, в динамике усиление сигнала в последовательностях T2/FLAIR
- КТ-/МР-ангиография: обрыв контраста в сосудистом стволе, дефекты контрастирования, бляшки
- Цифровая субтракционная ангиография: обрыв контраста в сосудистом стволе, иногда в коллатеральных сосудах; катетерная ангиография, как правило, для диагностики не требуется, но проводится в рамках интервенционного реканализирования.
Дифференциальная диагностика тромбоза базилярной артерии
К дифференциальным диагнозам базилярного тромбоза (для дальнейшей диагностики) относятся:
- Интоксикации (лабораторные данные)
- Гипогликемия (измерение сахара крови)
- Гиперкапния (газы крови)
- Энцефалит (исследование ликвора)
- Энцефалопатия Вернике (анамнез, определение уровня алкоголя, МРТ)
- Центральный понтинный миелиноз (электролиты, МРТ)
- Полирадикулит — синдром Гийена-Барре, синдром Миллера-Фишера (клиническое течение, МРТ головного мозга, электрофизиология)
- Энцефалит Бикерстафа (МРТ головного мозга)
- Неконвульсивный эпилептический статус (вЭГ)
- Тромбоз внутричерепных вен (D-димеры, MP -/КТ-ангиография вен)
- Кровоизлияние в области ствола головного мозга
- Базилярная мигрень (анамнез, диагностика исключения).
Осложнения тромбоза базилярной артерии
В принципе могут возникнуть все проблемы и осложнения церебральной ишемии.
Часто уже в начальной фазе имеются нарушения сознания, которые могут сочетаться с другими осложнениями (например, ослабленными защитными рефлексами и опасностью аспирации).
Лечение тромбоза базилярной артерии
- Системная лизисная терапия с применением rtPA 0,9 мг/кг массы тела
- Варианты интервенционной терапии до 9 часов поле начала симптомов (принцип «все или ничего»; внимание: действовать осторожно, если демаркированные инфаркты ствола мозга и кома присутствуют уже в течение нескольких часов — хороший функциональный результат после этого менее вероятен):
- внутриартериальный лизис,
- концепция мост-терапии: начало с системного лизиса плюс локальный внутриартериальный лизис,
- механическая реканализация — стент-ретривер, катетер Phenox, система Penumbra.
- Иногда временно антагонист GPIIb/IIIa при остаточном стенозе/тромбе.
Прогноз тромбоза базилярной артерии
Прогноз тромбоза базилярной артерии включает диапазон от незначительных неврологических дефицитов до тяжелых инвалидизаций (например, бодрствующей комы) и быстрого летального исхода. Прогноз и исход зависят, главным образом, от исходной клинической картины, длительности периода до начала терапии и процента реканализации, а также от наличия коллатералей.
Источники: http://vashaspina.ru/proyavleniya-i-lechenie-tromboza-pozvonochnoj-arterii/, http://www.liveinternet.ru/community/4751246/post218665205/, http://www.sweli.ru/zdorove/meditsina/nevrologiya/tromboz-bazilyarnoj-arterii-simptomy-lechenie-prichiny-priznaki.html

