Тромбоз эмболия инфаркт патологическая анатомия
Тромбоз эмболия инфаркт патологическая анатомия
электронный учебно-методический комплекс
Модуль 1. Общая патологическая анатомия животных
Тема 1.7. Нарушение кроволимфообращения
Все нарушения кровообращения делятся на общие и местные, но такое деление является условным, так как общее нарушение кровообращения влияет на кровообращение в отдельных органах и наоборот, нарушение кровообращения в каком-либо органе влияет на кровообращение во всем организме.
К практическому курсу относятся только местные расстройства, которые рассматриваются ниже.
Виды местного кровообращения: гиперемия, кровоизлияния, тромбоз и эмболия, инфаркты.
1.1. Острая и хроническая
застойная гиперемия
Гиперемией называют избыточное содержание крови в органе или ткани. Она может быть артериальной или венозной.
Венозная пассивная, застойная встречается значительно чаще, чем артериальная. Она часто распространяется на весь орган, а иногда захватывает целые области организма. В подавляющем большинстве случаев застойная гиперемия является следствием расстройства сердечной деятельности или заболевания легких. Наиболее характерный признак венозной гиперемии – расширение мелких и крупных вен и капилляров.
В норме под микроскопом диаметр капилляра равен диаметру одного эритроцита. В крупном кровеносном сосуде эритроцитарный столб занимает центральное место, а по переферии сосуда светлый плазматический слой. При гиперемии капилляры расширяются. и их диаметр становится равен 2-3 и больше эритроцитам. В крупных сосудах гиперемия проявляется расширением эритроцитарного столба и сужением плазмотического. Прилипание эритроцитов к интиме сосуда называется стазом. Кровеносный сосуд как бы нафарширован эритроцитами). При длительном стазе острая застойная гиперемия переходит в хроническую, проявляется выпотом жидкой части крови, а затем и форменных элементов за переделы сосудистой стенки. Ткани, окружающие сосуд, оказываются в состоянии отека, если эти явления происходят в печени, то развивается асцит. Если причина, вызвавшая гиперемию и отек устранена, то происходит рассасывание жидкости и возвращение органа или ткани к исходному состоянию. Если причина не устраняется, то в зоне отека происходит перерождение и некроз клеток и тканей, а в дальнейшем разрастается соединительная ткань, приводящая к уплотнению органа.
Макрокартина острой застойной гиперемии: компактный орган – несколько набухший, дрябловатый при венозной, плотноватый при артериальной гиперемии, окрашен в темно-вишневый цвет, на разрезе стекает кровь. Слизистые и серозные покровы: рисунок сосудов резко выражен, видны ранее невидимые сосуды, покровы несколько набухшие, кровеносные сосуды переполнены кровью.
Макрокартина хронической застойной гиперемии. Орган отечный в начальных фазах развития, покрасневший, с развитием процесса орган увеличивается в объеме равномерно или неравномерно (в зависимости от разроста соединительной ткани), плотной консистенции, отмечается чередование темно-красных и светло-серых участков, видны буроватые пятна гемосидерина.
Микрокартина острой и хронической гиперемии. В норме в кровеносном сосуде эритроцитарный столб расположен центрально, плазматический по периферии. Диаметр капилляра равен диаметру одно эритроцита. При острой застойной гиперемии происходит расширение эритроцитарного столба и сужение плазматического, прилипание эритроцитов к интиме сосудов обозначает стаз. Диаметр капилляров увеличивается до диаметра 2-3 и больше эритроцитов – они кажутся как бы нафаршированными эритроцитами.
Рис.67. Мускатная гиперемия печени.
При развитии хронической гиперемии сначала жидкая часть крови, а затем и форменные элементы выходят за пределы сосудистых стенок. Обмен веществ в тканях нарушается, развиваются дистрофические, некротические и воспалительные процессы, что ведет к разросту соединительно-тканных элементов замещающих погибшую паренхиму органа, утолщаются кровеносные сосуды. Видны буро – коричневые глыбки гемосидерина.
1.2. Кровотечение и кровоизлияние
При кровоизлияниях происходит выход эритроцитов или всех составных частей крови за пределы кровеносного сосуда и скопление ее в тканях или в каких-либо естественных полостях организма. Излияние крови наружу называется кровотечением. Принято различать три типа кровоизлияний:
- Кровоизлияние после разрыва стенки кровеносного сосуда (порезы, ушибы, уколы, огнестрельные ранения и т.п.).
- Кровоизлияния без заметных грубых нарушений целостности сосудистой стенки (отравления, инфекционные болезни, воспалительная реакция и др. причины). Диапедезные кровоизлияния.
- Кровоизлияние вследствие разъедания стенки сосуда (язвенный или воспалительный процесс, опухоль, туберкулезный, сапной и другие процессы).
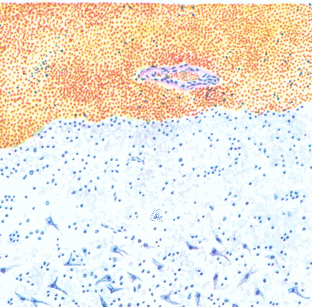
Макрокартина кровоизлияний. Кровоизлияния выглядят в виде точек (петехиальные кровоизлияния), пятен различной формы и величины (экхимозы), в виде полос, что преимущественно наблюдается на верхушках складок слизистых оболочек и суффузные, т.е. сплошные, которые чаще развиваться под оболочкой органа (в подслизистую, под мягкую. или твердую оболочку и др.). Точки, пятна, полосы, сплошные кровоизлияния темно-красного цвета, в старых случаях, если организм остался жить, в этих местах видны глыбки гемосидерина, которые со временем рассасываются.
Микрокартина. Под микроскопом видны свободно лежащие эритроциты свежие или гемолизированные, вышедшие за пределы кровеносных сосудов и капилляров.
Рис.68. Кровоизлияние в мозг.
Исход.Эритроциты гемолизируются, распадаются и на месте их, если не произошла смерть организма, местными ретикулярными клетками вырабатывается гемосидерин в виде ржаво-бурых глыбок, который с течением времени рассасывается.
1.3. Тромбоз, эмболия, инфаркт
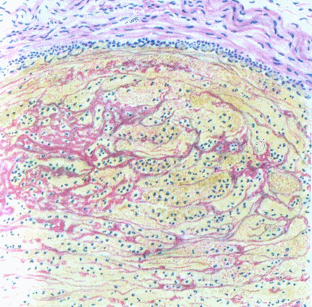
Тромбозом называют прижизненное свертывание крови в полостях сердца и сосудов. Образовавшийся при этом сверток называют тромбом. По отношению к просвету кровеносного сосуда тромбы делятся на пристеночные, продолженные и закупоривающие, по их строению и составу на гиалиновые, белые, красные и смешанные, к последним относятся и слоистые.
Условия возникновения тромбоза:
- Повреждение сосудистой стенки.
- Замедление тока крови.
- Изменение физико-химического состава крови (нарушение ее свертывающей системы).
Рис.69. Смешанный тромб.
Белые тромбы образуются при довольно быстром токе крови в крупных артериальных сосудах и, как правило, пристеночные. Красные при замедленном токе крови в венозных сосудах и, как правило, закупоривающие.
Эмболия – механическая закупорка кровеносных сосудов какими-либо частицами, занесенными током крови. Сама частица вызвавшая закупорку, называется эмболом. Эмболами могут быть клетки опухолей, оторвавшиеся тромбы, жировые частицы и т.д.
По внешнему виду тромбы могут быть красными (главная составная часть их состоит из эритроцитов), белыми (состоит из тромбоцитов, свернувшегося фибрина и лейкоцитов). Эти тромбы в чистом виде практически редко встречаются. Часто приходится иметь дело со смешанными тромбами. Головка этого тромба, как правило, прикреплена к сосудистой стенке и имеет слоистое строение. Отмечают чередование красных и белых участков, тромбы суховатые, ломкие. Часто могут служить источником для эмболии. В отличии от них-посмертные тромбы влажно-блестящие красные или лимонно-желтого цвета, эластичные, легко извлекаются из полости, в которой он залегает и повторяет ее форму.
- В эмболию с последующим инфарктом.
- Организация тромба (прорастание со стороны мышечной стенки сосуда соединительной ткани в тромб).
- Облитерация (заращение просвета сосуда).
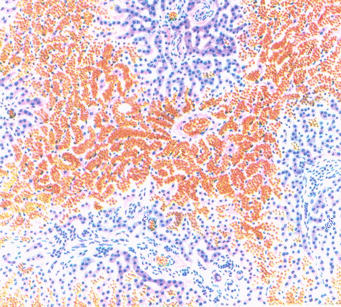
Инфарктом называется прижизненное омертвение участка органа или ткани в результате быстрой закупорки или спазма артерии, питающей данный участок. Причинами его бывают: тромбоз, эмболия, спазм сосудов и застойная гиперемия. Инфаркты чаще встречаются в тех органах, артерии которых имеют слабые анастамозы или потерявшие эластичность (артериосклероз, плазморрагия и др.). По макроскопическому виду инфаркты делятся на: анемические, геморрагические и смешанные. На разрезе они имеют характерную клиновидную или треугольную форму с основанием обращенным к поверхности, а вершиной – в глубь органа. (Повторяет строение разветвленного артериального сосуда). Окраска омертвевшей ткани будет различная. Анемический инфаркт возникает при полном прекращении притока артериальной крови и выдавливании ее в результате рефлекторного спазма сосудов. Застойные инфаркты бывают только геморрагическими. Геморрагический на фоне застойной гипермии. В кишечнике, головном мозге, сердце инфаркты на разрезе не имеют треугольной формы (так как строение сосудов иное, чем в селезенке и почках).
Рис.70. Инфаркт миокарда.
Исход инфаркта: если не произошла гибель организма в зоне инфаркта развивается реактивное воспаление и разрастается соединительная ткань, при поверхностных инфарктах капсула при организации западает, и орган принимает бугристый вид. Если инфаркт развился в глубине органа, то макроскопически в исходе процесса виден серо-белый или желтовато-белый соединительнотканный рубец. Своеобразный характер имеет исход инфаркта миокарда. Инфарцированный участок размягчается, и если участок проникает на значительную толщину сердечной стенки, то в этих местах может развиться аневризма сердечной стенки.
Стаз, тромбоз, эмболия. Ишемия. Инфаркт. Шок
Цель занятия: рассмотреть классификационные признаки основных типов нарушений реалогического состояния крови. Изучить морфогенез структурных изменений как в отдельных тканях и органах, так и в целом организме при стазе, тромбозе и эмболии.
Изучить этиологию, патоморфогенез и морфологические проявления ишемических повреждений органов и тканей. Разобрать этиологию, основные виды шока, морфологические изменения в «шоковых» органах.
В результате изучения темы студенты должны:
Знать:
— термины, используемые в изучаемом разделе патологии;
— непосредственные причины и механизмы, лежащие в основе развития стаза, тромбоза, эмболии, ишемии и шока.
— основные структурные изменения в тканях и органах, развивающиеся в результате перечисленных выше расстройств кровообращения;
— значение патологических изменений в тканях в их клинических проявлениях.
Уметь:
— диагностировать на макроскопическом и микроскопическом уровнях различные виды нарушений реологии крови, ишемических повреждений;
— проводить клинико-анатомические сопоставления при разборе перечисленных выше расстройств кровообращения;
Быть ознакомлены:
— с основными, в том числе и новыми, научными достижениями в изучении ультраструктурных, молекулярных изменений в тканях при развитии нарушений кровообращений.
Стаз(от лат. stasis – остановка) – остановка тока крови в сосудах микроциркуляторного русла, главным образом в капиллярах. Остановке тока крови обычно предшествует резкое его замедление, что обозначается как предстатическое состояние, или предстаз. Стаз – явление обратимое; состояние после разрешения стаза называется постстатическим.Необратимый стаз ведет к некробиозу и некрозу.
Сладж-феномен(от англ. sludge – тина) – прилипание друг к другу эритроцитов, лейкоцитов или тромбоцитов и нарастание вязкости плазмы с затруднением перфузии крови через сосуды микроциркуляторного русла. Сладж-феномен можно считать разновидностью стаза.
Тромбоз (от греч. thrombosis – свертывание) – прижизненное свертывание крови в просвете сосуда или в полостях сердца. Образующийся при этом сверток крови называют тромбом.
Факторы патогенеза тромбоза:
1) местные факторы: изменения сосудистой стенки, замедление и нарушение тока крови;
2) общие факторы: нарушение регуляции свертывающей и противосвертывающей систем жидкого состояния крови в сосудистом русле и изменение состава крови.
Тромбообразование складывается из четырех последовательных стадий:
1) агглютинация тромбоцитов
2) коагуляция фибриногена и образование фибрина
3) агглютинация эритроцитов
4) преципитация белков плазмы.
Отличительные признаки тромба от посмертного свёртка крови:
1) обычно плотно прикреплен к стенке сосуда;
2) поверхность гофрированная;
3) как правило, плотной консистенции;
В зависимости от строенияи внешнего вида,что определяется особенностями и темпами тромбообразования, различают следующие виды тромбов:
1) белый – состоит из тромбоцитов, фибрина и лейкоцитов;
2) красный – помимо тромбоцитов и фибрина, содержит большое число эритроцитов;
3) смешанный (слоистый) – содержатся элементы как белого, так и красного тромба;
4) гиалиновый – редко содержит фибрин, состоит из разрушенных эритроцитов, тромбоцитов и преципитирующих белков плазмы.
В смешанном тромбе различают головку (имеет строение белого тромба), тело (собственно смешанный тромб) и хвост (имеет строение красного тромба).
Эмболия(от греч. em-ballein – бросать внутрь) – циркуляция в крови (или лимфе) не встречающихся в нормальных условиях частиц и закупорка ими сосудов. Сами частицы называются эмболами.
В зависимости от природыэмболов, которые могут быть единичными или множественными, различают следующие виды эмболии:
1) тромбоэмболия – возникает при отрыве тромба или его части;
2) жировая – развивается при попадании в кровоток капель жира (обычно при травматическом размозжении подкожной клетчатки, костного мозга – при переломе или огнестрельном ранении длинных трубчатых костей);
3) воздушная – возникает при попадании в кровоток воздуха при ранении вен шеи, при зиянии вен внутренней поверхности матки после родов, при повреждении склерозированного легкого, при наложении пневмоторакса, при операциях на открытом сердце, при случайном введении воздуха в вену вместе с лекарственными веществами;
4) газовая – закупорка сосудов пузырьками газа, встречается у рабочих, занятых на кессонных работах, водолазов в случаях быстрого перехода от высокого атмосферного давления к нормальному, т.е. при быстрой декомпрессии;
5) тканевая (клеточная) – возможна при разрушении тканей в связи с травмой или патологическим процессом, ведущим к поступлению кусочков тканей (клеток) в кровь;
6) микробная – возникает в тех случаях, когда циркулирующие в крови микробы обтурируют просвет капилляров;
7) эмболия инородными телами – наблюдается при попадании в просвет крупных сосудов осколков снарядов и мин, пуль и других тел.
Малокровие (ишемия) – уменьшение кровенаполнения ткани, органа, части тела в результате недостаточного притока крови. Малокровие может быть общим и местным, острым и хроническим.
Общее малокровие, или анемия, является заболеванием кроветворной системы и характеризуется недостаточным содержанием эритроцитов и гемоглобина, следовательно, к расстройствам кровообращения анемия отношения не имеет (см. тему «Анемии и гемобластозы»).
При местном остром малокровии обычно возникают дистрофические и некробиотические изменения. При местном длительном (хроническом) малокровии развиваются атрофия паренхиматозных элементов и склероз стромы.
В зависимости от причин и условий возникновения различают следующие виды местного малокровия:
1) ангиоспастическое – при спазме артерии;
2) обтурационное – при закрытии просвета артерии тромбом или эмболом;
3) компрессионное – при сдавлении артерии опухолью, выпотом, жгутом, лигатурой;
4) перераспределительное – в случаях гиперемии после ишемии (например, малокровие головного мозга при извлечении жидкости из брюшной полости, куда устремляется большая часть крови).
Инфаркт(от лат. infarcire – начинять, набивать) – это сосудистый (ишемический) некроз, следствие и крайнее выражение ишемии. Инфаркт – самый частый вид некроза.
Форма инфаркта определяется ангиоархитектоникой и может быть:
1) треугольная – основание треугольника обращено к капсуле, а острие — к воротам органа (в селезенке, почках, легких, что определяется магистральным типом ветвления их артерий);
2) неправильная – такие инфаркты встречаются в сердце, мозге, кишечнике, т.е. в тех органах, где преобладает не магистральный, а рассыпной или смешанный тип ветвления артерий.
В зависимости от внешнего вида (в основном цвета) различают три вида инфаркта:
1) белый (ишемический) инфаркт – представляет собой участок бело-жёлтого цвета, хорошо отграниченный от окружающей ткани (возникает в участках с недостаточным коллатеральным кровообращением – часто встречается в селезенке, почках).
2) белый инфаркт с геморрагическим венчиком– участок бело-жёлтого цвета, окружённый зоной кровоизлияний (геморрагическим венчиком) – образуется в почках, миокарде.
3) красный (геморрагический) инфаркт – участок омертвения пропитанный кровью, он темно-красный и хорошо отграничен, встречается, как правило, в легких, редко – в кишечнике, селезенке, почках.
Шок(от франц. choc) – остро развивающийся патологический процесс, обусловленный действием сверхсильного раздражителя и характеризующийся нарушением деятельности ЦНС, обмена веществ и, главное, ауторегуляции микроциркуляторной системы, что ведёт к деструктивным изменениям органов и тканей.
Основные виды шока:
1) гиповолемический – в его основе лежит острое уменьшение объема циркулирующей крови (или жидкости);
2) кардиогенный – возникающий в результате быстрого падения сократительной функции миокарда и нарастания потока афферентной (преимущественно «гипоксической») импульсации;
3) септический (токсико-инфекционный) – вызывается эндотоксинами патогенной микрофлоры;
4) травматический – его пусковым механизмом является чрезмерная афферентная (преимущественно болевая) импульсация.
185.244.43.80 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
Тема занятия. РАССТРОЙСТВА КРОВООБРАЩЕНИЯ. ТРОМБОЗ. ЭМБОЛИЯ. ИНФАРКТ. ДИССЕМИНИРОВАННОЕ ВНУТРИСОСУДИСТОЕ СВЕРТЫВАНИЕ КРОВИ (ДВС-СИНДРОМ)
Мотивационная характеристика темы: знание темы необходимо для усвоения других тем общего курса (воспаление, регенерация, опухоли), а также для изучения патологической анатомии болезней, в особенности заболеваний сердечно-сосудистой системы.
Общая цель обучения: изучить причины, механизмы развития, функциональное значение и исходы различных видов тромбоза, эмболии, инфаркта, уметь различать по макроскопической и микроскопической картине клинико-морфологические формы некроза, а также диагностировать виды нарушений кровообращения (тромбоз, эмболия) по их морфологическим признакам.
Конкретные цели занятия:
1. Уметь дать определение тромбоза, назвать виды, причины и условия возникновения;
2. Уметь дать морфологическую характеристику тромба, отличить его от тромбоэмбола и посмертного свертка крови;
3. Уметь оценить значение тромбоза и его исходов для организма;
4. Уметь дать определение эмболии, знать ее виды;
5. Уметь оценить значение эмболии для организма, механизм смерти при тромбоэмболии легочной артерии;
6. Уметь дать определение инфаркта, знать его причины, стадии развития;
7. Уметь диагностировать виды инфаркта по макроскопической и микроскопической картине;
8. Уметь оценить значение инфаркта и его исходов;
9. Уметь дать определение ДВС-синдрома, назвать его причины, механизмы развития, стадии, последствия для организма.
Необходимый исходный уровень знаний: студент должен вспомнить из курса гистологии строение и функции клетки, из курса анатомии — особенности кровоснабжения различных органов, из курсов физиологии и биохимии — функции и механизмы регуляции деятельности сердечно-сосудистой системы, процесса свертывания крови, а из курса общей патологической анатомии — виды дистрофий.
Вопросы для самоподготовки (исходный уровень знаний):
1. Определение тромбоза;
2. Причины, местные и общие факторы, механизм, стадии тромбообразования;
3. Макро-, микроскопическая характеристика тромба, значение и исходы тромбоза;
4. Определение эмболии;
5. Виды эмболий, их значение в патологии;
6. Тромбоэмболия легочной артерии, ее причины, макроскопическая характеристика, механизм смерти при тромбоэмболии легочной артерии;
7. Определение инфаркта, его виды, макро-, микроскопическая характеристика, значение и исходы;
8. Определение ДВС-синдрома, механизмы развития, морфология, значение для организма, исходы.
Агглютинация (agglutinatio) — склеивание бактерий, эритроцитов и других клеточных элементов в кучки и оседание их при добавлении иммунной сыворотки.
Адгезия (adgesio) — склеивание.
Дилатационныи тромб (dilatare — расширять) — тромб в аневризмах. Коагуляция (coagulatio — свертывание) — свертывание крови. Марантический тромб — застойный тромб.
Метастазирование (meta — иначе, staseo — установлено) — перенос кровью эмболов, содержащих такие элементы, которые способны расти, развиваться на месте переноса.
Обтурирующий тромб (obturatus — затыкать) — тромб, закупоривающий просвет сосуда.
Парадоксальная эмболия — эмболия из вен большого круга кровообращения, минуя легкие, в артерии.
Преципитация (praecipitatio — осаждение) — осаждение, отделение осадка от жидкости.
Ретракция (retractio — сокращение, сморщивание) — сокращение, сморщивание кровяного сгустка.
Ретроградная эмболия — движение эмбола против тока крови. Сладжированная кровь (sladge — тина) — состояние крови, в основе которого лежит агрегация эритроцитов.
Тромбоз (thrombosis — свертывание) — прижизненное свертывание крови в просвете сосуда или полостях сердца.
Эмболия (em baliein — бросать внутрь) — циркуляция в крови или лимфе не встречающихся в нормальных условиях частиц и закупорка ими сосудов.
Содержание самостоятельной работы студентов
1. Изучить тромбоз и возможные его исходы на примере макропрепаратов: «Пристеночный тромб в аорте», «Тромбы в глубоких венах нижних конечностей», «Тромб в хронической аневризме сердца», «Шаровидный тромб в ушке предсердия» и микропрепарата: «Смешанный тромб в сосуде».
2. Изучить эмболию и ее разновидности на примере макропрепаратов «Тромбоэмболия легочной артерии», «Эмболический гнойный нефрит», «Метастазы рака желудка в печень» и микропрепаратов «Жировая эмболия сосудов легкого», «Эмболия раковыми клетками», «Бактериальная эмболия в печени».
3. Изучить разновидности инфарктов на примере макропрепаратов «Ишемический инфаркт селезенки», «Ишемический с геморрагическим венчиком инфаркт миокарда», «Геморрагический инфаркт легкого» и микропрепаратов «Анемический инфаркт селезенки», «Геморрагический инфаркт легкого».
Оснащение занятия, характеристика изучаемых препаратов Микропрепараты
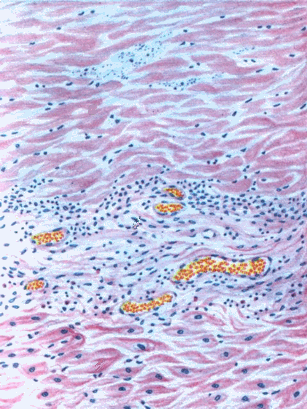
1. Жировая эмболия сосудов легкого (окраска суданом III) — большая часть капилляров легкого заполнена каплями жира. Жир окрашен суданом в желто-красный цвет. При обтурации более 2/3 капилляров жировыми эмболиями наступает смерть от асфиксии, что встречается при травматическом размозжении подкожной клетчатки, при переломе или огнестрельном ранении трубчатых костей с повреждением костного мозга, введении внутривенно масляных растворов.
2. Эмболия раковыми клетками (окраска гематоксилином и эозином) — под плеврой видны расширенные лимфатические капилляры, в их просвете находятся крупные, гиперхромные, базофильные, атипичные клетки, в которых на большом увеличении видны митозы.
3. Бактериальная эмболия в печени (окраска гематоксилином и эозином) — под малым увеличением найти в ткани печени округлые, базофильные образования. На большом увеличении в них удается обнаружить стенку кровеносного сосуда, весь просвет которого заполнен интенсивно красящейся гематоксилином массой — это колонии бактерий. Вокруг кокковых эмболов видны скопления лейкоцитов, полнокровие и наличие в альвеолах розоватой массы с лейкоцитами, т.е. признаки воспаления, формирование апостемы (гнойничка).
4. Анемический инфаркт в селезенке (окраска гематоксилином и эозином) — на препарате видна четкая граница между нормальной тканью селезенки и зоной инфаркта, которая представлена бесструктурной эозинофильной массой некроза, на периферии инфаркта скопления лейкоцитов и фибробластов.
5. Геморрагический инфаркт легкого (окраска гематоксилином и эозином) — в ткани легкого виден участок некроза: отсутствие ядер в септальных клетках и эпителии альвеол, некоторые альвеолярные перегородки разорваны.
6. Смешанный тромб в сосуде (окраска гематоксилином и эозином) — просвет вены полностью закрыт (обтурирован) смешанным тромбом. Он состоит из нитей фибрина, гемолизированных эритроцитов, лейкоцитов и тромбоцитов. Часть тромботических масс замещена соединительной тканью, которая врастает со стороны интимы. Видны щели, выстланные эндотелием, — канализация тромба.
1. Тромб в аорте (пристеночный). Интима аорты неровная, видны белесоватые бляшки, часть из них изъязвлена. Пристеночно располагаются серовато-красные массы, поверхность их гофрированная, неровная, тусклая. Массы плотно спаяны со стенкой сосуда. В тромбе различают головку, которая скреплена с интимой, тело и хвост, свободно лежащие в просвете аорты. Повреждение стенки сосуда является местной предпосылкой к образованию тромба. Гофрированная поверхность, плотное прикрепление его к стенке сосуда отличает тромб от посмертного свертка крови.
2. Тромб в варикозно расширенной вене нижней конечности. Вена неравномерно расширена, извитая. Просвет полностью закрыт (обтурирован) темно-красными суховатыми массами. Эти массы интимно спаяны со стенкой сосуда. В венах чаще образуются красные тромбы, так как ток крови в венах медленнее.
3. Тромбоэмболия легочной артерии. В легочном стволе видны червеобразные суховатые массы серо-красного цвета, они лежат свободно, не связаны с интимой сосуда. При тромбоэмболии основного ствола и крупных ветвей легочной артерии наступает внезапная смерть в связи с пульмонокоронарным рефлексом. Наиболее частым источником тромбоэмболии являются тромбы в венах нижних конечностей, клетчатки малого таза, геморроидального сплетения.
4. Пристеночный тромб в сердце. Стенка левого желудочка значительно утолщена, в области верхушки истончена, полость левого желудочка расширена за счет мешковидного выпячивания (аневризма). Аневризматическое выпячивание заполнено слоистыми тромботическими массами красновато-бурого цвета.
5. Эмболический гнойный нефрит. Почка умеренно увеличена в размере. В корковом и мозговом веществе видны мелкие множественные желтовато-серые очаги (очаги гнойного воспаления, апостемы). Некоторые из них окружены красноватой полоской. Эти изменения возникают при микробной эмболии как выражение генерализации гнойной инфекции при септикопиемии.
6. Метастазы рака в печень. В ткани печени видны округлые множественные участки опухолевой ткани с четкими границами. В основе метастазирования опухолей лежит тканевая (клеточная) эмболия.
7. Анемический инфаркт селезенки — в ткани селезенки виден очаг некроза треугольной формы, плотной консистенции. Основание инфаркта обращено к капсуле, область некроза выбухает под капсулой. Капсула в области инфаркта шероховатая, с фиброзными наложениями.
8. Ишемический с геморрагическим венчиком инфаркт миокарда. В области передней стенки левого желудочка сердца виден участок неправильной формы, западающий на разрезе, цвет участка желтоватый с темно-красной каймой вокруг.
9. Геморрагический инфаркт легкого. В ткани легкого инфаркт треугольной формы, основанием обращен к плевре. На плевре над областью инфаркта фибринозные наложения — плевра шероховатая. Основание инфаркта обращено к корню легкого, у вершины инфаркта виден сосуд, закрытый тромбом.
1. Вторая стадия образования тромба. В участке разрушенного эндотелия видны скопления тромбоцитов, агглютинация тромбоцитов и дегрануляция их, скопления фибрина.
Тромбоз — прижизненное свертывание крови в просвете сосуда или полости сердца. Образующийся при этом сгусток крови называется тромбом. В механизме тромбообразования участвуют как местные, так и общие факторы. Местные — изменение сосудистой стенки, замедление и нарушение тока крови, общие — нарушение взаимоотношений свертывающей и противосвертывающей систем в регуляции жидкого состояния крови, изменение качества крови.
В зависимости от строения и внешнего вида различают белые, красные, смешанные (слоистые) и гиалиновые тромбы. В смешанном тромбе количество составных элементов пропорционально их количеству в крови. При преобладании лейкоцитов образуется белый тромб, эритроцитов — красный. По отношению к просвету сосуда тромб может быть пристеночным или закупоривающим (обтурирующим). При росте тромба говорят о прогрессирующем тромбозе. Тромбообразование складывается из 4 стадий: 1) агглютинации тромбоцитов, 2) коагуляции фибриногена и 3) образования фибрина, 4) агглютинации эритроцитов и преципитации белков плазмы. Исходы тромбоза могут быть благоприятными и неблагоприятными, благоприятные — асептический аутолиз (в мелких сосудах), организация, канализация, васкуляризация и петрификация тромба, неблагоприятные — септическое (гнойное) расплавление, тромбоэмболии.
Эмболия — циркуляция в крови или лимфе не встречающихся в нормальных условиях частиц и закупорка ими сосудов. Эмболы могут двигаться по току крови (ортоградная эмболия), против тока крови (ретроградная), через дефекты в перегородках сердца — из большого круга кровообращения в малый круг (парадоксальная). В зависимости от вида эмбола различают эмболию жировую, воздушную, газовую, тканевую (клеточную), микробную, а также эмболию инородными телами. Тромбоэмболия — самый частый вид эмболии. Наибольшее клиническое значение имеет тромбоэмболия легочной артерии.
Инфаркт — очаг некроза, возникающий в результате прекращения кровоснабжения, т.е. ишемии. Непосредственными причинами инфаркта являются длительный спазм, тромбоз, эмболия артерий, а также функциональное перенапряжение органа в условиях недостаточного кровоснабжения. Развитие инфаркта складывается из двух последовательных стадий — ишемической (донекротической) и некротической. Различают три морфологических вида инфаркта: белый (ишемический), белый с геморрагическим венчиком и красный
(геморрагический). Инфаркты имеют треугольную или неправильную форму, что зависит от особенностей кровоснабжения органа. Исходы инфаркта: аутолитическое расплавление, организация, петрификация, образование кисты, гнойное расплавление (септические инфаркты).
Примечание: на педиатрическом факультете рассматриваются особенности тромбозов и эмболий у детей.
Источники: http://www.kgau.ru/distance/vet_03/patanatomia/01_07.html, http://studopedia.ru/6_119366_staz-tromboz-emboliya-ishemiya-infarkt-shok.html, http://medic.studio/patologicheskaya-anatomiya/tema-zanyatiya-rasstroystva-krovoobrascheniya-67590.html