Тромбоз глубоких вен и эмболии легочной артерий
Тромбоз глубоких вен и тромбоэмболия легочной артерии
Факторы, предрасполагающие к тромбообразованию
— травма, включая операцию;
— недостаточная двигательная активность;
— синдром низкого сердечного выброса (застойная миокардиальная недостаточность, инфаркт миокарда).
•. Повреждение венозной стенки:
— варикозное расширение вен;
— воздействие лекарственных препаратов при в/в введении.
— применение эстрогенов (оральные контрацептивы);
— дефицит эндогенных антикоагулянтов (антитромбин III, протеин С, протеин S);
— стрессовая реакция, связанная с хирургическим вмешательством.
Клиника массивной тромбоэмболии легочной артерии
— появление болей за грудиной;
— одышка, иногда удушье;
— цианоз верхней половины туловища;
•. Легочно плевральный синдром:
— боль в задненижних отделах грудной клетки;
— кашель с кровянистой мокротой.
•. Абдоминальный синдром (редко):
— рвота (растяжение купола печени с раздражением диафрагмального нерва).
Инструментальные методы исследования при тромбоэмболии легочной артерии
•. ЭКГ (перегрузка правых отделов сердца, признаки ишемии миокарда).
— гипертрофия правого желудочка (ПЖ);
— пролабирование МЖП в сторону ЛЖ;
— визуализация тромбов в легочной артерии и правом сердце.
•. Перфузионное сканирование с помощью радиоактивных препаратов (выявление и оценка степени нарушения легочной перфузии — отсутствие или значительное уменьшение накопления радиофармпрепарата в легких).
— обеднение легочного рисунка;
— высокое стояние диафрагмы;
— треугольные пневм онические тени;
— расширение корня легкого;
— выбухание легочной артерии.
•. Комплексное ангиографическое исследование (зондирование правых отделов сердца, ангиопульмонография, ретроградная илеокаваграфия) — «золотой стандарт» диагностики ТЭЛА, если больной не находится в критическом состоянии.
•. объем и характер эмболического повреждения легочного артериального русла;
•. степень гемодинамических расстройств малого круга кровообращения;
Ангиографическая симптоматика ТЭЛА:
•. дефекты наполнения легочной артерии;
•. при наличии открытого овального окна — одновременное контрастирование и левых отделов сердца.
Осложнения при ангиопульмонографии:
•. аллергическая реакция на введение контраста (профилактика — применение антигистаминных препаратов, преднизолона, СаCl2);
•. нарушения ритма сердца (профилактическое и лечебное применение антиаритмических препаратов);
•. выраженные расстройства гемодинамики вплоть до асистолии в связи с дополнительным резким повышением давления в ЛА при болюсном введении контраста (готовность к проведению реанимационных мероприятий в полном объеме).
Лечение тромбоэмболии легочной артерии
При развитии ТЭЛА в послеоперационном периоде (до 10—14 го дня) проводить лечение прямыми антикоагулянтами: гепарин — начальная доза 5000 ME в/в болюсно с последующей в/в инфузией из рассчета 1000 МЕ/ч с дальнейшим индивидуальным подбором дозы. Контроль адекватности гепаринотерапии — АЧТВ, ПТВ, ТВ. Эти показатели должны быть на 15—20% выше нормальных значений.
Длительность гепаринотерапии — 3—10 суток с последующим переходом на непрямые антикоагулянты.
Лечение ТЭЛА, развившейся вне связи с операцией:
•. оперативное вмешательство — тромбэктомия из ЛА (при неэффективности тром болитической терапии или при массивной ТЭЛА). Тромбэктомии осуществляют в условиях ИК или в условиях временной окклюзии полых вен (операция отчаяния).
Для тромболитической терапии используют препараты:
•. стрептокиназы (целиаза, стрептаза, кабикиназа) — вводят в дозе 350—500 тыс. ЕД в течение 15 мин в/в струйно. Затем в виде непрерывной инфузии по 100 000 ЕД/ч в течение 24—72 ч;
•. урокиназы (урокиназа, укидан) — вводят болюсно в течение 10—15 мин из расчета 450 ЕД/кг, затем в виде непрерывной инфузии в той же дозе в течение 8—24 ч.
Симптомы тромбоэмболии легочных артерий

Профилактика послеоперационных венозных тромбоэмболических осложнений
Риск развития тромбоза глубоких вен после различных хирургических вмешательств
(в порядке уменьшения частоты)

Факторы риска тромбоза глубоких вен голени и тромбоэмболии легочной артерии
•. ТЭЛА, тромбоз глубоких вен (ТГВ) в анамнезе.
•. Характер и длительность операции.
•. Возраст старше 40 лет.
Степени риска послеоперационных венозных тромбоэмболических осложнений
(по C. Samama и M. Samama, 1999, в модификации)

Частота венозных тромбоэмболических осложнений у различных групп больных
(по E. Salzman и J. Hirsh, 1982)

* Илиокавальный и подколеннобедренный сегменты.
В числе общих мер, которые также могут сыграть профилактическую роль, следует упомянуть: обеспечение адекватной гидратации, использование нормоволемической гемодилюции (оптимальная величина Ht перед началом вмешательства — 27—29%), применение максимально щадящей техники оперативного вмешательства, лечение дыхательной и циркуляторной недостаточности.
Фармакологические средства, используемые с целью профилактики ТГВ, представлены низкомолекулярными декстранами (Реополиглюкин, реомакродекс), дезагрегантами (в основном аспирин), обычным нефракционированным гепарином (НФГ) и низкомолекулярными гепаринами (НМГ), а также непрямыми антикоагулянтами.
Определенное значение имеет метод анестезиологического пособия. Имея в виду послеоперационные тромбоэмболические осложнения, предпочтительнее использование регионарной (спинальной или эпидуральной) анестезии. Так, у пациентов с остеосинтезом бедра ее применение в 4 раза снижает опасность развития ТГВ по сравнению с комбинированным эндотрахеальным наркозом.
Сокращение длительности постельного режима после различных хирургических вмешательств — один из действенных способов предотвращения венозного застоя. С этих позиций анестезиологическое обеспечение операций и характер самого вмешательства должны предусматривать возможность активизации пациента уже спустя несколько часов после его завершения. У этой категории пациентов может быть целесообразно применение эластической компрессии нижних конечностей.
Способы профилактики венозных тромбоэмболических осложнений

* Указанные мероприятия следует проводить у всех без исключения пациентов.
У всех больных с умеренным риском необходимо профилактическое применение прямых антикоагулянтов.
Традиционным является п/к введение низких доз (5000 ЕД 2—3 раза в день) обычного НФГ. В настоящее время в международной клинической практике предпочтение отдается НМГ, т.к. многочисленные исследования показали, что они оказывают хорошее профилактическое действие, применять их удобнее, а число геморрагических осложнений ниже. При умеренном риске широко используют малые дозы НМГ: 20 мг (0,2 мл) Клексана (эноксапарин натрия) 1 раз в сутки под кожу живота, либо 2500 ME Фрагмина (дальтепарин натрия) 1 раз в сутки, либо 0,3 мл Фраксипарина (надропарин кальция) 1 раз в сутки. Введение НМГ начинают до операции и продолжают в течение 7—10 дней до полной мобилизации больного. Ингибирующая активность в отношении Ха фактора Клексана продолжается в течение 24 ч после однократной инъекции, у Фрагмина и Фраксипарина — 17 ч. Альтернативной рекомендацией у больных умеренного риска может быть перемежающаяся пневматическая компрессия, которую нужно начинать на операционном столе и продолжать постоянно до исчезновения необходимости постельного режима.
Сочетание фармакологической профилактики и эластической компрессии еще больше снижает частоту венозного тромбоза у больных в этой группе риска.
Эта комбинация особенно целесообразна у пациентов с варикозным расширением вен нижних конечностей.
Всем больным с высоким риском в обязательном порядке должна проводиться профилактика. При этом дозировку антикоагулянтов следует увеличить. Рекомендуемые дозы НФГ — не менее 5000 3 раза в сутки или дозы, подобранные под контролем АЧТВ, причем этот показатель должен повышаться в 1,5—2 раза. Бесконтрольное увеличение доз НФГ существенно увеличивает частоту геморрагических осложнений.
Дозы НМГ также требуют увеличения. Клексан вводят по 40 мг (0,4 мл) 1 раз в сутки, Фрагмин — по 5000 ME 2 раза в сутки, Фраксипарин — 0,4 мл первые 3 дня, затем по 0,6 м л в сутки (при массе тела пациента более 70 кг) под кожу живота. При этом контроля АЧТВ не требуется.
Профилактическое назначение антикоагулянтов у этой категории больных следует сочетать с механическими мерами ускорения венозного кровотока в нижних конечностях (например, перемежающейся пневмокомпрессией).
Профилактику следует начинать до операции во всех группах риска, т.к. примерно в половине случаев ТГВ начинает формироваться уже на операционном столе. Первая доза НФГ должна быть введена за 2 ч до начала хирургического вмешательства. НМГ больным из группы умеренного риска также вводят за 2 ч до операции. При высоком риске развития тромбоза (например, у ортопедических больных) НМГ в более высокой дозе вводят за 12 ч до операции.
В ургентной хирургии, а также в случаях опасности значительного интраоперационного кровотечения гепаринотерапия может быть начата после завершения хирургического вмешательства, но не позже чем через 12 ч. В этом случае необходимо применять более высокие дозы НМГ.
Во время операции в таких случаях целесообразно использование средств ускорения венозного кровотока. Применяются также низкомолекулярные декстраны, однако убедительных литературных данных, подтверждающих их эффективность для профилактики послеоперационных тромбозов, не имеется.
Сочетание спинальной или эпидуральной анестезии с профилактическим назначением НМГ является, видимо, одним из наиболее эффективных способов предотвращения послеоперационных тромбоэмболических осложнений.
Вместе с тем оно несет в себе определенную опасность развития эпидуральной гематомы. Вот почему в таких случаях необходимо соблюдать определенные правила:
•. спинальная или эпидуральная пункция возможна только через 10—12 ч после начальной профилактической дозы НМГ;
•. необходимо удалить, если возможно, эпидуральный катетер перед началом введения антикоагулянтов;
•. если катетер остается на месте, его удаляют через 10—12 ч после последней дозы НМГ и за 2 ч до следующей;
•. следует отложить применение антикоагулянтов при травматичной спинальной/эпидуральной пункции;
•. необходимо соблюдать осторожность при применении нестероидных противовоспалительных средств на фоне использования НМГ и регионарной анестезии (рекомендации FDA США).
Профилактически антикоагулянты после операции должны назначаться в течение не менее 7—10 дней, их введение необходимо вплоть до полной мобилизации пациента. В ряде случаев (после остеосинтеза и ортопедических вмешательств) риск развития тромбозов сохраняется до 35 дней. Профилактическое введение НФГ и НМГ отменяют без назначения непрямых антикоагулянтов.
Необходимость длительной (в течение нескольких месяцев) фармакологической профилактики может потребовать использования непрямых антикоагулянтов (варфарин, синкумар или фенилин). Их применение в ближайшем послеоперационном периоде не оправдано из-за недостаточной эффективности фиксированных малых доз и высокой частоты геморрагических осложнений при лечебной дозировке (международное нормализованное отношение (МНО) 2—2,5)1. В то же время подобный режим антикоагулянтной профилактики вполне осуществим в отдаленном послеоперационном периоде. Доказана клиническая эффективность продолжительного применения (до 30—35 дней) эноксапарина при артропластике тазобедренного сустава. Использование малых доз аспирина в качестве дезагреганта является эффективной мерой предотвращения артериального ретромбоза. В отношении ТГВ профилактический эффект его также зарегистрирован, однако он существенно уступает таковому при использовании антикоагулянтов и даже — эластической компрессии.
Больные с высоким риском кровотечений как вследствие нарушений свертывания крови, так и из за специфических хирургических процедур должны получать механические методы профилактики.
1 МНО = протромбиновое время больного/протромбиновое время нормальной плазмы. Величина MHO прямо пропорциональна степени антикоагуляции (Панченко Е.П., Добровольский А.Г. Тромбозы в кардиологии. М., 1999).
Лечение развившихся тромбозов глубоких вен
ТГВ, развившийся в послеоперационном периоде в от сутствие профилактики либо несмотря на ее проведение, угрожает жизни пациентов массивной ТЭЛА. Эта опасность реальна при тромбах флотирующего характера в подколеннобедренном и в еще большей степени илиокавальном сегментах (так называемый эмболоопасный тромбоз). С другой стороны, протяженное поражение венозных магистралей в значительном проценте случаев чревато формированием тяжелой посттромбофлебитической болезни. Аналогичная ситуация складывается при необходимости проведения общехирургического вмешательства на фоне острого ТГВ.
Поэтому при возникновении клинических признаков ТГВ следует применить объективные диагностические методы: ультразвуковое ангиосканирование и/или флебографию. Подтверждение диагноза ТГВ диктует необходимость принятия эффективных мер для:
•. прекращения прогрессирования тромбоза и его нарастания в проксимальном направлении;
Первая задача решается путем назначения лечебных доз антикоагулянтов. Их использование начинают с болюсного в/в введения НФГ (5000 ЕД) с последующим подбором дозы по данным лабораторных анализов (АЧТВ). Важно, чтобы терапевтический уровень достигался в пределах первых 24 ч. АЧТВ должно быть увеличено в 1,5—2,5 раза по сравнению с нормой. Оптимально использование п/к введения НМГ в подобранной по массе тела пациента дозе. Лечение непрямыми антикоагулянтами целесообразно начинать через 5—7 дней гепаринотерапии. В обычных условиях лечение гепарином должно быть прекращено, когда MHO больного находится в пределах терапевтических границ (т.е. от 2 до 3), по крайней мере, 2 дня. Лечение оральными антикоагулянтами должно продолжаться не менее 3 месяцев с контролем МНО каждые 10—14 дней у больных с первым эпизодом венозного тромбоза и отсутствием сохраняющихся факторов риска. Больных с повторным эпизодом венозного тромбоза надо лечить гепарином в том же терапевтическом режиме, как и больных с первым эпизодом ТГВ, однако оптимальная продолжительность лечения оральными антикоагулянтами должна быть не менее 6 месяцев.
Подобранные дозы гепарина следует использовать в качестве лечения при особых клинических состояниях, таких как тромбоз, развившийся во время беременности, когда лечение оральными антикоагулянтами противопоказано. Женщины, у которых во время беременности развилась тромбоэмболия, должны получать терапевтические дозы гепарина (применение НМГ представляется предпочтительным). Гепаринотерапия должна продолжаться в течение всей беременности независимо от того, находится пациентка в стационаре или дома. Преимуществом НМГ является возможность их амбулаторного применения. Антикоагулянтную терапию обычно продлевают на 4—6 недель после родов, хотя оптимальная длительность этого лечения еще не установлена. НМГ во время беременности следует назначать после тщательного взвешивания соотношения риск/польза. Проведение тромболитической терапии ТГВ практически невозможно из-за крайне высокой опасности геморрагических осложнений в ближайшем послеоперационном периоде. Подобный риск может быть оправдан лишь в случаях угрожающей жизни больного массивной ТЭЛА.
В специализированных ангиохирургических отделениях может быть выполнена тромбэктомия в случаях сегментарного тромбоза бедренных, подвздошных и нижней полой вен. Радикальный характер вмешательства на магистральных венах может устранить опасность массивной ТЭЛА и улучшить отдаленный прогноз венозного тромбоза.
Вместе с тем тяжесть состояния больных, обусловленная характером и объемом первичного хирургического вмешательства и сопутствующими заболеваниями, позволяет прибегать к этой процедуре в весьма ограниченном числе случаев.
При наличии эмболоопасного тромбоза в пред- или послеоперационном периоде, также необходимости выполнения оперативного вмешательства на фоне ТГВ показана парциальная окклюзия НПВ (имплантация кава фильтра или пликация НПВ).
Венозная тромбоэмболия: тромбоз глубоких вен (ТГВ) и тромбоэмболия легочной артерии (ТЭЛА)
Венозная тромбоэмболия (ВТЭ) включает в себя два разных состояния: тромбоз глубоких вен (ТГВ) и его потенциально опасное для жизни острое осложнение – тромбоэмболия легочной артерии (ТЭЛА). 8
Тромбоз глубоких вен
Тромбоз глубоких вен возникает как результат формирования сгустка крови (тромба) в глубоких венах, обычно, венах ног или таза. Сгусток крови частично или полностью блокирует ток крови по вене. Это увеличивает риск формирования новых сгустков и может приводить к развитию серьезных осложнений, таких как тромбоэмболия легочной артерии или посттромботический синдром (ПТС). 4,9 Примерно у одной трети пациентов с симптоматическим тромбозом глубоких вен также развивается тромбоэмболия легочной артерии. 10
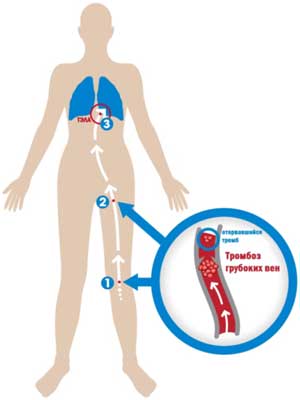
Тромбоэмболия легочной артерии возникает в том случае, если сгусток крови или его часть отрывается от участка формирования и попадает в одно из легких, где он может заблокировать ток крови. Это серьезное прогрессирующее состояние. Тромбоэмболия легочной артерии возникает внезапно, часто без какого-либо предупреждения, и может привести к смерти в 40% случаев в течение трех месяцев. 11 Она считается основной причиной предотвратимой госпитальной смерти. 12 У выживших пациентов может развиться необратимое повреждение пораженного легкого и других жизненно важных органов по причине отсутствия циркуляции обогащенной кислородом крови. 13 Кроме того, тромбоэмболия легочной артерии может приводить к таким осложнениям, как хроническая тромбоэмболическая легочная гипертензия (ХТЛГ). 14
Каковы симптомы?
Бoльшая часть людей с тромбозом глубоких вен не испытывают каких-либо симптомов. Если симптомы и возникают, обычно это происходит только в одной ноге. У людей с тромбозом глубоких вен могут наблюдаться отечность, боль и болезненность, выступающие вены и повышенная температура кожи. 15 Люди с тромбоэмболией легочной артерии могут испытывать острую нехватку воздуха, боль в груди, повышенное потоотделение и учащенное сердцебиение. 15, 16
Каковы факторы риска?
Несмотря на то, что сгусток венозной крови может сформироваться практически у любого человека, существует несколько факторов и условий, которые могут повысить риск возникновения тромбоза глубоких вен и тромбоэмболии легочной артерии, в частности: 4,16–18
- пожилой возраст,

- длительная неподвижность,
- инсульт или паралич,
- ВТЭ в анамнезе,
- рак и соответствующее лечение,
- масштабная хирургическая операция,
- травма,
- ожирение,
- сердечная недостаточность,
- беременность,
- хроническая венозная недостаточность.
Отдаленные осложнения венозной тромбоэмболии
Многие пациенты полностью восстанавливаются после тромбоза глубоких вен и тромбоэмболии легочной артерии, однако у данных состояний существует несколько отдаленных осложнений, которые могут привести к серьезному заболеванию и представляют собой тяжелое экономическое бремя для общества.
Повторное формирование сгустков крови
После того как пациент перенес первый эпизод ВТЭ, он всегда будет подвержен риску рецидива. 11 До четверти пациентов с тромбозом глубоких вен или тромбоэмболией легочной артерии сталкиваются с рецидивами ВТЭ в течение пяти лет. Данные показывают, что риск рецидива ВТЭ может нарастать у пациентов, которые не получают стандартного лечения, с 11% спустя год после первого эпизода до 40% спустя 10 лет. 19 
Посттромботический синдром
Посттромботический синдром является распространенным осложнением тромбоза глубоких вен. Он возникает как результат повреждения клапанов глубоких вен, что приводит к появлению боли, покраснений и истончению кожи. Состояние может протекать очень тяжело и приводить к появлению хронических язв на ногах. Посттромботический синдром развивается у 60% пациентов с тромбозом глубоких вен, часто это происходит в течение двух лет после первого эпизода заболевания. 20 Для уменьшения риска посттромботического синдрома после тромбоза глубоких вен часто применяются эластические компрессионные чулки разной степени плотности или пневматическая компрессионная обувь, а также антикоагулянтная терапия. 21
Хроническая тромбоэмболическая легочная гипертензия
 Хроническая тромбоэмболическая легочная гипертензия является серьезным осложнением среди пациентов, которые перенесли тромбоэмболию легочной артерии. 14 Хроническая тромбоэмболическая легочная гипертензия представляет собой один из вариантов высокого кровяного давления в кровеносных сосудах легких. Ее причиной могут быть старые сгустки крови, блокирующие ток крови в легких, или прогрессирующее сужение здоровых кровеносных сосудов. 22 Примерно 4% пациентов могут столкнуться с этим состоянием в течение двух лет после перенесенной легочной эмболии. 14
Хроническая тромбоэмболическая легочная гипертензия является серьезным осложнением среди пациентов, которые перенесли тромбоэмболию легочной артерии. 14 Хроническая тромбоэмболическая легочная гипертензия представляет собой один из вариантов высокого кровяного давления в кровеносных сосудах легких. Ее причиной могут быть старые сгустки крови, блокирующие ток крови в легких, или прогрессирующее сужение здоровых кровеносных сосудов. 22 Примерно 4% пациентов могут столкнуться с этим состоянием в течение двух лет после перенесенной легочной эмболии. 14
Венозная тромбоэмболия – возрастающая проблема
ВТЭ является третьим по распространенности сердечно-сосудистым нарушением после ишемической болезни сердца и инсульта. 1 Более 750 000 эпизодов ТГВ или ТЭЛА происходит ежегодно в шести крупных странах Европейского Союза (Франция, Германия, Италия, Испания, Швеция и Великобритания) 2 , более 900 000 эпизодов ежегодно случается в США 3 .
Показатели шести европейских стран показывают, что от венозного тромбоэмболии погибает большее количество людей, чем от СПИДа, рака молочной железы, рака предстательной железы и автомобильных аварий вместе взятых. 2
Несвоевременно выявленная ВТЭ может привести к внушительному дополнительному бремени для систем здравоохранения и значительной недооценке количества эпизодов заболевания и, в конечном итоге, смертельных случаев по всему миру. 2
Стоимость лечения венозной тромбоэмболии
Последствия ВТЭ для человечества являются неизмеримыми. Заболевание оказывает значительное влияние на жизнь пациентов, членов их семей, системы здравоохранения и общество в целом.
Учитывая распространенность заболевания и связанные с ней показатели заболеваемости, смертности и хронических осложнений, ВТЭ представляет собой высокозатратное состояние, которые является значительным бременем для систем здравоохранения разных стран мира. Согласно оценкам, годовые прямые расходы, связанные с ВТЭ, превышают 3,07 миллиарда евро в Европе8, а годовые затраты на диагностику и лечение ВТЭ в США достигают 15,5 миллиардов долларов. 23
Лечение венозной тробмоэмболии
Первичная профилактика ВТЭ – предотвращение первого эпизода В последних клинических руководствах Американской коллегии специалистов в области торакальной медицины (American College of Chest Physicians, ACCP) даны подробные рекомендации по первичной профилактике ВТЭ у нескольких групп пациентов, включая: 5,24
- пациентов после ортопедических хирургических операций (например, на тазобедренном или коленном суставах),
- пациентов после других хирургических операций (например, пациенты после общих, желудочно-кишечных, урологических, гинекологических, бариатрических, сосудистых, пластических или восстановительных хирургических операций),
- нехирургических пациентов (например, тяжелобольные и онкологические пациенты, парализованные пациенты, люди, путешествующие на большие расстояния).
Рекомендации для пациентов после ортопедических хирургических операций ВТЭ является распространенным осложнением масштабных ортопедических операций. Антикоагулянтная терапия является эффективным методом, предотвращающим формирование сгустков крови у пациентов, подвергающихся хирургическим операциям по эндопротезированию коленного или тазобедренного сустава. В клиническом руководстве CHEST Американской коллегии специалистов в области торакальной медицины отмечаются преимущества следующих методов лечения: 5,24
- новые пероральные антикоагулянты, например, дабигатрана этексилат, ривароксабан или апиксабан,
- низкомолекулярный гепарин (НМГ),
- нефракционированный гепарин (НФГ) в малых дозах,
- фондапаринукс,
- антагонисты витамина К (АВК) с коррекцией дозы,
- ацетилсалициловая кислота,
- устройство для прерывистой пневматической компрессии.
Прямой ингибитор тромбина дабигатрана этексилат, стал первым одобренным представителем нового поколения пероральных антикоагулянтов. Мощное антитромботическое действие прямых ингибиторов тромбина достигается за счет специфичной блокады активности тромбина (как свободного, так и связанного с тромбом) – ключевого фермента, участвующего в образовании сгустка крови (тромба). 25,26
В 2008 году Европейская комиссия одобрила применение дабигатрана этексилата для первичной профилактики ВТЭ у взрослых пациентов после хирургических операций по эндопротезированию коленного или тазобедренного сустава. Результаты клинических исследований RE-NOVATE ®27 , RENOVATE II ®28 и RE-MODEL тм 29 показывают, что эффективность дабигатрана этексилата аналогична эффективности эноксапарина, низкомолекулярного гепарина, при профилактике эпизодов и последствий ВТЭ после тотального эндопротезирования коленного или тазобедренного сустава. Более того, дабигатрана этексилат характеризуется более низкой частотой возникновения массивных кровотечений. 27-29
Рекомендации для нехирургических пациентов и пациентов после неортопедических операций
Рекомендации по лечению других пациентов зависят от их состояния, типов хирургической операции и наличия факторов риска развития тромбоза и кровотечений. Методы лечения включают в себя антикоагулянтную терапию, например, низкомолекулярный гепарин (НМГ), нефракционированный гепарин (НФГ) в малых дозах или фондапаринукс, эластические компрессионные чулки или устройства для пневматической компрессии. Некоторые пациенты могут не получать никакого лечения. 24
Неотложное лечение ВТЭ
Данные показывают, что до 30% людей, которые сталкиваются с эпизодом венозной тромбоэмболии (тромбозом глубоких вен или тромбоэмболией легочной артерии), умирают в течение трех месяцев. 11
Поэтому неотложное лечение острой ВТЭ, особенно в тех случаях, когда заболевание возникает быстро и в тяжелой форме, представляется жизненно важной задачей. Цели лечения острых эпизодов ВТЭ включают в себя рассасывание тромба и последующую терапию для профилактики рецидивов ВТЭ.
Существуют различные методы лечения острой ВТЭ. Обычно первая линия терапии подразумевает применение быстродействующих инъекционных антикоагулянтов, после чего назначается пероральный антикоагулянт. В случае острой и тяжелой тромбоэмболии легочной артерии может использоваться системный тромболизис.
Клиническое руководство CHEST Американской коллегии специалистов в области торакальной медицины рекомендует применение антикоагулянтной терапии НМГ, фондапаринуксом или нефракционированным гепарином. Помимо этого, пероральный АВК должен назначаться в первый день лечения. Комбинированная терапия должна проводиться в течение, по крайней мере, пяти дней и до тех пор, пока показатели крови пациента не достигнут подходящих терапевтических значений для назначения МНО (международное нормализованное отношение между 2 и 3).
Факторы, оказывающие влияние на лечение острой ВТЭ и продолжительность лечения, включают в себя:
- степень тяжести симптомов,
- локализацию и степень распространения тромбоза глубоких вен (выше или ниже коленного сустава),
- наличие факторов риска возникновения тромбоза, включая перенесенный тромбоз глубоких вен или тромбоэмболию легочной артерии,
- наличие факторов риска возникновения кровотечений,
- противопоказания для лечения. Пациентам с тромбозом глубоких вен также рекомендуют компрессионные чулки, которые помогают предотвратить посттромботический синдром. 30
Вторичная профилактика ВТЭ – предотвращение рецидивов посредством длительного лечения
Данные показывают, что риск рецидива ВТЭ может расти в совокупности у пациентов, которые не проходят стандартного лечения, с 11% спустя год после первого эпизода и до 40% спустя 10 лет. 19 Риск рецидива является наивысшим в течение первых двух лет. 11 Однако не существует четких рекомендаций по оптимальной продолжительности лечения для уменьшения риска рецидива ВТЭ. Поэтому лишь небольшое количество пациентов проходит адекватную непрерывную тромбопрофилактику. 12
Выбор терапии для снижения риска рецидива ВТЭ должен осуществляться индивидуально для каждого пациента с учетом имеющихся факторов риска, и врачи должны регулярно соотносить профиль риск-польза длительного лечения с потенциальным риском кровотечений. Из-за высокой вероятности рецидива ВТЭ для пациентов из группы риска целесообразно проводить длительную антикоагулянтную терапию в течение более трех месяцев.
Факторы риска включают в себя:
- количество эпизодов ВТЭ в прошлом,
- неэффективное рассасывание тромба при первом эпизоде ВТЭ,
- локализация первоначального эпизода ВТЭ,
- первоначальное побудительное событие (спровоцированное или нет),
- характеристики пациента, включая возраст, пол и вес.
Новые пероральные антикоагулянты, которые в отличие от традиционных антагонистов витамина К не требуют регулярного проведения анализа крови и не обладают многочисленными ограничениями, такими как взаимодействия с пищевыми веществами и лекарственные взаимодействия, могут улучшить существующие методы длительного лечения для более эффективного предотвращения рецидивов заболевания. 31
Венозная тромбоэмболия — совместный удар ТЭЛА и тромбоза
 Венозная тромбоэмболия считается одним из самых опасных сосудистых заболеваний. Патологический процесс этой болезни состоит из двух направлений: тромбоз глубоких вен и тромбоэмболия легочной артерии.
Венозная тромбоэмболия считается одним из самых опасных сосудистых заболеваний. Патологический процесс этой болезни состоит из двух направлений: тромбоз глубоких вен и тромбоэмболия легочной артерии.
Тромбоз глубоких вен является результатом возникновения сгустка крови в глубоких венах ног и таза. Сформированный тромб препятствует току крови по венам. В результате появляется риск образования новых сгустков, которые могут вызвать серьезные ухудшения.
Чаще всего, тромбируются глубокие вены нижних конечностей и рук, далее в последовательности уменьшения тромбируются:
Причины и патогенез
Причиной образования тромбов является дисбаланс между системными анти и прокоагулянтами. Также венозная тромбоэмболия появляется в результате дисбаланса между антифибринолитической и профибринолитической активностью. Указанные дисбалансы вызываются следующими патогенными факторами:
- нарушение венозного кровотока;
- изменение состава крови;
- повреждение сосудистой стенки.
В основе данной болезни находится слияние приобретенных и врожденных факторов риска. Врожденные факторы включают в себя  различные мутации гена и недостачу антитромбина и протеина. Что касается приобретенных факторов риска, то к ним относятся ранее перенесенные хирургические операции, травмы, ожирение, беременность и нефротический синдром.
различные мутации гена и недостачу антитромбина и протеина. Что касается приобретенных факторов риска, то к ним относятся ранее перенесенные хирургические операции, травмы, ожирение, беременность и нефротический синдром.
Очень часто тромбы возникают у курящих людей, так как именно у них наблюдается нарушение тонуса, сужение сосудов и повышенная вязкость крови. Также в большой зоне риска находятся и люди, имеющие онкологические и сердечно-сосудистые заболевания (ишемическая болезнь сердца, гипертония, атеросклероз).
Что такое венозный тромбоз и ТЭЛА?
Венозный тромбоз представляет собой острое заболевание, причиной которого является сворачивание крови с дальнейшим образованием тромбов. Причинами тромбоза глубоких вен являются такие факторы:
- избыточный вес;
- преклонный возраст;
- курение;
- перенесенное кесарево сечение;
- употребление препаратов, которые влияют на свертываемость крови.
Благоприятными условиями для развития тромбоза является длительный постельный режим. В таком случае, замедляется кровоток и происходит нарушение обратного тока крови к сердцу.
ТЭЛА (тромбоэмболия легочной артерии) — это закупоривание легочной артерии тромбами. Образование этих тромбов чаще всего происходит в крупных венах таза или нижних конечностей. К появлению данного заболевания приводят три фактора:
- подавление фибринолиза;
- нарушение кровотока;
- разлад эндотелия сосудистой стенки.
Симптоматика в зависимости от локализации
Венозная тромбоэмболия нижних конечностей сопровождается их отечностью, повышением температуры кожной поверхности и набуханием  вен с изменением окраса кожи. Чаще всего, симптомы данной болезни локализируются вокруг места отека и покраснения. Но иногда могут проявляться и общие симптомы:
вен с изменением окраса кожи. Чаще всего, симптомы данной болезни локализируются вокруг места отека и покраснения. Но иногда могут проявляться и общие симптомы:
- ощущение тяжести в конечностях;
- затрудненное дыхание и отдышка при ходьбе;
- кашель (при возникновении ТЭЛА).
Признаки венозной тромбоэмболии зависят от ее локализации:
- Тромбоз нижней полой вены. Симптомы проявляются в виде обходного венозного кровообращения и отека нижних конечностей. В случае распространения тромбоза на печеночные вены, появляется желтуха и асцит.
- Тромбоз воротной вены. Клиническая картина проявляется развитием асцита и кровавой рвотой. Иногда наблюдается кровотечение из вен пищевода, где варикозные узлы легче подвергаются разрывам.
- Тромбоз печеночных вен. Общая симптоматика проявляется рвотой, цианозом, шоковыми явлениями, которые нередко сопровождаются болями в области поясницы и верхней части живота. Также заболевание может протекать и в хронической форме, симптомы которой проявляются в виде асцита, желтухи и периодического увеличения селезенки.
Диагностические критерии и методы
Венозная тромбоэмболия диагностируется несколькими методами:
- УЗИ глубоких вен с компрессией. Данный метод диагностики имеет чувствительность 95%. Поэтому, результаты будут зависеть от квалификации специалиста, который проводить диагностирование. При наличии тромбоза, невозможно сдавить вену ультразвуковым датчиком. Сложности при диагностике могут возникнуть при повторной закупорке в глубоких венах нижних конечностей.

- Флебография – это самый точный метод диагностики тромбоэмболии нижних конечностей. Диагноз ставится при наличии дефектов наполнения в просвете сосуда.
- Венография. Это самый точный метод диагностирования, но его используют нечасто, так как это инвазивный и даже болезненный метод. При проведении данной методики, существует риск проявления аллергических реакций.
- Дуплексное сканирование. Включает в себя два метода исследований: допплеровское измерение параметров кровотока и ультразвуковое исследование сосудов. Значительным минусом этого метода является то, что он имеют очень низкую чувствительность при исследовании бессимптомных пациентов. Применение данной методики противопоказано при наличии на нижних конечностях фиксирующих шин и повязок.
Иногда для диагностики используются другие скрининговые методы в виде импедансной плетизмографии и сцинтиграфии. Последний метод используется с применением меченых белков, которые способны связываться с гликопротеидом.
Медицинская помощь
 На сегодняшний день, для 90% пациентов с венозной тромбоэмболией применяется лечение антикоагулянтами.
На сегодняшний день, для 90% пациентов с венозной тромбоэмболией применяется лечение антикоагулянтами.
Другие методы лечения применяются для отдельных больных в определенном состоянии. К таким пациентам относятся люди, имеющие противопоказания к терапии антикоагулянтами.
В целом, для лечения ВТЭ используются следующие методы:
- Первоначальная антикоагуляция. Проводится на протяжении пяти суток с назначением Фондапаринукса и Гепарина. После прохождения пяти суток, применяется ранняя поддерживающая терапия. В данном случае, назначаются антагонисты витамина К. Для достижения определенного терапевтического эффекта препараты нужно употреблять на протяжении пяти-семи дней. После этого, первоначальную антикоагуляцию прекращают.
- Системный тромболизис. Этот метод лечения чаще применяется для ТЭЛА, так как он быстрее уменьшает объем тромба. Его суть заключается в растворении тромбов под действием определенного фермента, который вводится в кровь. Минусом данного метода является риск появления геморрагических осложнений. Системный тромболизис выполняется путем внутривенного введения.
- Катетерные вмешательства. Существует три вида катетеров, которые оказывают эффект тромболизиса: трансфеморальный, трасбрахиальный и трансьяремный. Данный метод лечения является очень затратным, так как он требует сложного амбулаторного снабжения, оборудования и квалифицированного персонала.
В чем опасность и каковы последствия?
После перенесенной венозной тромбоэмболии, проходимость сосудов восстанавливается, но при этом венозная функция может остаться ослабленной.
Это связано с тем, что ранее были разрушены венозные клапаны. В результате, может появиться вторичный варикоз, который приведет к усилению венозной гипертензии. Если вовремя не провести лечение, то есть риск проявления посттромбоэмболического синдрома.
У пациентов, которые перенесли легочную тромбоэмболию, может возникнуть такое осложнение, как затяжная тромбоэмболическая легочная гипертензия. Данное ухудшение является одним из видов высокого кровяного давления в сосудах легких.
Профилактические методы
Профилактика венозной тромбоэмболии заключается в предотвращении риска ее возникновения и определении категории риска (низкая, умеренная, высокая) при наличии заболевания.
Один из способов профилактики – это эластическая компрессия нижних конечностей. В данном случае, можно применить эластичные компрессионные чулки и гольфы. Они помогают нормализовать венозный отток и распределяют давление по длине всей нижней конечности. Также можно применять специальный медицинский трикотаж.
Еще один метод профилактики – это прерывистая пневматическая компрессия, которая проводится с применением специального компрессора.
Раздувание камер является очень полезным эффектом, особенно если долгое время в конечностях отсутствует мышечное сокращение. Данный метод помогает увеличить скорость мышечного кровотока даже у обездвиженных пациентов.
Источники: http://xn--80ahc0abogjs.com/terapiya-anesteziologiya-intensivnaya/tromboz-glubokih-ven-tromboemboliya-legochnoy-48117.html, http://medi.ru/info/12189/, http://stopvarikoz.net/varikoz/oslozhneniya/venoznaya-tromboemboliya.html