Тромбоз глубоких вен и эмболия легких это
Обзор тромбоэмболии легочной артерии: что это, симптомы и лечение
Из этой статьи вы узнаете: что такое тромбоэмболия легочной артерии (сокращенно ТЭЛА), какие причины приводят к ее развитию. Как проявляется и чем опасно это заболевание, как его лечить.
Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности «Лечебное дело».
При тромбоэмболии легочной артерии происходит перекрытие тромбом артерии, несущей венозную кровь из сердца в легкие для обогащения кислородом.

Эмболия бывает разной (например, газовой – когда сосуд закупоривается пузырьком воздуха, бактериальной – закрытие просвета сосуда сгустком микроорганизмов). Обычно просвет легочной артерии блокируется тромбом, сформировавшимся в венах ног, рук, таза или в сердце. С током крови этот сгусток (эмбол) переносится в малый круг кровообращения и блокирует легочную артерию или одну из ее веток. Это нарушает кровоток в части легкого, из-за чего страдает обмен кислорода на углекислый газ.
Если тромбоэмболия легочной артерии тяжелая, то организм человека получает мало кислорода, что и вызывает клинические симптомы болезни. При критической нехватке кислорода появляется непосредственная опасность для жизни человека.
Проблемой ТЭЛА занимаются врачи различных специальностей, включая кардиологов, кардиохирургов, анестезиологов.
Причины ТЭЛА
Патология развивается вследствие тромбоза глубоких вен (ТГВ) в ногах. Тромб в этих венах может оторваться, перенестись в легочную артерию и блокировать ее. Причины образования тромбоза в сосудах описывает триада Вирхова, к которой принадлежат:
- Нарушение кровотока.
- Повреждение сосудистой стенки.
- Усиление свертываемости крови.

1. Нарушение кровотока
Основной причиной нарушений кровотока в венах ног является малоподвижность человека, которая приводит к застою крови в этих сосудах. Обычно это не является проблемой: как только человек начинает двигаться, кровоток усиливается, и тромбы не образуются. Однако длительная иммобилизация приводит к значительному ухудшению циркуляции крови и развитию тромбоза глубоких вен. Такие ситуации встречаются:
- после перенесенного инсульта;
- после операции или травмы;
- при других тяжелых заболеваниях, которые становятся причиной лежачего положения человека;
- при длительных перелетах в самолете, путешествиях в автомобиле или поезде.
2. Повреждение сосудистой стенки
При повреждении стенки сосуда его просвет может быть сужен или перекрыт, что приводит к формированию тромба. Кровеносные сосуды могут быть повреждены при травмах – при переломе костей, во время операций. Повреждать сосудистую стенку могут воспаление (васкулит) и определенные медикаменты (например, средства, применяемые для химиотерапии при раке).
3. Усиление свертываемости крови
Тромбоэмболия легочной артерии очень часто развивается у людей, имеющих заболевания, при которых кровь сворачивается легче, чем в норме. К таким болезням принадлежат:
- Злокачественные новообразования, применение химиотерапевтических препаратов, проведение лучевой терапии.
- Сердечная недостаточность.
- Тромбофилия – наследственное заболевание, при котором кровь человека имеет усиленную склонность к образованию тромбов.
- Антифосфолипидный синдром – заболевание иммунной системы, которое вызывает увеличение густоты крови, из-за чего легче образуются тромбы.
Другие факторы, увеличивающие риск ТЭЛА
Существуют другие факторы, повышающие риск развития ТЭЛА. К ним принадлежат:
- Возраст старше 60 лет.
- Ранее перенесенный тромбоз глубоких вен.
- Наличие родственника, который в прошлом имел тромбоз глубоких вен.
- Избыточный вес или ожирение.
- Беременность: риск ТЭЛА увеличен до 6 недель после родов.
- Курение.
- Прием противозачаточных таблеток или проведение гормональной терапии.
Характерные симптомы
У тромбоэмболии легочной артерии симптомы следующие:
- Боль в груди, имеющая обычно острый характер и ухудшающаяся при глубоком дыхании.
- Кашель с кровянистой мокротой (кровохарканье).
- Одышка – человек может иметь затрудненное дыхание даже в состоянии покоя, а при физической нагрузке одышка ухудшается.
- Увеличение температуры тела.

В зависимости от величины перекрытой артерии и количества легочной ткани, в которой нарушен кровоток, жизненные показатели (артериальное давление, частота сердечных сокращений, насыщение крови кислородом и частота дыхания) могут быть нормальными или патологическими.
Классические признаки ТЭЛА включают:
- тахикардию – повышенная частота сердечных сокращений;
- тахипноэ – увеличенная частота дыхания;
- снижение насыщения крови кислородом, которое приводит к цианозу (изменению цвета кожи и слизистых оболочек на синий);
- гипотензия – падение артериального давления.
Дальнейшее развитие болезни:
- Организм пытается компенсировать нехватку кислорода путем повышения частоты сердечных сокращений и дыхания.
- Это может стать причиной слабости и головокружения, так как органам, особенно головному мозгу, недостаточно кислорода для нормального функционирования.
- Тромб больших размеров может полностью перекрыть кровоток в легочной артерии, что приводит к немедленной смерти человека.
Так как большинство случаев легочной эмболии вызвано тромбозом сосудов в ногах, врачи обязательно обращают особое внимание на симптомы этого заболевания, к которым принадлежат:
- Боль, отек и повышенная чувствительность в одной из нижних конечностей.
- Горячая кожа и покраснение над местом тромбоза.
Диагностика
Диагноз тромбоэмболии устанавливают на основании жалоб пациента, врачебного осмотра и с помощью дополнительных методов обследования. Иногда легочную эмболию очень трудно диагностировать, так как ее клиническая картина может быть очень разнообразной и подобной другим заболеваниям.
Для уточнения диагноза проводят:
- Электрокардиографию.
- Анализ крови на Д-димер – вещество, уровень которого увеличивается при наличии тромбоза в организме. При нормальном уровне Д-димера тромбоэмболия легочной артерии отсутствует.
- Определение уровня кислорода и углекислого газа в крови.
- Рентгенографию органов грудной полости.
- Вентиляционно-перфузионное сканирование – используется для изучения газообмена и кровотока в легких.
- Ангиографию легочной артерии – рентгенологическое обследование сосудов легких с помощью контрастирования. С помощью этого обследования можно выявить эмболы в легочной артерии.
- Ангиографию легочной артерии с помощью компьютерной или магнитно-резонансной томографии.
- Ультразвуковое обследование вен нижних конечностей.
- Эхокардиоскопию – ультразвуковое исследование сердца.
Методы лечения
Выбор тактики лечения легочной эмболии осуществляет врач на основании наличия или отсутствия непосредственной опасности для жизни пациента.
При ТЭЛА лечение главным образом осуществляется с помощью антикоагулянтов – лекарственных средств, которые ослабляют сворачиваемость крови. Они предотвращают увеличение размеров тромба, благодаря чему организм медленно их рассасывает. Антикоагулянты также уменьшают риск дальнейшего образования тромбов.
В тяжелых случаях необходимо лечение, направленное на устранение тромба. Это можно сделать с помощью тромболитиков (препараты, расщепляющие тромбы) или хирургического вмешательства.
Антикоагулянты
Антикоагулянты часто называют кроверазжижающими препаратами, но они на самом деле не обладают способностью разжижать кровь. Они оказывают влияние на факторы свертываемости крови, благодаря чему предотвращают легкое образование тромбов.
Главными антикоагулянтами, которые применяются при легочной эмболии, являются гепарин и варфарин.

Гепарин вводится в организм с помощью внутривенных или подкожных инъекций. Этот препарат применяется в основном на начальных этапах лечения ТЭЛА, так как его действие развивается очень быстро. Гепарин может вызвать следующие побочные эффекты:
- повышение температуры тела;
- головные боли;
- кровотечения.
Большинству пациентов с легочной тромбоэмболией необходимо лечение гепарином в течение как минимум 5 дней. Затем им назначают пероральный прием таблеток варфарина. Действие этого препарата развивается медленнее, его назначают для длительного приема после прекращения введения гепарина. Этот препарат рекомендуют принимать не менее 3 месяцев, хотя некоторым пациентам нужно более длительное лечение.
Так как варфарин действует на сворачиваемость крови, пациентам нужно тщательно контролировать его действие с помощью регулярного определения коагулограммы (анализ крови на сворачиваемость). Эти анализы проводят амбулаторно.
В начале курса лечения варфарином может понадобиться 2–3 раза в неделю сдавать анализы, это помогает определить подходящую дозу препарата. После этого частота определения коагулограммы – примерно 1 раз в месяц.
На действие варфарина влияют различные факторы, включая питание, прием других лекарственных средств, функционирование печени.
Венозная тромбоэмболия: тромбоз глубоких вен (ТГВ) и тромбоэмболия легочной артерии (ТЭЛА)
Венозная тромбоэмболия (ВТЭ) включает в себя два разных состояния: тромбоз глубоких вен (ТГВ) и его потенциально опасное для жизни острое осложнение – тромбоэмболия легочной артерии (ТЭЛА). 8
Тромбоз глубоких вен
Тромбоз глубоких вен возникает как результат формирования сгустка крови (тромба) в глубоких венах, обычно, венах ног или таза. Сгусток крови частично или полностью блокирует ток крови по вене. Это увеличивает риск формирования новых сгустков и может приводить к развитию серьезных осложнений, таких как тромбоэмболия легочной артерии или посттромботический синдром (ПТС). 4,9 Примерно у одной трети пациентов с симптоматическим тромбозом глубоких вен также развивается тромбоэмболия легочной артерии. 10
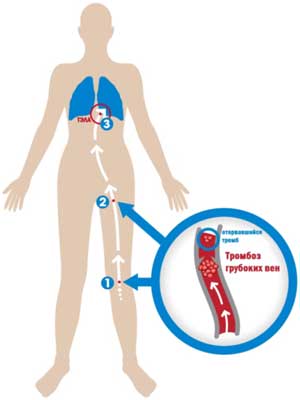
Тромбоэмболия легочной артерии возникает в том случае, если сгусток крови или его часть отрывается от участка формирования и попадает в одно из легких, где он может заблокировать ток крови. Это серьезное прогрессирующее состояние. Тромбоэмболия легочной артерии возникает внезапно, часто без какого-либо предупреждения, и может привести к смерти в 40% случаев в течение трех месяцев. 11 Она считается основной причиной предотвратимой госпитальной смерти. 12 У выживших пациентов может развиться необратимое повреждение пораженного легкого и других жизненно важных органов по причине отсутствия циркуляции обогащенной кислородом крови. 13 Кроме того, тромбоэмболия легочной артерии может приводить к таким осложнениям, как хроническая тромбоэмболическая легочная гипертензия (ХТЛГ). 14
Каковы симптомы?
Бoльшая часть людей с тромбозом глубоких вен не испытывают каких-либо симптомов. Если симптомы и возникают, обычно это происходит только в одной ноге. У людей с тромбозом глубоких вен могут наблюдаться отечность, боль и болезненность, выступающие вены и повышенная температура кожи. 15 Люди с тромбоэмболией легочной артерии могут испытывать острую нехватку воздуха, боль в груди, повышенное потоотделение и учащенное сердцебиение. 15, 16
Каковы факторы риска?
Несмотря на то, что сгусток венозной крови может сформироваться практически у любого человека, существует несколько факторов и условий, которые могут повысить риск возникновения тромбоза глубоких вен и тромбоэмболии легочной артерии, в частности: 4,16–18
- пожилой возраст,

- длительная неподвижность,
- инсульт или паралич,
- ВТЭ в анамнезе,
- рак и соответствующее лечение,
- масштабная хирургическая операция,
- травма,
- ожирение,
- сердечная недостаточность,
- беременность,
- хроническая венозная недостаточность.
Отдаленные осложнения венозной тромбоэмболии
Многие пациенты полностью восстанавливаются после тромбоза глубоких вен и тромбоэмболии легочной артерии, однако у данных состояний существует несколько отдаленных осложнений, которые могут привести к серьезному заболеванию и представляют собой тяжелое экономическое бремя для общества.
Повторное формирование сгустков крови
После того как пациент перенес первый эпизод ВТЭ, он всегда будет подвержен риску рецидива. 11 До четверти пациентов с тромбозом глубоких вен или тромбоэмболией легочной артерии сталкиваются с рецидивами ВТЭ в течение пяти лет. Данные показывают, что риск рецидива ВТЭ может нарастать у пациентов, которые не получают стандартного лечения, с 11% спустя год после первого эпизода до 40% спустя 10 лет. 19 
Посттромботический синдром
Посттромботический синдром является распространенным осложнением тромбоза глубоких вен. Он возникает как результат повреждения клапанов глубоких вен, что приводит к появлению боли, покраснений и истончению кожи. Состояние может протекать очень тяжело и приводить к появлению хронических язв на ногах. Посттромботический синдром развивается у 60% пациентов с тромбозом глубоких вен, часто это происходит в течение двух лет после первого эпизода заболевания. 20 Для уменьшения риска посттромботического синдрома после тромбоза глубоких вен часто применяются эластические компрессионные чулки разной степени плотности или пневматическая компрессионная обувь, а также антикоагулянтная терапия. 21
Хроническая тромбоэмболическая легочная гипертензия
 Хроническая тромбоэмболическая легочная гипертензия является серьезным осложнением среди пациентов, которые перенесли тромбоэмболию легочной артерии. 14 Хроническая тромбоэмболическая легочная гипертензия представляет собой один из вариантов высокого кровяного давления в кровеносных сосудах легких. Ее причиной могут быть старые сгустки крови, блокирующие ток крови в легких, или прогрессирующее сужение здоровых кровеносных сосудов. 22 Примерно 4% пациентов могут столкнуться с этим состоянием в течение двух лет после перенесенной легочной эмболии. 14
Хроническая тромбоэмболическая легочная гипертензия является серьезным осложнением среди пациентов, которые перенесли тромбоэмболию легочной артерии. 14 Хроническая тромбоэмболическая легочная гипертензия представляет собой один из вариантов высокого кровяного давления в кровеносных сосудах легких. Ее причиной могут быть старые сгустки крови, блокирующие ток крови в легких, или прогрессирующее сужение здоровых кровеносных сосудов. 22 Примерно 4% пациентов могут столкнуться с этим состоянием в течение двух лет после перенесенной легочной эмболии. 14
Венозная тромбоэмболия – возрастающая проблема
ВТЭ является третьим по распространенности сердечно-сосудистым нарушением после ишемической болезни сердца и инсульта. 1 Более 750 000 эпизодов ТГВ или ТЭЛА происходит ежегодно в шести крупных странах Европейского Союза (Франция, Германия, Италия, Испания, Швеция и Великобритания) 2 , более 900 000 эпизодов ежегодно случается в США 3 .
Показатели шести европейских стран показывают, что от венозного тромбоэмболии погибает большее количество людей, чем от СПИДа, рака молочной железы, рака предстательной железы и автомобильных аварий вместе взятых. 2
Несвоевременно выявленная ВТЭ может привести к внушительному дополнительному бремени для систем здравоохранения и значительной недооценке количества эпизодов заболевания и, в конечном итоге, смертельных случаев по всему миру. 2
Стоимость лечения венозной тромбоэмболии
Последствия ВТЭ для человечества являются неизмеримыми. Заболевание оказывает значительное влияние на жизнь пациентов, членов их семей, системы здравоохранения и общество в целом.
Учитывая распространенность заболевания и связанные с ней показатели заболеваемости, смертности и хронических осложнений, ВТЭ представляет собой высокозатратное состояние, которые является значительным бременем для систем здравоохранения разных стран мира. Согласно оценкам, годовые прямые расходы, связанные с ВТЭ, превышают 3,07 миллиарда евро в Европе8, а годовые затраты на диагностику и лечение ВТЭ в США достигают 15,5 миллиардов долларов. 23
Лечение венозной тробмоэмболии
Первичная профилактика ВТЭ – предотвращение первого эпизода В последних клинических руководствах Американской коллегии специалистов в области торакальной медицины (American College of Chest Physicians, ACCP) даны подробные рекомендации по первичной профилактике ВТЭ у нескольких групп пациентов, включая: 5,24
- пациентов после ортопедических хирургических операций (например, на тазобедренном или коленном суставах),
- пациентов после других хирургических операций (например, пациенты после общих, желудочно-кишечных, урологических, гинекологических, бариатрических, сосудистых, пластических или восстановительных хирургических операций),
- нехирургических пациентов (например, тяжелобольные и онкологические пациенты, парализованные пациенты, люди, путешествующие на большие расстояния).
Рекомендации для пациентов после ортопедических хирургических операций ВТЭ является распространенным осложнением масштабных ортопедических операций. Антикоагулянтная терапия является эффективным методом, предотвращающим формирование сгустков крови у пациентов, подвергающихся хирургическим операциям по эндопротезированию коленного или тазобедренного сустава. В клиническом руководстве CHEST Американской коллегии специалистов в области торакальной медицины отмечаются преимущества следующих методов лечения: 5,24
- новые пероральные антикоагулянты, например, дабигатрана этексилат, ривароксабан или апиксабан,
- низкомолекулярный гепарин (НМГ),
- нефракционированный гепарин (НФГ) в малых дозах,
- фондапаринукс,
- антагонисты витамина К (АВК) с коррекцией дозы,
- ацетилсалициловая кислота,
- устройство для прерывистой пневматической компрессии.
Прямой ингибитор тромбина дабигатрана этексилат, стал первым одобренным представителем нового поколения пероральных антикоагулянтов. Мощное антитромботическое действие прямых ингибиторов тромбина достигается за счет специфичной блокады активности тромбина (как свободного, так и связанного с тромбом) – ключевого фермента, участвующего в образовании сгустка крови (тромба). 25,26
В 2008 году Европейская комиссия одобрила применение дабигатрана этексилата для первичной профилактики ВТЭ у взрослых пациентов после хирургических операций по эндопротезированию коленного или тазобедренного сустава. Результаты клинических исследований RE-NOVATE ®27 , RENOVATE II ®28 и RE-MODEL тм 29 показывают, что эффективность дабигатрана этексилата аналогична эффективности эноксапарина, низкомолекулярного гепарина, при профилактике эпизодов и последствий ВТЭ после тотального эндопротезирования коленного или тазобедренного сустава. Более того, дабигатрана этексилат характеризуется более низкой частотой возникновения массивных кровотечений. 27-29
Рекомендации для нехирургических пациентов и пациентов после неортопедических операций
Рекомендации по лечению других пациентов зависят от их состояния, типов хирургической операции и наличия факторов риска развития тромбоза и кровотечений. Методы лечения включают в себя антикоагулянтную терапию, например, низкомолекулярный гепарин (НМГ), нефракционированный гепарин (НФГ) в малых дозах или фондапаринукс, эластические компрессионные чулки или устройства для пневматической компрессии. Некоторые пациенты могут не получать никакого лечения. 24
Неотложное лечение ВТЭ
Данные показывают, что до 30% людей, которые сталкиваются с эпизодом венозной тромбоэмболии (тромбозом глубоких вен или тромбоэмболией легочной артерии), умирают в течение трех месяцев. 11
Поэтому неотложное лечение острой ВТЭ, особенно в тех случаях, когда заболевание возникает быстро и в тяжелой форме, представляется жизненно важной задачей. Цели лечения острых эпизодов ВТЭ включают в себя рассасывание тромба и последующую терапию для профилактики рецидивов ВТЭ.
Существуют различные методы лечения острой ВТЭ. Обычно первая линия терапии подразумевает применение быстродействующих инъекционных антикоагулянтов, после чего назначается пероральный антикоагулянт. В случае острой и тяжелой тромбоэмболии легочной артерии может использоваться системный тромболизис.
Клиническое руководство CHEST Американской коллегии специалистов в области торакальной медицины рекомендует применение антикоагулянтной терапии НМГ, фондапаринуксом или нефракционированным гепарином. Помимо этого, пероральный АВК должен назначаться в первый день лечения. Комбинированная терапия должна проводиться в течение, по крайней мере, пяти дней и до тех пор, пока показатели крови пациента не достигнут подходящих терапевтических значений для назначения МНО (международное нормализованное отношение между 2 и 3).
Факторы, оказывающие влияние на лечение острой ВТЭ и продолжительность лечения, включают в себя:
- степень тяжести симптомов,
- локализацию и степень распространения тромбоза глубоких вен (выше или ниже коленного сустава),
- наличие факторов риска возникновения тромбоза, включая перенесенный тромбоз глубоких вен или тромбоэмболию легочной артерии,
- наличие факторов риска возникновения кровотечений,
- противопоказания для лечения. Пациентам с тромбозом глубоких вен также рекомендуют компрессионные чулки, которые помогают предотвратить посттромботический синдром. 30
Вторичная профилактика ВТЭ – предотвращение рецидивов посредством длительного лечения
Данные показывают, что риск рецидива ВТЭ может расти в совокупности у пациентов, которые не проходят стандартного лечения, с 11% спустя год после первого эпизода и до 40% спустя 10 лет. 19 Риск рецидива является наивысшим в течение первых двух лет. 11 Однако не существует четких рекомендаций по оптимальной продолжительности лечения для уменьшения риска рецидива ВТЭ. Поэтому лишь небольшое количество пациентов проходит адекватную непрерывную тромбопрофилактику. 12
Выбор терапии для снижения риска рецидива ВТЭ должен осуществляться индивидуально для каждого пациента с учетом имеющихся факторов риска, и врачи должны регулярно соотносить профиль риск-польза длительного лечения с потенциальным риском кровотечений. Из-за высокой вероятности рецидива ВТЭ для пациентов из группы риска целесообразно проводить длительную антикоагулянтную терапию в течение более трех месяцев.
Факторы риска включают в себя:
- количество эпизодов ВТЭ в прошлом,
- неэффективное рассасывание тромба при первом эпизоде ВТЭ,
- локализация первоначального эпизода ВТЭ,
- первоначальное побудительное событие (спровоцированное или нет),
- характеристики пациента, включая возраст, пол и вес.
Новые пероральные антикоагулянты, которые в отличие от традиционных антагонистов витамина К не требуют регулярного проведения анализа крови и не обладают многочисленными ограничениями, такими как взаимодействия с пищевыми веществами и лекарственные взаимодействия, могут улучшить существующие методы длительного лечения для более эффективного предотвращения рецидивов заболевания. 31
Тромбоэмболия легочной артерии
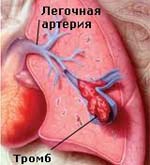
Тромбоэмболия легочной артерии (ТЭЛА) – окклюзия легочной артерии или ее ветвей тромботическими массами, приводящая к жизнеугрожающим нарушениям легочной и системной гемодинамики. Классическими признаками ТЭЛА служат боли за грудиной, удушье, цианоз лица и шеи, коллапс, тахикардия. Для подтверждения диагноза тромбоэмболии легочной артерии и дифференциальной диагностики с другими схожими по симптоматике состояниями проводится ЭКГ, рентгенография легких, ЭхоКГ, сцинтиграфия легких, ангиопульмонография. Лечение ТЭЛА предполагает проведение тромболитической и инфузионной терапии, ингаляций кислорода; при неэффективности – тромбоэмболэктомии из легочной артерии.
Тромбоэмболия легочной артерии
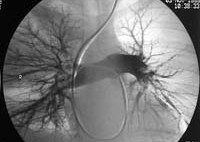
Тромбоэмболия легочной артерии (ТЭЛА) — внезапная закупорка ветвей или ствола легочной артерии тромбом (эмболом), образовавшимся в правом желудочке или предсердии сердца, венозном русле большого круга кровообращения и принесенным с током крови. В результате ТЭЛА прекращается кровоснабжение легочной ткани. Развитие ТЭЛА происходит часто стремительно и может привести к гибели больного.
От ТЭЛА умирает 0,1% населения земного шара ежегодно. Около 90% больным, умершим от ТЭЛА, во время не был установлен правильный диагноз, и не было проведено необходимое лечение. Среди причин смерти населения от сердечно-сосудистой заболеваний ТЭЛА стоит на третьем месте после ИБС и инсульта. ТЭЛА может приводить к летальному исходу при некардиологической патологии, возникая после операций, полученных травм, родов. При своевременном оптимальном лечении ТЭЛА наблюдается высокий показатель снижения уровня смертности до 2 – 8%.
Причины развития ТЭЛА
Наиболее частыми причинами развития ТЭЛА служат:
- тромбоз глубоких вен (ТГВ) голени (в 70 – 90% случаев), часто сопровождающийся тромбофлебитом. Может иметь место тромбоз одновременно глубоких и поверхностных вен голени
- тромбоз нижней полой вены и ее притоков
- сердечно-сосудистые заболевания, предрасполагающие к появлению тромбов и эмболий в легочной артерии (ИБС, активная фаза ревматизма с наличием митрального стеноза и мерцательной аритмии, гипертоническая болезнь, инфекционный эндокардит, кардиомиопатии и неревматические миокардиты)
- септический генерализованный процесс
- онкологические заболевания (чаще рак поджелудочной железы, желудка, легких)
- тромбофилия (повышенное внутрисосудистое тромбообразование при нарушении системы регуляции гемостаза)
- антифосфолипидный синдром — образование антител к фосфолипидам тромбоцитов, клеток эндотелия и нервной ткани (аутоиммунные реакции); проявляется повышенной склонностью к тромбозам различных локализаций.
Факторы риска тромбозов вен и ТЭЛА — это:
- длительное состояние обездвиженности (постельный режим, частые и продолжительные авиаперелеты, поездки, парез конечностей), хроническая сердечно-сосудистая и дыхательная недостаточность, сопровождаются замедлением тока крови и венозным застоем.
- прием большого количества диуретиков (массовая потеря воды приводит к дегидратации, повышению гематокрита и вязкости крови);
- злокачественные новообразования — некоторые виды гемобластозов, истинная полицитемия (большое содержание в крови эритроцитов и тромбоцитов приводит к их гиперагрегации и образованию тромбов);
- длительный прием некоторых лекарственных препаратов (оральные контрацептивы, заместительная гормональная терапия) повышает свертываемость крови;
- варикозная болезнь (при варикозном расширении вен нижних конечностей создаются условия для застоя венозной крови и образования тромбов);
- нарушения обмена веществ, гемостаза (гиперлипидпротеинемия, ожирение, сахарный диабет, тромбофилия);
- хирургические операции и внутрисосудистые инвазивные процедуры (например, центральный катетер в крупной вене);
- артериальная гипертензия, застойная сердечная недостаточность, инсульты, инфаркты;
- травмы спинного мозга, переломы крупных костей;
- химиотерапия;
- беременность, роды, послеродовый период;
- курение, пожилой возраст и др.
Классификация ТЭЛА
В зависимости от локализации тромбоэмболического процесса различают следующие варианты ТЭЛА:
- массивная (тромб локализуется в главном стволе или основных ветвях легочной артерии)
- эмболия сегментарных или долевых ветвей легочной артерии
- эмболия мелких ветвей легочной артерии (чаще двусторонняя)
В зависимости от объема отключенного артериального кровотока при ТЭЛА выделяют формы:
- малую (поражены менее 25% легочных сосудов) — сопровождается одышкой, правый желудочек функционирует нормально
- субмассивную (субмаксимальную — объем пораженных сосудов легких от 30 до 50%), при которой у пациента отмечается одышка, нормальное артериальное давление, правожелудочковая недостаточность мало выражена
- массивную (объем отключенного легочного кровотока более 50%) — наблюдается потеря сознания, гипотония, тахикардия, кардиогенный шок, легочная гипертензия, острая правожелудочковая недостаточность
- смертельную (объем отключенного кровотока в легких более 75%).
ТЭЛА может протекать в тяжелой, среднетяжелой или легкой форме.
Клиническое течение ТЭЛА может быть:
- острейшим (молниеносным), когда наблюдается моментальная и полная закупорка тромбом главного ствола или обеих основных ветвей легочной артерии. Развивается острая дыхательная недостаточность, остановка дыхания, коллапс, фибрилляция желудочков. Летальный исход наступает за несколько минут, инфаркт легких не успевает развиться.
- острым, при котором отмечается быстро нарастающая обтурация основных ветвей легочной артерии и части долевых или сегментарных. Начинается внезапно, бурно прогрессирует, развиваются симптомы дыхательной, сердечной и церебральной недостаточности. Продолжается максимально 3 – 5 дней, осложняется развитием инфаркта легких.
- подострым (затяжным) с тромбозом крупных и средних ветвей легочной артерии и развитием множественных инфарктов легких. Продолжается несколько недель, медленно прогрессирует, сопровождаясь нарастанием дыхательной и правожелудочковой недостаточности. Могут возникать повторные тромбоэмболии с обострением симптомов, при которых нередко наступает смертельный исход.
- хроническим (рецидивирующим), сопровождающимся рецидивирующими тромбозами долевых, сегментарных ветвей легочной артерии. Проявляется повторными инфарктами легких или повторными плевритами (чаще двусторонними), а также постепенно нарастающей гипертензией малого круга кровообращения и развитием правожелудочковой недостаточности. Часто развивается в послеоперационном периоде, на фоне уже имеющихся онкологических заболеваний, сердечно-сосудистых патологий.
Симптомы ТЭЛА
Симптоматика ТЭЛА зависит от количества и размера тромбированных легочных артерий, скорости развития тромбоэмболии, степени возникших нарушений кровоснабжения легочной ткани, исходного состояния пациента. При ТЭЛА наблюдается широкий диапазон клинических состояний: от практически бессимптомного течения до внезапной смерти.
Клинические проявления ТЭЛА неспецифические, они могут наблюдаться при других легочных и сердечно-сосудистых заболеваниях, их главным отличием служит резкое, внезапное начало при отсутствии других видимых причин данного состояния (сердечно-сосудистой недостаточности, инфаркта миокарда, пневмонии и др.). Для ТЭЛА в классическом варианте характерен ряд синдромов:
1. Сердечно – сосудистый:
- острая сосудистая недостаточность. Отмечается падение артериального давления (коллапс, циркуляторный шок), тахикардия. Частота сердечных сокращений может достигать более 100 уд. в минуту.
- острая коронарная недостаточность (у 15-25% больных). Проявляется внезапными сильными болями за грудиной различного характера, продолжительностью от нескольких минут до нескольких часов, мерцательной аритмией, экстрасистолией.
- острое легочное сердце. Обусловлено массивной или субмассивной ТЭЛА; проявляется тахикардией, набуханием (пульсацией) шейных вен, положительным венным пульсом. Отеки при остром легочном сердце не развиваются.
- острая цереброваскулярная недостаточность. Возникают общемозговые или очаговые нарушения, церебральная гипоксия, при тяжелой форме — отек мозга, мозговые кровоизлияния. Проявляется головокружением, шумом в ушах, глубоким обмороком с судорогами, рвотой, брадикардией или коматозным состоянием. Могут наблюдаться психомоторное возбуждение, гемипарезы, полиневриты, менингиальные симптомы.
- острая дыхательная недостаточность проявляется одышкой (от ощущения нехватки воздуха до очень выраженных проявлений). Число дыханий более 30-40 в минуту, отмечается цианоз, кожные покровы пепельно-серые, бледные.
- умеренный бронхоспастический синдром сопровождается сухими свистящими хрипами.
- инфаркт легкого, инфарктная пневмония развивается на 1 – 3 сутки после ТЭЛА. Появляются жалобы на одышку, кашель, боли в грудной клетке со стороны поражения, усиливающиеся при дыхании; кровохарканье, повышение температуры тела. Становятся слышны мелкопузырчатые влажные хрипы, шум трения плевры. У пациентов с тяжелой сердечной недостаточностью наблюдаются значительные выпоты в плевральную полость.
3. Лихорадочный синдром — субфебрильная, фебрильная температура тела. Связан с воспалительными процессами в легких и плевре. Длительность лихорадки составляет от 2 до 12 дней.
4. Абдоминальный синдром обусловлен острым, болезненным набуханием печени (в сочетании с парезом кишечника, раздражением брюшины, икотой). Проявляется острой болью в правом подреберье, отрыжкой, рвотой.
5. Иммунологический синдром (пульмонит, рецидивирующий плеврит, уртикароподобная сыпь на коже, эозинофилия, появление в крови циркулирующих иммунных комплексов) развивается на 2-3 неделе заболевания.
Осложнения ТЭЛА
Острая ТЭЛА может служить причиной остановки сердца и внезапной смерти. При срабатывании компенсаторных механизмов пациент сразу не погибает, но при отсутствии лечения очень быстро прогрессируют вторичные гемодинамические нарушения. Имеющиеся у пациента кардиоваскулярные заболевания значительно снижают компенсаторные возможности сердечно-сосудистой системы и ухудшают прогноз.
Диагностика ТЭЛА
В диагностике ТЭЛА главная задача – установить местонахождение тромбов в легочных сосудах, оценить степень поражения и выраженность нарушений гемодинамики, выявить источник тромбоэмболии для предупреждения рецидивов.
Сложность диагностики ТЭЛА диктует необходимость нахождения таких пациентов в специально оборудованных сосудистых отделениях, владеющих максимально широкими возможностями для проведения специальных исследований и лечения. Всем пациентам с подозрением на ТЭЛА проводят следующие обследования:
- тщательный сбор анамнеза, оценку факторов риска ТГВ/ТЭЛА и клинической симптоматики
- общий и биохимический анализы крови, мочи, исследование газового состава крови, коагулограмму и исследование Д-димера в плазме крови (метод диагностики венозных тромбов)
- ЭКГ в динамике (для исключения инфаркта миокарда, перикардита, сердечной недостаточности)
- рентгенографию легких (для исключения пневмоторакса, первичной пневмонии, опухолей, переломов ребер, плеврита)
- эхокардиографию (для выявления повышенного давления в легочной артерии, перегрузок правых отделов сердца, тромбов в полостях сердца)
- сцинтиграфию легких (нарушение перфузии крови через легочную ткань говорит об уменьшении или отсутствии кровотока вследствие ТЭЛА)
- ангиопульмонографию (для точного определения локализации и размеров тромба)
- УЗДГ вен нижних конечностей, контрастную флебографию (для выявления источника тромбоэмболии)
Лечение ТЭЛА
Пациентов с ТЭЛА помещают в реанимационное отделение. В неотложном состоянии пациенту проводятся реанимационные мероприятия в полном объеме. Дальнейшее лечение ТЭЛА направлено на нормализацию легочного кровообращения, профилактику хронической легочной гипертензии.
С целью предупреждения рецидивов ТЭЛА необходимо соблюдение строгого постельного режима. Для поддержания оксигенации проводится постоянная ингаляция кислорода. Осуществляется массивная инфузионная терапия для снижения вязкости крови и поддержания АД.
В раннем периоде показано назначение тромболитической терапии с целью максимально быстрого растворения тромба и восстановления кровотока в легочной артерии. В дальнейшем для предупреждения рецидивов ТЭЛА проводится гепаринотерапия. При явлениях инфаркт-пневмонии назначается антибактериальная терапия.
В случаях развития массивной ТЭЛА и неэффективности тромболизиса сосудистыми хирургами проводится хирургическая тромбоэмболэктомия (удаление тромба). Как альтернативу эмболэктомии используют катетерную фрагментацию тромбоэмбола. При рецидивирующих ТЭЛА практикуется постановка специального фильтра в ветви легочной артерии, нижнюю полую вену.
Прогноз и профилактика ТЭЛА
При раннем оказании полного объема помощи пациентам прогноз для жизни благоприятный. При выраженных сердечно-сосудистых и дыхательных нарушениях на фоне обширной ТЭЛА летальность превышает 30%. Половина рецидивов ТЭЛА развивается у пациентов, не получавших антикоагулянты. Своевременная, правильно проведенная антикоагулянтная терапия вдвое снижает риск рецидивов ТЭЛА.
Для предупреждения тромбоэмболии необходимы ранняя диагностика и лечение тромбофлебита, назначение непрямых антикоагулянтов пациентам из групп риска.
Источники: http://okardio.com/bolezni-sosudov/tehla-324.html, http://medi.ru/info/12189/, http://www.krasotaimedicina.ru/diseases/zabolevanija_pulmonology/pulmonary-embolism