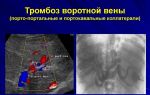
Тромбоз кишечника после кесарева
Тромбоз после кесарева сечения
Можно ли рожать при варикозном расширении вен
Многие беременные женщины, которые столкнулись лицом к лицу с варикозом, начинают опасаться не только за свое здоровье, но и за малыша. На самом деле роды при варикозном расширении вен допустимы и не несут никакой опасности для жизни матери или плода.
Однако женщина должна осуществлять ряд мероприятий для того, чтобы предотвратить развитие заболевания и возможных осложнений. Будущая мама должна находиться под строгим контролем специалистов. В статье мы ответим на множество вопросов, касаемо беременности и родов у женщин с таким диагнозом.

Планирование беременности
Современные медики настоятельно рекомендуют заранее подготавливаться к зачатию ребенка. В особенности если у будущей мамы есть какие-либо патологии или предрасположенность к ним. Во время вынашивания ребенка у большинства женщин симптоматика варикозного расширения вен становится более ярко выраженной, это обусловлено рядом физиологических причин.
Исходя из этого, мы советуем вам обязательно обратиться к флебологу на этапе планирования зачатия ребенка.
Хоть варикозное расширение вен и роды совместимы, подготовка не будет лишней. Среди методов обследования выделяют три основных:
- Прием специалиста с осмотром. Обследование венозных сосудов при помощи специальных инструментов.
- Употребление медикаментов, которые стимулируют движение крови и сокращают риск появления тромбов.
- После наблюдения положительной динамики хода болезни приходит момент вынашивания малыша.

Виды варикоза при беременности
Существует несколько разновидностей варикоза, которому подвергаются женщины на этапе вынашивания ребенка:
- Ног – это самая популярная разновидность заболевания, которая встречается в восьмидесяти случаях заболевания варикозом из ста. Рожать ребенка при варикозе такого типа можно самой. Стоит отметить, что зачастую болезнь сходит на нет после родов.
- Паховой зоны. Такой вид болезни сопровождается дискомфортными ощущениями. Если заболевание очень ярко выражено, то, вероятнее всего, женщине будет назначено кесарево сечение.
- Матки. Зачастую такая болезнь появляется из-за гормонального дисбаланса, воспалений женской половой системы или после аборта. Рожать с варикозом такого типа самостоятельно нельзя.
- Влагалища. Ему подвергаются женщины, которые получили данное заболевание по наследству. Если венозные сосуды очень сильно набухли и расширились, доктор назначит кесарево сечение.
Возможные осложнения
Можно ли рожать при варикозе? Беременность считается особенным и необычным периодом в жизни женщины, который характеризуется сменой гормонального фона. Причиной появления варикоза может стать дефицит эстрогенов и избыток релаксина и прогестерона.
Именно эти гормоны позволяют сосудистым стенкам расслабиться. Такие изменения происходят не с каждой женщиной, определяющими факторами для появления варикоза являются генетическая предрасположенность и образ жизни женщины до беременности.
Для того чтобы вы родили ребенка благополучным образом, необходимо уделять все свое внимание здоровью. Следует регулярно посещать врачей для того, чтобы выявить малейшие неблагоприятные изменения в вашем организме.
Даже неприметные симптомы могут привести к варикозу. Например, повышение венозного давления снижает скорость кровообращения в ногах и приводит к появлению недуга.
Помимо этого, варикоз может быть спровоцирован плацентой. Осложнения в ходе родовой деятельности зависят от ее предлежания, которое определяется на втором триместре беременности.
Предотвратить любое осложнение может только лечащий врач!

Как проходит родовая деятельность при варикозе?
В зависимости от тяжести развития болезни и индивидуальных нюансов женского организма, доктор делает прогнозы касательно родовой деятельности. Как мы выяснили, варикозное расширение вен может затрагивать не только ноги, но и органы таза и даже молочные железы. Все это осложняет процесс родов.
Исходя из симптоматики варикозного расширения вен, можно выделить две разновидности заболевания:
- Не осложнённая – такой недуг не несет никакой угрозы для женщины, ее ребёнка и процесса родовой деятельности.
- Осложненная – такая форма варикоза должна строго контролироваться флебологом. Существует повышенная вероятность возникноения тромбоза, кожных заболеваний и кровоточащих ран, напоминающих экзему. В таких случаях роды при варикозе происходят путем кесарева сечения.
Беременные женщины, которые страдают варикозом, подвержены регулярному ощущению тяжести боли в ногах. Потому роды будут происходить в компрессионном трикотаже.
Если заболевание начало свое развитие в течение первых трех месяцев беременности, то в большинстве случаев оно будет прогрессировать. Это может привести к ухудшению здоровья женщины. Вены будут опухать и выпирать, заболевание будет определяться при помощи визуального осмотра.
Появятся проблемы кровотока, которые снизят чувствительность кожных покровов в проблемных зонах, а дисфункция оттока венозного типа приведет к судорогам.
Сложнее всего приходится женщинам, у которых наблюдается варикоз влагалища. В таком случае пациентка испытывает сильную боль и ощущение распирания в проблемных зонах. В такой ситуации показано исключительно кесарево сечение.
Как облегчить родовую деятельность?
Для того чтобы правильно подготовить к родам будущую мать, которая болеет варикозом, необходимо назначить ей правильное и эффективное лечение. Такое лечение должно быть направлено на устранение отеков, исключение судорог и болевых синдромов.
Все это можно излечить при помощи правильно подобранных медикаментов. Чтобы улучшить общее состояние здоровье и нормализовать работу организма назначают витаминные и минеральные комплексы.

Чаще всего после того как женщина рожает ребенка, варикоз становится не таким выраженным или проходит вовсе. Именно поэтому важно соблюдать все правила, которые продиктует вам врач.
Подготовка к родам
Роды при варикозе не отличаются какой-либо особой сложной подготовкой. Нужно всего лишь следовать ряду простых советов:
- Выполнять ежедневные пешие прогулки на свежем воздухе. Проводить время на улице не менее двух часов в день. Это позволит улучшить кровоток и оживить мышцы ног.
- Забудьте о неудобной обуви и о туфлях на каблуках. Приобретите комфортную широкую пару обуви.
- Давайте своим ногам немного отдыха, для этого положите их на возвышенность.
- Спите только в удобных позах. Приобретите специальную подушку для беременных женщин.
- Чтобы ваше тело, в том числе и сосуды, были в тонусе, рекомендуем заняться плаванием или аквааэробикой.
- Для того чтобы осуществить профилактику варикоза, попробуйте использовать методику контрастного душа, но не увлекайтесь, температура не должна колебаться очень сильно.
Варикоз – довольно тяжелое заболевание, лечение которого должно происходить своевременно под наблюдением высококвалифицированных медиков. Если женщина мечтает о беременности и тщательно планирует ее, она должна помнить о посещении флеболога.
Только профессиональный медицинский контроль поможет женщине родить здорового малыша без каких-либо проблем. Желаем вам и вашему будущему ребенку здоровья!
Нарушен кровоток при беременности: каковы риски
После того как женщина узнает про свою беременность, она должна осознавать, что теперь организм принадлежит не только ей, но и ее будущему ребенку. Гормональные всплески и полная перестройка органов малого таза, довольно часто заканчивается нарушением в кровоснабжении плода. В этой статье поговорим про нарушение кровотока при беременности, чем оно чревато, какая симптоматика присуща, какую терапию можно применять и как выносить здорового ребенка.
Как видоизменяется кровоток при беременности
Первоначально разберемся, как все устроено у мам в животиках. При беременности за передачу полезных микроэлементов и кислорода малышу ответственна плацента. Она является тем самым объединителем, через который сосудистая система беременной соединяется с сосудистой системой плода, становясь общей. Любые нарушения в работе плаценты сказываются на состоянии малыша, поэтому следить за кровотоком при беременности нужно обязательно. Производится диагностика посредством исследования – допплерометрия. О ней, ниже поговорим подробней.
Что собой представляет нарушение кровотока при беременности
Нарушение кровотока может появиться на любом сроке вынашивания. Беременной ставят диагноз плацентарная недостаточность. Это одно из самых распространенных осложнений при беременности, связанное с нарушением функций плаценты. Протекает такая патология в двух формах:
- Острая форма появляется внезапно и чаще всего является следствием отслойки плаценты. Может спровоцировать нарушение газообмена в данном органе и как следствие кислородное голодание у плода.
- Хроническая, ее еще называют преждевременное старение плаценты. Чаще всего выявляется в третьем триместре беременности. Подразделяется на следующие виды:
- компенсированная – считается минимально опасной, так как при такой форме ребенок продолжает нормальное физиологическое развитие. В организме матери «включаются» защитные механизмы, которые компенсируют нарушение кровотока;
- декомпенсированная – организм матери не справляется с проблемой, происходят патологические изменения в плаценте. Появляются первые кислородные голодания плода, влекущие за собой задержки в развитии, возможна внутриутробная гибель малыша;
- субкомпенсированная – при такой форме состояние плода ухудшается, он значительно отстает в развитии;
- критическая – при этой форме недостаточности, гибель ребенка неизбежна.
Диагностика патологии
Ранее уже было сказано, что при беременности диагностировать нарушение кровотока можно посредством допплерометрии. Представляет она собой ультразвуковое исследование, которое способно выявить любые патологические отклонения кровотока. Беременная при диагностике занимает горизонтальную позу на спине или боку. Специалист проводит исследование трансабдоминальным методом. Обычно допплерометрию назначают дважды:
- в 20–22 недели, дабы удостоверится в отсутствии отклонений в развитии плода;
- в 32 недели.

Степени нарушения кровотока у беременных
Условно систему кровотока при беременности можно разделить на две подсистемы:
- женщина (матка) – плацента;
- плацента – ребенок.
В медицине существуют нормы показаний допплерометрии. Они применяются со второго триместра. Врачи сопоставляют полученные данные диагностики с нормами и выявляют степени нарушение кровотока при беременности.
При диагностике фиксируется наличие отклонений в одной из двух форм:
- I-а степень – нарушение кровотока происходит на участке беременная – плацента (маточно-плацентарный кровоток);
- I-б степень – патологические изменения наблюдаются в подсистеме плацента-ребенок.
Нарушение кровотока при беременности первой степени не влияет на состояние будущего малыша и легко поддается медицинской коррекции.
II степень
При второй степени затрагиваются обе подсистемы. На протяжении 7–12 дней такое состояние грозит перерасти в III степень, что может закончиться трагично.
III степень
Критическая точка, при которой кровоснабжение ребенка может полностью отсутствовать или быть реверсным. Если в течение 72 часов, при реверсном кровотоке не удается стабилизировать состояние, то ставится диагноз к искусственным родам, либо преждевременному прерыванию беременности.
Чем опасно нарушение кровотока при беременности
К осложнениям и опасностям, которые могут развиться вследствие нарушения кровотока, относятся:
- отслойка плаценты;
- гипоксия;
- гипотрофия плода;
- патологии развития;
- внутриутробная смерть.
Почему происходят нарушения кровотока при беременности
Причин, способствующих нарушению кровотока при беременности, немало. Рассмотрим самые распространенные факторы, провоцирующие нарушение кровотока.
- Заболевания матки: двурогая матка, эндометриоз, гипоплазия матки, наличие миомы и др.
- Проблемы со здоровьем у матери: почечная недостаточность, сахарный диабет, гипотония, пиелонефрит, болезни эндокринной системы, бронхиальная астма и др.
- Неблагоприятные условия вынашивания: резус-конфликт, многоплодие, гестоз, неправильное предлежание плода и др.
- Внешние факторы: прием алкоголя при беременности, курение, постоянное нахождение в нервной обстановке, первые роды (а женщине за 35), плохое (ограниченное) питание матери.

Симптомы патологии
При первой степени проявления патологии симптоматика себя никак не проявляет, поэтому будущая мама узнает о проблеме, посетив очередное плановое УЗИ. Если же патология протекает в острой или декомпенсированной форме, то можно заметить изменения в активности (движение, шевеление) плода. Для таких состояний характерны смены чересчур сильных движений с затиханиями.
Помимо поведенческих изменений малыша в животе, может присутствовать:
- медленный рост живота у мамы;
- поздний токсикоз;
- повышенная отечность;
- диагностируется маловодье или многоводье.
Методы лечения
Если заболевание протекает в легкой форме (первая степень), то врач может назначить препараты, улучшающие кровообращение.
Проводится динамика состояния плода, еженедельно, до нормализации показателей, беременной делают допплерометрию и проверяют сердцебиение плода. Если показатели стабилизируются, то женщина будет продолжать вынашивать ребенка дальше. В случае ухудшения рекомендуется сделать кесарево сечение (при сроке более 25–28 недель).
При второй степени, беременную госпитализируют и проводят лечение под строгим наблюдением медперсонала. При ухудшении состояния проводят внеплановую операцию.
Что касается третей степени, то лечению она не поддается, так как в развитии плода начинаются необратимые изменения. Поэтому, дабы не рисковать жизнью ребенка, врачи настаивают на безотлагательном проведении кесарева.
В заключение о профилактике
Действия по профилактике, должны быть направлены на организацию условий для здорового роста и внутриутробного развития ребенка. Для этого женщина должна:
- следить за своим рационом;
- чаще отдыхать;
- регулярно бывать на свежем воздухе;
- отказаться от вредных привычек;
- минимизировать эмоциональное напряжение.
Главное же – регулярно посещать врача и следовать его рекомендациям.
Как правильно подготовиться к родам при варикозе? Проходит ли заболевание после рождения ребенка?

Период беременности традиционно является повышенным фактором риска в развитии варикоза. Появление расширенных вен у женщин до 90% случаев приходится на ранние сроки беременности, причем ближе к родам происходит значительное увеличение диаметра бедренной и большой подкожной вен.
Проблема варикоза при беременности состоит в невозможности проведения хирургического лечения. Разрешается только консервативная терапия, которая включает в себя местное лечение венотониками, лечебную гимнастику и компрессионный трикотаж.
- Варикоз и роды: чего ожидать?
- Как подготовиться к родам при варикозном расширении вен?
- Возможные осложнения
- Как проходит родоразрешение?
- Естественным путем или кесарево сечение – что лучше?
- Проходит ли варикоз после родов?
- Полезное видео
Что делать, если возник тромбофлебит после родов у мамы


Во время беременности и родов женский организм претерпевает большие трудности, чем это может показаться на первый взгляд. У кого-то резервы позволяют выдерживать такую нагрузку, тогда весь период вынашивания проходит без особых проблем, а у других возникают многочисленные осложнения и последствия. Одно из наиболее опасных состояний, которое может развиться практически у каждой женщины при сочетании факторов, – тромбофлебит после родов. Его появление – результат генетической предрасположенности, состояния здоровья и воздействия внешних условий. Симптомы заболевания некоторое время могут протекать малозаметно, иногда маскироваться под другие патологии. Несвоевременно выявленный тромбофлебит, недостаточная его профилактика во время родов и после них могут стать причиной летального исхода.
Читайте в этой статье
Что такое тромб?
Это прижизненно образовавшийся сгусток крови. Тромб возникает вследствие активизации свертывающейся системы. В норме подобные образования возникают в любом месте при повреждении, достаточно вспомнить парез на пальце или трещину кожи где-нибудь. При патологии активация свертывающей системы может происходит в ответ на какие-то экстремальные состояния, например, после кровопотери или травмы в ходе оперативного вмешательства. Также сосуды могут быть повреждены изнутри, и это вызовет образование подобного сгустка крови.
Основу его составляют красные кровяные пластинки. Также значимый процент могут занимать лейкоциты (тогда он носит название белый тромб), эритроциты (в этом случае красный) или их смесь. Иногда встречаются гиалиновые формы, состоящие из разрушенных форменных элементов.
В чем опасность появления
Образовавшись в сосудах, чаще всего в венах нижних конечностей, тромб может отрываться от стенки (или иногда он вовсе изначально флотирующий) и мигрировать с током крови в другие отделы организма. Чаще всего он «застревает» в микроциркуляторном русле легких, в таких случаях возникает тромбоэмболия артерий органа.
Причины развития патологии
Тромбофлебит – образование тромба в венозных сосудах с возможной миграцией данного образования по всей кровеносной системе и нарушением работы некоторых органов вследствие его оседания в этом месте. Иногда это угрожающее жизни состояние. Теоритически возникновение тромба возможно абсолютно в любой вене, и чем она крупнее, тем вероятность грозных осложнений выше.
Существует следующая классификация патологии:
- поверхностный тромбофлебит;
- возникновение его в глубоких венах.
Любой вариант может протекать с инфицированием и нагноением. Тромбофлебит глубоких сосудов принято делить на патологию вен матки, малого таза, голени и бедра. Поражение других отделов встречается намного реже.
 Тромбофлебит после родов
Тромбофлебит после родов
Факторы риска
Послеродовый тромбофлебит имеет более высокий процент своей реализации в определенных клинических ситуациях. Задача врача – выявить подобные факторы и назначить своевременную профилактику в виде медикаментозного лечения, ношения компрессионного белья, определенной двигательной активности и т.п.
Беременность и роды
Период вынашивания и появления малыша самостоятельно являются провоцирующими моментами для развития тромбофлебита. Связано это с реологическими изменениями крови, в результате которых она становится более вязкой, особенно накануне родов. Увеличивающая в размерах матка сдавливает близлежащие сосуды, что нарушает отток крови от нижних конечностей, способствуя ее застою, прогрессированию варикоза и образованию тромбов. Всему этому благоприятствует и гормональный фон.
Варикозная болезнь вен ног
У всех женщин, которые до беременности или во время нее имели любые, даже незначительные проявления расширения вен, риск образования тромбов после родов повышен. В идеале варикоз лучше прооперировать еще до планирования зачатия, так как в большинстве случаев при вынашивании все симптомы усугубляются, особенно в третьем триместре.
В течение всей беременности таким женщинам рекомендуется носить компрессионное белье необходимого класса сжатия. Выбор следует проводить вместе с врачом.
Особую настороженность следует проявлять, если в анамнезе у них или близких родственников уже когда-то был тромбофлебит, особенно глубоких вен. В таких случаях лечение дополняется препаратами, нормализующими свертывание крови.
Всем беременным с проявлениями варикоза следует проводить ультразвуковое исследование сосудов ног на предмет выявления тромбов в них. Обнаружение подобных сгустков крови дает возможность предпринять все возможные меры по предупреждению прогрессирования заболевания. В некоторых случаях ставятся специальные кава-фильтры над патологическим участком, так тромб не может мигрировать дальше.
Массивная кровопотеря
Физиологической во время родов является потеря до 10% от всего объема циркулирующей крови. Это около 500 мл. Массивная кровопотеря вызывает активацию свертывающей системы, что должно предотвращать ее прогрессирование. В некоторых ситуациях происходит срыв на этом этапе, возникает ДВС-синдром. При этом начинают образовываться тромбы во всех сосудах и органах. Чтобы это предотвратить, кровопотерю следует своевременно восполнять.
При травматизации
Во время любых оперативных вмешательств (ушивание ли это разрывов или процесс кесарева сечения) резко повышается риск образования тромбов ввиду травматизации тканей и активизации свертывающей системы крови. Чем объемнее, тем выше риск. Например, если сравнить кесарево сечение без и с удалением матки, то во втором случае вероятность тромбоза будет в разы больше.
Возраст женщины
Доказано, что с возрастом риск тромбофлебита увеличивается. Граница – 35 — 40 лет, после чего любое оперативное вмешательство сопровождается назначением антикоагулянтной терапии (противодействует чрезмерному свертыванию).
Ожирение, курение
Нарушение метаболизма женщины, ведущее к избыточному весу, также влечет за собой риск тромбозов. Это обусловлено гиподинамией, особенно при беременности. Также при ожирении стенки сосудов травмируются продуктами обмена веществ и способствуют образованию тромбов. Курение усугубляют всю ситуацию: никотин влияет на реологические свойства крови, повышая ее вязкость.
Часто в третьем триместре беременности у женщин, особенно с факторами риска, развивается гестоз. Патология характеризуется триадой симптомов: отеки, повышение давления и нарушение работы почек. Претерпевают изменения и форменные элементы крови. Все это приводит к увеличение риска тробофлебита в несколько раз по сравнению со здоровыми женщинами.
Заболевания сердечно-сосудистой системы
Также факторами риска являются все заболевания сердца и сосудов. Особую опасность составляют аритмии, искусственные клапаны, пороки и т.п.
Наличие онкологических заболеваний
Любые злокачественные опухоли повышают риск тромбозов. На современном уровне развития акушерства и гинекологии часто женщины с онкологией удачно вынашивают беременность, но всегда необходимо быть настороженными в плане гиперкоагуляции. Сегодня не редкость роды после операций на шейке матки, после перенесенной меланомы и др.
Длительный постельный режим
Гиподинамия, в том числе в послеродовом периоде, увеличивает вероятность тромбофлебита вследствие застоя крови в венах ног. Длительный постельный режим может быть назначен после обширных разрывов или операций и других осложнений.
Наследственные тромбофилии
В настоящее время все чаще выявляются различного рода генетические заболевания, которые могут становиться причиной бесплодия, невынашивания на разных сроках, а также тромботических осложнений. Все эти заболевания объединены в группу наследственных тромбофилий. Своевременная диагностика и лечение – профилактика грозных последствий.
Симптомы появления
Клиническая картина патологии зависит от того, на каком уровне тромб перекрыл кровоток. Необязательно, чтобы он здесь же и образовался, очень часто такой сосудистый сгусток мигрирует, например, из вен нижних конечностей. Чаще всего тромбофлебит развивается через 1 — 2 недели после родов.

Поверхностный тромбофлебит
Данный вариант протекает в наиболее легкой форме. Это обусловлено тем, что подкожные вены доступны для визуализации, их можно потрогать. При тромбофлебите сначала появляется боль на том участке, где расположен сосуд. Вена при пальпации уплотнена, болезненна, ее можно сравнить с натянутой веревкой. Кожа над ней гиперемирована, локально отмечается повышенная температура. Может появиться отек и увеличиваться регионарные лимфатические узлы. Иногда поднимается температура до 37 — 38 градусов.
Тромбофлебит глубоких вен
Эта патология протекает более скрыто, ввиду чего диагностируется позднее, следовательно, и протекает сложнее.
Тромбофлебит глубоких вен голени и бедра характеризуется появлением внезапной боли в пораженной конечности, она носит распирающий характер. Вскоре обнаруживается отек тканей, который еще некоторое время нарастает. Паховая складка при этом может сглаживаться. При касании до икроножных мышц отмечается их болезненность. В дальнейшем появляется чувство «бегания мурашек», онемение. Поверхностные вены начинают расширяться, так как кровоток через них усиливается. Характерны температура и симптомы интоксикации.
Тромбофлебит тазовых вен протекает более скрыто. Клиника маскируется под «острый живот». Повышается температура тела, выражены симптомы интоксикации, женщина вялая, иногда нарушается сознание. Несвоевременная диагностика может привести к летальному исходу. При этом отмечается вздутие, боли внизу живота. При влагалищном исследовании отмечается изменения в параметральной клетчатке: обнаруживаются чувствительные извитые «змеи» вокруг матки, все прилегающие участки болезненны и уплотнены.
Тромбофлебит вен матки также характеризуется болями и тяжестью внизу живота. На фоне высокой температуры, интоксикации и перитониальных симптомов обнаруживается резко увеличенная матка или ее часть. На ней могут обнаруживаться выпячивания или плотные извитые тяжи. Количество лохий увеличено.
Диагностика
Обнаружение патологии при локализации процесса в поверхностных венах не представляет трудностей, этому способствует яркая клиническая картина. Тромбофлебит глубоких вен может маскироваться под другие патологии, например, под несостоятельность швов, если выполнялось кесарево сечение, или кишечную непроходимость, иногда симптомы похожи на сепсис. Помимо визуального осмотра и пальпации, следует при появлении каких-либо болей замерять окружность ноги в разных местах в сравнении со здоровой.
Также эффективно в диагностике тромбофлебита использовать ультразвуковое исследование сосудов с доплерометрией. Во время его проведения можно обнаружить даже малейшие нарушения кровотока, а также визуализировать месторасположение сгустка крови. Однако УЗИ малоинформативно при тромбофлебите глубоких вен таза, матки.
В отдельных случаях может помочь в диагностике МРТ (магнитно-резонансная томография), ЭКГ (например, при тромбоэмболии легочной артерии) и некоторые другие способы.
 Рекомендуем прочитать статью об отеках ног после кесарева. Из нее вы узнаете о причинах появления отеков, препаратах для восстановления, эффективности методов народной медицины для снятия отеков после родов.
Рекомендуем прочитать статью об отеках ног после кесарева. Из нее вы узнаете о причинах появления отеков, препаратах для восстановления, эффективности методов народной медицины для снятия отеков после родов.
Лечение патологии может проходить как в амбулаторных, так и стационарных условиях, иногда используются и оперативные техники. Основные направления терапии:
- Необходимо обеспечить покой пораженной конечности или всему телу. В случае, если развился тромбофлебит в матке или в венах малого таза, женщина находится некоторое время в реанимационном отделении.
- Обязательно использование компрессионного белья (чулок или колготок) на протяжении всего лечения и некоторое время после. Степень сжатия должен определять только лечащий врач. Неправильно подобранное изделие может еще больше усугубить состояние. Вместо компрессионного белья может использоваться эластичный бинт, но он менее удобен и надежен в носке. Подобные консервативные мероприятия помогут избежать нарастания отека и застаивания крови в нижних конечностях.
- Местно или системно используются антикоагулянты и антиагреганты – препараты, которыми можно повлиять на свертываемость крови. Во время грудного вскармливания и беременности можно использовать только гепарин. Инъекции его проводят в живот. Также при лактации разрешен варфарин.
- Для уменьшения воспалительной реакции и для обезболивания назначаются нестероидные противовоспалительные средства. Например, диклофенак и подобные. Однако применение их при грудном вскармливании ограничено.
- Назначают венотонизирующие крема и мази в качестве профилактики образования новых тромбов.
- Также эффективно в комплексном лечении физиотерапевтические процедуры: электрофорезе, ультразвук и другие.
- Антибактериальные препараты назначаются редко. Как правило, воспаление носит асептический характер и не требует подобной терапии.
Иногда возникает необходимость в установке кава-фильтров – специальных приспособлений, которые помещаются в вену. Они не мешают общему току крови, но препятствуют миграции тромбов выше места своего расположения. Чаще всего они устанавливаются в нижнюю полую вену. Но важно помнить, что любое новое оперативное вмешательство многократно увеличивает риск повторного тромбофлебита.
Редко используется хирургическое удаление тромба открытым путем или с помощью специальной аппаратуры. В последнем случае миниатюрный катетер вводится в здоровую вену и достигает тромбированного участка, после чего убирает там сгусток крови.
Тромбофлебит вен после родов – одна из самых серьезных и опасных патологий. Лечение заболевания длительное, комплексное, не всегда приводит к полному выздоровлению. Поэтому во всех случаях оперативных вмешательств и других манипуляций, а также у лиц группы риска должна проводиться на должном уровне профилактика данной патологии.
После кесарева сечения у светланы образовался 40-сантиметровый(! ) тромб. Жизнь маме двойняшек спасли кардиохирурги, которые уже в сердце «поймали» оторвавшийся сгусток крови

За 20 минут, пока женщину везли из киевского роддома N 7 в Институт хирургии и трансплантологии, тромб продвинулся на 10 сантиметров
До родов оставалось еще четыре недели. 26-летняя Светлана чувствовала себя нормально. В женскую консультацию пришла на очередной осмотр. Врача насторожило повышенное давление пациентки, да и результаты ее анализов были плохими. «Вези жену в роддом!» — сказал специалист мужу беременной.
— В роддоме N 7 Свету сразу определили в реанимацию, — рассказывает супруг Светланы 35-летний Олег. — У нее развился тяжелый поздний токсикоз, который не поддавался лечению. Главный врач Петр Бондаренко объяснил мне, что существует большая угроза жизни жены и детей. «Нужно срочно делать кесарево сечение», — сказал он. Свету забрали в операционную. После рождения малышей у жены начались проблемы со свертываемостью крови. Врачи спасали мою жену, вливая плазму. Ее понадобилось так много, что не хватило запасов роддома. Пришлось искать плазму на городских станциях переливания крови.
Девочки-двойняшки появились на свет недоношенными, поэтому их сразу поместили в специальные кувезы. Мама крошек еще двое суток находилась в реанимации. И уже начала приходить в себя, как вокруг ее кровати вновь засуетились доктора.
— На третий день после родов доктор Муравьев делал Свете УЗИ и заметил в нижней полой вене 40-сантиметровый(!) тромб, — продолжает Олег. — Срочно собрали консилиум, пригласили в роддом кардиохирургов. Огромный сгусток крови в любую секунду мог оторваться и закупорить легкие или сердце. Что произошло бы тогда, думаю, объяснять не нужно. Свете нельзя было ни шевельнуться, ни чихнуть, ей даже ресницами хлопать было опасно.
Кардиохирурги сказали: «Необходимо сейчас же оперировать». Правда, риск был невероятно высок.
— Во время операций на сердце мы вводим больным препараты, разжижающие кровь, — говорит заведующий отделением хирургии и трансплантологии сердца Института хирургии и трансплантологии АМН Украины кандидат медицинских наук Борис Тодуров. — Женщина была после кесарева сечения, свежие рубцы могли начать кровоточить. Однажды у Светы кровь уже перестала сворачиваться, это могло повториться. Вместе с нами в операционную вошли сотрудница роддома N 7 Виктория Белая и профессор кафедры акушерства и гинекологии N 1 Киевского национального медуниверситета Владимир Лакатош. Они были готовы помочь в любой момент. К счастью, их вмешательство не понадобилось. Мы «поймали» тромб буквально в сердце пациентки. Я и мои коллеги рады, что удалось спасти маму двойни. Это действительно уникальная операция.
Новорожденные девочки неделю провели в реанимации
Из роддома в Институт хирургии и трансплантологии Светлану везли на реанимобиле. Карету скорой помощи сопровождали две легковые машины хирургов.
— Перевозить Свету было рискованно, но делать операцию на сердце в роддоме врачи не могли, — продолжает Олег. — «Скорая помощь» всю дорогу ехала с включенной сиреной, две легковые машины двигались рядом с включенными аварийными огнями. Нашему кортежу все уступали дорогу. И лишь какой-то придурок, иначе не могу назвать, на «Волге» выскочил наперерез «скорой». Столкновения удалось избежать только чудом. Из роддома в больницу мы ехали, наверное, чуть больше 20 минут. За это время тромб продвинулся на десять сантиметров!
— Об этой ситуации мне по телефону рассказал заместитель главы Киевской госадминистрации Валерий Бидный, который лично принял участие в поисках нужных специалистов, организации транспортировки больной из роддома в институт, — говорит Борис Тодуров. — Случай очень нетипичный. Так как в нашем институте работают сосудистые хирурги, у которых огромный опыт по удалению тромбов, решено было везти Светлану к нам.
Женщину без промедления забрали в операционную. Олег провожал хирургов словами, которые повторял, как заклятие: «Спасите мою жену!»
— Как представил себе, что останусь без Светы, чуть с ума не сошел, — мужчина тщетно пытается скрыть слезы, выступившие на глазах. — Как бы я потом дочкам объяснял, что не смог уберечь их маму? Пока операция шла, выпил три пластинки валидола.
Мы с Олегом и Светой беседовали у них дома через несколько дней после того, как женщину выписали из больницы. При нашем разговоре присутствовала и мама молодого отца Ярослава Васильевна, приехавшая из Львова.
— Я примчалась в больницу прямо с вокзала, — говорит она. — Сын рыдал. Возле него был его друг и коллега Виталий. Он очень поддержал Олега, хотя у самого в то время отец был при смерти. Казалось, операция длилась целую вечность. Для меня самым важным было увидеть лица, с которыми выйдут врачи из операционной. Доктора казались уставшими, но спокойными.
— А я бы сказал, что хирурги выглядели счастливыми, — добавляет Олег. — «Операция прошла успешно», — обрадовал Борис Тодуров. Затем мне показали в металлической хирургической чашке тромб, который мог убить жену. Сгусток был громадным. Врачи сказали, что он свежий, недавно сформировавшийся. Уже во время операции от него оторвался десятисантиметровый фрагмент.
— После большой кровопотери, когда человек получает множество препаратов крови, у него включаются механизмы, из-за которых красные кровяные тельца начинают слипаться, образуя тромбы, — объясняет Борис Тодуров. — У Светланы возникло не несколько маленьких сгустков, а один огромный. Чтобы его удалить, нам пришлось раскрыть одновременно брюшную полость и грудную клетку. И в этот момент часть тромба оторвалась. Нам удалось ее «поймать». Но, если бы она двинулась в сердце минут за 20 до операции, мы вряд ли смогли бы спасти женщину. Благодаря молниеносной реакции врачей роддома, забивших тревогу и вызвавших на консультацию коллег, удалось все сделать вовремя. Мы постоянно сотрудничаем с киевскими больницами и в нестандартных ситуациях, требующих участия нескольких специалистов, всегда готовы оказать помощь.
Новорожденных девочек отправили на дальнейшее лечение в столичную детскую больницу Ь 1, где есть отделения для выхаживания недоношенных малышей. Первую неделю дети находились в реанимации.
— На следующий день после появления дочек на свет из Львова приехал мой отец, — рассказывает Олег. — Он помогал мне переоборудовать нашу однокомнатную квартиру, чтобы в нее можно было привезти детей. Мы решили освободить место для пеленального столика и кроватки, вынести компьютерный стол на кухню. И вдруг отца пронзил острый приступ боли. Врачи скорой помощи сказали, что камни в желчном пузыре закупорили протоки. Отца отвезли в больницу Ь 10, где ему удалили желчный пузырь. Так в трех больницах города одновременно оказались близкие мне люди
Олег до сих пор недоумевает, почему произошло такое стечение обстоятельств. Видимо, судьба послала ему это испытание. И, нужно сказать, мужчина с честью с ним справляется.
«Поначалу Евочка ела 9 капель молока, а София — 17!»
— Вы помните, когда впервые увидели дочек? — спрашиваю Олега.
— На второй день после их рождения. Они были очень маленькими. «Пучка духу», как говорят у нас во Львове. Одна — 1 килограмм 400 граммов, рост 40 сантиметров. Вторая покрупнее — 2 килограмма 100 граммов, 44 сантиметра. Я боялся даже прикоснуться к детям. Они лежали в кувезах, подключенные к аппаратам искусственного дыхания. Но, помню, одна малышка махала ручками, а вторая морщилась.
— Имена девочкам уже дали?
— Да, Ева и София. Хочется, чтобы дочек побыстрее выписали из больницы, мы их сразу окрестим.
— Двойняшки в вашей семье — это в кого?
— Мама Светы, кстати, ее тоже зовут Ярославой, как и мою, — из двойни, — отвечает Олег. — Поэтому мы были готовы к появлению сразу двоих детей.
— Долгое время врачи реанимации говорили, что состояние крошек стабильно тяжелое, — говорит Ярослава Васильевна. — Каждый раз сердце тревожно сжималось. Через две недели после рождения внучек перевели в отделение. Тогда я и увидела их впервые. Чудесные девочки! Черные глазки, волосики. Губки красиво очерчены. Так только нарисовать можно.
Бабушка восторженно говорит о своих внучках и готова описывать их часами. Причем эпитеты подбирает самые красочные. А так как женщина говорит по-украински с характерным львовским акцентом, ее речь можно сравнить разве что с песней.
— Девочки сами едят? — спрашиваю Ярославу Васильевну.
— Уже да, у них есть силы сосать соску. После реанимации Евочка (она более слабенькая) ела через зонд всего 9 капель молока! За две недели мы увеличили эту дозу до 40 граммов. София же сразу ела больше, чем сестра, — целых 17 капель. Она уже получает по 50 граммов. Сначала я кормила внучек с помощью шприца, вводя молоко в зонд, по которому оно и попадало в желудок. Теперь они едят из бутылочек.
Слушая эти слова, Света начинает плакать. Она слишком слабая после двух сложнейших операций и не может ухаживать за своими дочками. Молодой маме говорить тяжело, а ходить и подавно.
— Еще болит грудина, которую кардиохирургам пришлось распилить, — объясняет молодая мама. — Говорят, она будет заживать два месяца. А мне уже хочется взять дочек на руки, кормить их, пеленать. Но, к сожалению, я сама нуждаюсь в помощи.
Чтобы хоть немного успокоить жену, Олег сделал несколько снимков дочек и небольшой видеосюжет с помощью мобильного телефона. Правда, Света каждый раз смотрит его со слезами на глазах.
— Хоть девочки и очень маленькие, они, когда есть хотят, кричат громко, — продолжает бабушка. — Наши солнышки кушают каждые два с половиной или три часа. У девочек разный график, поэтому ухаживать за ними достаточно тяжело, но это приятные хлопоты. Главное, чтобы дети были здоровенькими.
Несколько раз Светлану возили к дочерям. Эти короткие встречи возвращают измученной молодой женщине улыбку.
— Надеюсь, свой лимит неприятностей и переживаний наша семья уже исчерпала, — улыбается Олег, — и теперь мы будем только радоваться подрастающим дочкам.
Источники: http://varikoza-med.ru/lechenie/tromboz-posle-kesareva-secheniya/, http://7mam.ru/tromboflebit-posle-rodov/, http://fakty.ua/59528-posle-kesareva-secheniya-u-svetlany-obrazovalsya-40-santimetrovyj-tromb-zhizn-mame-dvojnyashek-spasli-kardiohirurgi-kotorye-uzhe-v-serdce-quot-pojmali-quot-otorvavshijsya-sgustok-krovi