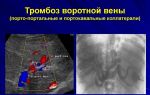
Тромбоз нижней полой вены у беременных
Синдром нижней полой вены — причины, симптомы, лечение
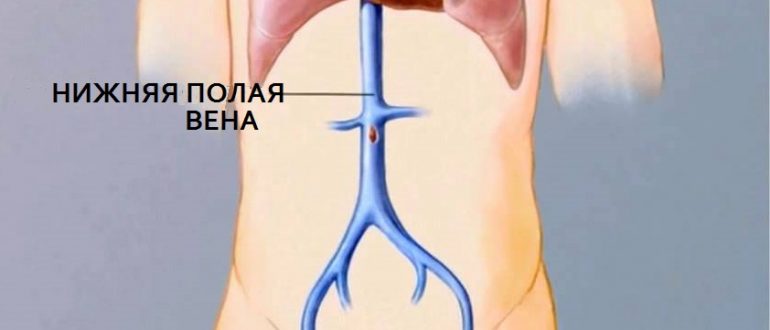
Нижняя полая вена (НПВ) – это часть кровеносной системы, которая является самым крупным сосудом в человеческом организме. Клапанная система отсутствует.
В просвете кровяного сосуда циркулирует венозная кровь, которая направляется в правое предсердие для дальнейшего распределения по малому кругу кровообращения.
Тромбозы, приводящие к сдавливанию нижней полой вены, являются причиной нарушения кровообращения.
Синдром НПВ — это закупорка сосуда по той или иной причине.
Согласно статистике, синдром диагностируется в большинстве случаев у женщин, в отличие от поражения верхней полой вены. Связано это репродуктивной функцией.
Где находится нижняя полая вена и ее функции
 Нижняя полая вена берет начало от двух подвздошных вен, кровь которых впадает в просвет сосуда. Располагается за органами.
Нижняя полая вена берет начало от двух подвздошных вен, кровь которых впадает в просвет сосуда. Располагается за органами.
Образуется нижняя полая вена на уровне 4-5 поясничных позвонков на задней стенке живота. Слева проходит брюшная аорта. Затем вена проходит через диафрагму, проникнув через специальное отверстие, и впадает в перикард.
Заслонка или евстахиев клапан, нижней полой вены препятствует обратному попаданию венозной крови. НПВ собирает кровь таза, нижних конечностей и органов брюшной полости.
- Сбор отработанной крови организма;
- Доставка крови в сердечную мышцу для дальнейшего преобразования;
- Участие в дыхательном процессе (отличительной чертой от аорты является способность расширяться в процессе выдоха).
Что из себя представляет тромбоз нижней полой вены
 Тромбоз нижней полой вены – это патологическое состояние, при котором полностью или частично нарушается кровообращение. Сдавление просвета вены приводит к застойному явлению – утолщаются стенки кровеносного сосуда.
Тромбоз нижней полой вены – это патологическое состояние, при котором полностью или частично нарушается кровообращение. Сдавление просвета вены приводит к застойному явлению – утолщаются стенки кровеносного сосуда.
Сдавливание нижней полой вены – редкое явление, приобретающее хроническое течение заболевания. Тромбоз НПВ – опасное состояние, требующее экстренной госпитализации и врачебной помощи.
Патология в большинстве случаев встречается у беременных и связано увеличением матки, которая сдавливает вену при росте плода. Увеличение давления приводит к закупорке вены и выражается резким падением АД и обморочным состоянием.
Различают первичную и вторичную фазу закупорки НПВ. Поражение может наблюдаться на одном из сегментов вены и классифицироваться согласно местоположению тромба:
Причины возникновения заболевания
 Изначальная причина патологии не установлена, однако существуют факторы, увеличивающие риск тромбоза.
Изначальная причина патологии не установлена, однако существуют факторы, увеличивающие риск тромбоза.
Факторы, провоцирующие закупорку вен:
- Беременность свыше 25 недель беременности. Увеличенная матка в горизонтальном положении оказывает давление на нижнюю полую вену и приводит к нарушению сердечной деятельности и мозговой активности;
- Аллергические процессы;
- Эндокринные нарушения острого типа;
- Варикозная болезнь;
- Патологии крови: повышенная свертываемость, изменение биохимического состава крови;
- Наследственная предрасположенность;
- Реже: эхинококкоз печени и опухоли органов брюшной полости.
В некоторых источниках прописано, что воспаление венозной стенки с образованием кровяного сгустка (тромбофлебит) также является провоцирующим фактором.
При отрыве тромба закупорка может произойти в любом сосуде и нижняя полая вена не исключение.
Симптомы заболевания
 Признаки синдрома нижней полой вены зависят от степени сдавливания венозного просвета и локализации патологического процесса.
Признаки синдрома нижней полой вены зависят от степени сдавливания венозного просвета и локализации патологического процесса.
Тромбоз почечного (инфраренального или ренального) сегмента характеризуется следующими симптомами:
- Боль в поясничном отделе и в нижней части живота;
- Нефротический синдром;
- Уремия;
- Резкое увеличение количества мочевины в биохимическом анализе крови;
- Появление белка в моче.
Для закупорки печеночного (супраренального) сегмента характерно наличие таких признаков как:
- Отечность нижних конечностей;
- Образование синяков;
- Желтушность кожных покровов в области живота;
- Выраженное расширение вен груди и живота;
- Болевой синдром.
В начале заболевания отмечается наличие «мурашек», ползущих от ног. Конечности постепенно онемевают.
Повышается артериальное давление, учащается сердцебиение и появляется ощущение тревожности и беспокойства.
Осложнения при закупорке нижней полой вены
Последствия и осложнения синдрома НПВ вариабельны и зависят от нескольких факторов:
 По сравнению с другими причинами тромбоза беременность занимает лидирующую позицию. Увеличенная матка сдавливает вену, что может привести к нарушению клубочковой фильтрации мочи.
По сравнению с другими причинами тромбоза беременность занимает лидирующую позицию. Увеличенная матка сдавливает вену, что может привести к нарушению клубочковой фильтрации мочи.
Ухудшенное кровообращение способствует тромбообразованию и отслойке плаценты.
Закупорка почечного отдела приводит к серьезным нарушением.
Развивается тяжелая почечная недостаточность. При отсутствии лечения возможен летальный исход.
Тромбоз печеночного сегмента: осложнения:
- Гепатоспленомегалия;
- Давление на фиброзную оболочку печени;
- Повышенный риск внутреннего кровотечения;
- Желтуха.
Диагностика патологии
 Для выявления заболевания проводится ряд диагностических процедур, позволяющих выявить степень тяжести и локализацию процесса.
Для выявления заболевания проводится ряд диагностических процедур, позволяющих выявить степень тяжести и локализацию процесса.
Основной вид диагностики заключается в использовании инструментальных методов:
- Флебография или ангиография – вид рентген диагностики, позволяющий определить суженное место нижней полой вены;
- Ультразвуковая допплерография;
- Радиоиндикаторный способ;
- Венокавография или артериография для выявления опухолевых почечных процессов;
- Компьютерная флебография или МРФ.
Для определения состава крови проводятся лабораторные исследования:
- Анализ крови общий;
- Анализ крови биохимический;
- Коагулограмма;
- Исследование общего анализа мочи.
К какому врачу обратиться
Проблемой заболевания вен, в частности синдромом НПВ занимается врач-флеболог и врач сосудистой хирургии.
Лечение синдрома нижней полой вены
Четкой схемы лечения патологии нет.
В большинстве случаев проводится консервативное лечение в комплексе с различными процедурами.
Медикаментозная терапия
 Основная фармацевтическая группа, применяемая в лечении тромбозов. К ним относятся антикоагулянты, позволяющие разжижать кровь и препятствовать усилению тромбообразованию.
Основная фармацевтическая группа, применяемая в лечении тромбозов. К ним относятся антикоагулянты, позволяющие разжижать кровь и препятствовать усилению тромбообразованию.
Лечение осуществляется на основании симптомов заболевания и причин, приведших к нему.
Назначаемые лекарственные препараты:
- Варфарин – антикоагулянт для приема вовнутрь;
- Фраксипарин – внутримышечные инъекции;
- Рефортан – для замещения плазмы при потере крови;
- Курантил – в целях разжижить кровь.
Обязательно проводится антибиотикотерапия в малых дозах, для устранения возможной микробной инфекции.
Для укрепления сосудистых стенок и повышения их упругости назначается витаминотерапия: Е (токоферол) и С (аскорбиновая кислота).
Можно употреблять продукты с содержанием данных витаминов, либо принимать фармацевтические средства: Аевит и Аскорутин.
Рекомендации по питанию
 Для повышения эластичности венозных сосудов необходимо отдать предпочтение таким продуктам как:
Для повышения эластичности венозных сосудов необходимо отдать предпочтение таким продуктам как:
- Злаковым культурам;
- Бобам;
- Растительному оливковому маслу;
- Говяжьей или куриной печени;
- Капуста — брокколи.
В больших количествах: виноград, киви, ягоды (смородина, малина, ежевика). Из цитрусовых – апельсины и грейпфрут.
Под запретом: острая пища и газированные напитки, в частности минеральная соленая вода.
Гомеопатия
Гомеопатия в лечении синдрома нижней полой вены применяется достаточно часто. Гомеопрепараты улучшают состав крови, разжижают ее, и укрепляют сосудистые стенки.
Лечение проводят средствами на основе тромбина и фибриногена.
Из часто назначаемых средств ведущие позиции занимают препараты на основе яда гадюки и полосатой гремучей змеи.
Оперативное вмешательство и противопоказания к нему
 Показания к тромбэктомии:
Показания к тромбэктомии:
- Флотирующий тромб, способствующий развитию тромбоэмболии;
- Коарктация;
- Блокировка кровоснабжения сосудов жизненно важных органов;
- Давний тромбоз от 14 до 20 дней;
- Неэффективность консервативного лечения;
- Частые рецидивы синдрома.
Операция противопоказана лицам с инфекционным процессом острой формы, с декомпенсацией сердечной патологии и свежем инсульте в анамнезе.
Хирургическое вмешательство основано на баллонной дилатации с последующим стентированием сосуда.
Народная медицина
Рецепты нетрадиционной медицины принимают после консультации с врачом и при отсутствии аллергической реакции. Из целебных трав готовят отвары, способствующие поднятию иммунитета и разжижающие кровь.
 Настой из трав №1
Настой из трав №1
- Тысячелистник – 25 г;
- Бессмертник – 100 г;
- Листья брусники – 50 г;
- Березовые и крушинные листья – по 50 г.
Перемешивают и 1 столовую ложку смеси заливают крутым кипятком (200 мл). Настаивают 4 часа в тепле. В течение дня настой выпивается.
Настой из листьев вербены с медом
Листья вербены -15 г заливают стаканом кипятка, добавляют ложку меда и настаивают около 2 часов.
Употреблять рекомендуется перед едой по 1 столовой ложке.
Профилактика
 Не заниматься самолечением.
Не заниматься самолечением.
Контролировать свертываемость крови путем сдачи анализов на гемостазиограмму.
Во время заниматься лечением варикозной болезни конечностей и сердечными патологиями.
Следить за режимом питания и отказаться от вредных привычек.
Крепкий алкоголь и табак способствуют увеличению гемоглобина, что ведет к сгущению крови. Поэтому отказавшись от таких пагубных пристрастий значительно снизится риск нарушения свертываемости крови.
Полезное видео: Особенности синдрома нижней полой вены
Признаки и методы лечения тромбоза при беременности
Время ожидания рождения малыша кажется счастливым, безоблачным, полным надежд. Прекрасно, если все складывается именно так. Нередкими неприятностями беременной женщины становятся различные патологии. Наиболее частой причиной таких отклонений в здоровье является тромбоз при беременности.
Клиническая картина
Наверняка каждая женщина имеет представление о данном заболевании. Этимология болезни обусловлена образованием кровяного сгустка в сосудах, представляющего угрозу для беспрепятственного движения крови. В большинстве случаев тромбы появляются по причине нарушения целостности стенок сосудов. Но известны ситуации диагностирования болезни при неповрежденных сосудах.
Сгусток, свободно передвигающийся по сосуду, называется эмбол. Заслонение более 75 % свободного просвета сосуда ограничивает поступление необходимых питательных веществ по крови к тканевым клеткам, вследствие чего развивается гипоксия. Дальнейшее созревание тромба провоцирует гибель клеток сосудов. Поэтому тромбоз – опасная венозная патология глубоких вен и вен нижних конечностей. Ее попустительство влечет необратимые последствия.

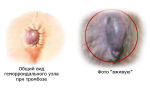
В большинстве случаев тромбоз беременных вызван поражением вен нижней конечности, полой вены либо геморроидального узла. Тромбоз в период беременности глубоких вен провоцирует сжатие нижней полой вены, влекущее ее увеличение.
Факторы развития
Появление тромбов у беременных женщин вызвано несколькими факторами:
- варикозной патологией с расширением внутренних вен;
- ишемической болезнью, иными кардиологическими нарушениями;
- гипертонической болезнью;
- гематологическими заболеваниями;
- малой подвижностью;
- длительным постельным режимом женщины, находящейся на сохранении будущего ребенка;
- резким повышением внутрибрюшного давления;
- механическим травмированием сосудов ранее;
- генетическими особенностями;
- длительным применением определенных лекарственных групп;
- повышенным холестерином.
Известны прочие причины забивания нижней полой вены, а также нарушения венозного кровотока глубоких сосудов. Тромбоз нижней глубокой полой вены или геморроидального узла контролируется специалистом. Такой тип недуга наносит равный вред матери и ребенку.
Известны физиологические особенности, оказывающие отрицательное воздействие на состояние вен будущих рожениц. Среди частых случаев отмечают сдавливание головой плода вен тазовой области. Результатом такого воздействия становится повышение венозного давления.

Необходимо учитывать и по возможности подавлять факторы, провоцирующие появление тромбов. Тромбоз отрицательно сказывается на самочувствии мамы, представляет риск развитию плода.
Важно! Флебологами установлен факт повышения вероятности появления тромбоза у беременных. Группу риска составляют люди с избыточной массой тела, перешагнувшие тридцатилетний возраст, рожающие пятый и более.
Беременным, обладающим данными характеристиками, врачи назначают контроль состояния вен ультразвуком c периодичностью 1 раз в триместр. Дополнительными рекомендациями являются занятия лечебной физкультурой, соблюдение правильного питания, ношение специальных компрессионных чулок, что можно выполнять в домашних условиях.
Симптомы тромбоза
Диагностика заболевания проводится с учетом симптоматики болезни. Проявлениями тромбоза глубоких вен и тромбоза геморроидального узла являются:
- появление отечности голени либо ноги в целом, не спадающей продолжительное время;
- ощущение чувства утяжеления ног;
- внешняя выраженность вен на пораженной области;
- изменение цвета кожи конечности, поверхность которой приобретает гладкий и блестящий вид;
- набухание конечности, в которой сформировался тромб;
- учащение пульса;
- повышение температуры;
- головная боль;
- появление болевых ощущений в области анального отверстия.
Вышеперечисленные симптомы проявляются на ранней стадии заболевания и поддаются консервативным методам лечения. Главное условие – женщине нужно вовремя обратить на них внимание и придать серьезное значение таким ощущениям.

Прогрессивное развитие геморроидальных узлов чревато появлением кровотечения, уплотнений в области ануса с характерной пигментацией, указывающей на присутствие некроза. Плоду опасность не угрожает до момента поражения тромбами плаценты. Во избежание такого проявления заболевания женщине необходимо посетить врача при первых же признаках недуга.
Диагностика тромбоза
Тромбоз во время беременности диагностируется при составлении анамнеза. Специалист клиники выясняет важные характеристики здоровья, связанные с:
- продолжительностью ежедневного нахождения в положении стоя;
- наличием нарушений обменных процессов;
- перенесенными патологиями сердечно-сосудистой, кровеносной систем;
- применением ранее оральных контрацептивов, глюкокортикоидов;
- пребыванием самой женщины на сохранении плода и др.
Следующим этапом становится физикальное обследование женщины. Такая процедура представлена пальпацией конечностей с визуальным осмотром. Поверхность ног ощупывается по пути следования вен, при этом оценивается их внешняя плотность, тонус. Обычно осмотр проводят сосудистый хирург с гинекологом.

Далее доктор назначает лабораторные исследования. Наибольшая важность придается общему анализу крови, в частности состоянию лейкоцитарной формулы. Одновременно дается оценка уровню свертываемости крови. Лабораторные исследования включают:
- определение активированного частичного протромбинового времени;
- коагулограмма;
- определение степени протромбинового индекса;
- D-димер;
- определение уровня фибриногена;
- анализ на агрегацию тромбоцитов.
Клинике заболевания показаны и инструментальные виды обследования. К ним относится допплерография с целью оценки проходимости вен, а также выявления и определения места нахождения тромбов. По необходимости дополнительно назначается флебография.
К дифференциальным методам обследования прибегают в случае присутствия у беременной водянки, хронической артериальной недостаточности, остеоартроза либо полиартрита.
Терапия тромбозов разной локализации проходит под наблюдением специалиста. Избрание метода лечения обусловлено месторасположением кровяного сгустка и физиологическим состоянием беременной. В случае появления угрозы развитию плода женщину лечат стационарно. Если тромбоз не представляет большую опасность здоровью, допускается амбулаторная терапия.

Обычно тромбозы беременных женщин лечат консервативными способами применения мазей, ношения специальной одежды. Такое лечение считается щадящим и применяется ввиду противопоказаний к беременности многих разновидностей препаратов.
В некоторых ситуациях допустимо назначение следующих групп медикаментозных средств:
- противовоспалительных;
- антигистаминных;
- тромболитиков;
- антикоагулянтов.
Каждый указанный метод подконтролен исключительно врачу в стационарных условиях. Стоит отметить, что применение антибиотиков допускается в единичных случаях. Степени тромбоза вены нижних конечностей, требующие хирургического вмешательства, обычно лечатся в период после родовой деятельности.
Беременным, придающим должное значение своему здоровью, прогнозируют благоприятный исход лечения. Но практика знает случаи печальных последствий. Опасность представляет тромбоэмболия легочной артерии, создающая загораживание кровяным сгустком мелкой ветки артерии. Патология имеет риск летального исхода.
Закупорка тромбом сосуда дыхательного органа вызывает его гибель, что чревато инфарктом легкого в любой период. А хроническая венозная недостаточность вызывает нарушения кровообращения нижней конечности и влечет отечность и появление трофических язв.
Профилактические меры
Следуя медицинской мудрости: «Болезнь легче предотвратить, чем лечить», беременным стоит посоветовать воспользоваться профилактическими рекомендациями во избежание развития тромбоза:
- иметь в ежедневном гардеробе специальное компрессионное белье;
- заниматься лечебной физкультурой;
- использовать эластичные бинты;
- употреблять антикоагулянты до зачатия;
- своевременно показываться акушеру-гинекологу.
Обязательные требования периодичности посещения больницы:
- 1 триместр – ежемесячно;
- 2 триместр – один раз в две недели;
- 3 триместр – еженедельно.
Перед зачатием нужно обязательно обследоваться в условиях больницы для исключения возможности появления патологических отклонений. Бережное отношение к своему здоровью и выполнение указаний доктора окажут помощь в снижении опасности формирования тромбоза во время вынашивания малыша.
Тактика ведения тромбоза глубоких вен системы нижней полой вены у беременных Текст научной статьи по специальности «Медицина и здравоохранение»
Аннотация научной статьи по медицине и здравоохранению, автор научной работы — Сушков С.А., Дивакова Т.С., Небылицин Ю.С., Фомина М.П., Ридлевич Н.В.
Цель. Провести анализ лечения пациенток с тромбозом глубоких вен в системе нижней полой вены при беременности. Материалы и методы. В основу работы положены результаты обследования 23 беременных с тромбозом глубоких вен (ТГВ) (основная группа). Средний возраст пациенток составил 27,4±5,8 года (М±о). Все женщины были разделены на две подгруппы в зависимости от срока гестации: у 9 беременных тромбоз развился во II триместре, у 14 в III триместре. У всех женщин проведено исследование плазменного гемостаза , ультразвуковое триплексное ангиосканирование нижних конечностей, ультразвуковое исследование плода с допплерометрией маточноплацентарного кровотока. Результаты. Во II триместре у 1 женщины диагностировали замершую беременность. Данной пациентке была выполнена операция малое кесарево сечение. В остальных 8-и случаях прогрессирующей беременности назначено консервативное лечение с применением эластической компрессии, прямых антикоагулянтов, лекарственных средств, улучшающих микроциркуляцию. Тактика ведения 14 пациенток с ТГВ, развившемся в III триместре, зависела от характера тромботических масс. У всех пациенток был диагностирован обтурирующий характер тромба, флотирующего тромбоза ни в одном случае выявлено не было и пациенткам проведено консервативное лечение. Операцией кесарево сечение в плановом порядке были родоразрешены все женщины в сроке 37-38 недель. У одной пациентки родоразрешение осложнилось ТЭЛА периферических ветвей. Выводы. Полученные результаты показали целесообразность применения выработанной тактики в лечении беременных с тромбозом глубоких вен в системе нижней полой вены.
Похожие темы научных работ по медицине и здравоохранению , автор научной работы — Сушков С.А., Дивакова Т.С., Небылицин Ю.С., Фомина М.П., Ридлевич Н.В.,
CLINICAL MANAGEMENT OF DEEP VEIN THROMBOSIS OF THE INFERIOR VENA CAVA SYSTEM IN PREGNANT WOMEN
Objectives. To analyze the treatment of patients with deep vein thrombosis in the inferior vena cava system during pregnancy. Materials and methods. The study is based on the survey results of 23 pregnant women with deep vein thrombosis (DVT) (the study group). The average age of patients was 27,4±5,8 years (M±g). All women were divided into two subgroups depending on the gestation terms: in 9 pregnant patients thrombosis developed in the 2nd trimester, in 14 in the 3rd trimester. Plasma hemostasis investigations, ultrasound triplex scanning of the lower limbs, fetal ultrasound study with Doppler utero-placental blood flow were performed in all patients. Results. In the 3rd trimester one woman was diagnosed with the missed abortion. The operation of a small cesarean section was performed in this patient. In the other 8 cases of a progressing pregnancy one administered the conservative treatment with the use of elastic compression, direct anticoagulants and drugs improving microcirculation. Clinical management of 14 patients with DVT developed in the 3rd trimester depended on the nature of the thrombotic masses. All patients were diagnosed the occlusive nature of the clot, the floating thrombosis was not detected in any case and the patients were treated conservatively. The delivery by means of cesarean section was routinely carried out in all women in the period of 37-38 weeks. One patient the delivery was complicated by the pulmonary embolism of the peripheral branches. Results. The obtained results have demonstrated the application expediency of the worked out clinical management in treating pregnant women with deep vein thrombosis in the inferior vena cava system.
Текст научной работы на тему «Тактика ведения тромбоза глубоких вен системы нижней полой вены у беременных»
© Коллектив авторов, 2016 УДК 616.146-005.6-08:618.2/.3
ТАКТИКА ВЕДЕНИЯ ТРОМБОЗА ГЛУБОКИХ ВЕН СИСТЕМЫ НИЖНЕЙ ПОЛОЙ ВЕНЫ У БЕРЕМЕННЫХ
С.А. Cушков, Т.С. Дивакова, Ю.С. Небылицин, М.П. Фомина, Н.В. Ридлевич
УО «Витебский государственный ордена Дружбы народов медицинский университет», пр-т Фрунзе, 27, 210023, г. Витебск, Республика Беларусь
Цель. Провести анализ лечения пациенток с тромбозом глубоких вен в системе нижней полой вены при беременности.
Материалы и методы. В основу работы положены результаты обследования 23 беременных с тромбозом глубоких вен (ТГВ) (основная группа). Средний возраст пациенток составил 27,4±5,8 года (М±о). Все женщины были разделены на две подгруппы в зависимости от срока гестации: у 9 беременных тромбоз развился во II триместре, у 14 — в III триместре. У всех женщин проведено исследование плазменного гемостаза, ультразвуковое триплексное ангиосканирование нижних конечностей, ультразвуковое исследование плода с допплерометрией маточно-плацентарного кровотока.
Результаты. Во II триместре у 1 женщины диагностировали замершую беременность. Данной пациентке была выполнена операция малое кесарево сечение. В остальных 8-и случаях прогрессирующей беременности назначено консервативное лечение с применением эластической компрессии, прямых антикоагулянтов, лекарственных средств, улучшающих микроциркуляцию. Тактика ведения 14 пациенток с ТГВ, развившемся в III триместре, зависела от характера тромботических масс. У всех пациенток был диагностирован обтурирующий характер тромба, флотирующего тромбоза ни в одном случае выявлено не было и пациенткам проведено консервативное лечение. Операцией кесарево сечение в плановом порядке были родоразре-шены все женщины в сроке 37-38 недель. У одной пациентки родоразрешение осложнилось ТЭЛА периферических ветвей.
Выводы. Полученные результаты показали целесообразность применения выработанной тактики в лечении беременных с тромбозом глубоких вен в системе нижней полой вены.
Ключевые слова: тромбоз глубоких вен у беременных, плазменный гемостаз.
CLINICAL MANAGEMENT OF DEEP VEIN THROMBOSIS OF THE INFERIOR VENA CAVA SYSTEM IN PREGNANT WOMEN
S.A. Sushkov, T.S. Divakova, YU.S. Nebylitsin, M.P. Fomina, N.V. Ridlevich
EE «Vitebsk State Order of Peoples’ Friendship Medical University», рr. Frunze, 27, 210023, Vitebsk, The Republic of Belarus
Objectives. To analyze the treatment of patients with deep vein thrombosis in the inferior vena cava system during pregnancy.
Materials and methods. The study is based on the survey results of 23 pregnant women with deep vein thrombosis (DVT) (the study group). The average age of patients was 27,4±5,8 years (M±a). All women were divided into two subgroups depending on the gestation terms: in 9 pregnant patients thrombosis developed in the 2nd trimester, in 14 — in the 3rd trimester. Plasma hemostasis investigations, ultrasound triplex scanning of the lower limbs, fetal ultrasound study with Doppler utero-placental blood flow were performed in all patients.
Results. In the 3rd trimester one woman was diagnosed with the missed abortion. The operation of a small cesarean section was performed in this patient. In the other 8 cases of a progressing pregnancy one administered the conservative treatment with the use of elastic compression, direct anticoagulants and drugs improving microcirculation. Clinical management of 14 patients with DVT developed in the 3rd trimester depended on the nature of the thrombotic masses. All patients were diagnosed the occlusive nature of the clot, the floating thrombosis was not detected in any case and the patients were treated conservatively. The delivery by means of cesarean section was routinely carried out in all women in the period of 37-38 weeks. One patient the delivery was complicated by the pulmonary embolism of the peripheral branches.
Results. The obtained results have demonstrated the application expediency of the worked out clinical management in treating pregnant women with deep vein thrombosis in the inferior vena cava system.
Keywords: deep vein thrombosis in pregnant women, plasma hemostasis.
Тромбоз глубоких вен (ТГВ) нижних конечностей и связанная с ним тромбоэмболия легочной артерии (ТЭЛА) представляют серьезную проблему современного здравоохранения, являясь одной из основных причин материнской смертности в большинстве развитых стран, а также нередко тяжелой инвалидизации женщин [1-4].
Беременность провоцирует возникновение факторов риска ТГВ: снижение скорости кровотока (компрессия подвздошной вены увеличенной маткой, гормонально обусловленная дилятация вен, ограниченная подвижность), повреждение эндотелия сосудов (васкулярная компрессия в родах, сосудистые заболевания, пре-эклампсия, болезни почек, повреждения при акушерских пособиях и операциях), гиперкоагуляция (рост уровня прокоагу-лянтных факторов — фибриногена, факторов V, IX, X, VIII; снижение антикоагу-лянтной активности — дефицит протеина Б, повышение устойчивости к активированному протеину С, снижение фибрино-литической активности). Частота веноз-
ных тромбоэмболических осложнений (ВТЭО) во время беременности составляет до 5 случаев на 1000 женщин, что почти в 10 раз выше, чем у небеременных, и имеет тенденцию к росту [5-7].
Перенесенный ТГВ нижних конечностей определяет развитие посттромботиче-ской болезни. Данный исход заболевания наблюдается у 25% пациентов с ТГВ голени, у 46% пациентов с поражением сосудов голени и бедра, у 98% пациентов с илиофе-моральным тромбозом [1-4, 8-11].
Несвоевременная диагностика и неадекватное лечение беременных с ВТЭО могут привести к ухудшению акушерской ситуации — прерыванию беременности, перинатальным потерям и материнской смертности [5, 7]. Кроме того, угроза рецидива ТГВ и ТЭЛА сохраняется в по-сттромботическом периоде [2, 5-8].
В настоящее время в Республике Беларусь не разработаны национальные рекомендации по ведению беременных с тромбозами в системе нижней полой вены. Нужно признать, что уже на этапе ди-
агностики ТГВ специалисты сталкиваются с проблемами интерпретации результатов инструментальных методов исследования, особенно, если речь идет о выявлении тромбоза дистальной локализации (мышечные синусы, берцовые, икроножные вены) и тромбозов в системе внутренней подвздошной вены. Объективные трудности диагностики ТГВ и, как следствие, отсутствие настороженности приводит к поздней госпитализации беременных с ВТЭО в стационар. При лечении беременных с ТГВ врачи остерегаются использовать активную хирургическую тактику (перевязка и пликация магистральных вен, открытая тромбэктомия и имплантация кава-фильтров). Антикоагулянты не всегда назначаются в адекватной дозе без соблюдения необходимой длительности их применения. Использование эластической компрессии зачастую ограничивается временем пребывания беременных в стационаре и не соответствует рекомендуемому классу компрессии. Поэтому актуальной является выработка оптимальной тактики ведения беременных с ТГВ, что связано с трудностями параллельного решения проблем лечения ТГВ, ведения беременности.
Материалы и методы В основу работы положены результаты обследования 23 беременных с ТГВ, которые находились на лечении в УЗ «Витебский областной клинический специализированный центр», УЗ «Витебский областной клинический родильный дом» и УЗ «Витебская городская клиническая больница скорой медицинской помощи». Критериями включения беременных в основную группу были: диагностированный при ультразвуковом исследовании ТГВ системы нижней полой вены, одноплодная маточная беременность, согласие женщины на участие в исследовании. Критерием исключения из исследования была многоплодная беременность. Все пациентки основной группы были разделены на две подгруппы в зависимости от срока гестации: у 9 беременных тромбоз развился во II триместре (подгруппа I), у 14 — в Ш триместре (подгруппа II).
В группу сравнения вошли 30 беременных без клинических признаков ТГВ, родившие здоровых доношенных детей. Состояние плазменного гемостаза оценивали у 15 беременных из группы сравнения во II триместре в 18-22 недели (подгруппа А), и у 15 женщин в III триместре в 28-32 недели гестации (подгруппа В).
Использованы клинические, лабораторные (исследование плазменного гемостаза) и инструментальные (ультразвуковое триплексное ангиосканирование нижних конечностей, ультразвуковое исследование плода с допплерометрией маточ-но-плацентарного кровотока) методы исследования. Референтным методом исследования, на основании которого был установлен диагноз ТГВ, явилось триплекс-ное ультразвуковое ангиосканирование.
Пациенткам выполнено традиционное клиническое обследование (анализ жалоб, анамнеза заболевания и жизни, паритета, сведений о течении настоящей беременности, клинический осмотр). При физикаль-ном обследовании осуществлён осмотр нижних конечностей с оценкой окраски и температуры кожных покровов, определены болезненные зоны при пальпации. Особое внимание уделено выявлению локальных признаков ТГВ: болевой синдром, отеки, изменение окраски кожных покровов, тяжесть, дискомфорт, парестезии, локальное повышение кожной температуры.
Триплексное ультразвуковое ангио-сканирование вен выполнено на аппарате «SonoScap SSI 6000» (Company Limited, Китай), снабжённого конвексным (5 МГц) и линейным (11 МГц) датчиками. Ангиоска-нирование проведено в В-режиме с использованием цветового и энергетического доп-плеровского картирования венозного кровотока по стандартизированной методике. При этом оценивались следующие ультразвуковые и допплеровские характеристики исследуемых сосудов: локализация, проходимость, диаметр нижней полой вены, подвздошных, бедренной, подколенной, задних большеберцовых, передних большеберцо-вых, малоберцовых, икроножных и перфо-
рантных вен, состояние их стенки и наличие ее движения, клапанных створок, характер тромботических масс и их фиксация к стенке вены, протяженность тромбированного венозного сегмента, его проксимальная и дистальная границы, состояние коллатерального венозного оттока, спектральные характеристики венозного кровотока (рис.
1). Всем женщинам основной группы оценка состояния глубоких вен системы нижней полой вены проводилась 1 раз в 7 суток в острую и подострую стадии заболевания при обтурирующем характере тромба, 1 раз в 28 суток в последующем после стихания патологического процесса во время беременности и на 2-е сутки после родов.
Рис. 1. Ангиосканограмма при тромбозе бедренной вены в режиме ЦДК
2D/3D ультразвуковое исследование плода (положение и предлежание плода, фетометрия с определением соответствия сроку гестации, анатомия) с оценкой параметров его жизнедеятельности (частота сердечных сокращений, поведенческие реакции, количество околоплодных вод) и экстраэмбриональных структур (локализация и толщина плаценты, структура стенки матки), допплерометрия маточно-плацен-тарного кровотока проведены всем беременным в I, II и III триместрах на аппарате «Voluson 730 Expert» («GE Medical System», Австрия) трансабдоминальным (AB2-7) и трансвагинальным (IC5-9H) датчиками.
Для оценки тромботического состояния крови исследован плазменный гемостаз с определением уровня D-димеров, фибриногена, международного нормализованного отношения (МНО), активированного частичного тромбопластинового времени (АЧТВ), протромбина, время рекаль-цификации плазмы, толерантности плазмы к гепарину. Количественное определение
D-димеров выполняли с использованием наборов «D-Dimer — LIATEST» на автоматическом анализаторе гемостаза «STA Compact» фирмы «STAGO Diagnostica» (Франция). Исследование концентрации фибриногена осуществляли суховоздуш-ным способом по методу Р.А. Рутберг [12, 13]. МНО рассчитывали в соответствии с формулой: ПВ (протромбинованное время) пациента / ПВ контрольной нормальной плазмы х Международный индекс чувствительности тромбопластина (1,0-1,2). АЧТВ определяли путем добавления к плазме суспензии каолина и эритрофосфа-тида [12]. Уровень протромбина исследовали путем определения свертывания плазмы при добавлении тромбопластина и хлорида кальция [12]. Время рекальцифи-кации плазмы рассчитывали по методу Хауэлла в модификации Б.А. Кудряшова [12, 13]. Толерантность плазмы к гепарину определяли по Сиггу [12, 13].
Схема консервативного лечения ТГВ в III триместре гестации включала приме-
нение низкомолекулярных гепаринов в лечебных дозах из расчета на кг массы тела, эластической компрессии, флебото-ников (Ь-лизина эсцинат 5,0 мл на физиологическом растворе 200,0 мл внутривенно капельно) и лекарственных средств, улучшающих микроциркуляцию (пенток-сифиллин) [14]. Оценка клинической эффективности проведенного лечения проводилась по выраженности субъективных ощущений: отечного и болевого синдромов, тяжести, дискомфорта.
Результаты клинических и лабораторных исследований выражали в размерности Международной системы единиц и вносили в базу данных. Статистический анализ проведен с использованием стандартных пакетов прикладных программ 81аЙ8Йса — 10.0 для биологических исследований. В случае нормального распределения изучаемого признака в исследуемых группах для анализа различий применяли ^критерий Стьюден-та с представлением данных в виде М±т, где М — среднее значение, т — стандартная ошибка среднего значения. В случае соответствия распределения признака отличному
Локализация ТГВ в
от нормального данные представлялись в виде Ме (медиана) и интерквартального размаха с описанием значения 25-го и 75-го процентилей. Для анализа таблиц сопряжённости 2-х качественных признаков и установления уровня значимости использовали критерий Фишера. Статистически значимыми считали различия при р 0,05) (табл. 3).
Показатели плазменного гемостаза у беременных во II триместре
Показатели Основная группа (подгруппа I) (n=9) Группа сравнения (подгруппа А) (n=15)
Б-димеры, мг/мл 0,51; 0,26±0,67 1,51; 1,3±1,9
Протромбин 0,91; 0,78±0,93 0,94; 0,87±0,99
Фибриноген, г/л 2,52; 2,31±2,91 3,3; 2,9±5,8
АЧТВ, с 28,83; 24,1±29,29 26,02; 23,41±28,12
Рекальцификация плазмы, с 92; 90.1±93,01 87,99; 86,3±92,24
Толерантность плазмы к гепарину, мин 7,85; 7,71±7,91 7,19; 7,01±7,69
Примечание: Достоверность различий с контролем по t-критерию Стъюдента (*p 0,05) (табл. 4).
Показатели плазменного гемостаза у беременных в III триместре
Показатели Основная группа (подгруппа II) (n=14) Группа сравнения (подгруппа B) (n=15)
Б-димеры, мг/мл 0,75; 0,51±0,87 2,18; 1,12±4,21
Протромбин 0,92; 0,81±0,98 0,96; 0,89±1,15
Фибриноген, г/л 2,91; 2,4±3,8 4,35; 2,9±6,11
АЧТВ, с 27,85; 24±28,3 23,39; 21,6±24,1
Рекальцификация плазмы, с 91; 88±93,03 82,7; 81,6±87,21
Толерантность плазмы к гепарину, мин 7,55; 7,4±7,71 7,16; 7,06±7,35
Примечание: Достоверность различий с контролем по t-критерию Стъюдента (*p
Свидетельство о регистрации СМИ Эл № ФС77-52970
Источники: http://venaprof.ru/sindrom-nizhney-poloy-veny/, http://vseonogah.ru/sosudy/tromboz/pri-beremennosti.html, http://cyberleninka.ru/article/n/taktika-vedeniya-tromboza-glubokih-ven-sistemy-nizhney-poloy-veny-u-beremennyh