Тромбоз почечных вен диагностика
Тромбоз почечной артерии
-Почки, как головной мозг и сердечная мышца, нуждаются в постоянном правильном снабжении кровью. Это обеспечивает правильное функционирование органа, а так же своевременное очищение организма от ненужных веществ и токсинов.
В случае нарушения проходимости сосудов несущих кровь к почке (артерий) или от неё (вен), что возникает при закупорке просвета сосудов тромбом, главный мочевыделительный орган может погибнуть. Эта, достаточно редкая патология, носит название тромбоз почечных вен и/или артерий и является симптомом тромбоэмболической болезни.
Закупорка главных кровеносных сосудов почки возникает как вторичная патология (то есть осложнение основного заболевания) на фоне наличия разнообразных заболеваний.
К состояниям, способствующим тромбоэмболии вен и артерий почки, относятся:
- Нарушение процесса свёртываемости крови.
- Развитие атеросклеротических изменений сосудов.
- Сердечно–сосудистая недостаточность, провоцирующая застойные явления.
- Злокачественные процессы органов мочевыделения.
- Наличие антител к фосфолипидам (АФС синдром).
- Различные аутоиммунные патологии (гломерулонефрит, тромбоцитопеническая пурпура, красная волчанка и т.п.).
- Присутствие в системе кровообращения перемещающихся сгустков крови (мигрирующий тромб).
- Нарушения обменных процессов (белкового, углеводного и пр.).
- Развитие нефротического синдрома.
- Травмирование почек, сильные повреждения области спины (удары, ранения).
- Воспалительные заболевания сосудов.
- Воспалительные процессы, патологии и опухолевидные новообразования органов малого таза и забрюшинного пространства.
В зону риска попадают и некоторые категории пациентов, вероятность развития тромбоэмболии в этой группе очень низка, но учитывать её необходимо:
- Женщины в период беременности, особенно при наличии АФС синдрома, патологий почек или сосудов.
- Женщины в послеродовый период.
Длительный приём лекарственных средств на основе гормонов (оральные контрацептивы, кортикостероидные препараты и т.д.).
Пациенты, имеющие симптомы выраженного обезвоживания. - Люди, употребляющие наркотические препараты (наркозависимость).
- Имплантация органа (пересадка почки).
Тромбоз крупных сосудов почек (вены, артерии) может носить односторонний (чаще) и двусторонний характер. При одностороннем поражении функции пострадавшего органа на себя берёт вторая почка, проявляется эффект компенсации. В связи с этим симптоматика проявляется слабо.
Изменения в почке при тромбозе. Источник: spinedoc.ru
При наличии у пациента только одной почки и закупорке сосудов вся клиническая картина будет проявляться ярко, с поэтапным появлением симптоматики.
Опасность тромбоза вен артерий почек состоит в позднем выявлении состояния, когда орган уже продолжительное время находится без кровоснабжения. Виной тому отсутствие типичной симптоматики. Практически все признаки патологии имеют схожесть с симптомами иных заболеваний мочеполовой системы, забрюшинных органов.
Поэтому появление одного или нескольких нижеприведённых признаков должно стать сигналом, что необходимо обратиться в медицинское учреждение. В случае развития именно тромбоза промедление угрожает утратой органа.
Тромбоз, как вен, так и артерий почки даёт схожую симптоматику:
- Появление острой, давящей, ноющей или тянущей боли в области поясницы со стороны поражённого органа, иррадиация в половые органы или ногу чаще всего отсутствуют.
- Стремительное или внезапное повышение показателей артериального давления. Особо внимательно нужно относиться к значениям диастолического давления.
- Диастолическое давление позволяет судить о состоянии сосудов. Чем выше значения «нижнего» давления, тем хуже проницаемость сосудов. Это означает потерю венами и артериями эластичности, проходимости и способности к сокращению.
- Диастолическое давление эти вторые цифры в результате замера. То есть, в показателях 110/70 диастолическим давлением будет число «70».
- Появление тошноты, рвотных позывов и увеличение показателей температуры тела.
Эти симптомы являются признаками интоксикации, которая развивается вследствие отравления организма продуктами распада. Накопление токсинов случается из-за нарушения выделительных функций почек.
Появление в моче крови, белка, уменьшение количества выделяемой мочи — такая симптоматика свидетельствует о нарушении работы поражённой почки. Появление в урине сгустков, прожилок («червячки») крови представляет особую опасность и является признаком нарастающей почечной недостаточности.
При тромбозе артерий почки симптоматика будет носить выраженный характер, а болевые проявления напоминать «почечную колику».
Если нарушение кровоснабжения почки не устранить в ближайшие часы, то процесс приобретёт не обратимый характер. Ткани той части органа, которая осталась без питания, подвергаются необратимому рубцеванию. Если же ситуация будет повторяться, то функции почки будут нарушены полностью. Как следствие – гибель органа и его последующее удаление.
Диагностика
Для своевременной помощи огромное значение имеет правильная диагностика. Однако более важным станет обращение пациента при появлении первых симптомов патологии.
Наиболее информативным методом диагностики в этом случае станет ультразвуковое исследование с Доплером. Изучение сосудов почки позволит определить место непроходимости вены/артерии, наличие сгустка крови в просвете сосуда, обратное движение крови.
Для определения состояния органа в данной ситуации станет МРТ с контрастным веществом. В ходе исследования можно установить наличие очага некроза или иных повреждений тканей почки.
Лабораторные исследования позволят оценить степень нарушения функций выделительных органов. Стандартными анализами станут: общий анализ крови и мочи; определение скорости оседания эритроцитов, уровня тромбоцитов крови; уровень креатинина; уровень мочевины.
При выявлении тромбоэмболии вен и артерий почки необходимо провести неотложную помощь.
В первую очередь нужно восстановить проходимость крупного сосуда, то есть провести тромболизис (рассасывание сгустка крови). Для этого пациенту вводят Гепарин, Урокиназу или иные ферментные лекарственные средства. Введение препаратов происходит непосредственно сосуды почки.
Для этого устанавливается специальный катетер. Следует учитывать, что появление крови в моче становится противопоказанием для проведения тромболизиса. В этом случае пациенту вводят Этамзилат. Одновременно с этим проводят реанимационные мероприятия по выведению пациента из шокового состояния.
После купирования острого состояния лечащий врач принимает решение о дальнейших действиях. При проведении медикаментозного лечения назначаются препараты способствующие устранению тромбов и предупреждающие повторную закупорку сосудов.
При необходимости хирургического метода терапии проводится эндоскопическая операция по устранению препятствий, мешающих нормальному кровотоку.
Причины развития и способы лечения тромбоза почечных вен
Тромбоз почечных вен характеризуется их закупоркой и является заболеванием преимущественно вторичного характера. Патология имеет выраженную симптоматику и способна стремительно развиваться, что чревато появлением осложнений. Чтобы предупредить и не допустить последствия тромбоза, необходимо своевременно пройти диагностику и приступить к терапевтическим мероприятиям.
Что такое тромбоз почечных вен?
Тромбоз почечных вен (ТПВ) характеризуется резким повышением артериального давления, провоцирующего воспалительные процессы с болезненной симптоматикой.
Заболевание представляет собой закупорку кровяным сгустком вен, отвечающих за кровоснабжение и работоспособность почек. Возникают тромбы из-за изменения состава крови и сопровождаются истончением сосудистой стенки.
Патогенез тромбоза заключается в застое сгустков, блокирующих обеспечение почечного отдела необходимыми веществами, вследствие чего возникают нарушения в работе внутреннего органа. Патологический процесс тромбообразования может развиваться как в области одной из почек, так и охватывать оба органа сразу.
Согласно МКБ, болезнь проявляется в одной из двух форм:
- острой, активно поддающейся лечебному процессу;
- хронической, требующей обязательного хирургического вмешательства.
ВАЖНО! Стремительное прогрессирование каждой из форм почечного тромбоза вен и артерий приводит к нарушениям работы системы кровоснабжения почечного отдела с дальнейшим развитием хронических и острых заболеваний, в частности, почечной недостаточности.
Причины патологии
Причинами развития ТПВ чаще всего являются первичные заболевания и патологии. К их перечню относятся:
- гиперкоагуляция как последствие нефротического синдрома;
- липоидный нефроз;
- гломерулонефрит;
- варикоз в острой форме;
- почечный васкулит;
- эритремия;
- сердечная недостаточность;
- мигрирующий тромбофлебит;
- нефропатия;
- системная красная волчанка;
- нарушения белкового обмена в организме (амилоидоз);
- возникновение и развитие злокачественных новообразований и опухолей;
- сосудистые аномалии;
- заболевания и патологические процессы в органах забрюшинного пространства;
- аневризма аорты.
Также на развитие тромбообразования в области почек могут повлиять внешние факторы, в числе которых:
- период беременности у женщин;
- применение курса гормональных препаратов, включая пероральные средства контрацепции и эстрогены;
- сильное обезвоживание организма;
- употребление наркотических препаратов, в частности, кокаина.
СПРАВКА! Наиболее часто ТПВ охватывает одну почку, которая уже подвержена распространению заболевания. Первичный же тромбоз наблюдается в большинстве случаев у детей.
Симптоматика ТПВ
При медленном течении тромбоза выраженные симптомы могут отсутствовать. Возникновение тромбообразования в почечном отделе со стремительным развитием патологии является острой стадией ТПВ. Проявления болезни данной формы включают следующие признаки острого тромбоза почечных вен:
- тошнота и рвота;
- болезненные ощущения в поясничном отделе;
- кровянистые выделения при мочеиспускании;
- повышение температуры тела;
- отечность конечностей;
- бледность кожного покрова;
- снижение количества выделенной мочи.
СПРАВКА! Одностороннее поражение почечного отдела может сопровождаться болезненностью только с одной стороны поясничного отдела. Чаще этот признак возникает при опухолевом новообразовании, вызвавшем тромбоз правой почечной вены, когда характерные для него боли в пояснице сильнее ощутимы с правой стороны.

Кроме того, могут присутствовать и другие симптомы заболевания, совпадающие с признаками болезней, вызвавших ТПВ. Так, при тромбозе глубоких вен часто проявляется симптоматика венозной тромбоэмболии, при наличии опухолей тромбообразование сопровождается внешними признаками рака — резким снижением веса, слабостью, потерей аппетита.
Хронический тромбоз почечных вен является следующей после острой формы стадией патологии и сопровождается дополнительными симптомами:
- переменный характер болезненных ощущений в поясничном отделе (ноющий, тупой);
- чрезмерное выделение белка при мочеиспускании (протеинурия);
- артериальная гипертензия.
Также при медленном развитии почечного тромбоза возможна адаптация организма к изменениям в работе кровеносной системы и особенностям кровоснабжения, вследствие чего явная симптоматика заболевания на хронической стадии исчезает.
Диагностика патологии
Чтобы своевременно обнаружить ТПВ, необходимо пройти аппаратную и инструментальную диагностику (в зависимости от возможностей и условий клиники) для обследования сосудов почечного отдела, а также диагностические мероприятия, направленные на исключение заболеваний с похожими симптомами.
Установить диагноз ТПВ помогут такие исследования:
- Венография, при помощи которой в полной мере можно определить характер и тяжесть поражения почечных вен.
- КТ-ангиография, результаты которой позволяют оценить состояние сосудов.
- Анализ крови для исследования ее состава, изменяющегося при тромбозе.
- Анализ мочи, позволяющий определить наличие в жидкости кровяных и белковых примесей вследствие развития патологии.
- Изучение лечащим врачом анамнеза больного для определения причины возникновения ТПВ.
- Опрашивание пациента, во время которого врач должен быть уведомлен больным о приеме им препаратов и наличии у него заболеваний.
- Пальпация и осмотр для определения внешних признаков патологии (отечности и опухания почек).
- Урография для установления размеров почек и их работоспособности.
- Коагулограмма, необходимая для оценки свертываемости крови и стадии тромбообразования.
- Рентген почечных артерий, который нужен для подтверждения диагноза.
Для исследований во время прохождения дифференциальной диагностики назначают следующие процедуры:
- Визуализация сосудов печени, необходимая для исключения заболеваний печеночного отдела с похожей симптоматикой.
- Цистоскопия, которая дает возможность исключить заболевания мочеполовой системы, в частности, гломерулонефрит.
- Радиоизотопная ренография и динамическая нефросцинтиграфия, позволяющие определить уровень симметричности патологии почек, и при его отклонении — исключить из возможных диагнозов нефропатию.
- Биопсия почек, которая позволяет точно определить или исключить заболевания амилоидозом и гломерулонефритом.
- УЗИ почек и допплерография, в ходе которых есть возможность изучить и оценить структуру почек и их магистральных сосудов и исключить почечную колику.
Комплексная диагностика позволяет точно установить тяжесть развития патологии, а также ее причину, на основе которой выбирается лечение.
Лечение тромбоза почечных вен
Лечение ТПВ включает медикаментозную терапию, а также при тяжелых стадиях развития патологии — хирургическое вмешательство.
ВНИМАНИЕ! Самостоятельно назначать препараты, а также отменять их прием больному запрещается, так как это может привести к осложнениям!
Медикаментозная терапия
Проходить лечение ТПВ требуется исключительно в больничных условиях с соблюдением постельного режима. Применение медикаментов является обязательной частью лечебных мер при почечном тромбозе. Больному, по назначению врача, необходимо принимать препараты из группы антикоагулянтов. Их действие направлено на разжижение крови в организме, предупреждение тромбообразования и устранение уже имеющихся тромбов. Наиболее часто из таких медикаментов применяют:
- Гепарин натрия в виде раствора для инъекций.
- Варфарин в таблетках — в случаях, когда нет необходимости проведения операции.
Антикоагулянтная терапия должна быть начата сразу после установления точного диагноза и может продолжаться от 6 до 12 месяцев. В отдельных ситуациях у пациентов с нарушениями свертываемости крови есть потребность в применении таких препаратов до конца жизни.
ВАЖНО! При наличии выраженной гематурии применение антикоагулянтов является недопустимым. Таким пациентам необходима гемостатическая терапия с применением этамзилата в виде инъекций.

Хирургическое вмешательство
Хроническую форму и тяжелые случаи острого ТПВ следует устранять с применением хирургии. В зависимости от характера и степени поражения почек проводят операции одного из данных видов:
- Тромбэктомия, применимая для людей, которым не подходит антикоагулянтная терапия или ее использование не дает положительных результатов. Показаниями к проведению являются двусторонний хронический тромбоз и серьезные повреждения почек.
- Нефрэктомия, производимая в редких случаях — при наличии инфаркта, охватывающего всю почечную область, и при необратимых патологических изменениях одной из почек.
- Тромболизис, направленный на удаление тромба для восстановления кровоснабжения в почечном отделе.
- Удаление почки, проводимое в исключительных случаях, когда вся ткань одной из почек поражена инфарктом, и другому лечению патология не подлежит. Данная операция противопоказана при двустороннем ТПВ.
В большинстве случаев хирургические вмешательства проходят удачно, а также не требуют длительной реабилитации, за исключением операции по удалению почки.
Прогноз и профилактика ТПВ
При своевременной диагностике и соблюдении всех правил лечения прогноз при тромбозе почечных вен благоприятен: кровообращение в ходе терапии восстановится, и работоспособность почек со временем нормализуется. В редких случаях патология способна привести к летальному исходу. Происходит это вследствие обострения болезни, ставшей причиной развития ТПВ, или на фоне возникновения сопутствующих осложнений.
СПРАВКА! Особенно высоки шансы на выздоровление тех пациентов, у которых тромбоз прогрессирует медленно и постепенно, так как медикаментозная терапия способна остановить развитие болезни. Также минимальны риски осложнений при проведении операции в течение первых суток после образования тромба.
Предотвратить развитие болезни возможно. Для этого необходимо:
- своевременно лечить все заболевания и не откладывать походы к врачу;
- следить за состоянием крови, регулярно сдавать анализы для исследования;
- вести здоровый образ жизни.
Важно контролировать показатели здоровья, чтобы заболевания не становились хроническими и не провоцировали возникновения ТПВ.
Заключение
Тромбоз почечных вен и артерий является тяжелой патологией с нарастающей симптоматикой, но своевременные определение и лечение болезни способны остановить ее развитие. Необходимо следить за самочувствием и не откладывать диагностических мероприятий при первых симптомах заболевания. А также важно соблюдать все требования врачей касательно терапии, чтобы сохранить здоровье.
Тяжело диагностируемый тромбоз почечной артерии: признаки и терапия


При закупорке почечной артерии тромбом развивается инфаркт органа. При сохраненном кровоснабжении второй почки она берет на себя всю нагрузку по фильтрации мочи. В случае двустороннего процесса или тромбозе сосудов единственной почки развивается острая почечная недостаточность. Для лечения необходима комплексная медикаментозная терапия, растворение тромба или хирургическое вмешательство.
Читайте в этой статье
Причины острого процесса
Тромбоз артерии почки возникает при формировании в ней кровяного сгустка на поверхности разрушенной атеросклеротической бляшки, травмировании стенки при операции или диагностической процедуре, врожденной сосудистой аномалии (аневризма, мальформация). Чаще всего тромб образуется в других частях кровеносной системы или в полости сердца, а в почки попадает с током крови – развивается тромбоэмболия. К вероятным причинам закупорки относятся:
- мерцательная аритмия;
- повышение свертывающей активности крови, наследственная тромбофилия;
- антифосфолипидный синдром;
- травма, особенно удар в живот;
- клапанные пороки, бактериальный эндокардит;
- злокачественные новообразования;
- аутоиммунные заболевания – узелковый периартериит, системная красная волчанка.

Очень часто тромбоз артерии почки является не самостоятельным заболеванием, а сочетается с закупоркой легочной артерии, брюшных ветвей аорты, мозговых и венечных сосудов, поражением нижней конечности. Поэтому их рассматривают как одно из проявлений общей тромбоэмболической болезни.
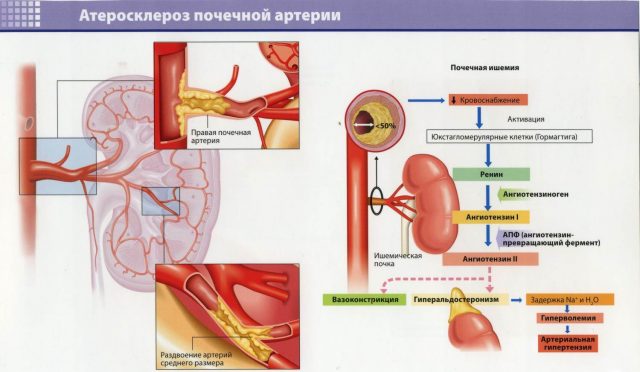
А здесь подробнее об атеросклерозе почечных артерий.
Почему может возникнуть тромбоз стента
Отдельной группой патологии является появление тромба в месте оперированного сосуда. Установка стента в артерию почек проводится при ее сужении. Причиной его бывает утолщение мышечного слоя или соединительнотканной оболочки при фиброзно-мышечной дисплазии сосуда. Для восстановления кровотока применяется операция стентирования, в ходе которой после баллонного расширения в артерию помещается металлический каркас. Он предупреждает уменьшение просвета сосуда.
Причиной закупорки стента могут быть:
- недостаточное применение антикоагулянтов, самовольное прекращение их приема;
- аутоиммунное воспаление;
- сахарный диабет;
- распространенный атеросклероз;
- сердечная недостаточность;
- снижение объема циркулирующей крови при обезвоживании, кровотечении.
 Установка стента в артерию почек
Установка стента в артерию почек
Симптомы тромбоза почечной артерии
Это заболевание относится к труднодиагностируемым. Особенно если поражена одна почка, а другая может компенсировать своей работой снижение скорости фильтрации мочи. Также клинические проявления определяются калибром закупоренного сосуда. Тромбоз мелких ветвей часто обнаруживают только посмертно в виде рубцовой ткани в почках.
Значительно серьезнее протекает тромбоз при одной функционирующей почке или двустороннем поражении, что бывает редко. Обширный инфаркт почки или некроз единственной сопровождается болью в пояснице, которая становится непереносимой, снижением мочевыделения. Появление крови в моче может быть от незначительной примеси эритроцитов до яркого алого цвета при почечном кровотечении. Передвижение частей тромба по мочеточнику вызывает приступ почечной колики.
Почечная недостаточность возникает при сниженной функции второй почки или обширном инфаркте, когда продукты распада тканей проникают в кровь и вызывают токсическое повреждение парного органа. В таком случае появляется:
- характерный запах мочи от кожи пациента и в выдыхаемом воздухе;
- остановка выделения мочи;
- повышенная температура тела;
- нарастающая общая слабость;
- тошнота, рвота;
- повышение давления крови.

Почечная ткань по потребности в кислороде уступает только головному мозгу и миокарду. Через три часа изменения становятся необратимыми.
Последствием острого нарушения почечного кровообращения является формирование рубцовой ткани вместо функционирующей. При рецидивирующих тромбозах снижается способность органа к фильтрации мочи, что выражается в появлении и нарастании хронической почечной недостаточности.
Диагностика состояния
Тромбоз и тромбоэмболия артерии почки по клиническому течению не отличаются от воспалительных заболеваний. А от скорости постановки диагноза зависит прогноз не только для выздоровления, но в особо тяжелых случаях и для жизни пациента. Поэтому как можно быстрее при появлении сильной боли в пояснице на фоне отсутствия болезненного и частого мочеиспускания нужно провести инструментальное обследование.
Наиболее информативно и доступно ультразвуковое исследование. Нужно отметить, что обычное УЗИ, которое чаще всего назначают при подозрении на болезни почек, не показывает при тромбозе изменений.
При закупорке почечной артерии требуется обязательное допплерографическое сканирование сосудов, оно помогает обнаружить:
- снижение или прекращение кровотока;
- турбулентное движение крови;
- тромб в просвете артерии;
- асимметрию кровообращения в двух почках.
Помимо этого, диагностический поиск включает:
- анализ крови – анемия, повышение тромбоцитов, СОЭ, креатинина, калия, лактатдегидрогеназы;
- анализ мочи – белок, эритроциты, кровь, суточный диурез и плотность мочи снижены;
- ангиография с КТ – инфаркт почки, не применяется при нарушении фильтрации мочи;
- МРТ с контрастированием менее опасна, чем КТ при почечной недостаточности, она помогает обнаружить очаг некроза почечной ткани в сегменте, соответствующем тромбированной артерии.
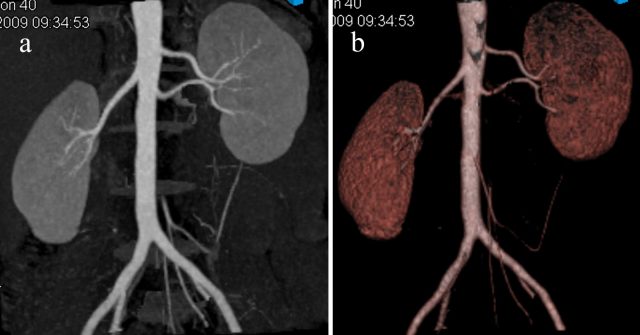
 Компьютерная томография. Тромбоз левой почечной артерии
Компьютерная томография. Тромбоз левой почечной артерии
При мерцательной аритмии проводится эхокардиография, в том числе и чреспищеводная. Для исключения кровотечения из мочевого пузыря может быть назначена цистография.
Неотложная помощь
В первые три часа после тромбоза может быть выполнен тромболизис ферментными препаратами – Стрептокиназа, Урокиназа или Актилизе. Их введение осуществляется в вену или через катетер, проведенный в почечную артерию. При появлении крови в моче тромболизис не проводится. Пациентам также вводят противошоковые и обезболивающие медикаменты.
В дальнейшем больных переводят на Гепарин или более эффективный в таких случаях Арикстра.
Лечение тромбоза почечной артерии
Для успешной терапии нужно определить причину развития тромбоза почечной артерии и по возможности ее устранить или максимально уменьшить.
Медикаментозное
В стационаре проводится дальнейшая противосвертывающая терапия. Показаны препараты для нормализации артериального давления – гипотензивные при повышенном и Допамин при сосудистом коллапсе. При почечном кровотечении используют кровоостанавливающие средства.
Снижение выделения мочи может означать наступление почечной недостаточности. В таком случае назначают Лазикс, Маннитол. Больных переводят на безбелковую диету, ограничивают калий в пище. После повышения мочевины до 24 ммоль/л проводится гемодиализ.
 Медикаментозное лечение включает в себя прием антикоагулянтов
Медикаментозное лечение включает в себя прием антикоагулянтов
Оперативное
Удаление тромба или эмбола из почечной артерии возможно только в первые 2 — 3 часа после закупорки. В дальнейшем это не приносит эффекта из-за необратимого разрушения ткани.
При тяжелом кровотечении, нарастании интоксикации и отсутствии положительной динамики от консервативной терапии показано удаление почки. Если вторая работает с нарушениями или не функционирует, то больному требуется гемодиализ и пересадка донорского органа.
Смотрите на видео о том, как работает гемодиализ:
Прогноз для больного
Благоприятный прогноз может быть только при одностороннем тромбозе небольшой артериальной ветви. В таком случае рубцевание затрагивает небольшой сегмент почки, что не отражается на функции выведения мочи. При значительной области разрушения развивается недостаточность почечной функции, кровотечение и всасывание продуктов распада в кровь с интоксикацией.
При сохранившемся источнике тромбообразования (аритмия, эндокардит, атеросклероз, опухоль) вероятность рецидива крайне высокая. Таким пациентам показана длительная антикоагулянтная терапия (Варфарин, Аспирин и Плавикс), прием препаратов для лечения основного заболевания.
Тромбоз артерии почек возникает при формировании кровяного сгустка как в почечных сосудах, так и в сердце или других частях артериальной системы. Причиной этого может быть аритмия, пороки строения клапанов, повышенная свертываемость крови.
А здесь подробнее о денервации почечных артерий.
Признаки не отличаются специфичностью, поэтому часто заболевание вовремя не диагностируется. Растворение тромба или его удаление результативно только в первые часы, а затем изменения становятся необратимыми. В тяжелых случаях требуется удаление почки.

Зачастую тромбоз глубоких вен несет серьезную угрозу жизни. Острый тромбоз требует немедленного лечения. Симптомы на нижних конечностях, особенно голени, могут диагностироваться не сразу. Операция требуется также не всегда.

Может быть врожденный и приобретенный стеноз почечной артерии. Он бывает правой, левой почки или двухсторонний, но всегда опасен для жизни. Если еще и имеется артериальная гипертония, то одними медикаментами не обойтись.

Развивается атеросклероз почечных артерий из-за возраста, вредных привычек, избыточной массы тела. Вначале симптомы скрыты, если они проявились, то болезнь сильно прогрессирует. В этом случае необходимо медикаментозное лечение или операция.

Необходимость лечения почечной гипертонии обусловлена симптомами, которые серьезно ухудшают качество жизни. Таблетки и препараты, а также народные лекарства помогут в лечении гипертонии при стенозе почечных артерий, при почечной недостаточности.

Возникают осложнения коронарографии часто, ведь риски проведения реконструкции сосудов сердца через руку довольно высоки. Гематома — самое простое среди них.

Из-за ряда заболеваний, даже из-за сутулости может развиться подключичный тромбоз. Причины его появления в артерии, вене очень разнообразны. Симптомы проявляются посинением, болью. Острая форма требует незамедлительного лечения.

Проводится денервация почечных артерий при устойчивой форме гипертензии, при которой стандартные медикаменты не оказывают должного влияния. Симпатическая ренальная денервация имеет противопоказания.

После 65 лет нестенозирующий атеросклероз брюшного отдела аорты и подвздошных вен встречается у 1 из 20 человек. Какое лечение допустимо в этом случае?

Образоваться пристеночный тромб может в сердце (в верхушке, левом и правом желудочке), аорте. Опасность возникает в момент отрыва от постоянного места дислокации. Тяжелый случай — аневризма аорты с пристеночным тромбом. Лечение только хирургическое.
Источники: http://uran.help/diseases/tromboz-pochechnoj-arterii.html, http://ritmserdca.ru/bolezni-sosudov/tromboz-pochechnyh-ven.html, http://cardiobook.ru/tromboz-pochechnoj-arterii/



