Тромбоз почечных вен нефротический синдром
Тромбоз почечных вен
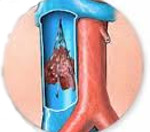
Тромбоз почечных вен — острая или хроническая окклюзия венозной сети почек. Проявляется болью в животе и пояснице, макрогематурией, олигоанурией, интоксикационным синдромом. При хроническом течении может протекать моносимптомно со стойким повышением АД. Диагностируется с помощью магнитно-резонансной, компьютерной, селективной почечной флебографии, дуплексного сканирования почечных вен. Консервативная терапия предполагает длительное введение прямых и непрямых антикоагулянтов. При угрозе ТЭЛА интракавально устанавливается сетчатый фильтр. По показаниям выполняется регионарный тромболизис, чрескожная или открытая тромбэктомия, нефрэктомия.
Тромбоз почечных вен
Закупорка ренальных вен традиционно рассматривается как казуистически редкое патологическое состояние, которое обычно развивается у больных с нефротическим синдромом, реже — с другими сопутствующими заболеваниями. По мнению современных урологов, информация о низкой (до 5%) частоте венозного ренального тромбоза при нефрологической патологии не соответствует действительности. По данным последних исследований, хроническая окклюзия почечных вен обнаруживается у трети пациентов, длительное время страдающих протеинурией. Тромбоз чаще бывает односторонним, реже поражает обе почечные вены. Актуальность своевременной диагностики заболевания обусловлена его частым осложнением острой или хронической почечной недостаточностью.
Причины тромбоза почечных вен
Венозная окклюзия сосудов почек является полиэтиологической патологией, возникающей при нарушении целостности сосудистого эндотелия, замедлении кровотока, коагуляционном дисбалансе. По наблюдениям специалистов в сфере урологии, нефрологии и ангиологии, основными причинами тромботической закупорки одной или обеих почечных вен являются:
- Гиперкоагуляция при нефротическом синдроме. В группу повышенного риска входят пациенты с мембранозной нефропатией, у которых риск тромбирования венозных сосудов достигает 50%, мембранозно-пролиферативным гломерулонефритом, амилоидозом почек, липоидным нефрозом. Тромбозом могут осложняться диабетическая нефропатия, поражения почек при серповидно-клеточной анемии, системной красной волчанке.
- Другие расстройства коагуляции. Вероятность венозного тромбоза почек возрастает при врожденном дефиците противокоагуляционных факторов (антитромбина III, протеинов S и C), мутациях протромбина, лейденовского фактора V. Вторичная гиперкоагуляция с окклюзией вен почек возможна при приеме эстрогенов, оральных контрацептивов, гестозах, ДВС-синдроме, трансплантации почек, обезвоживании.
- Неопластический процесс. Нарушение кровотока в почечных сосудах с последующим тромбозом может наблюдаться при прорастании злокачественных опухолей (преимущественно почечно-клеточной карциномы), внешнем сдавлении нижней полой и ренальных вен увеличенным лимфоузлами, объемными новообразованиями, расположенными в забрюшинном пространстве. Усугубляющим фактором при неоплазиях является гиперкоагуляция.
- Сосудистая патология. В основе тромбообразования лежит повреждение эндотелия при почечных васкулитах, травмах. У некоторых больных тромботический процесс распространяется на ренальные сосуды из яичниковой, нижней полой вены, возникает при сдавлении аневризмой аорты. Иногда тромбоз становится следствием мигрирующего тромбофлебита при миеломе, лимфогранулематозе, аллергии и др.
Пусковым моментом тромбоза почечных вен обычно является увеличение активности коагулирующих факторов в сочетании с угнетением ингибиторов свертывания и фибринолитических агентов. Усилению свертываемости способствуют характерные для нефротического синдрома гипоальбуминемия (критический уровень — менее 25-30 г/л), диспротеинемия, повышение уровня фибриногена, протромбина, тромбоцитов. Отдельными звеньями патогенеза ренального венозного тромбоза становятся замедление почечного кровотока при прорастании сосудов опухолями или сдавлении объемными новообразованиями, повреждение сосудистой стенки вследствие воспалительных процессов, во время травм, операций.
Частичная или полная обтурация просвета вены тромбом вызывает ишемию с обратимой или необратимой деструкцией почечной паренхимы. При благоприятном исходе флеботромбоза наблюдается фибринолиз, асептический аутолиз сгустка, организация тромба с его обызвествлением, петрификацией. При медленном развитии тромботического процесса и постепенном прекращении кровотока зачастую происходит разрастание компенсационных коллатералей.
Симптомы тромбоза почечных вен
При одномоментной окклюзии одной или двух почечных вен выявляется клиническая картина острого повреждения почек, характеризующаяся такими признаками, как резкая боль в области поясницы и боковых отделах живота, появление крови при мочеиспускании, уменьшение объема мочи вплоть до анурии. Вследствие накопления в организме продуктов азотистого обмена развиваются симптомы интоксикации — тошнота и рвота, слабость, сонливость, головокружение. Может повышаться температура тела. При наличии системной гиперкоагуляции наблюдаются проявления тромбоза глубоких вен: боли, отечность и пастозность нижних конечностей, видимое расширение венозных коллатералей. У пожилых пациентов болезнь зачастую протекает в стертой форме, единственным симптомом является стойкая артериальная гипертензия, устойчивая к гипотензивным препаратам.
Осложнения
Выраженный венозный стаз в результате тромбоза может привести к инфаркту и разрыву почки. При повышении концентрации азотистых соединений в крови вследствие интоксикационного поражения головного мозга возникают нарушения психической деятельности: чередование периодов возбуждения и заторможенности, дезориентация, спутанность сознания, бред, галлюцинации. Накопление ионов калия при острой почечной недостаточности провоцирует вялые парезы мышц, брадикардию. Частым осложнением тромбоза является угнетение иммунитета, сопровождающееся присоединением тяжелых бактериальных и вирусных инфекций со склонностью к генерализации. Задержка мочи и электролитов ведет к внеклеточной гипергидратации, асциту, отеку мозга. В редких случаях отмечаются профузные кровотечения из образовавшихся язв желудочно-кишечного тракта. Нестабильные тромбы могут стать причиной тромбоэмболии легочной артерии.
Диагностика
Постановка диагноза при тромбозе почечных вен зачастую затруднена вследствие полиморфности клинической картины. Подозревать венозную окклюзию необходимо у всех пациентов со стойким ухудшением функций почек невыясненной этиологии, тяжелой степенью нефротического синдрома. Наиболее информативными в диагностическом плане являются следующие исследования:
- УЗДС НПВ и ее ветвей. УЗИ часто используется как стартовый способ диагностики заболевания, при помощи которого можно обнаружить тромбоз вен. При дуплексном сканировании существует риск получения ложноположительных и ложноотрицательных результатов. Во время ультразвукового исследования выявляется изменение контуров мочеточников — характерный признак, который возникает при чрезмерном развитии венозных коллатералей.
- Магнитно-резонансная флебография. МРТ является неинвазивным безопасным методом диагностики, позволяющим получить детальные послойные изображения с достаточным для верификации диагноза увеличением. Проведение магнитно-резонансного исследования показано, если скорость клубочковой фильтрации составляет не менее 30 мл/мин. Преимуществом МРТ является выполнение без введения в организм контрастных веществ.
- КТ флебография. Важные преимущества методики — быстрота проведения, обеспечение хорошей детализации анатомических структур, высокая специфичность, чувствительность, безболезненность. Исследование хорошо выявляет точное место тромбоза. Однако при окклюзии почечных вен КТ флебография применяется с осторожностью из-за нефротоксичности рентгеноконтрастных препаратов, которые необходимы для исследования.
- Селективная почечная флебография. Метод считается наиболее информативным для подтверждения тромбоза. Исследование проводится путем направленного введения рентгеновского контраста через нижнюю полую вену, в результате чего врач получает достаточное заполнение основного ствола и дополнительных ветвей венозных сосудов почек. П ри катетеризации ренальных вен существует риск развития тромбоэмболии.
Дополнительно проводится клинический анализ мочи, в котором обнаруживают признаки нарушения работы почек — протеинурию, умеренную лейкоцитурию, цилиндрурию, снижение удельного веса, гематурию. В биохимическом анализе крови наблюдается повышение уровней креатинина, мочевины, снижение концентрации ионов калия, натрия, анемия. Для комплексной оценки состояния мочеполовой системы выполняют экскреторную урографию, КТ брюшной полости. Дифференциальную диагностику проводят с аневризмой почечной вены, опухолью почки, острым и злокачественным гломерулонефритом, хроническим пиелонефритом, нефропатиями при аутоиммунных заболеваниях, системных васкулитах, подагре, острым канальцевым, медуллярным, кортикальным некрозом, артериальным тромбозом, гемолитико-уремическим синдромом, кровоизлияниями в ткани надпочечников. Кроме осмотра уролога и нефролога пациенту рекомендованы консультации сосудистого хирурга, гематолога, онколога, онкогематолога, инфекциониста.
Лечение тромбоза почечных вен
Основными врачебными задачами являются терапия основного заболевания, вызвавшего образование тромба, устранение окклюзии, коррекция существующих клинических проявлений. Лечение патологии, осложнившейся тромбозом, проводится по стандартным протоколам для соответствующей нозологической единицы. Для восстановления кровотока в тромбированной почечной вене используются:
- Антикоагулянтные средства. Предпочтительным методом терапии тромбоза является консервативное ведение пациента с применением противосвертывающих препаратов в течение 6-12 месяцев, а при наличии гиперкоагуляционных расстройств — пожизненно. Наиболее эффективны низкомолекулярные гепарины, непрямые антикоагулянты из группы полусинтетических производных кумарина. Фармакотерапия позволяет предотвратить дальнейшее тромбообразование, реканализировать тромбированные венозные сосуды, улучшить функциональные способности почек.
- Операции на почечных сосудах и почках. При остром двухстороннем тромбозе ренальных вен возможно проведение регионарного тромболизиса через ангиографический катетер. Если противокоагулянтная терапия оказывается неэффективной, тромб не удается растворить фибринолитическими средствами, существует угроза тромбоэмболических осложнений, рекомендована супраренальная установка кава-фильтра, чрескожная катетерная либо открытая тромбэктомия. Массивный венозный инфаркт с поражением всей почки служит показанием для нефрэктомии.
Поскольку острое нарушение тока крови в почечных венах зачастую сопровождается развитием почечной недостаточности, с учетом тяжести состояния пациента показана инфузионная терапия для коррекции метаболических расстройств, устранения гемодинамических нарушений. При выраженной ОПН возможно назначение заместительной почечной терапии (гемодиализа, перитонеального диализа, гемофильтрации, гемодиафильтрации). Больным с почечной артериальной гипертензией рекомендованы гипотензивные средства.
Прогноз и профилактика
Вероятность полного выздоровления зависит от тяжести основной патологии, послужившей причиной закупорки почечных вен. Прогноз благоприятный для молодых пациентов, у которых нет необратимых изменений в почках. Длительное течение болезни у людей с интеркуррентными патологиями приводит к стойкому снижению скорости клубочковой фильтрации. Специфическая профилактика не разработана. Для предотвращения тромбоза вен необходимо проводить своевременную комплексную терапию состояний, которые закономерно осложняются гиперкоагуляцией. Больным нефротическим синдромом профилактическая антикоагулянтная терапия назначается при снижении концентрации альбумина меньше 30,0 г/л.
Тромбоз почечных вен: симптомы, последствия, осложнения
Наиболее частые причины включают нефротический синдром, первичные расстройства гемостаза с гиперкоагуляцией, злокачественные опухоли почки, внешнее сдавление почечных вен, травму и редко воспалительные заболевания кишечника.
Диагностика производится с помощью КТ или магниторезонансной ангиографии или почечной венографии. При лечении прогноз обычно благоприятный. Лечение заключается в антикоагулянтной терапии, поддержании функции почек и лечении основного заболевания. Некоторым пациентам может быть полезна тромбэктомия или нефрэктомия.
Причины тромбоза почечных вен
Чрезмерно активный формированный диурез или продолжительное назначение высоких доз кортикостероидов могут играть роль в развитии тромбоза почечных вен у больных с этими заболеваниями.
Другие причины включают:
- Отторжение аллотрансплантата.
- Амилоидоз.
- Диабетическую нефропатию.
- Терапию эстрогенами. я Беременность.
- Первичные гиперкоагуляционные расстройства (например, дефицит антитромбина II, протеина С или S, фактора Лейдена V, мутации протромбоина 620210А).
- Почечный васкулит.
- Нефропатию при серповидно-клеточной анемии.
- СКВ.
Более редкие причины связаны с уменьшением кровотока в почечных венах и включают прорастание злокачественных опухолей почки (в основном почечно-клеточного рака) в почечные вены, внешнее сдавление почечных или нижней полой вены, использование пероральных контрацептивов, травму, обезвоживание и употребление кокаина.
Симптомы и признаки тромбоза почечных вен
Обычно появление нарушения функции почки происходит незаметно. Тем не менее манифестация может быть острой, вызывающей инфаркт почки с тошнотой, рвотой.
Когда причиной является гиперкоагуляционное расстройство, могут наблюдаться признаки венозного тромбоэмболизма. Когда причинным фактором является рак почки, могут преобладать его симптомы (например, гематурия, потеря веса).
Диагностика тромбоза почечных вен
- Визуализация сосудов.
У пациентов с инфарктом почки или любым ухудшением почечной функции неясной этиологии, особенно у больных с нефротическим синдромом и другими факторами риска, следует исключать тромбоз почечной вены. Традиционным диагностическим методом выбора и золотым стандартом является каваграфия; данный метод является диагностически информативным, но может способствовать отрыву тромбов. Из-за возможных рисков традиционной венографии все чаще используются магнито-резонансная венография и допплерография. Магнито-резонансная венография может быть проведена, если СКФ составляет более 30 мл/мин. При допплерографии иногда определяется тромбоз почечной вены, но метод имеет высокую частоту ложноотрицательных и ложноположительных ответов. Изъеденность контуров мочеточника вследствие расширения коллатеральных вен иногда является характерной находкой в хронических случаях. КТ ангиография обеспечивает хорошую детализацию с высокой чувствительностью и специфичностью, производится быстро, но требует введения рентгеноконтрастного препарата, который может быть нефротоксичным. Производится анализ уровня электролитов сыворотки и анализ мочи, которые подтверждают ухудшение почечной функции. Часто имеет место микрогематурия.
Если видимая причина отсутствует, следует начинать диагностику гиперкоагуляционных состояний. Биопсия почки не имеет диагностического значения, но при ней могут определяться фоновые заболевания почек.
Лечение тромбоза почечных вен
- Лечение основного заболевания.
- Антикоагулянтная терапия.
- Иногда тромбэктомия или тромболизис через катетер, введенный чрескожно.
Смертельный исход наблюдается редко и обычно связан с осложнениями.
Следует производить лечение основного заболевания. Варианты лечения при тромбозе почечной вены включают антикоагулянтную терапию гепарином, тромболизис и чрескожную либо открытую тромбэктомию. Если не планируется инвазивное вмешательство, следует сразу же начинать долгосрочную антикоагулянтную терапию низкомолекулярными гепаринами или варфарином. Антикоагулянтная терапия сводит к минимуму риск образования новых тромбов, способствует реканализации сосудов с уже существующими тромбами и улучшает функцию почек. Антикоагулянтную терапию следует продолжать по крайней мере 6-12 мес или пожизненно, если имеет место гиперкоагуляционное расстройство (например, постоянный нефротический синдром).
Использование чрескожных катетеров для тромбэктомии и тромболизиса — это новый перспективный метод с хорошими показателями эффективности. Хирургическое удаление тромба производится редко, но может быть использовано, если антикоагулянтная терапия неэффективна или противопоказана. Также в этих случаях можно применять установку кавафильтров в нижнюю полую вену.
Нефрэктомия производится только если инфаркт захватывает весь орган (в некоторых случаях) или если это предусматривается основным заболеванием.
Тромбоз почечной артерии
-Почки, как головной мозг и сердечная мышца, нуждаются в постоянном правильном снабжении кровью. Это обеспечивает правильное функционирование органа, а так же своевременное очищение организма от ненужных веществ и токсинов.
В случае нарушения проходимости сосудов несущих кровь к почке (артерий) или от неё (вен), что возникает при закупорке просвета сосудов тромбом, главный мочевыделительный орган может погибнуть. Эта, достаточно редкая патология, носит название тромбоз почечных вен и/или артерий и является симптомом тромбоэмболической болезни.
Закупорка главных кровеносных сосудов почки возникает как вторичная патология (то есть осложнение основного заболевания) на фоне наличия разнообразных заболеваний.
К состояниям, способствующим тромбоэмболии вен и артерий почки, относятся:
- Нарушение процесса свёртываемости крови.
- Развитие атеросклеротических изменений сосудов.
- Сердечно–сосудистая недостаточность, провоцирующая застойные явления.
- Злокачественные процессы органов мочевыделения.
- Наличие антител к фосфолипидам (АФС синдром).
- Различные аутоиммунные патологии (гломерулонефрит, тромбоцитопеническая пурпура, красная волчанка и т.п.).
- Присутствие в системе кровообращения перемещающихся сгустков крови (мигрирующий тромб).
- Нарушения обменных процессов (белкового, углеводного и пр.).
- Развитие нефротического синдрома.
- Травмирование почек, сильные повреждения области спины (удары, ранения).
- Воспалительные заболевания сосудов.
- Воспалительные процессы, патологии и опухолевидные новообразования органов малого таза и забрюшинного пространства.
В зону риска попадают и некоторые категории пациентов, вероятность развития тромбоэмболии в этой группе очень низка, но учитывать её необходимо:
- Женщины в период беременности, особенно при наличии АФС синдрома, патологий почек или сосудов.
- Женщины в послеродовый период.
Длительный приём лекарственных средств на основе гормонов (оральные контрацептивы, кортикостероидные препараты и т.д.).
Пациенты, имеющие симптомы выраженного обезвоживания. - Люди, употребляющие наркотические препараты (наркозависимость).
- Имплантация органа (пересадка почки).
Тромбоз крупных сосудов почек (вены, артерии) может носить односторонний (чаще) и двусторонний характер. При одностороннем поражении функции пострадавшего органа на себя берёт вторая почка, проявляется эффект компенсации. В связи с этим симптоматика проявляется слабо.

Изменения в почке при тромбозе. Источник: spinedoc.ru
При наличии у пациента только одной почки и закупорке сосудов вся клиническая картина будет проявляться ярко, с поэтапным появлением симптоматики.
Опасность тромбоза вен артерий почек состоит в позднем выявлении состояния, когда орган уже продолжительное время находится без кровоснабжения. Виной тому отсутствие типичной симптоматики. Практически все признаки патологии имеют схожесть с симптомами иных заболеваний мочеполовой системы, забрюшинных органов.
Поэтому появление одного или нескольких нижеприведённых признаков должно стать сигналом, что необходимо обратиться в медицинское учреждение. В случае развития именно тромбоза промедление угрожает утратой органа.
Тромбоз, как вен, так и артерий почки даёт схожую симптоматику:
- Появление острой, давящей, ноющей или тянущей боли в области поясницы со стороны поражённого органа, иррадиация в половые органы или ногу чаще всего отсутствуют.
- Стремительное или внезапное повышение показателей артериального давления. Особо внимательно нужно относиться к значениям диастолического давления.
- Диастолическое давление позволяет судить о состоянии сосудов. Чем выше значения «нижнего» давления, тем хуже проницаемость сосудов. Это означает потерю венами и артериями эластичности, проходимости и способности к сокращению.
- Диастолическое давление эти вторые цифры в результате замера. То есть, в показателях 110/70 диастолическим давлением будет число «70».
- Появление тошноты, рвотных позывов и увеличение показателей температуры тела.
Эти симптомы являются признаками интоксикации, которая развивается вследствие отравления организма продуктами распада. Накопление токсинов случается из-за нарушения выделительных функций почек.
Появление в моче крови, белка, уменьшение количества выделяемой мочи — такая симптоматика свидетельствует о нарушении работы поражённой почки. Появление в урине сгустков, прожилок («червячки») крови представляет особую опасность и является признаком нарастающей почечной недостаточности.
При тромбозе артерий почки симптоматика будет носить выраженный характер, а болевые проявления напоминать «почечную колику».
Если нарушение кровоснабжения почки не устранить в ближайшие часы, то процесс приобретёт не обратимый характер. Ткани той части органа, которая осталась без питания, подвергаются необратимому рубцеванию. Если же ситуация будет повторяться, то функции почки будут нарушены полностью. Как следствие – гибель органа и его последующее удаление.
Диагностика
Для своевременной помощи огромное значение имеет правильная диагностика. Однако более важным станет обращение пациента при появлении первых симптомов патологии.
Наиболее информативным методом диагностики в этом случае станет ультразвуковое исследование с Доплером. Изучение сосудов почки позволит определить место непроходимости вены/артерии, наличие сгустка крови в просвете сосуда, обратное движение крови.
Для определения состояния органа в данной ситуации станет МРТ с контрастным веществом. В ходе исследования можно установить наличие очага некроза или иных повреждений тканей почки.
Лабораторные исследования позволят оценить степень нарушения функций выделительных органов. Стандартными анализами станут: общий анализ крови и мочи; определение скорости оседания эритроцитов, уровня тромбоцитов крови; уровень креатинина; уровень мочевины.
При выявлении тромбоэмболии вен и артерий почки необходимо провести неотложную помощь.
В первую очередь нужно восстановить проходимость крупного сосуда, то есть провести тромболизис (рассасывание сгустка крови). Для этого пациенту вводят Гепарин, Урокиназу или иные ферментные лекарственные средства. Введение препаратов происходит непосредственно сосуды почки.
Для этого устанавливается специальный катетер. Следует учитывать, что появление крови в моче становится противопоказанием для проведения тромболизиса. В этом случае пациенту вводят Этамзилат. Одновременно с этим проводят реанимационные мероприятия по выведению пациента из шокового состояния.
После купирования острого состояния лечащий врач принимает решение о дальнейших действиях. При проведении медикаментозного лечения назначаются препараты способствующие устранению тромбов и предупреждающие повторную закупорку сосудов.
При необходимости хирургического метода терапии проводится эндоскопическая операция по устранению препятствий, мешающих нормальному кровотоку.
Источники: http://www.krasotaimedicina.ru/diseases/zabolevanija_urology/renal-vein-thrombosis, http://www.sweli.ru/zdorove/meditsina/nefrologiya/tromboz-pochechnykh-ven-simptomy-posledstviya-oslozhneniya.html, http://uran.help/diseases/tromboz-pochechnoj-arterii.html

