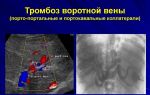
Тромбоз почечных вен новорожденного
Тромбоз почечных вен
— (одно- или двусторонний) — острое угрожающее жизни состояние. Процесс редко начинается с магистральной вены. Заболевают в основном дети младше 1 года (90%), в 75% случаев — младше 1 мес.
А. Этиология. Тромбообразованию способствует медленный двойной капиллярный кровоток в почке. Риск тромбоза почечных вен повышается при снижении перфузии, повышении свертываемости крови, гемоконцентрации и гиперосмоляльности плазмы. Факторы риска у новорожденных — перинатальная гипоксия, сепсис, недоношенность, сахарный диабет у матери, применение тиазидных диуретиков во время беременности.
Б. Обследование и диагностика. При любом заболевании грудного ребенка, сопровождающемся нарушениями гемодинамики, следует подозревать тромбоз почечных вен. У новорожденных часто наблюдается классическое сочетание признаков: микро- или макрогематурия, наличие объемных образований в боковых отделах живота, анемия и тромбоцитопения. Показаны общий анализ крови и определение показателей гемостаза. УЗИ и сцинтиграфия почек могут подтвердить тромбоз почечных вен без применения рентгеноконтрастных веществ.
В. Дифференциальную диагностику проводят с другими объемными образованиями в боковых отделах живота (гидронефроз, поликистоз, опухоли почек и надпочечников), поражением сосудов (острый канальцевый некроз, кортикальный или медуллярный некроз, артериальный тромбоз, гемолитико-уремический синдром, кровоизлияние в надпочечники) и инфекциями.
Г. Лечение
1. Устраняют нарушения свертывания. Эффективность гепарина и других антикоагулянтов не доказана. Данные о результатах тромбэктомии при двустороннем тромбозе и тромбозе полой вены противоречивы.
2. Лечат ОПН.
3. Лечат сопутствующую артериальную гипертонию.
Д. Прогноз. По некоторым данным, выживаемость составляет 30—40%. Отдаленные последствия тромбоза варьируют от бессимптомного остаточного поражения почек до почечной недостаточности. Нефротический синдром у грудных детей развивается редко. Возможна артериальная гипертония.
Дж. Греф (ред.) «Педиатрия», Москва, «Практика», 1997
опубликовано 25/11/2010 17:16
обновлено 06/06/2011
— Болезни почек
Реноваскулярные болезни у новорожденных детей

К наиболее частым реноваскулярным болезням у новорожденных относятся: нетромботический кортикальный и медуллярный некрозы, тромбоз почечных вен и почечной артерии.
Избирательный некроз почечных канальцев у новорожденных встречается редко, что обусловлено относительной устойчивостью незрелых канальцев к действию аноксии. Некроз канальцев четко выявляется по краю инфаркта при кортикальном некрозе и тромбоэмболии почечной артерии, а также наблюдается при действии некоторых лекарств. Повреждение канальцев, даже без некроза, проявляется олигурией, частичным уменьшением канальцевого клиренса, канальцевой энзимурией, микроглобулинемий, наличием эпителиальных клеток и цилиндров в моче. У большинства младенцев эти изменения преходящи и функция почек нормализуется. В случаях смерти от других причин микроскопически наблюдаются вакуолизация, жировая инфильтрация и очаговые некрозы в эпителии канальцев, в их просвете — эпителиальные цилиндры.
Кортикальный и медуллярный некроз — это наиболее частая сосудистая патология, диагностируемая морфологически. Предрасполагающие факторы — длительная гипоксия при асфиксии и респираторном дистресс-синдроме новорожденных, врожденные болезни сердца, сепсис, гиповолемия, шок любой этиологии. Основные патогенетические факторы — гипоксемия, ацидоз и нарушение почечного кровотока. Кортикальные и медуллярные некрозы могут наблюдаться и у мертворожденных вследствие кровопотери у плода при маточно-плацентарных кровоизлияниях, трансфузионном синдроме близнецов, парво-вирусной инфекции, отслойке плаценты и токсемии матери.
Процесс может быть только кортикальным или только медуллярным, но нередко наблюдается сочетанное поражение коркового и мозгового слоев. У новорожденных с пороками сердца чаще встречаются кортикальные некрозы. Среди ВПС преобладают пороки с редуцированным кровотоком, например гипоплазия левых отделов сердца. Важными факторами риска в возникновении медуллярных некрозов являются дегидратация, ацидоз, потеря солей и системная гипотензия. К медуллярному некрозу может привести тяжелая гипербилирубинемия. Описан медуллярный некроз как осложнение внутривенного введения рентгеноконтрастных веществ.
Чаще всего имеет место ишемический некроз с кариорек-сисом и лизисом эпителиальных клеток канальцев, отеком и кровоизлияниями в строме. Кровеносные сосуды вокруг зоны некроза полнокровны, в тонкостенных сосудах мозгового слоя и клубочковых капиллярах определяются фибриновые тромбы, которые редко бывают многочисленными и, возможно, являются вторичным повреждением. Кортикальные некрозы локализуются преимущественно во внутреннем слое коры с сохранением субкортикальных отделов. При медуллярном некрозе вовлекается вся пирамида, хотя иногда только ее наружные слои и сосочки. Обычно наблюдается двустороннее симметричное поражение, но может быть асимметричное и одностороннее. Часто в других органах (печень, надпочечники, головной мозг и сердце) могут быть очаговые некрозы. Поля некроза рубцуются, а канальцевый эпителий по краям некроза регенерирует. Некротизированные сосочки секвестрируются, что является причиной обнаружения полостей в почке и нарушения формы чашечек. Некротизированная кора быстро обызвествляется. Двусторонний тотальный некроз всегда смертелен. У выживших младенцев в дальнейшем могут развиваться гипертензия и ХПН.
Тромбоз почечной вены в настоящее время встречается редко в связи с адекватной инфузионной терапией новорожденных. Чаще развивается на 1-й неделе, реже — в течение 1-го месяца жизни, иногда он может начинаться внутриутробно, что подтверждается обнаружением обызвествленных тромбов в почечной вене у мертворожденных. Предрасполагающие факторы: значительная дегидратация, сгущение крови, редукция кровотока, септицемия, ВПС, сахарный диабет у матери, тяжелая перинатальная гипоксия, быстрая убыль массы тела новорожденного, введение гиперосмолярных растворов в сосуды пуповины. Клинически наблюдаются увеличение и болезненность живота, гематурия, олигурия, тромбоцитопения. Тромбы вначале образуются в мелких внутрипочечных венах, затем процесс прогрессирует, распространяясь на магистральную почечную вену, супраренальные вены и нижнюю полую вену. Тромбы иногда очаговые и односторонние. Острая окюйозия почечной вены приводит к геморрагическому инфаркту и характеризуется увеличением почки. До развития инфаркта наблюдается скопление ПЯЛ в клубочках, но это не постоянная и неспецифическая находка. Мелкие очаговые тромбы не сопровождаются некрозом и быстро обызвествляются.
Некротизированная ткань фиброзируется. приводя к сморщиванию почки. При нефротическом синдроме у младенцев, как и у детей старшего возраста, также может быть тромбоз почечной вены, который при этом бывает частичным и подострым. Прогноз зависит от основного заболевания и обширности поражения почки.
Тромбоз почечной артерии встречается редко. Чаще осложняет катетеризацию пупочной артерии. Может быть также следствием тромбоэмболии из тромбов в аорте или сердце (тромбоэндокардит, сепсис). В зависимости от количества эмболов и глубины их проникновения развивается очаговый, сегментарный или тотальный инфаркт почки. Маленькие эмболы могут не проявляться или быть причиной небольших инфарктов. Частично инфарцированная почка сморщивается. Инфаркты могут нагнаиваться. Нередко после артериальной окклюзии возникает реноваскулярная гипертензия в раннем детском возрасте.
Стеноз почечной артерии у новорожденных практически не диагностируется, хотя является врожденной патологией, в основе которой лежит фибромышечная дисплазия (фиброплазия) почечной артерии. Она характеризуется неправильным развитием соединительной, мышечной и эластической тканей сосуда. Фиброплазия почечной артерии — одна из причин вазоренальной гипертензии у детей.
Тромбоз почечных вен новорожденного
У новорожденных и грудных детей тромбоз почечных вен обычно сопутствует асфиксии, обезвоживанию, шоку и сепсису или в случае сахарного диабета у матери; в более старшем возрасте — нефротическому синдрому, цианотическим порокам сердца, врожденной гиперкоагуляции или возникает после ангиографических исследований с контрастными веществами.
Патогенез тромбоза почечных вен у детей. Тромбоз начинается во внутрипочечном венозном русле и может распространяться на главные почечные вены и даже нижнюю полую. В его основе лежит повреждение эндотелиальных клеток гипоксией, эндотоксином или контрастными веществами. Патогенетическую роль могут играть также:
1) гиперкоагуляция при нефротическом синдроме или связанная с наследственной мутацией (фактор V Лейден);
2) гиповолемия и снижение кровотока при септическом шоке, обезвоживании или нефротическом синдроме;
3) внутрисосудистая агрегация эритроцитов при полицитемии.
Клинические проявления тромбоза почечных вен у детей. О тромбозе почечных вен обычно сигнализирует внезапная макрогематурия и появление одно- или двустороннего объемного образования в боковых отделах живота. Могут также иметь место микрогематурия, боль в пояснице, повышение АД или олигурия. Тромбоз обычно бывает односторонним. При двустороннем тромбозе возникает острая почечная недостаточность.
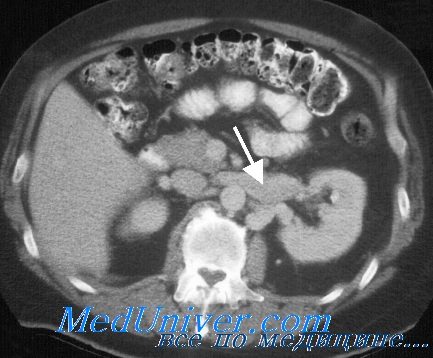
Диагностика тромбоза почечных вен у детей. На тромбоз почечных вен указывает появление гематурии и объемных образований в боковых отделах живота при наличии предрасполагающих клинических факторов. У большинства больных отмечается также микроангиопатическая гемолитическая анемия и тромбоцитопения. При УЗИ значительно увеличены почки (почка), а радионуклидное исследование обнаруживает снижение или отсутствие ее функции. Диагноз подтверждают данные допплеровского исследования кровотока в нижней полой и почечной венах. Во избежание дальнейшего повреждения сосудов контрастные вещества вводить нельзя.
Дифференциальная диагностика тромбоза почечных вен у детей. Тромбоз почечных вен необходимо отличать от других причин гематурии, сопровождающейся микроангиопатической гемолитической анемией или увеличением почек, — ГУС, гидронефроза, поликистоза почек, опухоли Вильмса, абсцесса или гематомы.
Лечение тромбоза почечных вен у детей. Поддерживающие меры сводятся к нормализации водно-электролитного обмена и лечению острой почечной недостаточности. Эффективность антикоагулянтной терапии или тромболитических средств (стрептокиназы, урокиназы и рекомбинантного тканевого активатора плазминогена) остается спорной. При тромбозе нижней полой вены может быть показана хирургическая операция. У детей с высокой артериальной гипертонией, не поддающейся гипотензивной терапии, иногда приходится прибегать к нефрэктомии.
Прогноз тромбоза почечных вен у детей. За последние 20 лет перинатальная смертность от тромбоза почечных вен значительно снизилась. Однако он часто приводит к частичной или полной атрофии почек с почечной недостаточностью, дисфункцией канальцев и артериальной гипертонией. Эти осложнения нередки и у детей старшего возраста, хотя в случаях нефротического синдрома или цианотических пороков сердца функцию почек обычно удается восстановить.
В редких случаях причиной гематурии бывают гемангиомы, ангиомиомы и артериовенозная мальформация почек и нижних мочевых путей. Обычно они проявляются макрогематурией и наличием в моче сгустков крови и могут сопровождаться почечной коликой. В диагностике необходима ангиография.
Одностороннее кровотечение из варикозных вен левого мочеточника (при сдавлении левой почечной вены между аортой и верхней брыжеечной артерией) называют синдромом аорто-мезентери-альной компрессии левой почечной вены. Этот синдром характеризуется постоянной микрогематурией, которая может сопровождаться протеинурией, болью внизу живота и поясничной области, а также ортостатической гипотонией. Диагноз подтверждают с помощью ультразвуковой допплерографии, КТ или МРТ.
Источники: http://spravka.komarovskiy.net/tromboz-pochechnyx-ven.html, http://www.sweli.ru/deti/do-goda/bolezni-detey-do-goda/renovaskulyarnye-bolezni-u-novorozhdennyh-detey.html, http://meduniver.com/Medical/Physiology/tromboz_pochechnix_ven_u_detei.html