Тромбоз после эндопротезирования коленного сустава
Тромбоз после эндопротезирования коленного сустава
Варикозное расширение глубоких вен на ногах: признаки и методы лечения
- Факторы, приводящие к развитию патологии
- Симптомы варикоза глубоких вен нижних конечностей
- Диагностические мероприятия
- Лечение варикоза глубоких вен
- Профилактика
Варикоз глубоких вен нижних конечностей – патология, которая распространяется на сосуды, проходящие в мышечных тканях. Удлиненные и расширенные вены затрудняют кровоток и могут стать причиной развития тромбоза. Опасность этого состояния заключается в вероятности отрыва тромба и его попадания в легочную артерию.
Факторы, приводящие к развитию патологии
Патологические изменения глубоких вен развиваются из-за:
- продолжительного приема гормональных препаратов;
- слабости венозных стенок и клапанов, обусловленной генетическим фактором;
- гиподинамии;
- избыточного веса;
- повышенных физических нагрузок;
- изменений, происходящих в организме женщины в период беременности;
- статических нагрузок на нижние конечности;
- выраженного целлюлита;
- серьезных нарушений иммунной системы;
- постоянного передавливания сосудов на ногах слишком тесной одеждой или обувью;
- дерматита;
- аллергических реакций;
- хирургических операций.
Варикоз глубоких вен на ногах – результат серьезного нарушения кровообращения в этой области. При таких условиях у человека могут появиться трофические язвы, что чревато развитием гангрены – состояния, которое требует ампутации ноги.

Симптомы варикоза глубоких вен нижних конечностей
Патология выражается в следующих симптомах:
- появление сосудистой сетки;
- отечность нижних конечностей, которая приобретает особенно выраженный характер во второй половине дня и перед сном;
- увеличение ноги в объемах;
- чувство боли, тяжести, распирания изнутри в области икроножных мышц, особенно ярко этот симптом проявляется при продолжительной ходьбе либо сидении на одном месте;
- выраженная сухость кожных покровов, образование пигментных пятен на них;
- судороги в ногах, которые чаще появляются среди ночи;
- ощущение жжения в области нижних конечностей;
- образование трофических язв;
- выпирание измененных вен в области бедер, стоп, голеней при физических нагрузках.
На каждой из стадий развития патологии симптомы имеют разную выраженность:
- Для первой из них характерно отсутствие внешних проявлений. Тем не менее, отток крови уже имеет место, поэтому у больного наблюдаются судороги в ногах и не слишком выраженная отечность.
- На второй стадии отеки тканей становятся более выраженными, в ногах появляется тяжесть. Уплотнения в конечностях не ощущаются при пальпации.
- На третьей стадии происходит нарушение микроциркуляции, что связано с несостоятельностью клапанов сосудов. На поверхности кожи появляются пятна синего цвета и эрозии, покровы становятся сухими. Сосудистая сетка набухает, боль приобретает выраженный постоянный характер.
- Четвертая стадия является наиболее опасной. В этом случае происходит инфицирование конечности, что связано с образованием незаживающих трофических язв.

Диагностические мероприятия
Для выявления патологии проводят следующие диагностические процедуры:
- Ультразвуковое исследование вен ног (допплерография и ангиосканирование). Благодаря такому методу визуализируют сосуды и определяют степень развития патологического процесса.
- Общие анализы крови и мочи.
- Флебография. Для проведения этого мероприятия требуется введение в вену вещества, содержащего йод. Это позволяет четко визуализировать патологически измененные вены на снимках.
- Сонография.
- Фотоплетизмография. Процедура проводится для оценки функциональности вен.
- Венозная окклюзионная плетизмография. Позволяет измерить объем крови в венах нижних конечностей.
После оценки состояния вен больному назначают подходящий ему курс терапии.
Лечение варикоза глубоких вен
Самым надежным и наиболее эффективным способом лечения является проведение операции. Медикаментозная терапия может стать только дополнением оперативного вмешательства.
Консервативная терапия заключается в использовании:
- препаратов-антикоагулянтов, разжижающих кровь и препятствующих образованию тромбов (Аспирин, Варфарин);
- противовоспалительных средств для снижения уровня воспаления (Индометацин, Диклофенак);
- венотоников, благотворно влияющих на структуру стенок вен и восстанавливающих нарушенный кровоток (Троксевазин, Венорутон, Детралекс) – эти препараты выпускаются в таблетированной форме, а также мазей и гелей для местного применения;
- фибринолитиков, вводимых внутривенно – с их помощью растворяют мелкие тромбы и очищают венозное русло от веществ, затрудняющих процесс кровообращения.

Хирургическое лечение требуется, если консервативные методы не дают результата, а патологический процесс характеризуется тенденцией к развитию серьезных осложнений.
Противопоказания к проведению операции:
- ишемическая болезнь сердца;
- инфекционные заболевания;
- возраст от 60 лет;
- беременность;
- наличие на коже сыпи, элементы которой заполнены гнойным содержанием;
- период лактации;
- сахарный диабет.
При варикозе глубоких вен на ногах проводятся такие виды операций:
- Склеротерапия. Этот способ предусматривает введение в поврежденную вену склеивающего вещества, которое полностью перекрывает ее просвет. Постепенно сосуд исключается из системного кровотока и замещается соединительной тканью. При тяжелых формах варикоза склеротерапия проводится достаточно редко, поскольку при таких масштабах она практически не дает эффекта.
- Флебэктомия. Суть процедуры заключается в удалении пораженного участка вены. Такой способ проводится преимущественно для лечения поверхностных вен, но может быть применен и для терапии вен внутренней системы кровообращения.
- Лазерная коагуляция. На сосудистую сеть действуют лучи, которые благодаря термическому воздействию вызывают разрушение сосудистой стенки.
Выбор конкретного метода зависит от того, насколько выражен патологический процесс.
Профилактика
Чтобы не допустить развития варикоза глубоких вен нижних конечностей, необходимо:
- отказаться от приема алкогольных напитков, курения;
- носить удобную устойчивую обувь без высоких каблуков;
- носить компрессионный трикотаж, который укрепляет и поддерживает ослабленные вены;
- нормализовать вес тела;
- снизить до минимума потребление жирной пищи животного происхождения;
- делать утреннюю зарядку, заниматься физкультурой;
- отказаться от физических нагрузок, которые вызывают сильное напряжение нижних конечностей.

Для этого нужно:
- на несколько минут расположить ноги так, чтобы они находились выше уровня тела (можно закинуть их на стул);
- из положения сидя сделать 20 сгибательно-разгибательных движений каждой стопой, стараясь, чтобы мышцы каждой ноги максимально напрягались и расслаблялись;
- маршировать на месте, имитируя ходьбу;
- вставать на носочки, задерживаться на несколько секунд в таком положении, затем перекатываться на пятки, повторить несколько раз.
Также полезно в целях профилактики выполнять дренирующий массаж. Это несложно, но результативно. Нужно:
- массировать конечности растирающими мягкими движениями, двигаясь от стопы к коленному суставу;
- сдавливать ноги пальцами, обхватив ими боковые поверхности пятки: поочередно сдавливая и расслабляя пальцы, продвигаться вверх до коленного сустава;
- растирать ладонями конечностями, двигаясь от правого края к левому.
Варикоз глубоких вен нижних конечностей – опасная патология, которая может вызвать образование тромбов и стать причиной смерти больного. Чтобы этого не допустить, необходимо начать лечение как можно раньше и при необходимости воспользоваться хирургическим методом избавления от проблемы.
Осложнения и боли после эндопротезирования коленного сустава
Замена коленного сустава делают в безопасных для человека условиях с соблюдением правил асептики и антисептики. Вместе с этим врачи и сами пациенты выполняют всё необходимое для избежания осложнений. Но даже старательная подготовка к операции и реабилитация не всегда защищают человека от непредвиденных последствий.
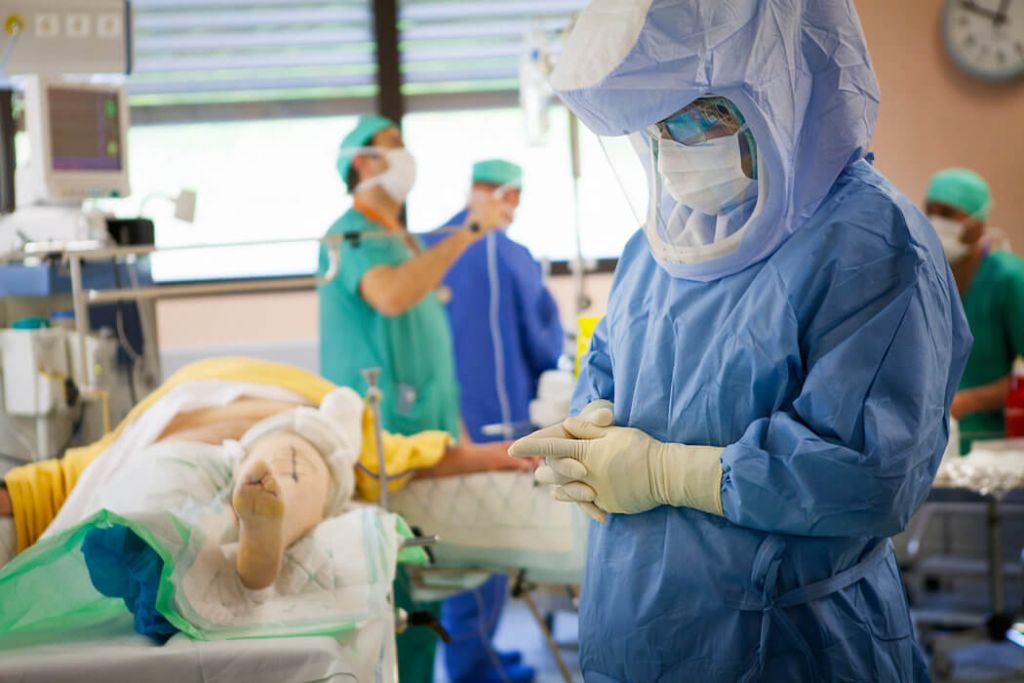
Хирурги все чаще облачаются в такие одеяния чтобы самому не стать источником инфекционных осложнений.
Осложнения после эндопротезирования бывают ранними и поздними. Первые развиваются из-за занесения инфекции, неправильной установки импланта или нарушения свертываемости крови в ответ на хирургическое вмешательство. Причиной ранних послеоперационных осложнений также етожет быть недостаточная физическая активность пациента или несоблюдение им рекомендаций врача.
В более позднем периоде (через год и более) осложнения возникают из-за постепенного разрушения костей вследствие остеолиза. Реже у больных развиваются аллергические реакции на металлы эндопротезов.
Боли как признак осложнений
Замену коленного сустава выполняют для устранения хронических болей и улучшения качества жизни человека. После операции люди получают возможность нормально передвигаться и отказываются от приема обезболивающих препаратов (если у них нет тяжелого остеопороза других суставов). Однако, иногда, после эндопротезирования у больного появляются тревожные симптомы. У него повышается температура, появляются сильные боли, отек, хруст в колене и другие неприятные явления.
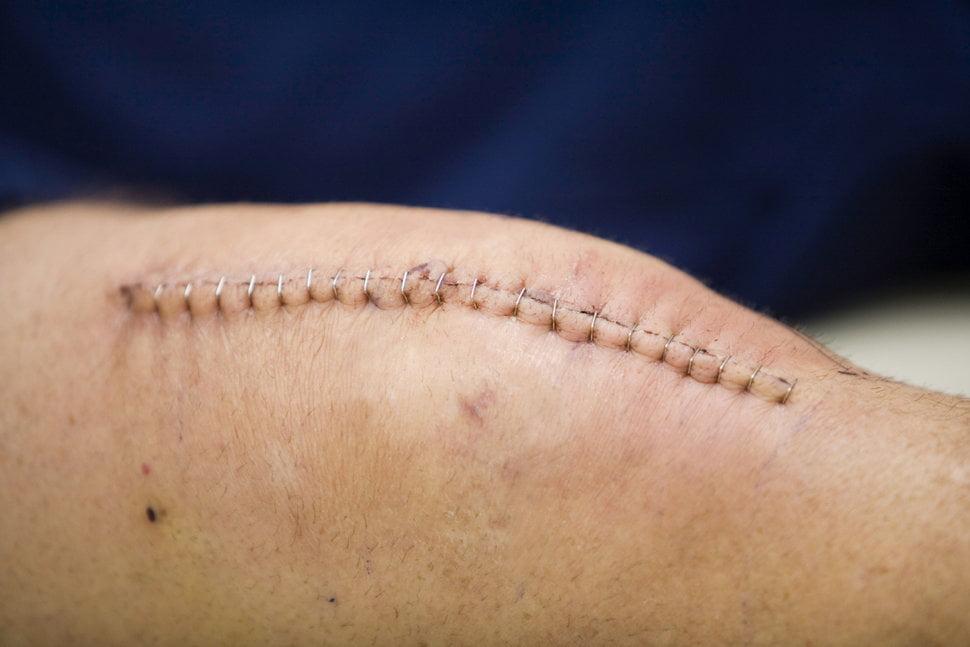
Так выглядит «спокойный» шов.
Болезненные ощущения могут говорить о развитии инфекционных осложнений, контрактур, синовита, нестабильности сустава или других опасных последствий.
При гнойно-воспалительных осложнениях появляется жар, озноб, головная боль и общая слабость. Также у него невыносимо болит колено, а кожа вокруг становится красной и горячей на ощупь. Боль имеет распирающий характер, а обезболивание мазями и таблетками не дает эффекта Почему колено горячее? Это объясняется скоплением гноя внутри сустава и развитием острого воспалительного процесса.
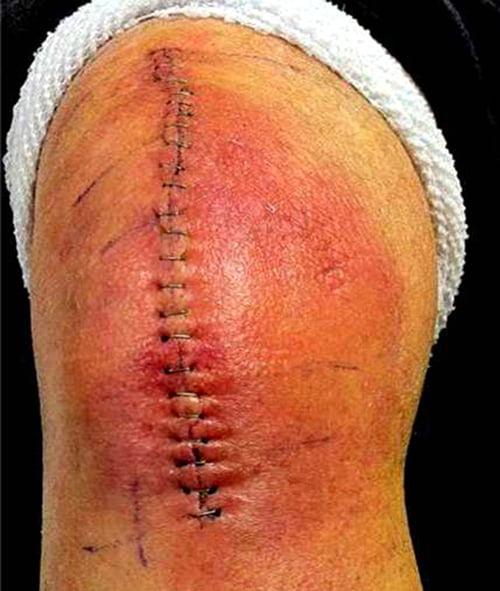
Так выглядит колено, которое следует дополнительно обследовать на предмет осложнений.
При тромбофлебите вен нижних конечностей отекает нога и появляется чувство распирания в нижних конечностях.
Что делать, если после эндопротезирования появились болезненные ощущения в колене? Нужно немедленно идти к врачу. В худшем случае он порекомендует повторное хирургическое вмешательство и ревизию суставной полости, в лучшем – посоветует, какую мазь или медикаменты можно использовать. Вполне возможно, что боли в колене вызваны раздражением нервов и пройдут уже через 2-3 месяца.
Инфекционные осложнения после эндопротезирования коленного сустава
Частота инфекционных осложнений после хирургического вмешательства составляет 0,2-4,5% при первичном протезировании и 4,5-12% при ревизионном (повторном).
Развитие гнойно-воспалительных осложнений в первые 12 месяцев обусловлено микробной контаминацией во время хирургического вмешательства. Патогенные микроорганизмы могут проникать в коленный сустав аэрогенным или контактным путем. Они заносятся в рану с грязным воздухом, руками хирурга или хирургическим инструментарием.
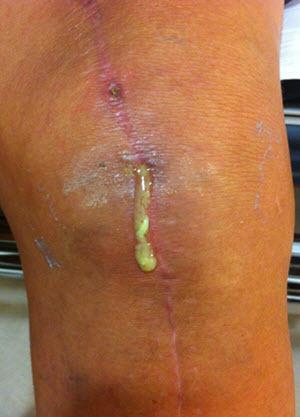
Риск послеоперационных осложнений особенно высок у пожилых людей больных с сахарным диабетом, ожирением, ревматоидным артритом, иммунодефицитными состояниями и у пациентов принимающих кортикостероиды. Прогноз также ухудшают небольшой опыт оперирующего хирурга, большая кровопотеря, длительность операции свыше 3 часов и применение костного цемента без антибиотика в составе.
В более позднем периоде (спустя год и более после операции) воспалительные осложнения являются следствием гематогенного распространения микроорганизмов. Патогенные микробы проникают в суставную полость с током крови из очагов хронической инфекции.
Возможные источники гематогенной диссеминации:
- кожные покровы;
- органы мочеполовой системы;
- дыхательные пути;
- ротоглотка;
- нижние отделы желудочно-кишечного тракта.

Часто перед операций даже не обследуют ротовую полость, что в результате является причиной тяжелейших осложнений.
Выраженность клинических проявлений у больного зависит от источника инфицирования, вирулентности возбудителя и времени развития патологии. Классическая яркая картина гнойного воспаления (лихорадка, отек и гиперемия колена, образование свища) наблюдается менее чем у половины пациентов. Остальных могут беспокоить постоянные боли в коленном суставе, которые усиливаются при движениях.
Для успешной борьбы с парапротезной инфекцией требуется комплексный подход. Наиболее эффективной является открытая санация суставной полости с полным удалением всех составляющих протеза (сохранение любого из компонентов импланта в итоге может привести к повторному хирургическому вмешательству). Вместе с этим больному назначается локальная антибиотикотерапия путем создания депо в воспалительном очаге.
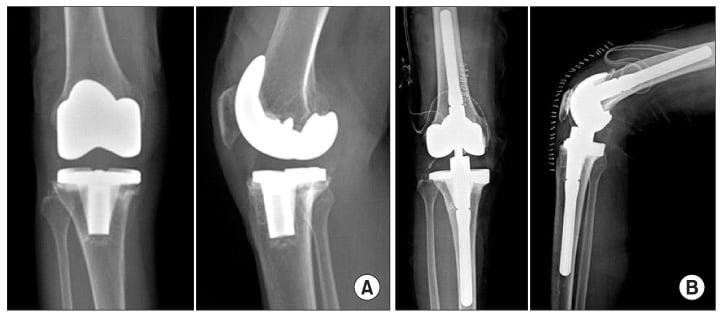
Слева имплант после первичной операции, справа после ревизионной, он существенно больше в размерах для прочной фиксации.
Консервативное лечение инфекционных осложнений возможно лишь при ранней диагностике, низкой вирулентности возбудителя и наличия противопоказаний к операции.
Вывихи импланта и способы решения проблемы
Вывихи после замены коленного сустава являются очень редким явлением. Менее благоприятные в этом плане тазобедренный и плечевой суставы – их эндопротезы смещаются гораздо чаще.
Виной этому может быть неподходящая конструкция протеза, неверная установка или неправильное поведение больного при реабилитации. Компоненты импланта могут сместиться в раннем послеоперационном периоде при первых попытках больного двигать ногой. Вывихи чаще происходят после ревизионной артропластики, чем после первичной.
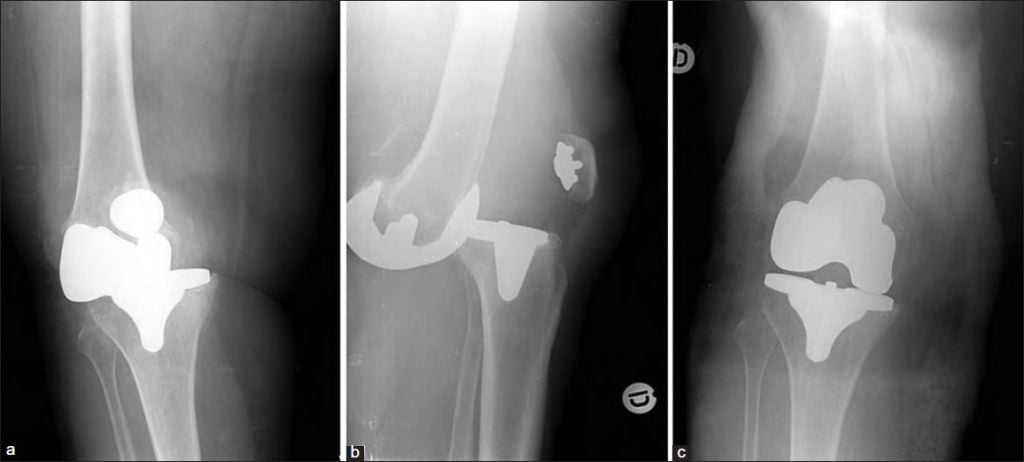
Чаще всего это результат падения или другой травмы.
Смещение деталей импланта вызывает у больного сильные боли и приводит к нарушению подвижности сустава. Пациент не может нормально передвигаться. Вывихнутая деталь эндопротеза травмирует близлежащие ткани.
Вывихи импланта могут лечить несколькими методами. Наиболее простым и дешевым из них является закрытое вправление. После него часто случаются рецидивы. При повторном вывихе больному рекомендуют первичную тотальную артропластику или открытое ревизионное протезирование.
Контрактура — колено не гнется
Контрактура это ограничение подвижности коленного сустава, которое сопровождается ноющими болями и трудностями при ходьбе. Прооперированная нога может находиться в вынужденном, неправильном положении.
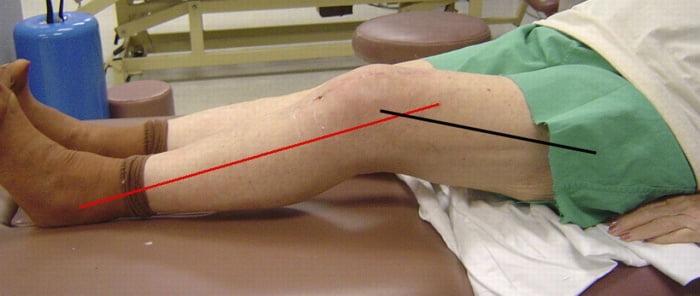
Невозможно полностью разогнуть ногу.
Причиной развития контрактуры является длительное бездействие конечности. Мышцы ослабевают, а их функциональные способности нарушаются. Когда человек начинает двигать прооперированной ногой, происходит рефлекторное мышечное сокращение. Из-за спазма пациент не может свободно сгибать и разгибать колено. Временные контрактуры вскоре проходят без всяких последствий.
Если по каким-либо причинам больному требуется длительная иммобилизация сустава – существует высокий риск развития стойкой контрактуры. О на возникает после трехнедельного бездействия конечности. Лечить стойкую контрактуру намного сложнее, чем временную.
В запущенных случаях используется хирургическое лечение контрактуры.
Наиболее эффективными методами борьбы с данной патологией является адекватная двигательная активность и лечебная физкультура. Упражнения помогают разработать мышцы и вернуть им нормальную функциональную активность. В лечение включают физиотерапию и массаж.
Венозные тромбоэмболические осложнения
Тромбоз глубоких вен нижних конечностей развивается у 40-60% пациентов, перенесших обширные ортопедические операции. Анализ ряда клинических исследований показал, что после эндопротезирования коленного сустава это осложнение возникает у 85% больных. В 0,1-2% случаев тромбоз приводит к летальной тромбоэмболии легочной артерии (ТЭЛА).
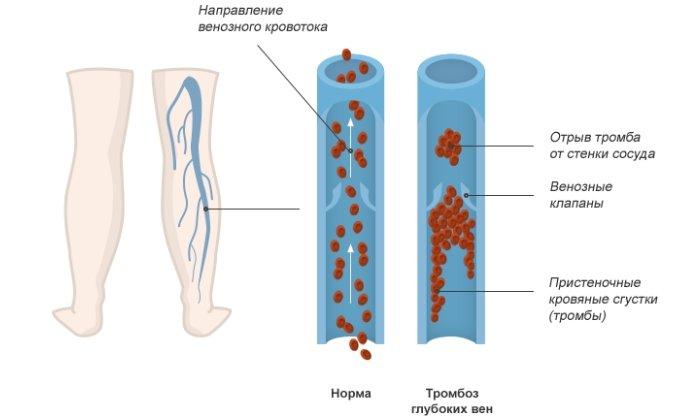
Схема образования тромбоза.
Факторы риска тромбоэмболических осложнений:
- ожирение ІІ-ІІІ степени;
- возраст более 75 лет;
- хроническая сердечная недостаточность;
- варикоз;
- сахарный диабет;
- онкопатология;
- перенесенный в прошлом инфаркт;
- длительная иммобилизация;
- прием стероидов и гормональных контрацептивов;
- хронические неспецифические заболевания легких (ХНЗЛ).
В ходе операции организм человека начинает выбрасывать вещества, которые повышают свертываемость крови. Тромбообразование начинается еще во время хирургического вмешательства, поэтому они возникают в раннем послеоперационном периоде. В 50% случаев они проявляются еще в первые сутки, в 75% – в первые 48 часов после операции.
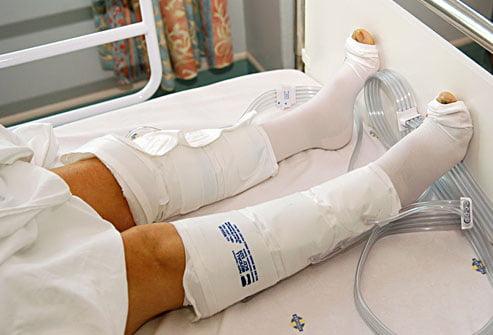
Первые часы и дни используются такие компрессионные манжеты.
В ортопедии для предупреждения послеоперационных тромбозов используют механические и медикаментозные методы. К первым относятся компрессии, электронейростимуляция и лечебная физкультура. Что касается лекарственных препаратов, в профилактических целях используют нефракционированный и низкомолекулярные гепарины, антагонисты витамина К, ингибиторы Х фактора свертывания крови. В последние годы врачи все чаще отдают предпочтение пероральным антикоагулянтам (Апиксабан, Ривароксабан, Дабигатрана этексилат).
Минимальная длительность приема профилактических доз антикоагулянтов составляет 10-14 дней, рекомендуемая – 35 дней. Преждевременный отказ от лекарств может приводить к спонтанному развитию тромбоза. Поэтому врачи рекомендуют больным длительные курсы профилактики. Если все же возникли тромбоэмболические осложнения – дозы антикоагулянтов повышают до лечебных.
Аллергия на металл
Согласно данным зарубежных исследований, аллергические реакции могут возникнуть у 10%. Если верить статистике, аллергия является причиной 5% случаев неудачной замены сустава. В качестве аллергенов выступают хром, кобальт и никель.
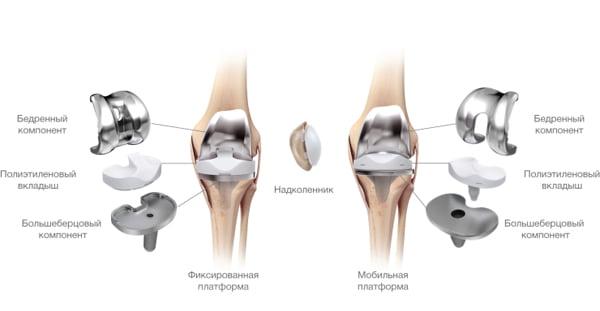
Имплант коленного сустава.
В ортопедии широко используются металсодержащие эндопротезы. По статистике, 99% вживленных протезов имеют в составе металлы или их сплавы. Их контакт с биологическими жидкостями вызывает коррозию имплантов, что ведет к попаданию солей металлов в кровь человека и развитию реакции гиперчувствительности замедленного типа.
Аллергия на металлические составляющие эндопротеза обычно проявляется болью, покраснением кожи и зудом в области коленного сустава.
Людям, которые на протяжении жизни отмечали аллергические реакции на какие-либо металлы, перед эндопротезированием проводят патч-тестирование. Аппликационные накожные тесты определяют непереносимость микроэлемента. Это позволяет избежать вживления протеза, который в итоге вызовет аллергию.
Больным, которым уже выполнили эндопротезирование, патч-тесты проводят для подтверждения диагноза аллергии. Сочетание положительного накожного теста и характерных симптомов аллергической реакции является показанием к повторной операции. Больному удаляют старый протез, а на его место ставят новый.
Нестабильность в бедренно-надколенниковом сочленении
Одним из осложнений тотального эндопротезирования является нестабильность коленного сустава в области надколенника. Причина – нарушение нормального скольжения последнего во фронтальной плоскости из-за неправильной ориентации импланта. На протяжении первого года после операции нестабильность в пателло-феморальном соединении выявляют у 1,5% пациентов.
Частота развития осложнения НЕ зависит от типа протеза и опыта хирурга, который выполняет оперативное вмешательство.
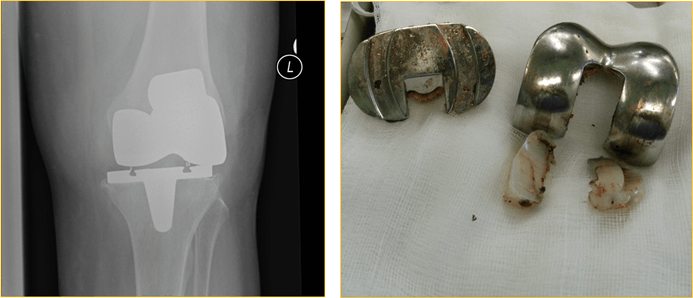
Пример некорректной установки бедренного компонента и последствия в виде повышенного износа.
Для устранения нестабильности надколенника больному выполняют ревизионное эндопротезирование. Во время вмешательства хирурги устраняют ошибку в ориентировании частей вживленного импланта. Вместе с этим выполняют поверхностное протезирование надколенника.
Менее частые осложнения со стороны бедренно-надколенникового сочленения:
- повреждение пателлярного протеза;
- асептическое расшатывание;
- переломы надколенника;
- разрыв пателлярной связки;
- синдром щелкающего надколенника.
Остеолиз и асептическое расшатывание компонентов
Остеолиз — патологический процесс, который приводит к разрушению кости в месте фиксации эндопротеза. Основная причина этого явления – превалирование процессов резорбции над процессами костеобразования. Со временем остеолиз вызывает асептическое (неинфекционное) расшатывание деталей эндопротеза.
Патологическая подвижность импланта также может быть следствием разрушения цемента, который использовали для его фиксации. Из-за нарушения прочной связи между поверхностями костей и эндопротеза последний теряет опору. Это приводит к его расшатыванию. У пациента может появляться боль в колене, дискомфорт, трудности при ходьбе.
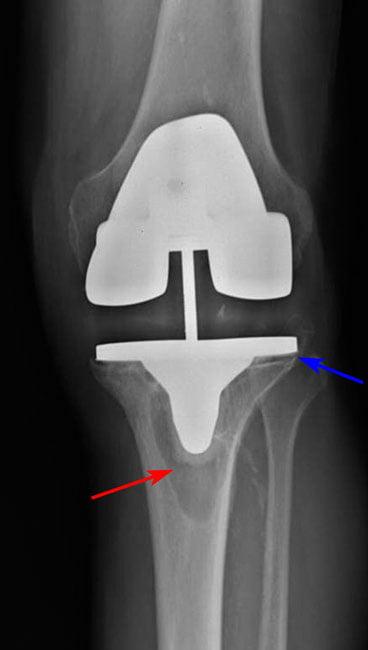
Между имплантом и костью не должны появляться участки резко выделяющегося цвета или очертаний. Это может говорить о расшатывании-нестабильности.
Асептическое расшатывание эндопротеза возникает в поздние сроки. По статистике, в первые десять лет после операции оно развивается у 10-15% прооперированных людей. Нестабильность коленного сустава является показанием к ревизионному эндопротезированию в поздние сроки после операции. Больному ставят имплант с более длинными ножками. Такой эндопротез обеспечивает реконструкцию утраченной костной ткани и позволяет добиться прочной фиксации.
Для профилактики асептической нестабильности и расшатывания импланта используют ряд лекарственных средств. К их числу принадлежат бифосфонаты, препараты кальция и витамин D. В месте с этим больному рекомендуют богатую кальцием диету. Поступление в организм ингибиторов остеолиза, витаминов и минералов замедляет развитие остеопороза. Кости нижних конечностей перестают разрушаться. Это позволяет избежать патологического расшатывания эндопротеза или отстрочить появление неприятных осложнений.
Профилактика осложнений в первый месяц
В первые 5-6 дней после пациент находится в стационаре, где получает все необходимые препараты и процедуры. Для профилактики тромбоэмболических осложнений больному дают антикоагулянты, чтобы избежать инфекции – антибиотики. В ранние сроки после хирургического вмешательства пациенту рекомендуют носить компрессионные чулки.
На следующий день после эндопротезирования врачи удаляют из раны дренаж, который служил для оттока жидкости. После разрешают хождение с локтевыми костылями или ходунками. Медицинский персонал помогает больному встать и объясняет, как ему лучше ходить и какие упражнения делать. Ранняя двигательная активность и упражнения помогают избежать развития контрактуры.
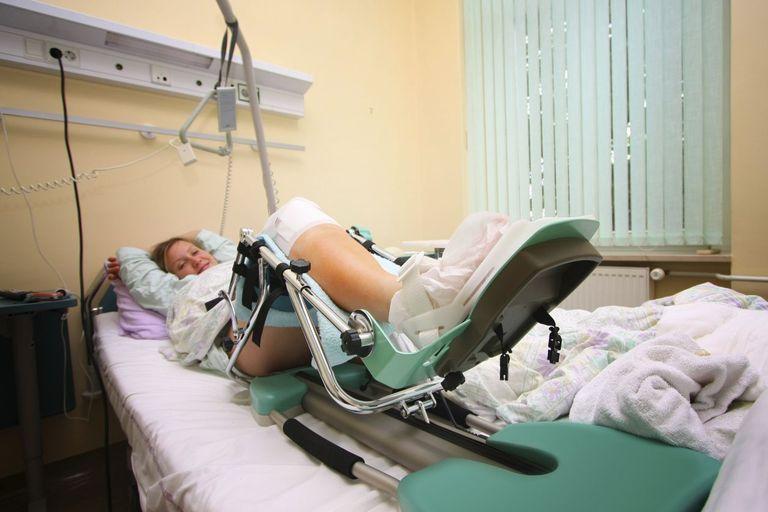
Артромот обеспечивает пассивную разработку сустава.
Если у больного не возникло никаких осложнений, его вскоре выписывают из стационара. Работающим людям выдают больничный лист. Срок больничного может колебаться от 1,5 до 3 месяцев. При выписке врачи дают пациенту ряд рекомендаций по уходу за послеоперационной раной. Через две недели больному потребуется явиться в больницу для снятия швов.
На протяжении 5-6 недель пациент вынужден ходить с костылями. После окончания этого периода они ему больше не понадобятся. Однако к длительным прогулкам, плаванию и другой активной деятельности можно будет вернуться через 5-6 месяцев. Вопрос о занятиях спортом решается совместно с лечащим врачом. Ортопеды запрещают тяжелые физические нагрузки.
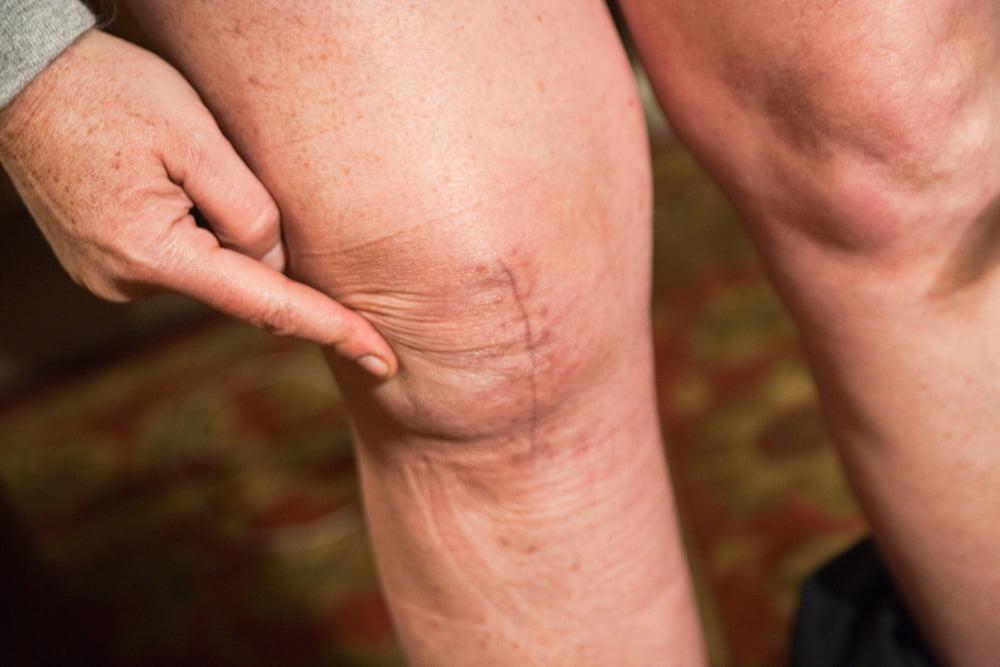
Так должен выглядеть шов через 3-4 месяца после операции.
Контрольный осмотр пациента обычно проводят через 2-3 месяца после операции. Если при обследовании врачи выявляют признаки нестабильности, инфекции, тромбоэмболических или других осложнений – больному оказывают нужную помощь. После первого планового обследования человек посещает врача 1 раз в 2-3 года.
Профилактика поздних осложнений эндопротезирования
По окончании реабилитационного периода стоит продолжать делать упражнения еще несколько лет. Лечебная физкультура необходима для поддержания нормального мышечного тонуса и функциональной активности мышц. Занятия помогают человеку сохранять вес. Поскольку ожирение ускоряет развитие остеопороза, его профилактика помогает избежать расшатывания и нестабильности коленного сустава.
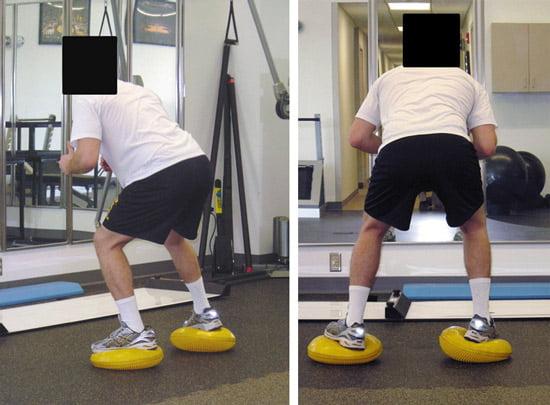
Связочный и мышечный аппарат вокруг имланта необходимо укреплять регулярными тренировками.
Эндопротезирование чаще выполняют пожилым людям, склонным к остеопорозу. Хирургическое вмешательство дополнительно травмирует кости, что способствует их дальнейшему разрушению. Поэтому для профилактики остеолиза больному необходимо принимать препараты, которые нормализуют обменные процессы. Лекарства нужно пить ежедневно.
Препараты, которые используют в профилактических целях:
- Алендронат;
- Рекостин;
- Фосамакс;
- Алендроновая кислота;
- Бонвива;
- Ризендрос;
- Золерикс.
Перечисленные лекарственные средства ингибируют протеолиз, то есть замедляют разрушение костной ткани. Вместе с ними врачи рекомендуют больным принимать препараты кальция, фосфора и витамина D. Насыщают костную ткань необходимыми минералами, тем самым укрепляя их. Особенно эффективны в этом плане лекарства, содержащие гидроксиапатит (Кальцимакс, Оссеин-Гидроксиапатит). Это вещество очень хорошо усваивается и действует намного эффективней карбоната или цитрата кальция.
Через 20 лет после первичного эндопротезирования больному необходимо обратиться к врачу на предмет контроля необходимости проведения ревизионной операции. Специалист должен внимательно осмотреть и обследовать человека. Если у пациента появились признаки нестабильности коленного сустава может понадобиться реэндопротезирование. После ревизионной операции частота осложнений выше, чем после первичной.
Инвалидность после операции
Дают ли группу инвалидности людям, которым было выполнено эндопротезирование? На самом деле операция не является основанием для получения пособия. Люди делают ее не для того, чтобы становиться инвалидами. Хирургическое вмешательство помогает им улучшить качество жизни и получить возможность нормально передвигаться.
Тромбоэмболия после эндопротезирования суставов
Осложнения после замены сустава
В обновленных клинических руководствах, выпущенных Американской академией хирургов-ортопедов (AAOS), содержатся рекомендации, направленные на уменьшение вероятности образования тромбов после операций по эндопротезированию тазобедренного и коленного суставов.
Новое руководство предполагает использование профилактических процедур и советует регулярно проводить скрининг пациентов, перенесших хирургическое вмешательство, с применением ультразвукового изображения.
« Эндопротезирование тазобедренного и коленного суставов — прогрессивные медицинские процедуры, помогающие восстановить функции суставов и минимизировать боль. Тем не менее, одним из возможных осложнений, которым наиболее всего обеспокоены хирурги-ортопеды, является венозная тромбоэмболия», — пишет Джошуа Джейкобс, доктор медицинских наук из Rush University Medical Center в Чикаго.
Тромбоэмболические заболевания включают в себя две группы: тромбоз глубоких вен (ТГВ) и тромбоэмболию легочной артерии (ТЭЛА), возникающую в результате отрыва тромба от стенки вены и заноса его током крови в систему легочной вены. В большинстве случаев ТЭЛА протекает в легкой степени и клинически не проявляется. При средней степени тяжести у пациента отмечаются одышка, боль в груди, кашель, головокружение.
В очень редких случаях после эндопротезирования коленного или тазобедренного сустава у пациента может развиться массированная ТЭЛА, что чаще всего приводит к летальному исходу. ТГВ может протекать как бессимптомно, так и с жалобами пациента на боли в ногах и их отек.
Цель хирурга-ортопеда предотвратить, насколько это возможно, возникновение ТЭЛА и ТГВ после тотального эндопротезирования тазобедренного и коленного суставов.

Известно, что при отсутствии профилактики тромбоз глубоких вен встречается у 37% пациентов. У большинства из них ТГВ протекает бессимптомно, и не требует дополнительного лечения. Недавние исследования, проведенные в Дании, показали, что лишь 0,7% прооперированных по поводу эндопротезирования тазобедренного сустава и 0,9% пациентов, перенесших эндопротезирование коленного сустава, нуждаются в госпитализации из-за тромбоза глубоких вен в первые три месяца после операции .
«Изучив все имеющиеся данные научных исследований, мы разработали рекомендации, которые призваны помочь практическим врачам в профилактике этих потенциально опасных осложнений», — сказал Джейкобс.
Среди превентивных мер, проанализированных экспертами на безопасность и эффективность, находятся механические устройства сжатия, предназначенные для улучшения кровотока в ногах после операции, а также медикаментозная терапия. Медикаментозная терапия включает в себя антикоагулянты, которые обычно называют разбавителями крови, и аспирин, препятствующий свертыванию крови путем воздействия на тромбоциты.
Рабочая группа также внесла предложения для проведения будущих исследований, чтобы возместить пробелы, которые не смог заполнить исчерпывающий и систематический обзор медицинской литературы. Дальнейшие исследования должны разработать оптимальную стратегию для предотвращения венозной тромбоэмболии наиболее безопасным и эффективным способом.
Этапы подготовки пациентов к операции тотального эндопротезирования
В настоящее время ученые предлагают следующие рекомендации для врачей по подготовке пациентов к операции тотального эндопротезирования коленного или тазобедренного суставов:
- Пациентам нужно прекратить прием антитромбоцитарных препаратов, таких как антикоагулянты, аспирин и клопидогрель (Плавикс), из-за повышенного риска потери крови во время хирургического вмешательства, связанного с действием этих лекарств.
- Пациенту следует обсудить сроки прекращения приема каких-либо лекарств со своим лечащим врачом.
- Существуют дополнительные факторы риска развития ТГВ или ТЭЛА, которые врач должен активно выявлять до назначения операции.
- Пациенты могут иметь право выбора метода анестезии при операции эндопротезирования суставов. При этом следует учитывать, что региональные методы анестезии не оказывают влияние на возникновение тромбоза глубоких вен, однако они увеличивают величину кровопотери.
Исследователи также предложили рекомендации по уходу за пациентами , перенесшими тотальное эндопротезирование тазобедренного или коленного суставов:
- Обследование пациентов после эндопротезирования крупных суставов нижних конечностей не должно быть рутинным. В послеоперационном периоде показано выполнение доплерографии (УЗИ, которое показывает, как кровь движется по артериям и венам).
- Пациенты должны получать антикоагулянтную терапию (если они не имеют медицинских противопоказаний, таких как нарушение свертываемости крови или активное заболевание печени) и/или механические устройства сжатия после операции по эндопротезированию тазобедренного или коленного сустава.
- После эндопротезирования тазобедренного или коленного сустава, пациентам рекомендовано встать с постели и начать ходить, как можно раньше.
Существует, однако, недостаточно данных, чтобы рекомендовать какую-либо конкретную стратегию профилактики и ее длительность. Пациентам необходимо обсудить продолжительность и вид профилактического лечения со своим врачом.
Ссылки по теме:
Новость разместил Spinet,
компания Spinet
30.10.2011
Источники: http://varikoza-med.ru/narodnye-sredstva/tromboz-posle-endoprotezirovaniya-kolennogo-sustava/, http://msk-artusmed.ru/oslozhneniya-i-boli-posle-endoprotezirovaniya-kolennogo-sustava/, http://spinet.ru/news/?id=1159



