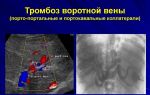
Тромбоз после инсульта что это
Осложнения после инсульта. Тромбоз
Эта статья раскроет вам основные понятия тромбоза после инсульта.

Есть в медицине такой термин — ТЭЛА. Звучит красиво, поэтично даже.
Но на самом деле, осложнение грозное, часто летальное. Тромбоэмболия легочной артерии.
Отовравшийся тромб летит по венам и попадает в легочную артерию. Тут могут помочь только реанимационные мероприятия.
А вот предупредить образование и отрыв тромба после инсульта могут доктора и родственники больного, перенесшего инсульт. Для этого просто нужно разобраться, откуда что берется. Итак, давайте по-порядку.
Что влияет на образование тромбоза?
Возможность образования тромбоза связана, в первую очередь, с долгой неподвижностью больного. Тромбоз глубоких вен при этом может протекать незаметно.
Человек может ощущать распирающие боли в икроножных мышцах. Нога немного отекает. Так как тромбоза обеих ног не бывает, следует измерять сантиметром объем ног в середине икры и сравнивать на обоих конечностях.
Что нужно делать для предотвращения тромбоза?
Круглосуточная помощь в организации госпитализации и лечения в Федеральных центрах Москвы.
Звоните 8 (800) 350-85-60 или заполните форму ниже:
Крайне важно, для предотвращения тромбоза, как будет себя вести больной и родственники с первых дней лечения. В первые же дни нужно делать простейшие движения. Или самостоятельно, или пассивно, с помощью родных. Главное — ежедневно преодолевать основную причину развития тромбозов: неподвижное лежачее положение больного. Обязательно расспросите лечащего врача и медсестер.
Пусть вас научат основным движениям специальной гимнастики для предотвращения такого осложнения после инсульта, как тромбоз.
Берегите свое здоровье и здоровье своих близких — это самое ценное что у нас есть!
Полезные статьи по теме
Для того чтобы оставить заявку на госпитализацию, заполните форму
Тромбоз после инсульта
Причины тромбофлебита и болезни Мондора

Тромбофлебит — это воспаление тромбообразований, сформировавшихся на стенках сосудов. В статье описаны причины возникновения тромбофлебита нижних конечностей, молочных желез, пениса. Выделяют два основных триггера болезни. В первом случае, причиной недуга становится варикозное расширение вен. Болезнь развивается очень медленно и начинается с боли в ногах. Воспаление перво-наперво поражает вены в бедре или голени на одной ноге. Во втором случае, причины тромбофлебита нижних конечностей кроются в неудачно проведенной хирургической операции, или манипуляции с катетером. В таком случае заболевание становится очень опасным, так как развивается внезапно и может привести к быстрой смерти.
Причины тромбофлебита глубоких вен нижних конечностей очень разнообразны:
- очень долгое нахождение в лежачем и сидячем положении;
- ходьба на высоких каблуках;
- беременность;
- физическая деформация стенок сосудов;
- курение;
- ожирение.
Также исследователи доказали, что при недостатке калия, кальция, магния, витаминов А, С, Е, F у пациентов наблюдается увеличенная свертываемость крови, что и провоцирует возникновение заболевания.
Тромбофлебит: причины возникновения и факторы риска
Прямой причиной развития болезни является тромб, который мешает крови циркулировать должным образом. А вот возникновение сгустков крови может быть спровоцировано многими факторами:
- повреждение вены;
- унаследованное расстройство свертывания крови;
- прием медикаментов, улучшающих свертываемость.
К тому же шанс развития тромбофлебита значительно вырастет, если пациент:
- был прикован к постели долгое время, например, из-за операции, сердечного приступа или травмы, особенно связанной с переломом конечностей;
- перенес инсульт, вызвавший паралич руки или ноги;
- имеет установленный кардиостимулятор;
- постоянно находится под капельницами, или подвергается постановке катетера в центральную вену;
- подвергается процедурам, вызывающим раздражение стенок кровеносных сосудов и уменьшающим приток крови;
- находится на последних месяцах вынашивания ребенка, что провоцирует увеличенное давление на вены таза и ног;
- длительное время принимает таблетки от оплодотворения или проходит курс заместительной терапии гормонами;
- имеет в семейном анамнезе случаи образования тромбов;
- переносит частые перелеты в самолетах;
- старше 60 лет;
- страдает от варикозного расширения вен.
Причины тромбофлебита молочных желез и пениса

Отдельно стоит рассмотреть причины болезни Мондора. Это довольно редкое доброкачественное состояние, которое характеризуется воспалением подкожных вен в молочных железах и пенисе. Болезнь Мондора в половом члене чаще всего возникает в результате травмы пениса или длительного полового акта. А вот причины поверхностного тромбофлебита молочных желез кроются в травмах грудной клетки, неправильно проведенной биопсии, или проблемах с кормлением.
Говоря официальным научным языком, травма в сосудистых эндотелиальных тканях провоцирует воспаление, в результате чего начинается немедленная адгезия в больном месте. Тогда тромбоксан А2 (ТхА2) и тромбин усиливает агрегацию тромбоцитов, что и приводит к возникновению недуга. Чем больше факторов риска из вышеперечисленных есть у больного, тем выше риск развития воспаления. Поэтому обязательно нужно обсудить стратегии профилактики болезни с врачом, особенно перед длительными периодами бездействия, например, плановой операцией или длительным перелетом.
Причины и симптомы варикоза у женщин на ногах, лице, ягодицах

Варикоз – опасное заболевание, которому часто не уделяют должного внимания: люди думают, что этим недугом страдают многие (например, больше половины женщин пожилого возраста), и он часто воспринимается как нечто обычное. Для женщин нередко косметические дефекты, вызванные проблемами с венами, важнее возможных проблем со здоровьем.
Давайте узнаем, как можно понять, что вы в группе риска, заняться профилактикой, поймать заболевание на начальной стадии или хотя бы предотвратить тяжёлые последствия.
- Симптомы заболевания
- Причины варикоза у женщин
От чего зависит прогноз при ишемическом инсульте головного мозга
Заболевания, связанные с гибелью клеток головного мозга всегда наносят ущерб и другим жизненно важным системам организма. Инсульт, чаще всего ишемический – наиболее известное и распространенное из них. И такой диагноз пугает пациентов и его близких, а врачей заставляет насторожиться. Но всех неизменно волнует вопрос – ишемический инсульт головного мозга: прогноз его течения и исхода хоть какие-нибудь поводы для оптимизма?
Ишемический инсульт головного мозга: прогноз, возможность выживания
Ишемический инсульт занимает лидирующую позицию в причинах смертности от нарушений кровообращения острого характера, но есть категории пациентов, для которых прогноз после инсульта может быть вполне приемлемым для продолжения жизни. Определяют перспективы следующие факторы:
- возраст;
- локализация и обширность поражения;
- исходная причина (атеросклеротический тромбоз, тромбоэмболия крупных артерий или множественные поражения мелких сосудов);
- разновидность инсульта;
- своевременность и адекватность медицинской помощи;
- наличие сопутствующих заболеваний;
- возможность неврологических осложнений (кома, отек мозга);
- развитие повторного инсульта.
Большим процентов смертных случаев (до 25% в течение 30 дней после мозговой катастрофы) отличаются ишемические инсульты атеротромботического и тромбоэмболического типа. Закупорка мелких артерий, вызывающая лакунарный инсульт, приводит к смерти пациентов в 2% случаев.
Виды ишемического инсульта
Из всех видов острых сосудистых мозговых катастроф на долю ишемического приходится 80% случаев. Он возникает при дефиците кровотока в определенном участке мозговой ткани, чаще вследствие закупорки или сужения сосудов, реже при обеднении кровотока по другим причинам. Ишемический инсульт часто называют инфарктом мозга по схожести механизмов развития с инфарктом миокарда. Принято выделять
- тромботический,
- эмболический,
- гемодинамический,
- лакунарный.
Причины ишемического инсульта
Перечисленные виды инфарктов мозга обусловлены разными причинами.
- Тромботический ишемический инсульт — результат закупорки мозгового сосуда тромбом, прикрепленным или оторвавшимся от атеросклеротической бляшки, находящейся в артериях, кровоснабжающих мозг. Повышенная вязкость крови способствует этому.
- Эмболический ишемический инсульт возникает, когда мозговые сосуды блокируются эмболом, представляющим собой кусочки тромбов, образовавшихся в сердце после инфаркта миокарда, при кардиомиопатии, аритмии. Эмболы в виде сгустков крови или пузырьков воздуха могут попасть в кровоток в ходе операции на сосудах и сердце с применением аппарата АИК (искусственное кровообращение). Эмболами также могут быть конгломераты бактерий при инфекционном эндокардите, капли жира при переломах костей или обширных операциях, пузырьки газа при кессонной болезни.
- Гемодинамический ишемический инсульт происходит, когда в условиях выраженного атеросклеротического поражения сосудов с множественными стенозами различной степени, вдруг резко снижается АД.
- Лакунарный инсульт – пятая часть из всех случаев ишемического инсульта. Поражаются мелкие артерии, питающие глубинные структуры мозга – таламус, мост, мозжечок, семиовальный центр, базальные ганглии. Причиной выступает микроангиопатия, возникающая вследствие длительной артериальной гипертензии.
Существуют другие причины ишемического инсульта, они встречаются редко и связаны с васкулитами, тромбозом венозных сосудов, мигренью, наследственными патологиями артерий, расслоением артерий, изменениями состава крови.

Проявления ишемического инсульта
Также зависят от локализации поражения, его обширности и типа инсульта.
Тромботический инсульт
- Время появления симптомов – чаще в ночное время, пациент просыпается уже больным. Если возникает днем – состояние ухудшается постепенно за нескольких часов.
- Общемозговые симптомы – приступы эпилепсии, нарушение сознания, головная боль — выражены при обширных поражениях, при умеренных могут отсутствовать.
- ТИА — транзиторные ишемические атаки – предшествуют инфаркту мозга у 40% заболевших.
- Очаговая симптоматика – определяется в зависимости от артерии, которая кровоснабжает определенную зону мозга. Чаще тромбозы возникают в разветвлениях сонных артерий, реже – в позвоночных.
Эмболический инсульт
- Время появления симптомов – не привязано ко времени суток, нарушения возникают внезапно и в первую очередь ярко проявляются неврологические нарушения.
- Общемозговые симптомы – потеря сознания, эпилептические приступы — часто сопровождают этот вид инсульта.
- Очаговая симптоматика проявляется внезапно, по ней можно определить бассейн пораженной артерии. Например, часто возникающая асимметрия лица за счет одностороннего бездействия мимических мышц, нарушение речи и слабость в руке свидетельствуют об эмболии средней мозговой артерии.
Гемодинамический инсульт
- Время появления симптомов не зависит от времени суток и от того, чем занимается человек. Проявляется как внезапно, так и постепенно.
- Общемозговые симптомы выражены неярко.
- Очаговая симптоматика преобладает и соответствует локализации очага инфаркта.
Лакунарный инсульт
- Время появления симптомов – как ночью, так и днем, характерно постепенное ухудшение состояния.
- Общемозговые симптомы отсутствуют.
- Очаговая симптоматика выражена неярко, проявляется в виде синдромов — двигательных, сенсорных, сенсомоторных, с нарушениями координации, сочетающих речевые нарушения с двигательными.
- ТИА предшествуют развитию лакунарного инфаркта в 20% случаев.
Лечение ишемического инсульта
Принципы лечения ишемического инсульта – своевременность и адекватность на разных стадиях развития болезни. Проводится лечение в остром и подостром периоде в неврологических отделениях стационаров.
В остром периоде очень важно немедленно доставить пациента в больницу и подтвердить ишемическую природу инсульта. Применение тромболитических препаратов ограничено резервом времени (5 часов – «терапевтическое окно») жизнеспособности клеток мозга, располагающихся рядом с очагом ишемии. При восстановлении кровотока зона инфаркта мозга и тяжесть проявлений, могут уменьшиться за счет возвращения к жизни клеток периферии очага.
В остальном лечение направлено на следующее:
- восстановление жизнеобеспечивающих функций организма – поддержание дыхания и адекватной сердечной деятельности;
- поддержание оптимального состава газов, кислотно-щелочного баланса в крови;
- предупреждение отека мозга, возможности тромбоэмболии.
В дальнейшем проводят терапию, способствующую
- улучшению питания нервных клеток, восстановлению неврологических нарушений;
- поддержанию нормальной вязкости крови;
- укреплению сосудистой стенки;
- профилактике повторных инсультов
- борьбе с осложнениями – как местными, так и общими – пневмониями, пролежнями, поражениями суставов.
Ишемический инсульт головного мозга: последствия
Неврологические нарушения у пациентов, перенесших инфаркт мозга, приводят к ограничению или полной утрате работоспособности и способности себя обслуживать в быту. Они развиваются в виде
- 70-80% — гемипарезов;
- 70-80% — затруднения координации и неуверенности движений;
- 60-75% — зрительных нарушений (выпадение полей зрения);
- дефектов речи – дизартрии — 55%, афазии – 25-30%;
- 40% — депрессии;
- 15-35% — нарушения глотания – дисфагии;
- 7-11% -нарушения функционирования тазовых органов.
Борьба с последствиями инфаркта мозга осуществляется совместно медицинским персоналом и родственниками пациента. Для успеха необходим индивидуальный подход, компетентность, длительное взаимодействие и огромный запас терпения и оптимизма.
Инсульт. Причины, симптомы, диагностика, современная диагностика, эффективное лечение, реабилитация и профилактика осложнений болезни.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача.
Согласно данным ВОЗ (Всемирная Организация Здравоохранения) около 15 миллионов людей ежегодно сталкиваются с данным заболеванием, из этих 15 миллионов, 5 миллионов погибают, а еще 5 миллионов полностью обездвижены. Причиной около 12 миллионов случаев инсульта является повышенное артериальное давление (Гипертония). Согласно статистическим данным инсульт занимает четвертое место в мире среди заболеваний по количеству смертельных исходов. Инсульт является главной причиной инвалидности людей, а 75% пациентов это люди в возрасте от 65 лет.
Инсульт – это заболевание, при котором нарушается снабжение участка головного мозга кровью (нарушается кровоток), следовательно этот участок головного мозга не получает кислорода и питательных веществ, что неминуемо ведет к смерти клеток головного мозга и к его необратимым повреждениям. Инсульт является неотложным медицинским состоянием, и срочное лечение является необходимым, так как чем раньше начнется лечение, тем меньше повреждений получит головной мозг.
Причины инсульта
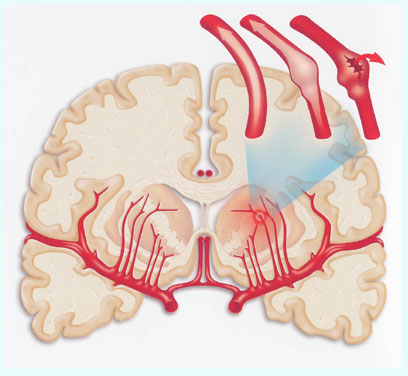 Для того, чтобы разобраться в причинах инсульта, необходимо знать о том, что существуют два главных типа инсульта:
Для того, чтобы разобраться в причинах инсульта, необходимо знать о том, что существуют два главных типа инсульта:
- Ишемический инсульт
- Геморрагический инсульт
Каждый из этих двух видов инсультов имеет свои предрасполагающие факторы и механизмы развития.
Ишемический инсульт – встречается в 75% случаев инсультов, и причиной является сгусток крови или тромб которые закупоривают сосуд головного мозга. Тромб или сгусток образуется в сосуде головного мозга, либо образуется в любом сосуде организма, откуда он вместе с током крови может попасть в сосуды головного мозга и закупорить их.
Геморрагический инсульт – причиной является нарушение целостности сосуда головного мозга или другими словами его «разрыв». При разрыве сосуда кровь начинает скапливаться в прилежащих тканях. Кровь, скапливаясь в больших количествах, создает повышенное давление на ткани мозга, тем самым нарушая их деятельность.
- Артериальная гипертония – или повышенное артериальное давление. Сосуды головного мозга способны выдерживать высокое давление, однако при постоянном повышенном давлении, а также скачкообразных изменениях давления, эластичность стенок сосудов уменьшается и возможны их разрывы.
- Сердечные заболевания – в большей части сердечные аритмии. Нарушения ритма, такие как трепетание предсердий, мерцание предсердий, а также дефекты клапанов сердца и расширение камер сердца могут привести к образованию сгустков крови или тромбов которые впоследствии могут попасть вместе с кровотоком в сосуды головного мозга и вызвать их закупорку.
- Атеросклероз и повышенный уровень холестерола в крови. Холестерол это воскообразное жироподобное вещество, которое содержится в нашем организме, а также в продуктах питания. Холестерол необходим нашему организму для его нормальной работы. При повышенном содержании холестерола в организме он может накапливаться и откладываться в виде жировых бляшек (атеросклеротические бляшки) на стенках сосудов, тем самым сужая их просвет (это заболевание называется атеросклероз). Чем меньше просвет, тем меньше кровоток и тем больше вероятность закупорки сосуда.
- Сахарный диабет– сам по себе является серьёзным заболеванием, проявляется повышенным содержанием глюкозы в крови. При сахарном диабете больше всего страдают стенки кровеносных сосудов организма, становясь хрупкими и ломкими, что может привести к разрушению сосуда и как следствие к инсульту, а также в местах повреждения сосудов могут образовываться тромбы, которые закупоривают просвет сосуда. Процесс может быть ускорен при наличии атеросклероза. Также вероятность инсульта увеличивается при наличии артериальной гипертонии.
- Аневризмы сосудов головного мозга – аневризмы представляют собой мешкообразное выпячивание целого участка сосуда либо стенки сосуда. Они могут быть размером от нескольких миллиметров до 1-2 сантиметров. Аневризмы могут быть врожденными, а могут появиться в течение жизни по разным причинам, начиная от травмы и заканчивая атеросклерозом или какой-нибудь инфекцией. Стенки аневризмы значительно тоньше, чем стенки нормального сосуда, поэтому они могут не выдержать определенного давления крови, особенно при артериальной гипертонии, следствием может стать разрыв стенки аневризмы и геморрагический инсульт.
- Ожирение и переедание – при увеличенной массе тела и употребление большого количества пищи есть риск постоянного увеличения уровня холестерола в крови, что может привести к развитию жировых бляшек на стенках сосудов и как следствие более вероятную их закупорку.
- Курение и злоупотребление алкоголем, а также употребление наркотических веществ (кокаин, амфетамин) – основным фактором развития инсульта, является разрушительное воздействие на целостность сосудов, а также на артериальное давление, которое обычно повышается ввиду воздействия данных веществ.
- Длительное употребление гормональных противозачаточных средств – гормоны, содержащиеся в данных препаратах, способствуют образованию тромбов в крови, которые могут попасть в сосуды головного мозга и закупорить их (чаще встречается у курящих женщин и в возрасте от 35 лет).
- Нарушение свертываемости крови – благодаря различным факторам кровь может становиться более «густой» либо более «жидкой», что может повлиять на развитие инсульта. Слишком «густая» кровь может образовывать сгустки, которые могут закупорить просвет сосуда. Слишком «жидкая» кровь может стать причиной кровотечения.
Симптомы инсульта
 Головной мозг разделен на два полушария, левое и правое. Левое полушарие отвечает за контроль и чувства правой части тела, а правое полушарие за те же функции, но уже левой части тела. Также левое полушарие отвечает за понимание и решение научных проблем, за понимание того что мы читаем и слышим, за решение математических задач, разговорную речь и чтение. Правое полушарие отвечает за артистичность, искусство, креативность, интуицию и за пространственную ориентацию.
Головной мозг разделен на два полушария, левое и правое. Левое полушарие отвечает за контроль и чувства правой части тела, а правое полушарие за те же функции, но уже левой части тела. Также левое полушарие отвечает за понимание и решение научных проблем, за понимание того что мы читаем и слышим, за решение математических задач, разговорную речь и чтение. Правое полушарие отвечает за артистичность, искусство, креативность, интуицию и за пространственную ориентацию.
Симптомы инсульта зависят от того какая часть головного мозга повреждена, в каком полушарие произошел инсульт. В некоторых редких случаях человек может не знать, что у него был инсульт (когда инсульт протекает бессимптомно). Симптомы обычно развиваются внезапно, либо могут появляться и исчезать в течение одного или двух дней. Симптомы проявляются сильнее, как правило, в самом начале инсульта, но они могут постепенно усиливаться, если не начать лечение вовремя.
Основным симптомом является очень сильная головная боль, которая появляется внезапно без каких либо причин (чаще встречается при геморрагическом инсульте):
- Появляется внезапно.
- Очень сильная боль.
- Появляется, когда вы лежите.
- Обычно является причиной пробуждения от сна.
- Усиливается, когда вы меняете позицию, наклоняетесь, кашляете или напрягаетесь.
Другие симптомы зависят от тяжести инсульта и его локализации:
- Сонливость, потеря сознания, кома – могут проявляться, но не всегда.
- Нарушение слуха – снижение чувствительности слуха или полное отсутствие с одной или обеих сторон.
- Нарушение вкуса – снижение чувствительности вкуса, либо отсутствие вкуса, либо неправильное восприятие вкуса, на всей поверхности языка или его части.
- Нарушение тактильной чувствительности, и чувства боли – обычно снижение чувства давления, боли, температуры, прикосновения, на каком либо участке тела.
- Запутанность в мыслях, потеря памяти.
- Затруднение глотания.
- Нарушение способности писать или читать – человек не может написать простые слова и предложения; человек не может прочитать слово или предложение, не узнает буквы.
- Головокружение или ощущение вращения.
- Нарушение контроля мочеиспускания и дефекации.
- Нарушение равновесия.
- Нарушение координации и ориентирования в пространстве.
- Сильная мышечная слабость в руке, ноге или лице – чаще всего только на одной половине тела.
- Онемение или покалывание в руке или ноге – чаще только на одной половине тела.
- Изменение настроения, эмоций и изменение личностных качеств (неадекватность, агрессия и т.д.).
- Нарушение зрения – снижение остроты зрения, двоение в глазах, потеря зрения, может затрагивать один или оба глаза.
- Нарушение речи или понимания речи – человек не может правильно произносить слова или вообще не может говорить; человек не понимает, что ему говорят или о чем идет речь.
- Нарушение движения – человек не может двигать рукой, ногой с одной стороны тела либо с обеих сторон.
Диагностика инсульта
 Постановка правильного диагноза и обнаружение точного места возникновения инсульта, а также данные объема поврежденных тканей позволяют правильно выбрать тактику лечения, а также избежать более тяжелых последствий. Помимо опроса и осмотра пациента необходимы специальные обследования, как головного мозга, так и сердца и сосудов.
Постановка правильного диагноза и обнаружение точного места возникновения инсульта, а также данные объема поврежденных тканей позволяют правильно выбрать тактику лечения, а также избежать более тяжелых последствий. Помимо опроса и осмотра пациента необходимы специальные обследования, как головного мозга, так и сердца и сосудов.
Компьютерная томография (КТ) – это аппарат, который использует рентгеновское излучение для получения четкого, детального, трехмерного изображения головного мозга. Это исследование назначают сразу после появления, каких либо подозрений на развитие инсульта. Компьютерная томография может показать наличие кровотечения в головном мозге или объем повреждений, вызванных инсультом.
Магнитно-резонансная томография (МРТ) – аппарат, который использует сильное магнитное поле для получения очень четкого и очень детального трехмерного изображения структур головного мозга. Это исследование может быть назначено вместо компьютерной томографии или как дополнение к ней. МРТ позволяет увидеть изменения в тканях головного мозга, а также объем поврежденных клеток, вызванный инсультом.
Доплер исследование каротидных артерий – ультразвуковое исследование сонных артерий, которые являются главной магистралью несущей кровь к вашему мозгу. Исследование позволяет увидеть состояние артерий, а именно увидеть поражение сосудов атеросклеротическими бляшками, если таковые есть.
Транскраниальное Доплер исследование – ультразвуковое исследование сосудов головного мозга, которое дает информацию о кровотоке в этих сосудах, а также о поражении их жировыми бляшками, если таковые есть.
Магнитно-резонансная ангиография – аналогична исследованию МРТ, только в этом исследование большее внимание уделяется сосудом головного мозга. Это исследование дает информацию о наличие и местонахождение тромба, если таковой имеется, а также позволяет получить данные о кровотоке в этих сосудах.
Церебральная ангиография – данная процедура заключается в введении специального контрастного вещества в сосуды головного мозга, а затем при помощи рентгеновского излучения мы получаем снимки с изображением сосудов. Это исследование дает очень ценные данные о наличии и местонахождении тромбов, аневризм и каких либо сосудистых дефектов. Это исследование является более сложным в выполнение, в отличии от КТ и МРТ, но является более информативным для данных целей.
Электрокардиограмма (ЭКГ) – является одним из простейших исследований сердца, но очень информативным. Используется в данном случае для обнаружения, каких либо нарушений ритма сердца (сердечных аритмий), которые могут послужить причиной развития инсульта.
Эхокардиограмма сердца (Эхо-КГ) – ультразвуковое исследование сердца. Позволяет обнаружить какие либо нарушения в работе сердца, а также обнаружить дефекты клапанов сердца, которые могут быть причиной возникновения сгустков крови или тромбов, которые в свою очередь могут стать причиной инсульта.
Электроэнцефалограмма (ЭЭГ) – исследование активности головного мозга. Представляет собой измерение электрической активности головного мозга при помощи электродов, которые крепятся на голову. Данное исследование назначается, если ваш доктор считает, что у вас был инсульт.
Коагулограмма – анализ крови, определяющий скорость с которой кровь сгущается. Данный анализ проводится для определения нарушений, которые могут послужить причиной кровотечения или тромбоза. Также данный анализ проводится для контроля дозы препаратов разжижающих кровь.
Биохимический анализ крови– данный анализ необходим для определения двухосновных показателей:
- Глюкоза крови – необходима для установления точного диагноза, так как очень большое или очень маленькое содержание глюкозы в крови может провоцировать развитие симптомов аналогичных инсульту. А также для диагностирования сахарного диабета.
- Липиды крови – данный анализ необходим для определения содержания холестерола и липопротеидов высокой плотности, которые могут стать одной из причин развития инсульта.
Лечение инсульта
- Ни в коем случае не давайте ему ничего есть и пить. У человека может быть нарушена функция глотания и пища или жидкость могут попасть в дыхательные пути.
- Ни в коем случае не давайте никаких препаратов до приезда бригады скорой помощи, вы можете навредить больше чем помочь.
- Удалите любые выделения и объекты из ротовой полости (слюна, кровь, слизь, пища).
- Обеспечьте доступ свежего воздуха, а также удалите одежду мешающую свободно дышать.
- Если человек без сознания, но дышит необходимо повернуть его на бок, таким образом, чтобы голова лежала на руке и была наклонена вперед, а ногу согнуть в колене, таким образом, она не позволит человеку перевернуться.
- Если дыхание отсутствует, необходимо перевернуть человека на спину, и провести искусственное дыхание и массаж сердца (если отсутствует пульс). Соотношение дыханий к массажу сердца — 2/30 (на каждые 2 вдоха 30 сердечных сокращений). Данные манипуляции следует проводить пока пострадавший не начнет дышать или до приезда бригады скорой помощи. Искусственное дыхание и массаж сердца следует проводит в том случае если вы умеете их делать.
Инсульт, являясь неотложным состоянием, и требует немедленного квалифицированного лечения. Лечение инсульта, как правило, проходит в специализированных учреждениях, в таких отделениях реанимации или интенсивной терапии. Чем быстрее будет оказана квалифицированная медицинская помощь, тем благоприятнее будет прогноз и исход заболевания. Оптимальное время оказания первой помощи и лечения первые 2-4 часа от начала заболевания, если предпринять необходимые лечебные мероприятия в этот промежуток времени можно избежать большинства осложнений.
Лечение инсульта зависит от типа инсульта – ишемический или геморрагический.
Ишемический инсульт лечение
Для лечения ишемического инсульта, необходимо восстановить кровоток в головном мозге.
Неотложное медикаментозное лечение – обычно представлено препаратами которые разрушают тромб или кровяной сгусток, а также препятствуют дальнейшему их образованию. Лечение необходимо начать не позже 3-4 часов с момента начала заболевания, чем раньше начать лечение, тем лучше. Своевременное лечение не только увеличивает ваши шансы выжить, но и позволяет значительно снизить осложнения инсульта.
Аспирин, Клопидогрел, Варфарин, Дипиридамол, Циклопидин – все эти препараты обладают свойством разжижать кровь и предотвращать дальнейшее образование тромбов, что ведет к снижению риска повторного инсульта. Данные препараты могут стать причиной кровотечения, поэтому если вы принимаете или принимали их, необходимо сказать об этом вашему врачу, для того чтобы была назначена правильная доза.
Тканевой активатор плазминогена (ТАП или tPA, тромбопластин) – данный препарат обладает свойствами тромболиза (разрушает тромб). Данный препарат вводится внутривенно. Он восстанавливает кровоснабжение головного мозга, путем полного разрушения тромба, который стал причиной возникновения инсульта. Однако данный препарат может стать причиной кровотечения, поэтому необходимо удостовериться, что данный препарат является наиболее верным выбором для лечения инсульта.
Медицинские процедуры – иногда для лечения используются специальные процедуры, направленные на удаление тромба либо на лечение артерии поврежденной атеросклерозом.
Интраартериальный тромболиз – представляет собой введение лекарства (ТАП) непосредственно в месте тромбоза сосуда. Данная процедура заключается в введении тонкого катетера в крупный сосуд бедра, откуда он будет проведен до места расположения тромба, и там будет введен препарат который разрушит тромб. Преимущества данной процедуры заключаются в значительном снижении дозы препарата, что максимально снижает риск кровотечения. Данная процедура является сложной в выполнении, и требует время на выполнение.
Механическое удаление тромба – дана процедура похожа на процедуру интраартериального тромболиза, но в отличии от него тромб не разрушается препаратом, а при помощи специального устройства вытаскивается наружу. При помощи катетера со специальным устройством захвата, через сонную артерию достигается место тромбоза, производится «захват» тромба и затем тем же путем удаляется.
В некоторых случаях, когда необходимо предотвратить повторное появление ишемического инсульта проводятся специальные процедуры по «очистке» артерий сильно пораженных атеросклеротическими бляшками.
Каротидная эндартерэктомия – это хирургическое вмешательство, направленное на очистку сонной артерии от атеросклеротических бляшек. Во время данной процедуры вам делается продольный разрез на передней части шеи, создается доступ в сонную артерию и производится удаление бляшек. Затем хирург восстанавливает артерию, зашивая ее или используя имплант из вены или искусственного материала. Данная процедура позволяет снизить риск ишемического развития инсульта.
Ангиопластия и Стендирование сосудов – данная процедура направлена на увеличение просвета сосуда и улучшение кровотока в сосудах пораженных атеросклерозом. Чаще всего используется при устранении атеросклероза каротидных артерий. Процедура заключается в введении катетера с специальным баллончиком и эластичной трубкой (стенд) через крупный сосуд бедра, и продвижением до участка пораженного атеросклерозом сосуда (при поражении сосуда бляшками, просвет сосуда сужается). В месте поражения баллон надувается, тем самым увеличивая просвет, а затем в это место вставляется стенд, который препятствует дальнейшему сужению стенок сосуда. Данная процедура позволяет снизить риск развития ишемического инсульта.
Геморрагический инсульт — лечение
Неотложное лечение геморрагического инсульта направлено на установление контроля над кровотечением, а также на снижение давления на мозг.
Медикаментозное лечение эффективно в самых простых случаях и заключается в устранении причины возникновения кровотечения. Таким образом если кровотечение вызвано повышенным артериальным давлением проводятся мероприятия по снижению давления, Если причиной является побочный эффект употребления препаратов разжижающих кровь или тромболитиков (аспирин, варфарин, клопидогрел) необходимо прекратить их употребление и использовать препараты с обратным действием. Когда кровотечение остановлено, дальнейшее лечение представляет собой соблюдение постельного режима, вспомогательное лечение и диету. Если объем кровотечения большой то используется хирургическое вмешательство, направленное на удаление крови и снижение внутричерепного давления.
Хирургическое лечение – направлено на устранение причины кровотечения («лопнувшие» сосуды, «лопнувшие» аневризмы), также на предотвращение развития инсульта (те же аневризмы и сосудистые мальформации (нарушение развития сосудов)).
Хирургическое клипирование – данное хирургическое вмешательство заключается в «выключении» аневризмы из кровотока. В ходе операции нейрохирург закрепляет маленькие зажимы (клипсы) на основании аневризмы, для того чтобы кровь не попадала в нее. Это предотвратит или остановит кровотечение из аневризмы, или предупредит возможное развитие инсульта в будущем.
Эндоваскулярная эмболизация – данная процедура представляет собой искусственное закупоривание аневризмы. Во время данной процедуры хирург под контролем рентгена вводит специальный катетер через бедренную артерию, продвигает катетер до аневризмы, затем вводит катетер в полость аневризмы, а затем вводит в полость специальное вещество которое застывая образует своего рода тромб закрывающий доступ крови в аневризму и следственно предотвращающий разрыв, и развитие инсульта.
Удаление артериовенозных мальформаций – артериовенозная мальформация (АВМ) представляет собой клубочек, состоящий из маленьких патологических артерий и вен, образовавшийся в процессе внутриутробного развития. АВМ может послужить причиной развития геморрагического инсульта, поэтому необходимо их удалять.
Существует 3 способа удаления:
- Хирургическое удаление АВМ
- Эмболизация сосудов АВМ
- Радиационное облучение сосудов АВМ
Источники: http://www.med-kvota.ru/insult/tromboz, http://dieta.varikoza-med.ru/varikoz/tromboz-posle-insulta/, http://www.polismed.com/articles-insul-t-01.html