Тромбоз поверхностных вен брюшной стенки
Диагноз
Лечение
Хирургия
Medline — catalog
Медлайн — каталог
Лечение
Хирургических
Болезней



Обструктивные болезни вен (тромбофлебиты)
Тромбофлебит – острый воспалительно-реактивный процесс в стенке вены, в основе которого лежит образование тромба в просвете вены и нарушением оттока. Причиной тромбофлебита является прямое или опосредованное микробное или вирусное воздействие, которое вызывает повреждение сосудистой стенки на уровне эндотелия и образование пристеночного тромба.
Флеботромбоз – относится к реактивным процессам в эндотелии, которые являются следствием изменений гемодинамики и коагуляции.
Указанные различия являются не просто структурно-анатомическими, но так же оказывают влияние на клинику и прогноз. При выраженном воспалении покраснение, отек, боль, гипертермия, нарушение функции , которые приводят к образованию фиксированного к сосудистой стенке тромба, вероятность эмболии в результате отрыва тромба невелика. Однако при незначительном воспалении и непрочной фиксации тромба, образовавшегося в результате тромбофлебита, возможность развития тромбофлебита выше.
При варикозном расширении вен присутствуют патогенетические факторы тромбоза, описанные Р. Вирховым:
1. Повреждение стенки сосуда.
2. Изменение факторов свертывания.
3. Уменьшение скорости кровотока.
Стаз является существенной причина крупных вен и интерстициального отека, что, в свою очередь ведет к нарушениям метаболизма, кровотока и расстройствам в системе микроциркуляции.
При тромбозах глубоких вен изменяется направление кровотока из глубоких вен в поверхностные. Это приводит к перегрузке поверхностной венозной системы, которая не приспособлена к такому объему кровотока по системе глубоких вен конечности оттекает до 85 % крови, циркулирующей в конечности, по системе поверхностных вен оттекает лишь 15%/, и это влечет за собой изменение клапанного аппарата коммуникантных и подкожных вен.
Классификация острых венозных тромбозов нижних конечностей В.С. Савельев 1972 г.
Применяется для постановки клинического диагноза и уточнения локализации поражения венозной системы.
По локализации различаются:
- — тромбоз магистральных подкожных вен;
- — тромбоз вен голени;
- — тромбоз подвздошно-бедренного сегмента;
- — тромбоз нижней полой вены;
По этиологии различаются:
По клиническому течению:
- — стадия компенсации;
- — стадия декомпенсации;
Поверхностный тромбофлебит.
При поверхностном тромбофлебите преобладают признаки воспаления, которые могут быть более или менее явными в зависимости от причины флебита: микробное поражение или состояние коагуляции.
Пациенты предъявляют жалобы на появление плотных тяжей красного цвета, горячих на ощупь, болезненных при пальпации или спонтанно. При выраженном воспалении краснота, болезненность, повышение температуры кожных покровов, отек распространяются на прилегающие кожные покровы.
В зависимости от этиологических причин общие симптомы могут быть могут быть различны по выраженности, но заболевание может сопровождаться подъемом температуры тела и общей слабостью.
Осмотр.
При осмотре выявляется покраснение и небольшая отечность по ходу пораженного участка вены. При пальпации определяется болезненное уплотнение в виде “четок”. Общий анализ крови может показывать небольшой лейкоцитоз с нейтрофильным сдвигом и ускорение СОЭ. Воспаление может распространяться в проксимальном и дистальном направлении, носит умеренный характер.
Поверхностный тромбофлебит необходимо дифференцировать с лимфангоитом и рожистым воспалением. При лимфангоите воспаление носит более диффузный характер, может быть видна сеть внутрикожных лимфатических сосудов, увеличиваются паховые лимфоузлы, заболеванию почти всегда предшествует травма кожных покровов на стопе. При рожистом воспалении развивается значительное воспаление с септическими признаками: подъем температуры до 40 — 410С, продолжительные ознобы, больной жалуется на головные боли, боли в области суставов, лимфатических узлов, затруднение движений в конечности. Местно зона воспаления диффузно и ярко гиперемирована, кожа горячая, натянута, блестит, больной участок выступает над уровнем здоровой кожи, имеет неровные границы в виде “языков пламени” или “географической карты”.
Классификация поверхностных флебитов:
1. Флебиты, вызываемые приемом препаратов, токсичных по отношению к эндотелию за исключением антибластических и склерозирующих средств, могут возникать у больных из группы риска, принимающие бензодиазепины, заболевание протекает с незначительным воспалением на фоне варикозного расширения вен, предрасполагающими факторами является повышение агрегации тромбоцитов. К группе риска относятся женщины, длительное время принимающие оральные контрацептивы, вызывающие ослабление венозной стенки и повышающие свертываемость крови, однако при нарушении свертывающей системы крови опасность тромбофлебитов увеличивается. Широкое применение в качестве противоязвенного препарата цемитидина позволило обратить внимание на высокую частоту поверхностных тромбофлебитов в крупных магистральных венах, клинические проявления связаны с изменением проницаемости сосудистой стенки, воспалением эндотелия и перифлебитом.
2. Идиопатические мигрирующие тромбофлебиты – заболевание неясной этиологии, в клинике имеется частая повторяемость и изменение локализации. По-видимому, причина их не в заболеваниях вен и всего организма, а ответ на проходящие изменения гомеостаза вынужденная плазмопотеря, голодание, переохлаждение, перегревание и т.п..
3. Мигрирующие тромбофлебиты, указывающие на наличие других заболеваний. Имеют слабо выраженные клинические признаки, поражают вены среднего калибра, связанные с нарушением свертывающей системы или тонуса сосудов. Сопровождают обычно тяжелые заболевания: различные неопластические процессы, особенно в малом тазу, тяжелые болезни крови лейкозы, врожденные нарушения свертываемости, коллагенозы, туберкулез, вирусные заболевания, сифилис и СПИД. Иногда имеющийся тромбофлебит позволяет заподозрить эти заболевания.
4. Варикофлебит – форма, которая ранее не выделялась отдельно, но заслуживает особого внимания, так как клиническое течение может быть весьма серьезным и иметь опасные осложнения в связи с полной постоянной облитерацией просвета вены или распространением воспалительного процесса на устья малой и большой подкожной вены, затем и на систему глубоких вен. Такая клиническая ситуация может осложниться тромбоэмболией легочной артерии.
Лечение поверхностных тромбофлебитов:
— компрессия – наложение эластичных бинтов или ношение компрессионных чулок или колготок для предотвращения патологических рефлюксов в системе коммуникантных вен и уменьшения отека;
Кроме этого, применяются цинк-желатиновые повязки повязка Унна для уменьшения острых воспалительных проявлений и при лечении осложненного тромбофлебита с трофическими язвами.
— местная лекарственная терапия – применение местно различных мазей, содержащих гепарин, троксевазин желе и мазь, флавоноиды гинкофорт, детралекс, согревающие компрессы спиртовой, с мазью Вишневского и пр.;
Не стоит забывать об успешном применении физиопроцедур, например ионофорез с лидазой, гепарином, химотрипсином, что успешно помогает растворению и реканализации тромбов.
— общая специфическая терапия – назначаются антиаггреганты аспирин, курантил , флавоноиды гинкофорт, детралекс, эскузан, асклезан, иногда антибиотики и реологические препараты;
— общая неспецифическая терапия – применение нестероидных противовоспалительных препаратов индометацин, реопирин, диклофенак и т.п.;
— оперативное лечение применяется в остром периоде крайне редко, только в случае восходящего тромбофлебита при подозрении на миграцию тромба в систему глубоких вен;
Выполняется операция Троянова — Тренделенбурга – перевязка пересечение большой подкожной вены над остиальным клапаном и при необходимости тромбэктомия. При наличии варикозного расширения вен операция производится после стихания воспаления в холодном периоде.
Тромбофлебит тромбоз глубоких вен.
Тромбоз глубоких вен развивается под влиянием различных факторов, основываясь на причинах тромбообразования по Вирхову:
— вызванный длительным стазом крови в нижних конечностях хирургические вмешательства, длительный постельный режим, последствия инсульта, острые заболевания сердца и легких в стадии декомпенсации;
— вызванный нарушением свертывания – врожденные и приобретенные заболевания, влияющие на механизм свертывания; первичные и вторичные состояния с повышением свертываемости гиперфибриногенемия, эритроцитоз, сгущение крови и т.д.;
— вызванный прямым поражением эндотелия глубоких вен микробными агентами, фармакологическими и химическими веществами распространение поверхностного тромбофлебита, сепсис, внутривенные инфузии и инъекции, склерозирующие препараты и т.п.;
В то время как воспалительный компонент не имеет отношения к первым двум формам, в третьей группе он преобладает. Риск тромбоэмболии при тромбозе глубоких вен, вызванных стазом значительно выше, чем при воспалении.
Клиника.
Клинические проявления при поражении системы глубоких вен нижней конечности весьма различна и зависит от первичной локализации, протяженности, степени нарушений кровотока и компенсации в каждом отдельном случае.
Острый тромбоз глубоких вен голени может иметь достаточно скудную картину в связи с наличием 3 глубоких венозных стволов и большим количеством коллатералей. Больные отмечают иногда достаточно интенсивные боли в икроножных мышцах, усиливающиеся при ходьбе и движениях икроножного сустава, наблюдается отек в области голеностопного сустава и голени. Важным симптомом является повышение кожной температуры за счет воспаления и усиление кровотока по поверхностным венам. При пальпации отмечается напряжение тканей голени, положителен симптом Хоманса – боли при тыльном сгибании стопы, Мозеса – боли при пальпации икроножной мышцы, Ловенберга – появление болей при накладывании на голень манжетки и нагнетанием в нее воздуха до давления 150 мм рт.ст.
Острый тромбоз бедренно-подколенного венозного сегмента протекает с более выраженной клинической картиной в связи с серьезными нарушениями в системе оттока и сложностью компенсации кровотока в этой ситуации. Беспокоят выраженные распирающие боли и отек в области крупных суставов, расширяются подкожные вены на бедре и голени, увеличиваются лимфатические узлы на бедре, появляется сеть коллатералей над лобком.
Острый тромбоз подвздошно-бедренного сегмента представляет собой наибольшую опасность для пациента в связи с возможным критическим ухудшением кровоснабжения конечности и тромбоэмболическими осложнениями. У пациентов развивается напряженный, резко болезненный отек конечности с переходом на паховую область, ягодицы, мошонку и переднюю брюшную стенку. В литературе описываются две особые формы или стадии тромбоза в этой локализации. Это “белая флегмазия” – тромбоз вен подвздошно-бедренного сегмента в сочетании с тотальным артериальным спазмом и “синяя флегмазия” – тромбоз вен подвздошно-бедренного сегмента с сохраненным артериальным кровотоком и высокой флебогипертензией, тромбозом вен на микро- и макроуровне, иначе его называют “венозной гангреной”
Клиника тромбозов нижней полой вены характеризуется интенсивным отеком нижней половины туловища и обеих нижних конечностей, расширенные вены передней брюшной стенки, к описанным выше симптомам добавляется тромбоз печеночных и почечных вен, что определяет клинику и исходы.
Лечение тромбозов глубоких вен в неосложненных случаях практически такое же, как при тромбофлебите поверхностных вен, только больше делается упор на реологическую терапию и антибиотики, ограничивается режим вплоть до постельного с возвышенным положением конечности. В осложненных ситуациях широко назначается гепарин, тромбо- и фибринолитики. Дозировки различны и варьируют в широких пределах в зависимости от обеспеченности клиники средние цифры – гепарин до 50 – 80 тыс. ЕД. в сутки, стрептаза от 1,5 млн. ЕД. в сутки.
Диагностика тромбозов глубоких вен конечностей складывается из обычных методов исследования применяемых в сосудистой хирургии. Наиболее информативным остается УЗИ в сочетании с допплерографией и флебография в различных вариантах.
Оперативное лечение и его показания ограничены только тромбозами на уровне подвздошно-бедренного сегмента, когда существует угроза венозной гангрены и тромбоэмболии легочной артерии. Выполняется прямая тромбэктомия зондом типа Фогарти, а затем пликация, клеммирование или установка зонтичного фильтра в магистральные вены. Летальность при оперативном лечении венозных тромбозов различна и колеблется в пределах от 9,5% Е.Г. Яблоков 1972г. до 32% А.Е.Кабанов 1982 г.. Зарубежные авторы придерживаются в основном консервативной тактики.
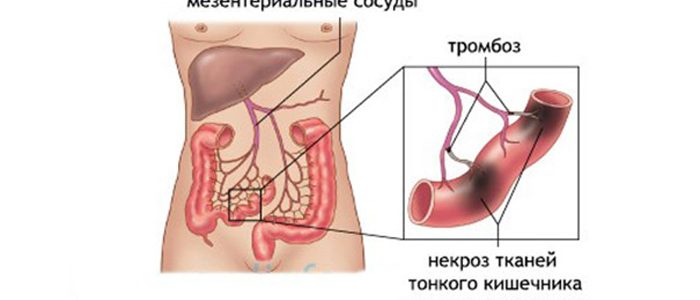
Тромбоз сосудов брюшной полости
Закупорка сосудов или тромбоз брюшной полости возникает в результате чрезмерной вязкости крови или механического повреждения стенки сосуда. Незначительная ишемия приводит к функциональным расстройствам органов брюшины. Острое нарушение кровообращения вызывает симптомы, представляющие опасность для жизни пациента.
Спровоцировать тромбоэмболию может курение или употребление продуктов, богатых холестерином.
Причины развития
Тромбоз сосудов в брюшной полости возникает в результате чрезмерной активности свертывающей системы крови. Это обеспечивается за счет чрезмерной ее вязкости и механичного повреждения стенки артерий или вен. В результате на внутренней эндотелиальной стенке образуется сгусток крови, который отрывается и закупоривает сосуд, препятствуя нормальному току крови. Этому может также способствовать избыточная клейкость эритроцитов.
Спровоцировать возникновения тромбоза сосудов брюшной полости может воздействие на организм человека таких предрасполагающих факторов:
- атеросклероз;
- курение;
- употребление алкоголя;
- неправильное питание;
- присутствие в пище избыточного количества вредного холестерина;
- малоподвижный образ жизни;
- застой крови в малом тазу;
- варикозное расширение вен нижних конечностей;
- гормональные сбои;
- кишечные инфекции.
Вернуться к оглавлению
Основные симптомы
Степень клинических проявлений при закупорке сосудов и развитии ишемии зависит от уровня недостаточности кровообращения. Также симптоматика варьируется, от того, какая артерия поражена. При незначительной и хронической оклюзии возникают сильные боли в брюшной полости после обильного приема пищи. Пациента беспокоит постоянное чувство переполнения кишечника, диспепсия, тошнота, рвота. Могут чередоваться диареи с запорами, что приводит к дистрофии и снижению массы тела. При длительном течении патологии возникает язвенная болезнь желудка и двенадцатиперстной кишки, появляется постоянное чувство усталости и снижается общая работоспособность. Если страдает сосудистое русло, кровоснабжающие почки, то у больного возникает артериальная гипертензия, развивающаяся в результате избыточного выделения ангиотензина.
Если тромбоз и нарушение кровотока носит острый характер, то они могут привести к развитию у пациента таких опасных последствий:
- некроз части кишечника;
- инфаркт почек;
- поражение печени;
- перитонит;
- сепсис;
- смертельный исход.
При развитии острого тромбоза сосудов брюшной полости у пациента развивается такая клиническая симптоматика:
 Если патология развивается в острой форме, то ЧСС у человека может возрасти на фоне снижения АД.
Если патология развивается в острой форме, то ЧСС у человека может возрасти на фоне снижения АД.
- резкие и сильные боли в животе;
- отсутствие защитного мышечного напряжения брюшной полости;
- частые позывы к дефекации и жидкий стул;
- падение АД и повышение частоты сердечных сокращений;
- возможное улучшение самочувствия через 6 часов;
- ухудшение состояния с развитием перитонита и паралитической непроходимости кишечника.
Вернуться к оглавлению
Диагностические процедуры
Заподозрить тромбоз сосудов брюшной полости можно по наличию у пациента характерной клинической симптоматики. Для подтверждения диагноза используют различные инструментальные и лабораторные методы. Важно сдать общий и биохимический анализ крови, провести коагулограмму и исследование образца мочи. Могут наблюдаться признаки гиперкоагуляции со значительным сгущением крови и увеличением количества форменных элементов по отношению до плазмы. Также проводиться ультразвук с допплерографией сосудов брюшной полости. Это помогает визуализировать тромб и вовремя устранить причину ишемии.
Как дополнительный метод используется магнитно-резонансная томография и ангиография.
Лечение при тромбозе брюшной полости
Терапия патологии должна быть комплексной и направленной на устранение основной причины нарушения кровообращения. Важно изъять или растворить тромб. С этой целью назначают фибринолитики, антиагреганты и антиторомбоксанты. Если сделать это консервативно не удается, то прибегают к оперативному вмешательству. Проводится эндоскопическая процедура. По сосудам направляют к эмболу специальный катетер. После этого по нему к месту назначения вводится разжижающее кровь вещество, оно растворяет кровяной сгусток, после чего кровообращение восстанавливается. Для предотвращения повторного развития тромбоза сосудов брюшной полости важно вести здоровый образ жизни, заниматься активными видами спорта и правильно питаться. Нужно проводить своевременную терапию атеросклероза и варикозного расширения вен, если эти заболевания присутствуют.
Хронический и острый тромбоз брюшной аорты
Содержание
Тромбоз брюшной аорты – тяжелая патология, сопряженная с высокой летальностью и инвалидизацией. Развивается полная или частичная закупорка крупной артерии в результате образования тромботических масс на ее стенке. Патология встречается у мужчин и женщин среднего и пожилого возраста. Актуальность проблемы представлена тем, что на начальных этапах болезни клиническая картина смазана и приводит к неверному направлению в тактике лечения у смежных специалистов. Знание основных причин и симптомов болезни позволит снизить вероятность тромбоза и предотвратит запущенность процесса.

Закупорка артерии возникает как следствие образования на эндотелии (внутренней стенке) сосуда тромба. В отличие от эмболии, тромботические массы образовываются непосредственно в области брюшной аорты.
Для того чтобы начался процесс формирования кровяного сгустка, должна возникнуть совокупность таких состояний, как:
- Замедление кровотока.
- Повреждение внутренней стенки сосуда.
- Склонность к повышенной «клейкости» тромбоцитов.
Основным повреждающим фактором является образование атеросклеротической бляшки на эндотелии сосуда. При нарушении липидного обмена на стенках образуются жировые отложения в виде пятен и полос. Постепенно нарастая, они формируют бляшки различных размеров. Покрышка атеросклеротической бляшки может изъязвляться. При этом запускается процесс тромбообразования.
Второй по значимости, но очень редкой причиной повреждения сосудистой стенки является неспецифический аортоартериит. Происходит аутоиммунное повреждения эндотелия.
Чаще всего тромб образуется в области бифуркации, где аорта делится на две подвздошные артерии, которые питают органы малого таза и конечности. От нее кровь идет к почкам и органам, которые находятся в полости брюшины – кишечнику, печени, селезенке.
В зависимости от степени и стадии развития тромбоза, клинически выделяется хроническое и острое течение патологии.
Симптомы хронического течения
 Клиническая картина, которая развивается при закупоривании просвета брюшной части аорты, зависит от степени окклюзии, наличия коллатерального кровообращения, уровня поражения. При образовании тромба параллельно происходит спазм стенок артерии, что усугубляет ситуацию.
Клиническая картина, которая развивается при закупоривании просвета брюшной части аорты, зависит от степени окклюзии, наличия коллатерального кровообращения, уровня поражения. При образовании тромба параллельно происходит спазм стенок артерии, что усугубляет ситуацию.
При сужении просвета сосуда более чем на 10% начинает подключаться дополнительный коллатеральный кровоток, что еще больше затрудняет постановку диагноза. Также стоит учитывать, что если произошел тромбоз нижней брыжеечной артерии, то верхняя берет всю нагрузку на себя, при обратной ситуации этого не происходит.
При затруднении кровоснабжения почек одним из наиболее ярких клинических симптомов является артериальная гипертензия, которая носит злокачественный характер.
При поражении брюшной аорты в области бифуркации с переходом на подвздошные артерии возникает синдром перемежающейся хромоты. Он выражается в появлении жгучих интенсивных болей в икрах, спине, ягодицах (высокая перемежающаяся хромота), чувстве усталости. Возникает такой симптомокомплекс после ходьбы по ровной поверхности. Отмечаются боли в стопе, онемение, похолодание конечности, трофические нарушения.
Острое течение
 Такое течение тромбоза брюшной аорты происходит при полном ее перекрытии, при этом, в зависимости от локализации процесса, могут произойти: некроз кишки, инфаркт почек, селезенки, печени. Чаще всего встречается тромбоз на уровне почечной и верхней брыжеечной артерии, снабжающей кровью желудочно-кишечный тракт.
Такое течение тромбоза брюшной аорты происходит при полном ее перекрытии, при этом, в зависимости от локализации процесса, могут произойти: некроз кишки, инфаркт почек, селезенки, печени. Чаще всего встречается тромбоз на уровне почечной и верхней брыжеечной артерии, снабжающей кровью желудочно-кишечный тракт.
При поражении кишечника различают три последовательные стадии: ишемия, инфаркт и разлитой перитонит. Если помощь оказана в первые 2 стадии, то прогноз для пациента удовлетворительный. Если же диагностический поиск затягивается, то на стадии перитонита процесс необратим с возможным летальным исходом.
Основные симптомы, позволяющие заподозрить острую окклюзию:
- сильнейшие боли в животе, возникшие неожиданно;
- несоответствие тяжести состояния и отсутствие напряжения мышц брюшного пресса;
- частый, жидкий стул, непроизвольное опорожнение кишечника;
- резкое улучшение самочувствия через 6 часов;
- падение давления, учащение сердцебиений;
- внезапное ухудшение состояния с развитием паралитической непроходимости кишечника.
При инфаркте селезенки возникает резкая боль в подреберье слева, которая усиливается при кашле и глубоком вдохе. Ладонью определяется шуршащий шум трения брюшины. В анализе крови преобладают сниженные лейкоциты и высокие тромбоциты.
При повреждении почек возникает интенсивная боль в спине, преходящая артериальная гипертензия. Быстро развивается острая недостаточность почек с резким уменьшением количества мочи и появлением в ней крови при нормальном состоянии мочевыводящих путей.
При отсутствии кровоснабжения нижних конечностей возникает нарушение чувствительности, их обездвиженность. Происходит снижение температуры и бледность кожи. Отмечается отсутствие пульса под коленом или в области лодыжки. На этом фоне быстро развивается гангрена ног.
Образование тромба в брюшной аорте чревато опасными для жизни состояниями. Без своевременной оперативной помощи возможен летальный исход или потеря органа. Трудности установления диагноза связаны с тем, что тромбоз может протекать под маской «острого живота» или других болезней – холецистита, панкреатита, гипертонии. Поэтому очень важна настороженность врача и пациента, страдающего атеросклерозом.
Источники: http://www.medline-catalog.ru/2009/hirurgija/tromboflebit.html, http://etovarikoz.ru/tromboobrazovanie/vidy/tromboz-bryushnoy-polosti.html, http://varicozinfo.ru/tromby/tromboz-bryushnoj-aorty.html