Тромбоз поверхностных вен голени лечение
Тромбоз поверхностных вен нижних конечностей: симптомы, диагностика и методы лечения
Тромбоз поверхностных вен нижних конечностей может проявляться воспалительным процессом на венозных стенках, которые могут быть вызываться определенной патологией. Именно такой процесс влечет за собой возникновение тромбов внутри сосуда. В случаях же, когда заболевание не сопровождается образованием тромбов, а только воспалительным процессом, диагностируют заболевание, которое называют флебитом.
Образовавшееся уплотнение нельзя оставить без внимания, так как оно в любой момент может активизироваться и вызвать нежелательные, а кроме того, небезопасные для человеческого здоровья последствия. Код по МКБ тромбоза поверхностных вен нижних конечностей I80.0. В статье подробно рассмотрены особенности этого заболевания, каким образом оно себя проявляет, как его диагностируют, какие схемы и методы лечения для его устранения сегодня используются. Итак, начнем с рассмотрения причин патологии.
Основные причины проявления заболевания
Почему возникает тромбоз поверхностных вен нижних конечностей? Тромб может образоваться вследствие нарушения целостности структуры венозных стенок, что может провоцироваться какой-то определенной инфекцией.
Болезнетворные микроскопические организмы обычно переходят на внутреннюю область сосудов из соседней ткани, в которой протекают воспалительные процессы. Тромбоз, как правило, сопровождается гриппом, тонзиллитом или пневмонией. К основным факторам развития этой болезни относят кровяной застой наряду с изменением ее физического либо химического состава и резким повышением коагуляции.
Провоцирующие факторы
К отдельной категории относят следующие факторы возникновения заболевания:
- Появление поражений травматического характера.
- Возникновение тромбов в районе глубоких вен.
- Формирование тромбов ввиду наличия наследственной склонности.
- Развитие варикозных заболеваний.
- Наличие лишнего веса.
- Появление болезней, развивающихся на фоне аллергии.
- Возникновение злокачественных опухолей.
- Влияние хирургических вмешательств.
- Употребление медикаментозных лекарств внутривенно.
Теперь узнаем, какая симптоматика обычно сопровождает это заболевание.
Симптоматика
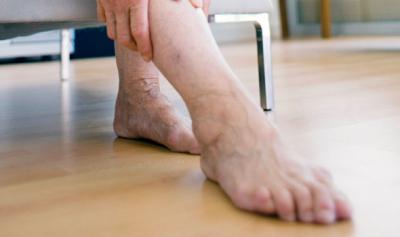
Тромбоз поверхностных вен нижних конечностей в большинстве ситуаций может очень резко проявляться, и крайне стремительно развивается, в особенности, если он принимает острый, а не вялотекущий хронический характер. Подобное состояние может возникать вследствие получения травмы либо же прогрессирования инфекций и употребления контрацептивов. Это все причины, на фоне которых наблюдают повышение кровяной свертываемости. Возникает уплотнение варикозных узлов, которые становятся к тому же чувствительными, а вместе с тем и увеличенными в размерах и начинают болеть.
Признаки тромбоза поверхностных вен нижних конечностей не должны остаться незамеченными.
Нередко возникает отечность ноги именно в районе воспаления вены. По данному признаку тромбоз, возникающий в поверхностных венах, может отличаться от аналогичной патологии, поражающей глубокие сосуды. Когда возникают тромбы и формируется описываемое заболевание, состояние наряду с самочувствием у человека остается абсолютно нормальным. Дает о себе знать лишь локальное проявление симптомов тромбоза поверхностных вен нижних конечностей.
В особенности при наличии недуга:
- Четко выделяющиеся покраснения и отеки по всей длине пострадавшей вены с тромбом.
- Появление ноющей боли, сменяющейся резким покалыванием.
- Возникновение высокой температуры.
- Появление общего недомогания и озноба.
- Развитие сильного увеличения лимфоузлов.
Предполагая, что у больного имеется тромбоз вен конечностей, доктор проводит осмотр обеих ног, начиная от стопы и заканчивая районом паха. Сравнивают отечность ног наряду с окрасом кожи, болезненными проявлениями, их частотой и интенсивностью. В начале болезни наблюдается сильная перемена цвета кожи, далее воспаление постепенно спадает, но покров приобретает естественный цвет. При интенсивной терапии пик болезни стихает спустя несколько недель, далее постепенно восстанавливается венозная проходимость.
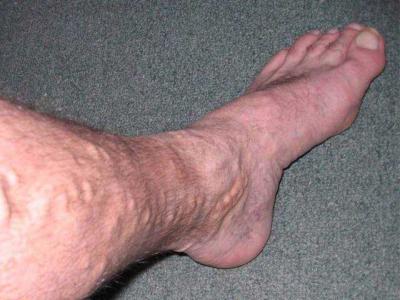
Проявления тромбоза поверхностных вен нижних конечностей на фото можно увидеть.
Что может произойти с тромбом?
С образовавшимся на стенке тромбом происходит обычно следующее:
- Кровяное уплотнение может разрастаться и полностью перекрывать внутренний сосудистый просвет, в результате чего кровообращение нарушится.
- Тромб способен оторваться от сосудистой стенки и вместе с током крови перенестись к абсолютно любому из внутренних органов человека.
- В самом наилучшем случае можно наблюдать рассасывание тромба.
Становится ясно, что описываемая патология является серьезным отклонением и может приводить к нежелательным последствиям.
Основные методики диагностирования
Общее самочувствие у пациента при тромбозе поверхностных вен нижних конечностей определяется посредством обнаружения зоны, в которой прогрессируют воспалительные процессы. Таким образом, определяется локация пораженного участка, а также выясняется длительность протекания заболевания и его стадии. Рассматриваемая патология исследуется несколькими способами:
- Проведение ультразвуковой допплерографии. С помощью датчика подается сигнал, который отображается от передвигающихся объектов. Данным сигналом перехватывается другой датчик, чья функция заключается в расчетах изменений скорости распространяемого импульса, который формируется в результате взаимодействия с передвигающейся кровью. Обозначенную частоту фиксируют компьютером, высчитывают необходимые данные и выводят окончательное заключение.
- Реовазография, являющаяся неинвазивным способом обследования системы кровообращения. Суть ее заключается в том, что на определенный район тела оказывается воздействие тока. Параллельно определяют электрическое сопротивление районов кожи, которое меняется по мере насыщения тканей кровью. В чем еще может состоять диагностика тромбоза поверхностных вен нижних конечностей?
- Дуплексное ультразвуковое ангиосканирование. Этим способом отслеживают движение крови и изучают структуру сосудов наряду с возможными их изменениями, кроме того, измеряют общую скорость кровотока и определяют диаметр сосудов и наличие тромбов.
- Компьютерная и магнитная резонансная томография. Такие типы обследования тромбоза применяются в случае абсолютной неэффективности ультразвуковых методик, которые не дают должных результатов.
- Венография, базирующаяся на том, что в вену вводят контрастное вещество, которое окрашивает внутренний район сосуда. Такое рентгеновское обследование применяют не так часто по сравнению с перечисленными выше способами.
Особенности терапии
Прежде чем приступать к лечению тромбоза поверхностных вен нижних конечностей, требуется определиться с наиболее подходящим для больного комплексным форматом лечения. Тромбоз, который локализуется в области голени, можно лечить амбулаторно, но в подобном случае требуется постоянное наблюдение хирурга. В том случае, если болезнь начала поражать конечности на уровне бедер, то без стационарной терапии не обойтись, так как могут возникнуть серьезные последствия. Стационарная терапия показана в том случае, если тромбоз, который прогрессирует на уровне голени, в течение трех недель не реагировал на лечение.
Активность больного
Постельный режим назначают при наличии симптоматики тромбоэмболии в пределах легочных артерий, а также в случаях определения эмбологенного свойства тромбов в результате проведенного инструментального исследования. Активность больного обязательно должна быть сведена к минимуму. Недопустимо поднятие тяжестей, наряду с бегом и сильными нагрузками. Лечение тромбоза проводят с учетом базовых правил. Необходимыми вариантами при терапии являются:
- Соблюдение постельного режима в том случае, если он предписан доктором.
- Занятие минимальной двигательной активностью.
- Регулярное использование эластичных колгот.
- Назначение проведения антикоагулянтного лечения.
- Употребление нестероидных средств, эффективно снимающих воспалительные процессы.
- Назначение препаратов для наружного использования, снимающих ноющую боль с зудом в районе образования тромба.
- Энзимотерапия, которая заключается в применении медикаментов, которые эффективно снимают отечность.
- Хирургические методики лечения.
В том случае, если комплексное лечение тромбоза поверхностных вен нижних конечностей не дает положительных результатов и больному не становится лучше, то тромбоз поверхностных вен устраняется через оперативное вмешательство, которое осуществляют несколькими следующими способами:
- Наложение перевязки. Она предполагает остановку процессов сбрасывания крови из района глубоких вен в поверхностные сосуды. Процедуру проводят через заднемедиальный либо же медиальный доступ. В обоих вариантах предусматривается перевязывание вен, расположенных ниже колена. Перед перевязкой проводят дуплексное ультразвуковое исследование и пальпацию. Таким способом обнаруживают вены, которые подлежат перевязке. Данная операция не предполагает опасности, а пациенты, в свою очередь, чувствуют себя вполне комфортно. Как правило, врачи задействуют местный наркоз.
- Венэктомия, или удаление вены. Эта процедура предусматривает удаление пораженного участка вены из общего кровотока. При операции делают небольшие разрезы, которые остаются практически незаметными после выздоровления. Схематично операцию можно изобразить следующим образом: через прокол в покрове кожи хирургом подцепляется больная вена с тромбом с помощью специального крючка. Одновременно с этим посредством второго крючка врач выделяет захваченный район и окончательно устраняет его.
- В некоторых ситуациях доктора вынуждены прибегнуть к иссечению тромбозного узла, расположенного в поверхностной вене.

Симптомы и лечение тромбоза поверхностных вен нижних конечностей взаимосвязаны.
Полезные рекомендации из сферы народной медицины
Во время терапии тромбоза можно в роли дополнения применять советы из народной медицины. Но это должно быть в обязательном порядке оговорено с врачом, так как самолечение попросту недопустимо. Рекомендуют тщательно проследить за питанием, кроме того, вывести из рациона чрезмерно калорийную пищу наряду с животными жирами, отдавая предпочтение тем продуктам, которые богаты клетчаткой. В целях нормализации веса желательно употреблять яблочный уксус по чайной ложке на полстакана воды.
Лечение народными средствами тромбоза поверхностных вен нижних конечностей может быть очень эффективным.
Показаны также таким пациентам чаи, отвары из продырявленного зверобоя, тысячелистника и горной арники. Полезен при наличии тромбоза экстракт лекарственного окопника, донника и конского каштана, обладающего мощным противовоспалительным воздействием.
Хорошо себя зарекомендовало применение контрастных ванночек для стоп в сочетании с контрастным душем для бедер и колен. Требуется регулярно заниматься лечебной физкультурой. Во время ночного отдыха врачи рекомендуется держать ноги выше тела, в результате этого обеспечивается хороший отток крови.
Чем опасен тромбоз поверхностных вен нижних конечностей (по МКБ-10 I80.0)?
Последствия появления тромбов
Из наиболее опасных проявлений выделяют отрыв тромба, который образовался на стенке сосуда. Дело заключается в том, что он способен передвигаться одновременно с циркулирующей кровью и приводить к развитию у больного тромбоэмболии. Правда, вовсе не стоит сильно переживать по этому поводу: суть в том, что в случае поражения поверхностных вен отрывы тромба происходят крайне редко, правда, подобное нельзя сказать о развитии тромбоза глубоких вен. В этом случае вены окружаются мышцами, которые при движении их смещают, и способствуют этим процессу перемещения оторвавшегося тромба.

В любом случае для того чтобы избежать возникновения заболевания, требуется незамедлительно приступить к лечению, если пациенту был диагностирован тромбоз вен конечностей. Из наиболее вероятных последствий необходимо выделить:
- Гарантированный переход заболевания на более сложную, а вместе с тем и хроническую стадию.
- Возникновение гангрены.
- Последующее распространение инфекции по всему организму.
Как предотвратить острый тромбоз поверхностных вен нижних конечностей?
Профилактика заболевания
Существуют элементарные рекомендации, придерживаясь которых людям удастся избежать возникновения тромбоза. Ноги, равно, как и тело у человека, ни в коем случае не должны оставаться в неподвижном состоянии в течение длительного времени. Периодически на протяжении дня необходимо принимать такие позы, чтобы ноги оказывались выше тела. К примеру, лежа на полу, ноги следует поднять на стул.
Увлечение пешими прогулками является отличным профилактическим средством. Во время ходьбы прекрасно поддерживается сосудистый тонус, а вместе с тем и значительно облегчается состояние венозного кровотока. Прием необходимого количества жидкости, в особенности воды, также прекрасно помогает людям в профилактике тромбозов.

Весьма большим значением обладает правильное питание наряду с контролем веса и работой кишечника. С помощью всех подобных мер в организме быстро нормализуются всевозможные обменные процессы, укрепляется иммунитет, а это, в свою очередь, означает, что и проявление тромбоза сводится для человека к минимуму.
Уже при появлении первых признаков тромбоза в районе поверхностных вен на ногах следует сразу обратиться к доктору, чтобы пройти детальное обследование. Выявленное нарушение подлежит незамедлительному лечению. Только таким образом предотвращают возможные осложнения, а ноги у человека всегда будут привлекательно выглядеть.
Теперь информации о симптомах и лечении тромбоза поверхностных вен нижних конечностей достаточно, чтобы обезопасить себя и близких от этого недуга.
Тромбофлебит поверхностных вен нижних конечностей: признаки, особенности и лечебные методики
Тромбофлебитом подкожных, или поверхностных вен называют патологию сосудов, которая проявляется в стенке вены воспалительным процессом одновременно с формированием тромба, закупоривающего просвет сосуда.
Болезнь является следствием неполадок в работе лимфатической и сердечно-сосудистой систем с одновременными проблемами кроветворения и свертывания крови. Действие этих факторов в течение долгого времени и отсутствие лечения приводят к печальным последствиям, одно из которых тромбофлебит.
Причины и факторы риска
 Тромбы образуются, если присутствуют три группы факторов:
Тромбы образуются, если присутствуют три группы факторов:
-
Повреждена венозная стенка. Подкожные вены из-за своего расположения часто подвергаются механическим воздействиям, а если в них тонкая стенка, травма более вероятна.
Иногда бывает пагубное действие медиков при нежелательном влиянии на вены при операциях, инфузиях концентрированных растворов, таких как глюкоза, или установка внутривенного катетера.
Замедление кровяной циркуляции. Этот фактор риска актуален при продолжительном постельном режиме, сдавливании вены посторонними предметами или травмах конечностей при раздавливании.
Кроме того, есть состояния, при которых циркуляция крови нарушается. К примеру, сердечная недостаточность, при котором нужный объем крови не перекачивается, и начинаются застойные явления.
Обычно отек вены безмикробный, и является следствием повреждения сосуда с образованием тромба. Но нередко к тромбозу добавляются гнойные процессы из-за присутствующих микроорганизмов в крови или снаружи. Тогда диагностируют гнойный тромбофлебит.
В сочетании трех условий образуется тромб и отечная реакция стенки сосуда, после чего процесс развивается по двум вариантам:
- Рост закупорившего сосуд сгустка крови сам по себе или при лечении может остановиться, а отечность пройти. Тромб уменьшается, и может полностью или частично закрыть вену. При полном перекрытии кровоток спадает, и сосуд становится пустой, при этом вероятность того, что сгусток оторвется, наименьшая.
- Второй вариант характерен продолжающимся воспалением. Один конец растущего тромба прикрепляется к вене, а другой находится в просвете, его состояние становится нестабильным.
Если тромб остается стабильным, его рост направлен вверх. Проникая через вены, он разрушает клапаны, провоцируя флеботромбоз, который переходит в хроническую венозную недостаточность. Почти во всех случаях проблемы случаются с большой подкожной веной.
Формы и стадии

- Острой формы, развивающийся за 2-3 дня с отеком в месте тромба и повышением температуры;
- Хронической формы, по причине осложнения венозного варикоза. Характерна вялая форма воспаления, при нажатии на участок с тромбом, он увеличивается. Заметный болевой синдром и отек конечности;
- Гнойной формы – возникает при наличии на коже очага инфекции. Протекание сопровождается температурой и интоксикацией, иногда является причиной сепсиса;
- Негнойной формы – вызывается сгущением крови или нарушением ее движения. Общее состояние удовлетворительное, но на коже могут быть болезненные красноватые полосы. Данная фаза проходит при рассасывании тромба или переходит в хроническую стадию.
По месту воспаления болезнь классифицируется на:
- Эндофлебит, когда отекает внутренняя оболочка вен;
- Тромбофлебит, при воспалении самой вены;
- Перфлебит, при отеке окружающих тканей;
- Гнойный флебит, при котором образуется нагноение.
Опасность и последствия
Чем опасен тромбофлебит нижних конечностей? Главной опасностью заболевания является возможный отрыв тромба, который неизбежно попадает в жизненно важные органы. Если это произошло в легочной артерии, возникает тромбоэмболгия, которая в большинстве случаев оканчивается летальным исходом.
Симптоматика
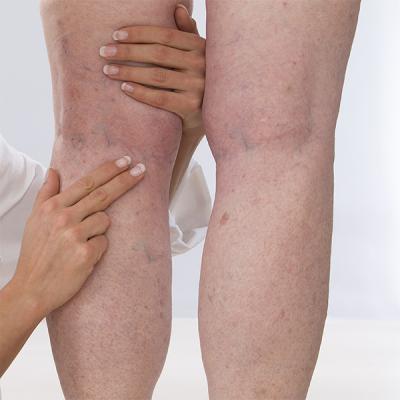
Первый, и остро ощущаемый симптом – это резкое болевое ощущение в икроножной мышце. Попытки его унять массированием приводят только к усилению. На ногах становятся заметными покраснения и отеки, а под глазами появляются мешки. По мере развития заболевания и в зависимости от места расположения тромба в признаках могут быть различия.
 Тромбофлебит подкожных вен нижних конечностей характеризуется сильно вздувшейся веной, которая очень болезненна при касании. На ощупь она плотная, сверху покрыта отечной вздувшейся кожей. Температура тела в такие моменты достигает 38 и выше градусов. Озноб, слабость.
Тромбофлебит подкожных вен нижних конечностей характеризуется сильно вздувшейся веной, которая очень болезненна при касании. На ощупь она плотная, сверху покрыта отечной вздувшейся кожей. Температура тела в такие моменты достигает 38 и выше градусов. Озноб, слабость.
Простые варикозные вены отличаются от тромбированных отсутствием возле них болезненности, покраснения, и более высокой температуры. Если придать ногам горизонтальное положение, то в таких венах напряжение спадает, и кровь уходит в более глубокие венозные сосуды. Сосуд с тромбом при развитии болезни может только вырасти в размере.
Хроническая форма тромбофлебита продолжается долго, периодически обостряясь. В периоды ремиссии внешние признаки могут пропадать. Больше о симптоматике тромбофлебита глубоких и поверхностных вен нижних конечностей читайте тут (+ фото).
Диагностика
Диагностировать заболевание несложно. С первых часов возникновения оно проявляет характерные симптомы, характеризующиеся болью, покраснением и уплотнением вены, перекрытой тромбом. Для острой формы свойственный резкий сильный болевой синдром. Диагноз болезни ставится после осмотра и сбора данных анамнеза.
 Методы исследования направлены на подтверждение предполагаемого диагноза, определение расположения и размеров тромба и оценки риска его отрыва. Для этого УЗИ ног бывает достаточно. Чтобы подтвердить диагноз, проводят цветовое ультразвуковое дуплексное сканирование.
Методы исследования направлены на подтверждение предполагаемого диагноза, определение расположения и размеров тромба и оценки риска его отрыва. Для этого УЗИ ног бывает достаточно. Чтобы подтвердить диагноз, проводят цветовое ультразвуковое дуплексное сканирование.
Кроме клинических данных могут использоваться и другие методы диагностики венозной системы. При венографии можно определить тромбоз. Лабораторными исследованиями устанавливаются отдельные важные факторы свертываемости крови.
Методы лечения
Все стадии болезни должны лечиться комплексно. Для этого используют консервативный и операционный методы, выбор которого зависит от расположения очага, протяженности тромбоза и расположения эмбола. Консервативное лечение применяют при остром тромбофлебите подкожных вен нижних конечностей, а при сегментарном тромбозе и эмболе проводится операция.
Консервативные методы включают:
- Применение мазей на основе гепарина, замедляющего свертывание крови.
- Физиотерапию, состоящую их следующих форм воздействия:

- Ультрафиолетовое облучение, которое имеет противовоспалительный и заживляющий эффект.
- Инфракрасное излучение, снимающее отек, повышающее защитные свойства клетки, и снижающее болевые ощущения.
- Электрофорез с применением гипокоагулянтов и дезагрегантов, которые активизируют ферменты, улучшающие метаболизм, снимая воспаление и делая жиже кровь.
- Магнитотерапию, стимулирующую мышечную стенку вены, которая в результате сокращений выталкивает застоявшуюся кровь.
- Лазеротерапию, улучшающую клеточное питание и ускоряющее восстановление тканей.
- Баротерапию, при которой методом изменения окружающего давления улучшается питание клеток и устраняются отеки, а также излечиваются трофические язвы.
Иногда врачи разрешают прибегать к народным методикам.
- Нестероидных противоотечных средств.
- Ангиопротекторов.
- Антитромбоцитных препаратов.
- Ферментов.
- Антибиотиков пенициллинового ряда.
Оперативное вмешательство считается самым эффективным методом борьбы с тромбофлебитом. Врачи проводят лечение наименее травматичным способом, при этом удаляя весь поврежденный участок вены. Разработано много видов операций, которые зависят от состояния сосуда и расположения тромба.
 Операция при поверхностном тромбофлебите делается при:
Операция при поверхностном тромбофлебите делается при:
- Опасности легочной тромбоэмболгии;
- Восходящем тромбофлебите поверхностных вен нижних конечностей;
- Локализации тромба в большой или малой подкожной вене;
- Опасности ухода тромба в глубокую вену;
- Наличии приступов острой фазы болезни;
- Забросе крови из глубоких вен в подкожные.
Прогноз и меры профилактики
У пациентов с поверхностным тромбофлебитом в большинстве случаев прогноз благоприятный. Хуже положение больных с невосстановленным кровотоком вен. В этом случае прогрессирует венозная недостаточность, выраженный воспалительный и болевой синдром, трофические язвы, что может привести к полной утрате трудоспособности.
Самым тяжелым следствием болезни является легочная эмболия. Если она случилась в крупной ветви – наступает летальный исход, в небольшой ветви при верном своевременном лечении прогноз может быть благоприятный.
К неспецифическим мерам профилактики относят своевременное лечение недугов, которые осложняются тромбофлебитом, а также восстановление водного баланса в околооперационный период, профилактику дыхательных расстройств и занятия лечебной физкультурой.
Ноги желательно держать на возвышении и применять медикаменты, корректирующие систему гомеостаза и реологические кровяные свойства. Кроме того, не допускать появление лишнего веса, носить обувь на невысоком каблуке, правильно питаться, употреблять витаминные комплексы, особенно весной. И главное – помнить, что лечиться всегда труднее, чем предупредить заболевание.
Тромбофлебиты поверхностных вен: диагностика и лечение
Для цитирования: Кияшко В.А. Тромбофлебиты поверхностных вен: диагностика и лечение // РМЖ. 2003. №24. С. 1344

Д анный вид патологии является весьма распространенным заболеванием венозной системы, с которым сталкивается врач любой специальности.
В настоящее время в медицинской практике также часто пользуются такими терминами, как флеботромбоз и варикотромбофлебит. Все они правомерны для использования, но при этом следует учитывать следующие моменты. Флеботромбоз рассматривается, как остро возникшая непроходимость вены в результате гиперкоагуляции, которая является ведущим механизмом. Но при этом через 5–10 дней возникший тромб вызывает реактивное воспаление окружающих вену тканей с развитием флебита, то есть происходит трансформация флеботромброза в тромбофлебит.
Термин «варикотромбофлебит» четко указывает фактически на исходную причину тромбоза, возникающего на фоне уже имевшегося у больного варикозного расширения вен.
Перечисленная выше патология венозной системы в подавляющем числе клинических случаев встречается в системе большой и значительно реже – в системе малой подкожной вены.
Тромбофлебиты вен на верхних конечностях встречаются крайне редко, и в основном провоцирующими факторами их возникновения являются многократные пункции для введения лекарственных средств или длительное нахождение катетера в поверхностной вене.
Особо следует обратить внимание на пациентов со спонтанно возникающими тромбами на верхних и нижних конечностях, не связанных с ятрогенным воздействием. В подобных случаях явления тромбофлебита можно заподозрить, как проявление паранеопластической реакции, обусловленной наличием у пациента онкологической патологии, требующей проведения углубленного многопланового обследования.
Тромбообразование в системе поверхностных вен провоцируют те же факторы, которые вызывают тромбоз глубокой венозной системы нижних конечностей. К ним относятся: возраст старше 40 лет, наличие варикознорасширенных вен, онкозаболевания, тяжелые расстройства сердечно–сосудистой системы (сердечная декомпенсация, окклюзии магистральных артерий), гиподинамия после тяжелых операций, явления гемипареза, гемиплегия, ожирение, обезвоживание, банальные инфекции и сепсис, беременность и роды, прием пероральных противозачаточных препаратов, травма конечностей и оперативные вмешательства в зоне прохождения венозных стволов.
Тромбофлебит может развиться в любом отделе поверхностной венозной системы, с наиболее частой локализацией на голени в верхней или средней трети, а также нижней трети бедра. Подавляющее число случаев тромбофлебита (до 95–97%) отмечено в бассейне большой подкожной вены (Кабиров А.В. с соавт., Клецкин А.Э. с соавт., 2003 г.).
Дальнейшее развитие тромбофлебита фактически может идти в двух вариантах:
1. Относительно благоприятное течение заболевания, на фоне проводимого лечения происходит стабилизация процесса, тромбообразование прекращается, явления воспаления стихают и начинается процесс организации тромба с последующей реканализацией соответствующего отдела венозной системы. Но это нельзя считать излечением, т.к. всегда происходит повреждение исходно измененного клапанного аппарата, что в дальнейшем усугубляет клиническую картину хронической венозной недостаточности.
Также возможны клинические случаи, когда фиброзноизмененный тромб плотно облитерирует вену и ее реканализация становится невозможной.
2. Наиболее неблагоприятный и опасный вариант в плане развития осложнений местного характера – восходящий тромбоз по ходу большой подкожной вены до овальной ямки или переход тромботического процесса через вены–коммуниканты на глубокую венозную систему голени и бедра.
Главной опасностью течения заболевания по второму варианту является угроза развития такого осложнения, как эмболия легочной артерии (ТЭЛА), источником которой может быть флотирующий тромб из системы малой или большой подкожной вены, а также вторично возникший тромбоз глубоких вен нижних конечностей.
Судить о частоте тромбофлебита среди населения достаточно сложно, но если принять за основу положение, что среди госпитализированных в хирургические отделения больных с данной патологией более 50% имели варикозное расширение вен, то с учетом миллионов больных с данной патологией в стране эта цифра выглядит весьма впечатляюще и проблема приобретает большое медико–социальное значение.
Возраст пациентов колеблется от 17 до 86 лет и даже старше, а средний возраст составляет 40–46 лет, то есть трудоспособный контингент населения.
Учитывая тот факт, что при тромбофлебите поверхностных вен общее состояние пациента и самочувствие, как правило, не страдают и остаются вполне удовлетворительными, то это создает у больного и его родственников иллюзию относительного благополучия и возможности разнообразных методов самолечения.
В результате такое поведение больного приводит к поздней обращаемости для оказания квалифицированной медицинской помощи, и часто хирург сталкивается уже с осложненными формами этой «простой» патологии, когда имеет место высокий восходящий тромбофлебит или тромбоз глубоких вен конечности.
Клиническая картина заболевания носит достаточно типичный характер в виде локальной болезненности в проекции подкожных вен на уровне голени и бедра с вовлечением в процесс тканей, окружающих вену, вплоть до развития резкой гиперемии этой зоны, наличия уплотнений не только вены, но и подкожной клетчатки. Чем протяженнее зона тромбоза, тем более выражены болевые ощущения в конечности, что вынуждает пациента ограничить ее движение. Возможны гипертермические реакции в виде озноба и повышение температуры до 38–39°С.
Довольно часто провоцирующим моментом для возникновения тромбофлебита становится даже банальное острое респираторное заболевание, особенно у пациентов, имеющих варикозное расширение вен нижних конечностей.
Осмотр производится всегда с двух сторон – от стопы до паховой зоны. Обращается внимание на наличие или отсутствие патологии венозной системы, характер изменения окраски кожных покровов, локальную гиперемию и гипертермию, отечность конечности. Выраженная гиперемия типична для первых дней заболевания, она постепенно уменьшается к концу первой недели.
При локализации тромбофлебита в малой подкожной вене, местные проявления выражены в меньшей степени, чем при поражении ствола большой подкожной вены, что обусловлено особенностями анатомии. Поверхностный листок собственной фасции голени, покрывающий вену, препятствует переходу воспалительного процесса на окружающие ткани. Самым важным моментом является выяснение срока появления первых симптомов заболевания, быстроты их нарастания и предпринимались ли пациентом попытки медикаментозного воздействия на процесс.
Так, по данным А.С. Котельникова с соавт. (2003 г.), нарастание тромба в системе большой подкожной вены идет до 15 см в сутки. Важно помнить о том, что почти у трети больных с восходящим тромбозом большой подкожной вены истинная верхняя граница его расположена на 15–20 см выше уровня, определяемого по клиническим признакам (В.С. Савельев, 2001 г.), то есть этот факт должен учитывать каждый хирург, консультируя больного с тромбофлебитом вены на уровне бедра, чтобы не произошла неоправданная задержка операции, направленной на предотвращение ТЭЛА.
Также следует признать нецелесообразным локальное введение анестетиков и антивоспалительных средств в зону тромбированной вены на бедре, так как, купируя боль, это не предотвращает нарастание тромба в проксимальном направлении. Клинически эту ситуацию контролировать становится трудно, а дуплексное сканирование реально пока может использоваться только в очень крупных лечебных учреждениях.
Дифференциальный диагноз следует проводить с рожистым воспалением, лимфангиитом, дерматитами различной этиологии, узловой эритемой.
Инструментальная и лабораторная диагностика
Очень длительное время диагноз тромбофлебит поверхностных вен ставился врачом на основании только клинических симптомов заболевания, так как фактически отсутствовали неинвазивные методы характеристики венозного кровотока. Внедрение в практику ультразвуковых методов диагностики открыло новый этап изучения данной распространенной патологии. Но клиницист обязан знать, что среди ультразвуковых методов диагностики венозного тромбоза определяющая роль отводится дуплексному сканированию, так как только с его помощью можно определить четкую границу тромбоза, степень организации тромба, проходимость глубоких вен, состояние коммуникантов и клапанного аппарата венозной системы. К сожалению, высокая стоимость этой аппаратуры пока резко ограничивает ее практическое использование в поликлинических и стационарных условиях.
Данное исследование показано в первую очередь больным с подозрением на эмбологенный тромбоз, то есть когда имеется переход тромба из поверхностной венозной системы в глубокую через сафено–феморальное или сафено–поплитеальное соустье.
Исследование может проводиться в нескольких проекциях, что значительно повышает его диагностическую ценность.
Показание к нему резко сужено. Необходимость его выполнения возникает лишь в случае распространения тромба из большой подкожной вены на общую бедренную и подвздошную вену. Причем данное исследование производится только в тех случаях, когда результаты дуплексного сканирования сомнительны и затруднена их трактовка.
Лабораторные методы диагностики
В обычном клиническом анализе крови обращается внимание на уровень лейкоцитоза и уровень СОЭ.
Желательно исследование С–реактивного белка, коагулограммы, тромбэластограммы, уровня протромбинового индекса и других показателей, характеризующих состояние свертывающей системы. Но объем этих исследований порой ограничивается возможностями лабораторной службы медицинского учреждения.
Одним из важных моментов, определяющих исход заболевания и даже судьбу больного, является выбор тактики оптимального варианта лечения больного.
При локализации тромбофлебита на уровне голени больной может проходить лечение амбулаторно, находясь под постоянным контролем хирурга. В этих условиях необходимо объяснить больному и его родственникам, что в случае появления признаков распространения тромбоза на уровень бедра может потребоваться госпитализация больного в хирургический стационар. Задержка госпитализации чревата развитием осложнений, вплоть до возникновения ТЭЛА.
В тех случаях, когда тромбофлебит на уровне голени, леченный в течение 10–14 дней, не поддается регрессу, также должен стоять вопрос о госпитализации и более интенсивной терапии заболевания.
Одним из главных вопросов в лечении больных тромбофлебитом поверхностных вен является обсуждение необходимости соблюдения пациентом строгого постельного режима.
В настоящее время признанным фактом является то, что строгий постельный режим показан только больным, у которых уже были клинические признаки ТЭЛА или есть четкие клинические данные и результаты инструментального исследования указывают на эмбологенный характер тромбоза.
Двигательная активность больного должна быть ограничена только выраженной физической нагрузкой (бег, подъем тяжестей, выполнение какой–либо работы, требующей значительного мышечного напряжения конечностей и брюшного пресса).
Общие принципы лечения тромбофлебита поверхностных вен
Эти принципы являются действительно общими как для консервативного, так и оперативного лечения данной патологии. Главными задачами лечения этих пациентов являются:
- Максимально быстро воздействовать на очаг тромбоза и воспаления для предотвращения дальнейшего его распространения.
- Попытаться предупредить переход тромботического процесса на глубокую венозную систему, что значительно повышает риск развития ТЭЛА.
- Лечение должно являться надежным методом профилактики повторных тромбозов венозной системы.
- Методика лечения не должна быть строго фиксированной, так как она определяется в первую очередь характером происходящих изменений на конечности в ту или иную сторону. То есть вполне логичным является переход или дополнение одного метода лечения другим.
Безусловно, консервативное лечение показано абсолютному большинству больных с «низкими» поверхностными тромбофлебитами подкожных вен.
Еще раз следует подчеркнуть, что разумная двигательная активность больного улучшает функцию мышечной помпы, главной определяющей в обеспечении венозного оттока в системе нижней полой вены.
Применение наружной компрессии (эластический бинт, гольфы, колготки) в острой фазе воспаления могут вызвать определенный дискомфорт, поэтому этот вопрос должен решаться строго индивидуально.
Достаточно спорным является вопрос о применении антибиотиков у данной категории больных. Врач должен помнить о возможных осложнениях данной терапии (аллергические реакции, непереносимость, провокация гиперкоагуляции крови). Также далеко не однозначно решается вопрос о целесообразности использования антикоагулянтов (особенно прямого действия) у этого контингента больных.
Врач обязан помнить, что применение гепарина уже через 3–5 дней может вызвать у пациента тромбоцитопению, а уменьшение количества тромбоцитов более чем на 30% требует прекращения терапии гепарином. То есть возникают трудности контроля за гемостазом, особенно в амбулаторных условиях. Поэтому более целесообразным является использование низкомолекулярных гепаринов (далтепарин, надропарин, эноксапарин), так как они крайне редко вызывают развитие тромбоцитопении и не требуют такого тщательного контроля за свертывающей системой. Положительным является тот факт, что эти препараты можно вводить больному 1 раз в сутки. На курс лечения достаточно 10 инъекций, а затем больной переводится на антикоагулянты непрямого действия.
В последние годы для лечения этих больных появились мазевые формы гепарина (лиотон–гель, Гепатромбин). Главным их достоинством являются достаточно высокие дозы гепарина, которые подводятся непосредственно к очагу тромбоза и воспаления.
Особо следует отметить целенаправленное действие на зону тромбофлебитических изменений препарата Гепатромбин («Хемофарм»–Югославия), выпускаемого в виде мази и геля.
В отличие от лиотона он содержит в 2 раза меньше гепарина, но дополнительные компоненты – аллантоин и декспантенол, входящие в состав мази и геля «Гепатромбин», а также эфирные масла сосны, входящие в состав геля, оказывают выраженное противовоспалительное действие, уменьшают явления кожного зуда и локальной боли в зоне тромбофлебита. То есть способствуют купированию основных симптомов тромбофлебита. Препарат Гепатромбин обладает сильным антитромботическим действием.
Местно его применяют, нанося слой мази на пораженные участки 1–3 раза в день. При наличии язвенной поверхности мазь наносится в виде кольца шириной до 4 см по периметру язвы. Хорошая переносимость препарата и многоплановость воздействия его на патологический очаг ставит данное лекарство на первый план в лечении больных тромбофлебитом как в амбулаторных условиях, так и при лечении в стационарах. Гепатромбин может применяться в комплексе консервативного лечения или как средство, направленное на купирование воспаления венозных узлов, после выполненной операции Троянова–Тренделенбурга, как метод подготовки ко второму этапу операции.
В комплекс консервативного лечения больных должны входить нестероидные противовоспалительные препараты, также обладающие обезболивающим действием. Но клиницист должен помнить о соблюдении крайней осторожности при назначении этих средств пациентам, имеющим заболевания желудочно–кишечного тракта (гастриты, язвенная болезнь) и почек.
Хорошо зарекомендовали себя в лечении данной патологии уже хорошо известные врачам и пациентам флеботоники (рутозид, троксерутин, диосмин, гингко–билоба и другие) и дезагреганты (ацетилсалициловая кислота, пентоксифиллин). В тяжелых случаях при обширных флебитах показаны внутривенные трансфузии реополиглюкина по 400–800 мл в/в от 3 до 7 дней с учетом кардиального статуса больного из–за опасности гиперволемии и угрозы развития отека легких.
Системная энзимотерапия на практике имеет ограниченное применение ввиду высокой стоимости препарата и очень длительного курса лечения (от 3 до 6 месяцев).
Основным показанием к оперативному лечению тромбофлебита, как уже ранее указывалось, является нарастание тромба по ходу большой подкожной вены выше средней трети бедра или наличие тромба в просвете общей бедренной или наружной повздошной вены, что подтверждено флебографически или дуплексным сканированием. К счастью, последнее осложнение встречается не так часто, всего лишь у 5% больных с восходящим тромбофлебитом (И.И. Затевахин с соавт., 2003 г.). Хотя отдельные сообщения свидетельствуют о значительной частоте данного осложнения, достигающего даже 17% у этого контингента больных (Н.Г. Хорев с соавт., 2003 г.).
Методы анестезии – возможны разные варианты: местная, проводниковая, перидуральная анестезия, внутривенный, интубационный наркоз.
Определенное значение имеет положение больного на операционном столе – ножной конец стола должен быть опущен.
Общепризнанной операцией при восходящем тромбофлебите большой подкожной вены является операция Троянова–Тренделенбурга.
Хирургический доступ, применяемый большинством хирургов, является довольно типичным – косой разрез ниже паховой складки по Червякову или самой паховой складке. Но при этом важно учитывать главный клинический момент: если есть инструментальные данные или клинические признаки перехода тромба в просвет общей бедренной вены, то более целесообразно применить вертикальный разрез, обеспечивающий контроль за тромбированной большой подкожной веной и стволом общей бедренной вены, когда требуется порой ее пережатие на момент тромбэктомии.
Некоторые технические особенности операции:
1. Обязательное выделение, пересечение и перевязка ствола большой подкожной вены в области ее устья.
2. При вскрытии просвета большой подкожной вены и обнаружении в ней тромба, выходящего за уровень остиального клапана, больной должен сделать задержку дыхания на высоте вдоха при операции под местной анестезией (или это делает анестезиолог при других видах наркоза).
3. Если тромб «не рождается самостоятельно», то через сафено–феморальное соустье осторожно вводят балонный катетер на высоте вдоха и выполняется тромбэктомия. Проверяется ретроградный кровоток из подвздошной вены и антеградный из поверхностной бедренной вены.
4. Культя большой подкожной вены обязательно прошивается и перевязывается, она должна быть короткой, так как слишком длинная культя – «инкубатор» для возникновения тромбоза, что создает угрозу развития ТЭЛА.
В порядке обсуждения вариантов этой рутинной операции следует обратить внимание на то, что некоторые хирурги предлагают при операции Троянова–Тренделенбурга выполнять тромбэктомию из большой подкожной вены, а затем вводить в нее склерозант. Целесообразность такой манипуляции вызывает сомнение.
Второй этап операции – удаление тромбированных варикозных узлов и стволов производится по индивидуальным показаниям в сроки от 5–6 дней до 2–3 месяцев по мере купирования локального воспаления, во избежание нагноения ран в послеоперационном периоде, особенно при трофических расстройствах кожи.
При выполнении второго этапа операции хирург обязательно должен выполнить перевязку перфорантных вен после предварительной тромбэктомии, что улучшает процессы заживления.
Все конгломераты варикозных узлов подлежат удалению во избежание развития в дальнейшем грубых трофических расстройств.
Оперативным лечением данного контингента больных занимается очень широкий круг хирургов общего профиля и ангиохиругов. Кажущаяся простота лечения порой приводит к тактическим и техническим ошибкам. Поэтому данная тематика практически постоянно присутствует на научных конференциях.
1. Затевахин И.И. с соавторами. «Ангиология и сосудистая хирургия» №3 (приложение) 2003 г, стр. 111–113.
2. Кабиров А.В. с соавторами. «Ангиология и сосудистая хирургия» №3 приложение 2003, стр. 127–128.
3. Клецкин А.Е. с соавторами. «Ангиология и сосудистая хирургия» №3 (приложение) 2003 г, стр. 161–162.
4. Котельников А.С. с соавторами. «Ангиология и сосудистая хирургия» №3 (приложение) 2003 г, стр. 168–169.
5. Ревской А.К. «Острый тромбофлебит нижних конечностей» М.Медицина 1976 г.
6. Савельев В.С. «Флебология» 2001 г.
7. Хорев Н.Г. «Ангиология и сосудистая хирургия» №3 (приложение) 2003 г, стр. 332–334.
Источники: http://fb.ru/article/418124/tromboz-poverhnostnyih-ven-nijnih-konechnostey-simptomyi-diagnostika-i-metodyi-lecheniya, http://oserdce.com/sosudy/tromboflebity/poverxnostnyx-ven.html, http://www.rmj.ru/articles/khirurgiya/Tromboflebity_poverhnostnyh_ven_diagnostika_i_lechenie/