Тромбоз в яремной вене головного мозга
Яремные вены: что это, где находятся, за что отвечают
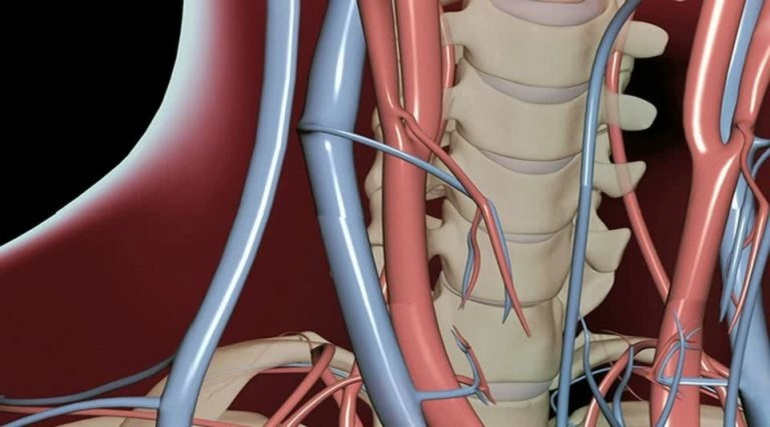
В совокупности сосуды, входящие в состав яремных вен, осуществляют важнейшие функции в организме. Нарушения в их работе ведет к серьезным последствиям. Чтобы исключить возникновение венозных патологий, необходимо знать, больше о яремной вене и возможных проблем, связанных с ней.
Яремные вены — что это такое
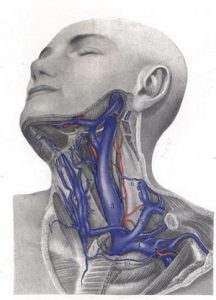 Яремная вена это — совокупность кровеносных сосудов, обеспечивающих кровяной отток от головы и отдела шеи в вену под ключицей.
Яремная вена это — совокупность кровеносных сосудов, обеспечивающих кровяной отток от головы и отдела шеи в вену под ключицей.
Основными и главными функциями ЯВ является предотвращение застоя крови в полости головного мозга.
Нарушение функций работ ЯВ влекут за собой очень серьезные патологические изменения в организме.
Их виды, место расположения
В состав ЯВ входят 3 самостоятельных сосуда. Соответственно их анатомия отдельна.
Вены головы и шеи, отвечающие за правильный отток крови от полости мозга, подразделяются на 3 вида. Это передняя, наружная и внутренняя яремные вены.
Внутренняя (ВЯВ) и ее место расположение
ВЯВ отличается сравнительно широким стволом, по сравнению с остальными 2.
В процессе выталкивания крови яремный сосуд легко расширяется и сужается, благодаря тонким стенкам и диаметру 20 мм.
Отток крови в определенном количестве происходит при помощи работ клапанов.
При расширении просвета формируется верхняя луковица яремной вены. Происходит этот в тот момент, когда ВЯВ входит из отверстия.
Характерная схема анатомии ВЯВ:
- старт – область яремного отверстия;
- локализация — черепная коробка, точнее ее основание;
- далее – ее путь идет вниз, место локализации в задней мышце, место крепления — ключица и грудина;
- место пересечения с задней мышцы – район ее нижней и задней частях;
- после путь вен проложен по траектории сонной артерии;
- немного ниже она выходит вперед и располагается перед сонной артерией;
- далее ВЯВ, вместе с сонной артерией и блуждающим нервом направляются сквозь место расширения;
- в результате происходит создание мощнейшего пучка артерий, состав которых входят сонная артерия и все яремные вены.
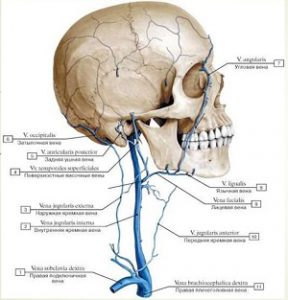 Кровь попадает в ВЯВ из притоков черепа, место локализации которых черепная коробка и вне ее. Поступает она из сосудов: мозговых, глазных, слуховых.
Кровь попадает в ВЯВ из притоков черепа, место локализации которых черепная коробка и вне ее. Поступает она из сосудов: мозговых, глазных, слуховых.
Также поставщиками крови в вену является твердая оболочка мозга, а точнее ее синусы.
Наружная (НЯВ), место расположение
Более суженный сосуд, чем ВЯВ. Место локализации – ткани шеи. Кровь при помощи НЯВ направляются от зоны лица, головы и наружной части отдела шеи.
Сосуд прекрасно просматривается визуально при кашле, крике или напряжении отдела шеи.
- начало вены — нижний угол челюсти;
- далее вниз по мышце, осуществляющей крепление грудины и ключицы;
- НЯВ пересекает внешнюю часть мышцы. Место пересечения – район задней и нижней ее части.
НЯВ имеет всего 2 клапана, расположенных в начальной и средней частях отдела шеи.
Передняя яремная вена (ПЯВ)
Главная задача этой вены – осуществлять отток крови от области подбородка. Место локализации — отдел шеи, линия средняя.
Анатомические особенности передней яремной вены:
- ПЯВ проходит по мышце языка и челюсти (по передней части), вниз;
- далее с двух сторон вены соединяются друг с другом, происходит образование венозной дуги.
Иногда дуга собранных вместе вен, образовывает серединную вену в отделе шеи.
Главные и основные функции ЯВ
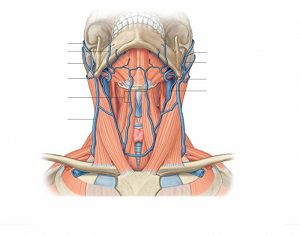 ЯВ отвечают за выполнение несколько важнейших функций в организме.
ЯВ отвечают за выполнение несколько важнейших функций в организме.
- обеспечивают в церебральных отделах правильную циркуляцию крови;
- после насыщения крови кислородом, обеспечивают ее обратный отток;
- отвечают за насыщение крови питательными веществами;
- выводят токсины из голов и отделов шеи.
При нарушениях функций работ ЯВ, необходимо срочное выявление причин возникновения патологии.
Заболевания и изменения ЯВ
Причины расширения яремной вены на шее дают знать о нарушении функций работы кровеносной системы. Данная ситуация требует незамедлительного решения. Следует знать, что у патологий ЯВ не существует возрастных ограничений. Ими страдают и взрослые и дети.
Флебэктазия
В этом случае необходима тщательная точная диагностика, результатом которой должно стать выявление причин появления патологии, а также назначение комплексного эффективного лечения.
 Расширения ЯВ возникают:
Расширения ЯВ возникают:
- при застое венозной крови, в следствие травмирования отдела шеи, позвоночника или ребер;
- при остеохондрозе, сотрясении головного мозга;
- при ишемии, гипертонии, сердечной недостаточности;
- при эндокринных нарушениях;
- при длительном сидячем положении на работе;
- при злокачественных и доброкачественных опухолях.
Также причиной флебэктазии могут стать стресс и нервное напряжение.
При нервном возбуждении давление в венах способно повышаться, при этом происходит потеря эластичности стенок сосудов.
Это может привести к дисфункции работ клапанов. Поэтому, флебэктазия нуждается в выявлении на ранних сроках.
На циркуляцию венозной крови негативно могут повлиять такие факторы, как: употребление алкоголя, табакокурение, токсины, излишняя умственная и физическая нагрузки.
Тромбоз яремной вены может возникнуть, как правило, вследствие наличия хронического заболевания в организме.
При наличии таковых, как правило, в сосудах происходит формирование сгустков крови.
Если тромб сформировался, существует вероятность его отрыва в любое время, что влечет за собой перекрытие жизненно важных артерий.
 Признаки тромбоза:
Признаки тромбоза:
- иногда болевые ощущения возникают в руке;
- отеки лица;
- проявление на коже венозных сеточек;
- при повороте головы возникает боль в шейном отделе и шее.
Результатом тромбоза ЯВ может быть разрыв яремных вен, что приводит к летальному исходу.
Флебит и тромбофлебит яремных вен
Воспалительные изменение яремной вены, проходящие в сосцевидном отростке или среднем ухе, носят название флебит.
Причиной флебита и тромбофлебита могут стать:
- ушибы, раны;
- постановка инъекций и катетеров с нарушением стерильности;
- попадание медикаментозных препаратов в ткани, находящиеся вокруг сосуда. Часто это может спровоцировать хлористый кальций, когда он вводится мимо артерии;
- попадание с кожного покрова инфекции.
Флебит может быть несложным или гнойным. Лечение 2 патологий отличаются.
Редкая патология — аневризма. Может возникнуть даже у детей в раннем возрасте от 2 до 7 лет. Патология не изучена до конца. Считается, что ее возникновение происходит от неправильного развития основы вены, а точнее ее соединительной ткани. Формируется она во время внутриутробного развития плода. Клинически аномалия не проявляет себя. Заметить ее можно только при плаче или крике ребенка.
 Симптомы аневризмы:
Симптомы аневризмы:
- головная боль;
- беспокойство;
- нарушение сна;
- быстрая утомляемость.
Лечение заболевания заключается в сбросе венозной крови и протезировании сосудов.
Кто занимается диагностикой и лечением заболеваний яремных вен
При возникновении симптомов патологий яремных вен, необходимо обратиться к врачу терапевту. После консультации он может направить на прием к врачу флебологу.
На основании жалоб пациента, флеболог проводит первичный визуальный осмотр. Результатом которого, должно стать выявление ярко выраженных симптомов венозного заболевания.
Кроме того, все пациенты, страдающие заболеваниями вен и сосудов, должны находиться на учете у кардиолога.
Заболевания яремной вены необходимо выявить на ранних стадиях. Следует помнить о возможных серьезных последствиях.
При появлении хотя бы одного симптома того или иного заболевания, необходимо немедленное обращение к терапевту.
Полезное видео: анатомия яремных вен
Опасность тромбоза яремной вены на шее
Вследствие резкой потери воды из организма часто возникает тромбоз яремной вены. Данное заболевание не является настолько опасным, как например, появление тромбов в нижних конечностях. Однако при обнаружении подобной проблемы следует незамедлительно обратиться за консультацией к специалисту, чтобы тот назначил надлежащее лечение.
Появление тромба в крови может наблюдаться у любого человека, особенно имеющего проблемы с кровеносной системой.
Что представляет собой болезнь
В систему яремных вен включается одновременно несколько шейных сосудов, которые необходимы для оттока крови из головы и шеи.
Если детально рассмотреть анатомическое строение человека, то можно выделить 3 главных пары яремных вен в этой системе:
Первый из сосудов является самым крупным и позволяет выходить большой части крови из черепа. Вена соединяется с подключичной артерией. Наружная вена отличается значительно меньшими размерами и находится в передней части шеи. Она четко выделяется в процессе пения, крика или кашля. Последний сосуд считается самым маленьким из вышеупомянутых. Это подкожные вены, которые создают так называемую яремную венозную дугу.
Тромбоз может возникать в любой из вышеуказанных вен, но все же статистика показывает, что чаще всего он развивается в наружной яремной вене. Со временем данный процесс приводит к механическому повреждению стенки сосуда, и организм начинает усиленно вырабатывать фибрин и тромбоциты. Вследствие этого процесса и возникает тромб. Некоторые заболевания хронического характера могут способствовать появлению тромбов даже без повреждения сосудов.
Основные причины возникновения заболевания
Тромбообразование в яремных венах может начаться по 3 основным причинам. Прежде всего это своеобразный состав крови. У многих людей кровь немного гуще, нежели она должна быть в норме. Это обусловлено особыми врожденными патологиями или хроническими заболеваниями. Сгущение крови может быть вызвано химиотерапией, чрезмерным излучением и прочими факторами.
ВЯВ (внутренняя яремная вена) может начаться из-за повреждения эндотелиальных клеток. В случае если стенка сосуда была механически повреждена вследствие операции, травмы или занесенной инфекции, то может возникнуть тромб в яремной вене. Причиной появления тромба может стать изменение кровотока. Застой крови, заболевания сердца и онкология могут замедлить процесс кровотока, тем самым спровоцировать образование тромба.
Намного реже патология развивается после внутривенного введения наркотических препаратов. Также есть факторы, которые только усугубляют проблему и способствуют более быстрому развитию тромбов. Среди таких можно назвать вредные привычки (курение, алкоголь), пожилой возраст, частые авиаперелеты, чрезмерный вес, гормональные сбои, длительное ношение гипса и прием сильных гормональных противозачаточных препаратов.
Часто встречающиеся симптомы заболевания
Тромбоз внутренней яремной вены на шее проявляется огромным количеством симптомов. Основная симптоматика обусловлена процессами в тех местах, где происходит патологическое изменение. Симптомы могут зависеть от степени перекрытия тромбом сосуда. Если в вене сосредоточен небольшой тромб, то чаще всего пациент даже не подозревает свою проблему, так как болезнь никак не проявляется.
При крупном перекрытии сосуда первым признаком проблемы является возникновение сильных болевых ощущений в районе ключицы, плеча и шеи. Боль обычно имеет ноющий характер и может наблюдаться и в руках. Все это только усложняет процесс диагностики, так как сложно определить единственное место локализации тромба.
Часто в шее образуется отек, который быстро увеличивается в первые несколько часов. Зачастую заболевание проявляется в виде высыпаний на шее и ключице. Сопровождается этот процесс выпиранием вены даже без пения и крика. При касании к шее пациент ощущает сильную боль. Еще наблюдается ограничение подвижности рук и гипотония мышечной ткани.
Вышеуказанные симптомы наблюдаются исключительно у пациентов с острой стадией тромбоза. После этого периода наступает стадия стихания. Но если она так и не началась, то заболевание приобретает хронический характер. В таком случае болевые ощущения возникают у пациента постоянно. Если вы заметили такие проблемы, обязательно обратитесь за помощью к специалисту, иначе последствия могут быть плачевными.
Как вылечить такой вид тромбоза
Так как тромбоз верхней части тела достаточно редко осложняется тромбоэмболией, лечение должно быть консервативным и очень осторожным. Строгий постельный режим пациенту не назначается, но все же серьезные физические упражнения должны быть полностью запрещены.
Чаще всего лечение предполагает прием таких средств, как антикоагулянты: Гепарин, Фибринолизин, Фраксипарин. При острых стадиях заболевания данные лекарственные препараты вводят внутривенно. Терапия продолжается обычно до тех пор, пока в плазме не исчезнет фибриноген. В дальнейшем пациенту назначаются непрямые антикоагулянты.
Специалисты рекомендуют вводить пациентам никотиновую кислоту, которая положительно сказывается на скорости рассасывания тромба и способствует разжижению крови. Прием венотоников ускоряет процесс метаболизма в стенках вен. Тем самым ликвидируются неприятные болевые ощущения. Для расслабления мышечной ткани обычно назначаются спазмолитики, например, всем известное средство Но-Шпа. Нанесение Гепариновой мази на яремную вену только ускорит процесс выздоровления.
Пациенты, которые страдают тромбофлебитом яремной вены, нуждаются в незамедлительной консультации специалиста, обследовании и последующем лечении под контролем врача.
Тромбоз синусов головного мозга: причины, симптомы, лечение

Тромбоз синусов головного мозга считают редкой патологией, встречающейся всего в нескольких случаях на 1 миллион человек. Однако на фоне увеличения общей заболеваемости людей постепенно возрастает и число регистрируемых случаев тромбоза венозных отделов мозга, что связано со старением, распространением онкопатологии, травматизмом, бесконтрольным приемом гормональных препаратов.
Серьезной проблемой считается большая трудность диагностики тромбоза синусов мозга, обусловленная «размытой» симптоматикой, низкой доступностью высокоинформативных диагностических процедур для широкого круга больных.
Среди пациентов преобладают молодые женщины 20-35 лет, у которых тромбоз связан с беременностью, родами, операцией кесарева сечения. До 8% случаев заболевания спровоцировано тяжелой гнойной инфекцией. Примерно в трети случаев точную причину тромбоза установить не удается.
Наиболее часто поражаются верхний саггитальный синус и боковые (до 70% случаев), возможно тромбирование сразу нескольких синусов. Тромбоз кавернозного (пещеристого) синуса, а также сигмовидного обычно сопутствует тяжелой инфекции структур головы, ЛОР-органов. Почти у половины больных отмечается синус-тромбоз в сочетании с тромбозом вен головного мозга.

примеры строения синусов мозга
Причины и особенности формирования тромбоза мозговых синусов
Среди наиболее вероятных причин тромбоза синуса мозга:
- Инфекционные поражения тканей головы – отит, синусит, мастоидит, гнойные осложнения ран тканей черепа, тонзиллит, стоматит и т. д.
- Генерализованная септическая инфекция – туберкулез, эндокардит, грибковые и вирусные поражения.
- Неинфекционная патология – травмы головы, состояния после трепанации черепа, внутричерепные новообразования, осложнения спинномозговой пункции или анестезии.
- Акушерские причины – поздние токсикозы с гипертонией, многократные операции кесарева сечения, послеродовый период.
- Прием гормональных контрацептивов.
- Тяжелое обезвоживание.
- Патология системы кровообращения, диабет, гипертония.
- Системные воспалительные заболевания – красная волчанка, саркоидоз, височный артериит и др.
- Нарушения свертываемости крови со склонностью к тромбообразованию.
- Любые операции на внутренних органах, когда повышается риск тромбоза.
Синусы головного мозга представляют собой пространства между листками твердой мозговой оболочки, по которым венозная кровь из поверхностной и глубокой венозной системы оттекает во внутренние яремные вены, направляясь к правому предсердию. Они лишены клапанов, а стенки их не содержат мышечных волокон, поэтому синусы не спадаются, обеспечивая хороший отток крови в разных направлениях при любых условиях.

венозная сеть и синусы мозга
Между синусами и мозговыми венами существует обширная сеть соединений, вследствие чего симптоматика тромбоза не всегда соответствует его масштабу, а во многих случаях возможно полное восстановление оттока крови и выздоровление больного.
Выраженная связь синусов головного мозга с венами костей черепа, мягких тканей головы, глазницы, уха, зубо-челюстной системы делает их уязвимыми при воспалительных процессах этих органов, поэтому инфекционный фактор при местном нагноении в пределах головы – один из наиболее значимых в генезе тромбоза.
Поскольку спинномозговая жидкость выводится через сплетения мозговых синусов, то при перекрытии просветов последних часто возникает блокада ликвородинамики с резким увеличением внутричерепного давления.

Нарушение свертываемости крови – главный компонент процесса тромбообразования, который носит прогрессирующий характер. Возникнув одномоментно, тромб не останавливается в своем развитии, увеличивается в размере, заполняет все пространство синуса мозга и внедряется в более мелкие вены, поэтому сочетание тромбоза вен головного мозга и одновременное поражение синуса – явление не исключительное. Закупорка вен ведет к отеку и ишемии мозговой ткани, а в тяжелых случаях – к некрозу (инфаркту) с пропитыванием кровью поврежденных структур мозга.
Симптоматика тромбоза синусов головного мозга
Клиника синус-тромбоза может развиться как остро, в течение 1-2 суток, так и постепенно, занимая промежуток до месяца. У трети пациентов симптоматика прогрессирует на протяжении более чем 30 дней, поэтому при подозрении на эту патологию всегда следует тщательно выяснять, какие болезни или события в жизни пациента предшествовали тромбозу в течение этого периода.
Острое начало тромбоза синусов мозга более характерно для акушерских причин и инфекций, а первыми проявлениями становятся признаки локального поражения мозга.
Хроническое нарастание венозного тромбоза сопровождает патологию гемостаза, воспалительные заболевания, при этом главным признаком будет боль в голове.

среди признаков тромбоза кавернозного синуса наряду с болью зачастую присутствует гиперемия и отечность глазниц, лица
Симптомы тромбоза мозговых синусов разнообразны, могут не отражать ни локализацию тромба, ни его объем и складываются в три основные группы:
- Внутричерепная гипертензия.
- Судорожный синдром.
- Локальная неврологическая симптоматика.
Повышение внутричерепного давления следует за блокадой отведения ликвора и проявляется сильной головной болью, тошнотой, рвотой, расстройством зрения, двоением в глазах, нарушением отведения глаз в горизонтальном направлении.
Судорожный синдром является следствием сильной внутричерепной гипертонии, отека мозга, очагового поражения нервной ткани при инфаркте. Чаще встречаются локализованные судорожные припадки.
Очаговая неврологическая симптоматика сводится к нарушению чувствительной и двигательной сферы (гемипарезы, гипестезии), которые часто сочетаются с судорогами и болями в голове.
 Септический тромбоз, помимо неврологической симптоматики, будет сопровождаться сильнейшей интоксикацией, колебаниями температуры тела от очень высокой до (внезапно) нормальной, ознобом и обильной потливостью, возможен бред, сопор и кома.
Септический тромбоз, помимо неврологической симптоматики, будет сопровождаться сильнейшей интоксикацией, колебаниями температуры тела от очень высокой до (внезапно) нормальной, ознобом и обильной потливостью, возможен бред, сопор и кома.
Тромбоз кавернозного синуса
Тромбоз кавернозного синуса – наиболее частая локализация патологии, а основная его причина – гнойные процессы на лице, в глазнице, ушах, пазухах носа. Симптоматика его складывается из явлений общей интоксикации, лихорадки, на фоне которых ярко проявляются признаки нарушения оттока венозной крови – пучеглазие, отечность и опущение век и тканей вокруг глаз, застойное глазное дно при офтальмоскопии, отведение глаз кнаружи, помутнение роговицы, боль в глазах и в области лба.
Тромбоз сагиттального синуса
Тромбоз сагиттального синуса сопровождается разнообразной симптоматикой: отек тканей лица с извитостью вен на носу, веках, висках, в области лба и темени, возможны носовые кровотечения. При постукивании в зоне прохождения синуса по костям черепа обнаруживается болезненность. Нередки судорожные припадки, повышение внутричерепного давления, нарушения движений в ногах, дисфункция тазовых органов.
Тромбоз поперечного синуса
При тромбозе поперечного синуса часто фигурирует в качестве основной причины гнойная инфекция (мастоидит), поэтому в клинике характерна лихорадка со значительными перепадами температуры, отек в области сосцевидного отростка и болезненность при дотрагивании до него. Такие же симптомы могут сопровождать поражение сигмовидного синуса мозга.
Тромбоз вен мозга
Тромбоз вен головного мозга может как сочетаться с закупоркой синусов, так и предшествовать ей. Основным клиническим признаком этого состояния считается головная боль, к которой постепенно присоединяются рвота, судорожные припадки, признаки очагового поражения нервной ткани – расстройство речи, чувствительности, парезы и параличи. Возможно нарушение сознания.
Диагностика и лечение тромбоза синусов мозга
Диагностика тромбоза синусов головного мозга очень затруднительна, так как специфические симптомы, указывающие на это состояние, отсутствуют, и далеко не каждому пациенту возможно провести своевременное точное обследование ввиду отсутствия оборудования.

пример тромбоза прямого синуса и вены Галена на снимке КТ
Самым доступным и довольно информативным способом подтвердить диагноз считают компьютерную томографию. При возможности пациенту проводят МРТ с контрастированием, преимуществом которого является возможность зафиксировать не только факт тромбообразования в синусе, но и выявить сопутствующие ему изменения в мозговой ткани – отек, некроз, кровоизлияние.
Люмбальная пункция может показать избыток эритроцитов и лейкоцитов при септических тромбозах, повышение ликворного давления. При неинфекционной патологии состав спинномозговой жидкости не меняется.
Лечение тромбоза мозговых синусов – задача не из легких. Врачи сочетают все возможные способы борьбы с недугом, направленные на ликвидацию причин, симптомов заболевания и основного субстрата – тромба:
- Этиотропное воздействие;
- Борьбу с тромбообразованием;
- Симптоматическое лечение.
Этиотропная терапия, то есть направленная на причинный фактор, включает назначение антибиотиков и оперативную ликвидацию гнойного очага, повлекшего тромбоз. До того, как будет установлен микроб, вызвавший нагноение, применяются антибиотики широкого спектра действия, которые потом заменяются на те, к которым чувствителен выявленный возбудитель. Важно, чтобы лекарственный препарат проникал через гемато-энцефалический барьер и мог достичь места локализации гнойного поражения.
Учитывая, что причиной септического тромбоза венозного синуса обычно становятся стафилококки, стрептококки и синегнойная палочка, наиболее эффективны:
- Цефалоспорины 3 и 4 поколения (цефтриаксон, цефокситим, цефуроксим и др.);
- Бета-лактамные антибиотики (имипенем, меропинем);
- Пенициллины (ампициллин, оксациллин);
- Аминогликозиды (гентамицин, амикоцин).
Хирургическое лечение на фоне проводимой антибиотикотерапии заключается в удалении гнойного очага – вскрытие сосцевидного отростка при мастоидите, синусов лицевого черепа при ЛОР-патологии, вскрытие и опорожнение абсцессов мозга, вскрытие и удаление тромба из синуса и т. д. Срочная хирургическая операция показана при тромбозе сигмовидного синуса на фоне мастоидита (воспаления сосцевидного отростка).

Антитромботическая терапия направлена на рассасывание тромба в синусах мозговой оболочки и профилактику прогрессирования заболевания. Главную роль она приобретает при асептических (неинфекционных, без нагноения) тромбозах. Борьба с тромбообразованием позволяет не только спасти жизнь пациенту, но и предупредить тяжелую инвалидность.
В качестве основного антикоагулянтного препарата используют гепарин, вводимый внутривенно непрерывно до достижения суточной дозы до 70000 единиц. Введение гепарина осуществляют под контролем показателей свертываемости крови и продолжают до наступления положительной динамики.
Гепаринотерапию проводят около недели, затем препарат меняют на непрямые антикоагулянты (варфарин), назначаемые на срок не менее трех месяцев, по прошествии которых переходят к антиагрегантам (аспирин).
Помимо обычного гепарина, успешно используют низкомолекулярные аналоги – дальтепарин, эноксапарин. Они не менее эффективны, но более безопасны.
Применение варфарина требует постоянного контроля показателей коагулограммы (МНО). Длительность лечения – три месяца, но может быть и больше – при системных заболеваниях соединительной ткани, у обездвиженных больных.
При постепенной отмене варфарина назначаются средства, препятствующие агрегации форменных элементов крови – пентоксифиллин, клопидогрель, аспирин, курантил.
Симптоматическое лечение тромбоза мозговых синусов необходимо для нормализации внутричерепного давления и борьбы с судорожным синдромом. Противосудорожные препараты (депакин, карбамазепин, вальпроат) применяют только у тех пациентов, у которых были зафиксированы эпилептические припадки. Назначают их на протяжении года, а затем постепенно отменяют.
Для борьбы с внутричерепной гипертензией показаны маннитол, диуретики (диакарб), искусственная вентиляция легких в режиме гипервентиляции. Устранить интенсивную головную боль помогают спинномозговые пункции с последующим введением гепарина внутривенно. Гормонотерапия и нестероидные противовоспалительные средства для купирования головной боли не рекомендованы, так как могут усугубить тромбообразование.
При значительном увеличении внутричерепного давления и нарушении сознания могут быть проведены оперативные вмешательства – декомпрессивная краниотомия и вскрытие тромбированного синуса, однако, как показывает практика, исход такого лечения часто неблагоприятный, поэтому преимущество отдается консервативной терапии.
Сильная интоксикация вследствие системного септического процесса, вызвавшего тромбоз синусов головного мозга, требует инфузионной и дезинтоксикационной терапии на фоне назначения антибиотиков. Показаны витамины, препараты, улучшающие деятельность мозга, ноотропы и нейропротекторы.
Прогноз при тромбозе синусов мозга неоднозначен. В акушерской практике он может быть вполне благоприятным, но при септических состояниях возможны тяжелая инвалидность и летальный исход. Тяжесть течения патологии и результат терапии зависят не только от причины, но и от скорости формирования тромба, его локализации, объема, степени нарушения ликвородинамики и повышения давления внутри черепа.
Неблагоприятным считается прогноз при тромбозе, сопровождающемся нарушением сознания (сопор, кома), когда в любой момент состояние может значительно ухудшиться, присоединится очаговое поражение мозга и паралич.
Чем раньше обнаружится тромбоз мозгового синуса, тем более эффективным будет лечение, а, значит, у больного будет больше шансов на выздоровление. Восстановление пациентов с очаговыми неврологическими расстройствами при активной терапии основного заболевания может идти довольно быстро и успешно, поэтому и выздоровление вполне возможно.
Тромбоз кавернозного синуса — серьезное осложнение обычного насморка (видео)
Источники: http://venaprof.ru/yaremnye-veny/, http://krov.expert/zabolevaniya/tromboz-yaremnoj-veny.html, http://sosudinfo.ru/golova-i-mozg/tromboz-sinusov/