Тромбоз вен нижних конечностей при инсульте
Венозный тромбоз сосудов ног: от первых признаков и профилактики до борьбы с болезнью
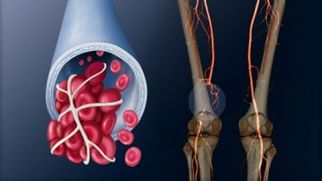
При тромбозе вен нижних конечностей формируются тромбы или кровяные сгустки в их полости, которые препятствуют нормальному движению крови. По истечении времени они могут закупорить венозный просвет и даже оторваться. Если имеет место нарушение движения крови, где снабжение ею нарушено, то ткани могут отмирать.
Если от сосуда оторвался кровяной сгусток, то он может оказаться в сердце, легких, других органах. Соответственно это опасно тем, что может возникнуть инсульт, тромбоэмболия или инфаркт, а эти заболевания приводят к внезапной смерти или параличу.
Симптомы и признаки сосудистых заболеваний

К сожалению, часто невозможно вовремя определить начальные симптомы тромбоза сосудов ног, однако если кожа меняет цвет, а там, где расположен сгусток крови, возникает отечность — это признаки сосудистого заболевания. Многие не знают, что данный вид тромбоза протекает почти бессимптомно, и поэтому очень опасен.
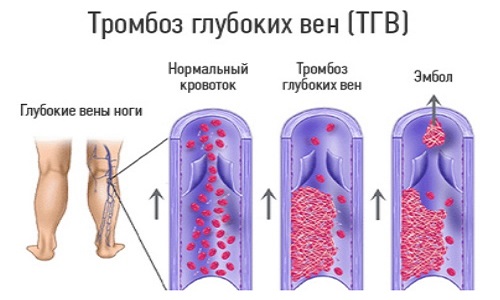
У здорового человека венозная кровь движется снизу вверх: от ног — к органам, расположенным выше: легким, сердцу и т. д. Если тромб перекроет просвет вены, то кровь с трудом будет течь от нижних конечнотей, и они отекут. Так как тромб может располагаться в разных местах, то и отек возникает на голени, лодыжке, бедре. Иногда отекает и вся нога.
Очень немногие люди обращают свое внимание на такие признаки тромбоза, как редкие боли, скованность, чувство тяжести и распирания в мышцах ног и вовремя обращаются к врачам. Такое несерьезное отношение к собственному здоровью приводит к нехорошим последствиям. Иногда возникает острый тромбоз. Человек, который сегодня двигался нормально, завтра из-за огромных отеков может не подняться с постели. Чрезвычайно серьезно, если из-за скрытой формы течения тромбоза, у больного внезапно происходит тромбоэмболия легочной артерии (ТЭЛА). Она возникает потому, что отрывается тромб и мигрирует из пораженных сосудов ног в артерию легких, где и происходит ее закупорка. В результате у больного развивается острая недостаточность сердечной либо легочной деятельности.
Для убедительности, история из жизни, известная автору:
Свекровь коллеги, по природе своей женщина очень здоровая и никогда не болевшая, умерла в течение недели от тромбоэмболии.
А дело было так:
По дороге из магазина домой женщина споткнулась и упала. У нее диагностировали перелом, наложили гипс и отправили домой лечиться. В течение 5 суток все шло хорошо, её родственники рассказывают, что свекровь в день своей смерти даже играла на гитаре и пела… Внезапная кончина заставила содрогнуться всех людей, знавших ее, и, в первую очередь, детей и внуков. Вскрытие показало, что причиной всему был оторвавшийся тромб, который перекрыл легочную артерию. Просто у женщины давным-давно был флеботромбоз ног, который не доставлял ей больших неудобств и потому остался без лечения.
Когда тромбоз нижних конечностей прогрессирует, то его признаки проявляются сильнее. Появляется острая боль и усиливается тяжесть в ногах. Эти симптомы провоцируются тем, что возникает венозный застой ниже места тромбоза.
В результате полного закрытия просвета вены нарастает отек, нарушается метаболизм в мягких тканях. Это может привести к возникновению гангрены.
Отечность и болевые ощущения в ногах могут быть не только признаками недостаточности сосудистой системы, но и многих других заболеваний. Поэтому в обязательном порядке нужно посетить доктора.
Илеофеморальный тромбоз
Этот вид сосудистых заболеваний занимает отдельную нишу потому, что течение его очень тяжелое и высокий риск развития тромбоэмболии легких. Тромбы возникают на уровне подвздошной и бедренной вен.
Признаки и причины этого вида заболевания имеют такой же характер, как и у остальных видов тромбозов.
Илеофеморальный тромбоз имеет быстрое развитие. Отекает вся нога. У больного возможно повышение температуры и появление распирающих болей.
Окрас тромбированной ноги может варьироваться от синеватого до бледного (при спазме артериол). Гораздо чаще нога приобретает синюшный оттенок из-за того, что вены расширяются и капилляры заполняются кровью из сосудов. Если отток из вен хоть частично сохраняется, то признаки прогрессируют постепенно. В обратном случае возможно развитие гангрены. Столь грозный диагноз помогает подтвердить УЗИ сосудов ног.
Лечат этот вид тромбоза так же, как и другие.
Что способствует возникновению сосудистых болезней?
Пожалуй, высокая свертываемость крови — это главная причина. Также важно повреждение стенки вен и замедление движения крови. Эти 3 неблагоприятных фактора называются «Триада Вирхова».
Кроме того, риск серьезных проблем усугубляют:
- Курение
- Травма способствует развитию острого тромбоза. Она приводит к тому, что поражается сосудистая стенка и активируется процесс гемостаза. В итоге формируется тромб
- Избыточный вес
- Беременность способствует сдавливанию подвздошных вен, а иногда — нижней полой вены. Это приводит к повышению сосудистого давления в венах, которые находятся ниже
- При родах плод, который двигается по родовым путям, имеет много возможностей для сдавливания подвздошных вен
- Очень высокий риск закупорки вен после проведения кесарева сечения
- Инфекция обусловливает закупорку сосудов у мужчин. Это происходит вследствие активации факторов свертывания крови в ответ на то, что поражаются стенки сосудов. Инфекции провоцируют хронические формы болезни (тромбофлебит)
- Длительные поездки и перелеты
- Преклонный возраст
- Прием медикаментов, повышающих свертываемость крови
- Операции на суставах, полостные операции. Большая распространенность тромбоза вен связана с тем, что с каждым годом возрастает количество операций с применением общего наркоза, а также — увеличением количества оперируемых лиц преклонного возраста с тяжелыми сопутствующими заболеваниями
- Сложные переломы костей
- Возникновению тромбоза сосудов способствует постельный режим (в течение длительного времени). Причина — отсутствие сокращения мышц, замедление течения крови и венозный застой
- Заболевают и здоровые люди, если они долго сидят или стоят (поездки на автомашинах, работа за компьютером)
Какие обследования проводятся при подозрении на тромбоз?
Чтобы назначить правильное лечение тромбоза, надо знать точный диагноз. В настоящее время это можно сделать с помощью таких методов:
- Дуплексное сканирование позволяет визуализировать сосудистую структуру, а также оценить кровоток
- При возникновении сомнений в результатах сканирования на тромбоз вен нижних конечностей, а также при расположении тромбов выше паха врачи назначают рентгеноконтрастную флебографию. При этом контрастное вещество вводят больному в сосуд и смотрят его состояние
- МР- и КТ- ангиография также назначается в сомнительных случаях
- Если возникает подозрение на легочную тромбоэмболию, то назначают рентгенографию легких, в частности сцинтиграфию с радиоактивным маркером. Диагноз «Закупорка глубоких вен» подтверждается при проведении данной процедуры и проведением УЗДГ
- Импедансная плетизмография. Ослабляют манжету, которая с силой сдавливает голень для временной окклюзии вен, и определяют изменение объема наполнения их кровью. Эта проба с точностью до 90% позволяет выявить глубокий венозный тромбоз выше уровня колена
- При подозрении на наличие инфекции выполняется посев крови
Профилактика закупорки вен

- Для профилактики тромбоза сосудов нельзя допускать, чтобы ноги долго находились в неподвижном состоянии (долго стоять или сидеть в одной позе)
- В жару желательно пить больше жидкости, чтобы не было сгущения крови
- Послеоперационным и лежачим больным нужны специфические процедуры, чтобы не возник тромбоз
- Если у больного варикоз вен на ногах — необходимо своевременно проводить оперативное вмешательство
- При проявлении признаков тромбоза (отек, резкая мышечная боль), необходимо быстрее обратиться к врачу-флебологу. Фактор времени играет важную роль. Чем быстрее начнется процесс лечения, тем успешнее его результаты
Лечение заболевания
От тяжести течения болезни и стадии развития тромбоза зависит лечение. Сначала необходима постановка точного диагноза: выявление расположения кровяного сгустка, уточнение его величины и степени развития тромбоза. Важно установить, как крепко держится тромб и существует ли возможность его отрыва.
Существует несколько методов лечения тромбоза сосудов ног. Это операция, тромболизис, лечение при помощи медикаментов и установка кава-фильтра .
Лекарственная
- Уколы гепарина
- Капсулы антикоагулянтов (кумадин, варфарин) при контроле анализа крови
- Если улучшения не наступает, необходима госпитализация для исключения онкологии. Ведь существует печальная статистика — 50% больных онкологическими болезнями погибают от закупорки вен
Тромболизис
Тромболизисом называется процедура, способствующая тому, что тромбы рассасывались. Делается она врачом-хирургом . В сосуд вводят катетер. Вещество, растворяющее кровяной сгусток, постепенно в него вводится. Тромболизис нечасто назначают, так он способствует кровотечению. Однако есть неоспоримое преимущество тромболизиса — он растворяет тромбы больших размеров.
Оперативное вмешательство
Проводится при осложненных формах закупорки вен (при существовании вероятности отмирания тканей). Ход хирургического вмешательства зависит от места расположения сгустка крови. При лечении тромбоза глубоких вен проводятся аппликации (прошивания) вены, установки артериовенозного шунта и другие вмешательства. При некоторых операциях преследуется цель удаления тромботической массы. До оперативного вмешательства больному нужно находиться в спокойном состоянии, чтобы не произошел отрыв тромба.
Установка кава-фильтра
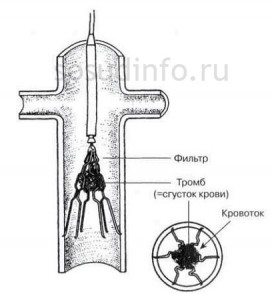
Кава-фильтр — это устройство из металла в виде зонтика для улавливания тромбов, которые идут с током крови. Он имплантируется в просвет нижней полой вены посредством эндоваскулярной методики (через венозный сосуд). Поэтому нет необходимости проведения открытого оперативного вмешательства.
Диета при тромбозе
При венозном тромбозе назначается диета с временным исключением из рациона продуктов, которые содержат большое количество витаминов К, С и умеренным потреблением жидкости.
Полезно употреблять продукты, разжижающие кровь при тромбозе. Это перец, чеснок, артишок.
Не рекомендуются алкоголь и раздражающая пища.
Исследования показали, что если длительное время проводить за рулем, чтобы принять участие в спортивном соревновании, а после опять долго сидеть в машине, то может начаться флеботромбоз. Многие спортсмены пострадали от закупорки вен после спортивных состязаний.
Это происходит потому, что после сильной физической нагрузки напряжение резко падает, функции организма также снижаются. Неподвижное состояние нарушает нормальное течение крови и превращает ее в «гель». Долгое сидение за рулем после этого способствует появлению тромбоза.
Для избежания негативных последствий рекомендуется продолжать движение после окончания соревнований, пить достаточное количество жидкости, прерываться на разминку при долгом сидении за рулем, сразу после состязаний не садиться в машину.
Тромбоз глубоких вен нижних конечностей — одно из самых серьезных заболеваний. А от того, придете вы на прием к сосудистому хирургу или нет, в итоге, зависит и ваша жизнь.

Хотите читать всё самое интересное о красоте и здоровье, подпишитесь на рассылку!
Понравился материал? Будем благодарны за репосты
Венозные тромбоэмболические осложнения у больных с острым инсультом
Авторы: Румянцева С.А. Ступин В.А. Павликова Е.П. (ФГБОУ ВПО «Российский университет дружбы народов» ГКБ No15 им. О.М. Филатова ДЗ г. Москвы), Кабаева Е.Н. Силина Е.В. Свищева С.П.
Для цитирования: Румянцева С.А., Ступин В.А., Павликова Е.П., Кабаева Е.Н., Силина Е.В., Свищева С.П. Венозные тромбоэмболические осложнения у больных с острым инсультом // РМЖ. 2013. №16. С. 857
В настоящее время в РФ благодаря Федеральной целевой программе по снижению смертности от сосудистых причин открыты и успешно работают региональные сосудистые центры и первичные сосудистые отделения для лечения больных с острым инсультом [1]. Внедрение высоких технологий и продуманных логистических схем позволило добиться многого: во-первых, реализована почти тотальная госпитализация пациентов с поставленным диагнозом инсульта, во-вторых, на порядок ускорен путь прохождения пациента от приемного отделения до фактического оказания медицинской помощи в отделении нейрореанимации. Постоянный мониторинг и квалифицированная помощь реаниматологов и неврологов, проведение тромболизиса и рациональной фармакотерапии, внедрение методов ранней реабилитации позволили снизить смертность от инсульта и постинсультную инвалидизацию [2, 3]. Однако остается еще много проблем, связанных со смертностью пациентов, перенесших инсульт, от других причин.
 Одной из таких, и, пожалуй, самой важной проблемой, была и остается у больных с инсультом проблема развития венозных тромбоэмболических осложнений. Пациенты с острым инсультом составляют группу высокого риска по развитию всех видов венозных тромбозов, прежде всего тромбозов вен нижних конечностей и тромбоэмболии легочной артерии (ТЭЛА). Так, при отсутствии профилактических мероприятий более чем у 75% пациентов с инсультом развиваются тромбозы глубоких вен [4] или усугубляется тяжесть тромбозов, имевших место у больных в преморбидном состоянии. ТЭЛА как исход венозных тромбозов служит причиной летальных исходов у 25% пациентов с инсультом [5]. При этом в острейшей стадии инсульта летальные исходы в результате массивной ТЭЛА регистрируются лишь у 6% больных.
Одной из таких, и, пожалуй, самой важной проблемой, была и остается у больных с инсультом проблема развития венозных тромбоэмболических осложнений. Пациенты с острым инсультом составляют группу высокого риска по развитию всех видов венозных тромбозов, прежде всего тромбозов вен нижних конечностей и тромбоэмболии легочной артерии (ТЭЛА). Так, при отсутствии профилактических мероприятий более чем у 75% пациентов с инсультом развиваются тромбозы глубоких вен [4] или усугубляется тяжесть тромбозов, имевших место у больных в преморбидном состоянии. ТЭЛА как исход венозных тромбозов служит причиной летальных исходов у 25% пациентов с инсультом [5]. При этом в острейшей стадии инсульта летальные исходы в результате массивной ТЭЛА регистрируются лишь у 6% больных.
Развитие этих эмболий обусловлено, прежде всего, уже имеющимся поражением сосудистой стенки на фоне тяжелых форм эндотелиальной дисфункции, которая наблюдается у больных с системным атеросклерозом, тяжелыми формами АГ и декомпенсированным СД2. Для таких пациентов характерно истощение антикоагуляционного потенциала системы гемостаза, в результате чего они еще до развития инсульта имеют тяжелые формы хронического ДВС. При отсутствии своевременно начатой профилактики это быстро приводит к развитию ТЭЛА. Однако наибольшее число осложнений в виде ТЭЛА и венозных тромбозов другой локализации отмечается в более поздние сроки, включая и ближайшие месяцы после выписки из стационара. Так, на восстановительный период инсульта приходится 19% тромбозов и ТЭЛА. По данным исследования 2218 пациентов с тромбозом глубоких вен (ТГВ) и ТЭЛА, смертность через 30 сут. после госпитализаций составляет 28%, а через 1 год – 36% [6, 7].
Значительную лепту в эту печальную статистику вносят многие факторы, к которым можно отнести: вынужденный длительный постельный режим, отсутствие эффективной антикоагулянтной терапии, адекватной инфузии и ранней активизации, клеточный энергодефицит, характерный для больных с сосудистой коморбидностью, на фоне которой обычно и развивается инсульт. Каждый из этих патологических механизмов, а тем более их совокупность, усугубляет проявления синдрома гиперкоагуляции, характерного для эндотелиальной дисфункции, обусловливая прогрессирование многофокусных мелкоочаговых тромбозов.
Своевременная диагностика ТЭЛА у пациентов с инсультом осложняется тяжестью их состояния, угнетением сознания, частым отсутствием возможности полноценного сбора анамнеза и оценки жалоб на фоне афатических расстройств, но главное – отсутствием настороженности врачей-неврологов в плане обсуждаемой проблемы. И если массивная эмболия ствола легочной артерии, как правило, быстро приводит к летальному исходу и подтверждается данными секции, то окклюзия ее мелких ветвей может протекать под самыми разными масками, самой частой из которых становится бактериальная пневмония.
Желанием более точно понять механизмы развития венозных тромбоэмболических осложнений у пациентов с ишемическим инсультом, а также поиском путей улучшения результатов их лечения объясняется проведение методом случайной выборки анализа 975 историй болезни пациентов, проходивших лечение в Региональном сосудистом центре для лечения больных с острым инсультом на базе ГКБ № 15 им. О.М. Филатова (Москва). Анализ историй проведен за период 2011–2012 гг. С учетом того, что число пациентов с острым инсультом, госпитализированных в ГКБ № 15, составляло в 2011 г. 2008, а в 2012 – 2019 человек, следует отметить, что на данный момент нам удалось провести анализ только 24,2% историй, и в настоящее время исследование продолжается. Кроме того, на протяжении 6 мес. нами была прослежена судьба 204 пациентов, выписанных из стационара после острого инсульта.
Изучение катамнеза проводилось по данным анализа амбулаторных карт, телефонных интервью и историй болезни пациентов, помещенных в разные сроки после инсульта в пансионат для ветеранов труда № 9 г. Москвы. Средний возраст больных с инсультом составил 71,1±12,3 года. У всех пациентов на основании данных анамнеза, жалоб, клиники и результатов КТ мозга, проведенной в момент госпитализации, был поставлен диагноз инфаркта головного мозга (I63.0 по МКБ 10). Сроки госпитализации больных от момента появления клинических симптомов инсульта составили от 4 до 26 ч. При анализе локализации инфаркта мозга полушарный очаг был установлен у 67% пациентов, а вертебрально-базилярный, главным образом в системе задних мозговых артерий, – у 33%.
Анализ размеров очагов церебральной ишемии по данным КТ позволил выявить различную их частоту, данные о которой представлены на рисунке 1.
Летальность больных с острым инсультом, включая лиц, проходивших лечение в отделении нейрореанимации и в двух неврологических отделениях, составила 16% (156 человек).
Все пациенты получали терапию согласно стандартам оказания помощи больным с острым ишемическим инсультом в г. Москве. В т.ч. с целью профилактики венозных тромбозов у больных с ишемическим инсультом в отделении нейрореанимации, средняя длительность пребывания в котором составляла 3,2 дня, подкожно применяли эноксапарин (Клексан) в дозе 0,4–0,8 мл/сут., а при переводе в неврологические отделения (отделения ранней реабилитации) пациенты получали нефракционированный гепарин (Heparini) подкожно в дозе 5 тыс EД от 2 до 4 раз/сут. 40% пациентов с венозными тромбозами нижних конечностей в неврологических отделениях получали венотонические препараты. Варфарин назначался в 13% случаев.
Для подтверждения или установления диагноза ТЭЛА были использованы инструментальные методы: ангиопульмонография, сканирование легких, спиральная компьютерная томография и, наконец, рентгенологическое исследование органов грудной клетки на наличие сегментарного ателектаза, а также стандартные лабораторные тесты – АЧТВ, коагулограмма, уровень D-димера и тропонина. В случае летального исхода последнюю точку в диагностическом поиске ставил патологоанатом.
У 143 из 975 (14,6%) пациентов была диагностирована ТЭЛА, причем у 9 пациентов она была фатальной. В 45% случаев инсульт в группе пациентов с ТЭЛА был повторным, у 67% отмечены нарушения ритма с постоянными формами фибрилляции предсердий, у 34% в анамнезе был инфаркт миокарда, у 94% – артериальная гипертония с высоким риском сердечно-сосудистых осложнений (РССО 4). Средние сроки развития ТЭЛА составили 12 сут., колеблясь от 5 до 17 дней. У 125 (88%) пациентов с ТЭЛА при проведении ультразвукового исследования был диагностирован тромбоз глубоких вен нижних конечностей. К сожалению, приходится констатировать, что только у 38% пациентов ультразвуковое исследование проводилось до появления клинических симптомов ТЭЛА, а у 62% – уже после. 78% пациентов с впоследствии диагностированной ТЭЛА при фоновом КТ-исследовании имели ишемические очаги больших размеров (>10 cm3). Таким образом, большие размеры очага ишемии, имевшие место у значительного числа пациентов, могут быть объяснены не только поражением церебральных артерий большого калибра, но и высокой частотой синдрома гиперкоагуляции, наблюдавшегося у данной группы пациентов. Этот синдром не только утяжеляет течение атеротромбоза или кардиоэмболии, непосредственно приводящих к инсульту, но впоследствии, особенно на фоне обездвиженности больных, реализуется развитием массивных венозных тромбозов и ТЭЛА. И действительно, у 87% больных с ТЭЛА инсульт протекал тяжело, они имели глубокий неврологический дефицит в виде гемипарезов 15 баллов, что соответствует тяжелому инсульту, причем значимой положительной динамики за время госпитализации и к моменту выписки у выживших больных не отмечалось. Средние сроки начала реабилитационных мероприятий, заключавшихся в проведении массажа конечностей и занятий ЛФК (активные и пассивные движения преимущественно в пораженной конечности длительностью по 15–20 мин. на протяжении 5–6 дней, присаживания в постели), у этих больных обычно были на 5–6-е сутки.
У 27 из выживших больных (57%) уровень восстановления по индексу Бартель составлял 3 баллов).
Поэтому у больных с инсультом должны быть приняты все меры к профилактике ВТЭО. И если при низком риске развития ВТЭО меры профилактики могут быть ограничены эластической компрессией нижних конечностей, ранней активизацией и адекватной инфузией (не менее 2000 мл/сут.), то при высоком обязательно применение низкомолекулярных гепаринов, например эноксапарина, в высоких профилактических дозах (40 мг х 1 раз/сут. п/к). По данным литературы, дозы эноксапарина могут быть увеличены до 40 мг 2 раза/сут. [7]. Анализ историй болезни позволил сделать вывод о том, что неврологи, как и реаниматологи, работающие в отделении нейрореанимации, не всегда уделяют достаточное внимание оценке риска венозных тромбозов у больных с острым инсультом. Так, в историях болезни подробное описание состояния нижних конечностей обнаружено только у 5% пациентов и принадлежит оно главным образом хирургам. Такие критерии оценки риска венозных тромбозов, как болезненность при пальпации по ходу глубоких вен, отек всей ноги, разница в отеке икр >3 см на уровне 10 см ниже tibial tuberosity, отек с ямкой на больной ноге, расширенные поверхностные вены (не варикоз) нижних конечностей, ТГВ или ТЭЛА в анамнезе, каждый из которых прибавляет дополнительный балл к суммированному индексу оценки риска ВТЭО [8], описываются, как уже было отмечено, всего в 5% историй болезни. Нет описания клинического состояния конечностей и в историях болезни пациентов, у которых впоследствии произошла ТЭЛА. А раз внимание врача не было акцентировано на этой проблеме, то и активной профилактики у пациентов, даже имеющих высокий риск ВТЭО, не проводилось или она проводилась низкими дозами нефракционированного гепарина в сочетании со стандартными дозами ацетилсалициловой кислоты.
Согласно метаанализу сравнительной оценки антикоагулянтной терапии при остром ишемическом инсульте [9], несомненным преимуществом обладают низкомолекулярные гепарины. Это легкообъяснимо, если принять во внимание, что нефракционированный гепарин работает только в зоне свободного кровеносного русла и не затрагивает область базальной эндотелиальной мембраны, где собственно и происходит тромбообразование у больных с любым видом сосудистой коморбидности, и в т.ч. с инсультом. Для низкомолекулярных гепаринов, которые благодаря размеру своих молекул могут проникать и проникают непосредственно к зоне поврежденного (тромбированного) эндотелия, именно больные с эндотелиальной дисфункцией, реализующейся острым инсультом, являются самыми лучшими «мишенями». Термин может показаться необычным, т.к. под «мишенями» в клинической практике понимают чаще всего органы, пораженные патологическим процессом. Мы пока еще не привыкли к термину «фармакологическая мишень», потому что не рассматриваем лекарственные средства как средства рецепторотропного воздействия [10]. В целом, идеальный рецепторотропный препарат для тромбопрофилактики у пациентов с острым инсультом должен обладать широким терапевтическим коридором (большая дельта между дозой, оказывающей антикоагуляционный эффект и дозой, вызывающей кровотечение), минимальной кратностью введения, легкостью введения, возможностью применения у пациентов с признаками поражения почек, минимальным лабораторным контролем. Эноксапарин в этой ситуации являет собой пример точного попадания в цель, т.к. отвечает всем вышеназванным параметрам. Данный препарат получают путем дефрагментации нефракционированного гепарина, что приводит к получению смеси молекул с различной массой. При этом большая часть этих молекул ингибирует фактор Ха, а меньшая – тромбин, воздействуя на все участки системы свертывания крови. Все низкомолекулярные гепарины практически никак не влияют на АЧТВ, что приводит к снижению риска развития геморрагических осложнений. Кроме того, с практической точки зрения, низкая кратность введения (1–2 в сут.) эноксапарина и других низкомолекулярных гепаринов позволяет облегчить работу персонала, что также немаловажно в условиях большого потока больных и кадрового «голода».
Говоря о положительных качествах низкомолекулярных гепаринов, нельзя не остановиться на недостатках нефракционированного гепарина, к которым относятся: высокая кратность введения (до 6 в сут.), необходимость тщательного лабораторного контроля для предупреждения геморрагических осложнений, развитие гематом в месте инъекции, высокая вероятность развития гепарининдуцированной тромбоцитопении, необходимость контроля уровня антитромбина 3 в плазме крови для достижения терапевтического эффекта.
Длительность антикоагулянтной терапии, которая может предотвратить развитие тромбоэмболических осложнений, не является в повседневной клинической практике строго регламентированной. Чаще всего продолжительность ее определяется не истинными потребностями в коррекции расстройств свертывающей и противосвертывающей систем крови, а лимитирована организационными или экономическими проблемами [11]. Так, резкий переход с низкомолекулярных гепаринов (Клексан), которым проводится профилактика ВТЭО у больных с ишемическим инсультом в РАО, на дешевый нефракционированный гепарин достоверно увеличивал число тромбоэмболических осложнений именно в период 2–3 сут. после перевода и в более поздние сроки. Наши данные о необходимости продления курсов антикоагулянтной терапии низкомолекулярными гепаринами у больных с ишемическим инсультом на сроки не менее 10–14 дней подтверждают результаты, полученные в ходе исследования PREVAIL [12]. Особую сложность для профилактики ВТЭО представляют тяжелые обездвиженные больные, у которых тактика антикоагулянтной терапии низкомолекулярными гепаринами, т.е. ее длительность и дозирование, требует дальнейшего изучения. Накопленный опыт длительного (до 35 сут.) применения эноксапарина у больных хирургического профиля, а также при критических состояниях другого генеза позволяет думать о том, что сегодняшние регламенты лечения могут и должны быть пересмотрены.
Болевыми точками проблемы венозных тромбозов у больных с острым инсультом, кроме их высокой частоты, являются: неадекватная оценка клинической ситуации врачами-неврологами, неадекватное или позднее использование современных средств диагностики, неполное применение современных мер профилактики и недостаточная их продолжительность. С точки зрения авторов, в алгоритм ведения больных с ишемическим инсультом необходимо добавить:
1. Обязательное использование ультразвуковых методов оценки состояния кровеносного русла не только брахиоцефального дерева, но и нижних конечностей.
2. Использование на госпитальном этапе только низкомолекулярных гепаринов и только в адекватных дозах, соответствующих степеням риска развития ВТЭО.
3. Проведение максимально ранней пассивной и активной реабилитации больных с риском ВТЭО (вертикализация, активизация с расширением двигательного режима, в т.ч. для нижних конечностей у лежачих больных в пределах постели) с учетом высокого риска тромбирования вен и паретичных и контрлатеральных конечностей.
4. При сохранении высокого риска ВТЭО продолжать длительную терапию низкомолекулярными гепаринами после выписки пациента, в т.ч. в дневном стационаре или в поликлинике. Авторы, являясь приверженцами доказательной медицины, не расценивают вышеописанный алгоритм как истину в последней инстанции, однако по завершении начатого нами исследования по данному алгоритму его результаты будут немедленно представлены вниманию читателей журнала.
Тромбоз глубоких вен нижних конечностей после инсульта
Тромбоз глубоких вен нижних конечностей 🎥
 Говоря о здоровье сосудов, обязательно следует упомянуть о таком коварном заболевании, как тромбоз. Коварного — поскольку от своевременного обращения к врачу и правильного лечения зависит не только качество жизни пациента, но и сама жизнь.
Говоря о здоровье сосудов, обязательно следует упомянуть о таком коварном заболевании, как тромбоз. Коварного — поскольку от своевременного обращения к врачу и правильного лечения зависит не только качество жизни пациента, но и сама жизнь.
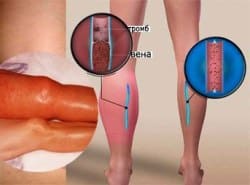
Венозный тромбоз – острое заболевание, вызванное сворачиванием крови в просвете вены с образованием тромбов, что приводит к нарушению ее проходимости. Следует различать понятия «тромбофлебит» и «флеботромбоз». Флебитом называется воспаление стенки вены вследствие общей или местной инфекции. Флеботромбоз развивается за счет изменения коагуляционных свойств крови, повреждении сосудистой стенки, замедления тока крови и т. д. Так как тромбоз часто сопровождается флебитом, то зачастую многие врачи приравнивают диагнозы тромбоза и тромбофлебита.
Тромбы препятствуют нормальному кровотоку, к тому же они могут полностью закупорить вену и перекрыть кровоток.
Видео о тромбозе глубоких вен ног
Причины тромбоза глубоких вен
Основная причина — повышенная свертываемость крови и это уже повод обратиться к врачу. Наряду с этим выявляют повреждение сосудистой стенки и замедление кровотока. Эти три фактора известны под названием «Триада Вирохова».
Факторы риска тромбоза:
— беременность и роды (особенно возрастает риск после операции кесаревого сечения);
— сложные переломы, обширные полостные операции и операции на суставах;
— длительные перелеты и поездки;
— прием некоторых лекарственных препаратов, влияющих на свертывающую систему крови
При длительном вынужденном постельном режиме создаются благоприятные условия для развития тромбоза глубоких вен, поскольку замедляется кровоток, отсутствует адекватное мышечное сокращение, в результате чего нарушается обратный ток крови к сердцу.
Тромбозу глубоких вен подвержены и здоровые молодые люди, которые вынуждены в течение длительного времени стоять или сидеть, например при работе с компьютером, частых длительных авиаперелетах или поездках на автомобиле.
Симптомы тромбоза глубоких вен
Симптомы тромбоза зависят от того, какая вена поражена (тромбоз вены сетчатки глаза, портальной вены, мезентериальной вены и т. д.).
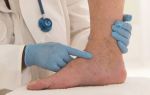
Наиболее распространен тромбоз глубоких вен нижних конечностей. Явными признаками тромбоза при этом могут быть сильная отечность и изменение цвета кожи в месте тромба, косвенные признаки тромбоза — небольшие отеки на ногах, периодические боли в икроножных мышцах, покраснение, чувство жара или тяжести в ногах. В зависимости от локализации венозного тромбоза может отекать лодыжка, голень или все бедро. Но очень часто тромбоз глубоких вен нижних конечностей развивается без симптомов венозной недостаточности, приводя сразу к осложнениям, при которых возможен внезапный летальный исход.
Чем выше поднимается тромбоз тем опаснее он для отрыва тромба.
Обследование при подозрении на тромбоз
Лечением тромбозов занимаются врачи флебологи и хирурги.
Ведущим методом диагностики тромбоза является дуплексное сканирование. Рентгеноконтрастную флебографию используют при сомнениях в дуплексном исследовании и при локализации тромбов выше паховой складки. Достоверность его там выше, чем узи исследования. В вену пациента вводится специальное контрастное вещество и вены смотрят с помощью рентгена. Это позволит определить четкое место положения тромба.
В сомнительных случаях назначают МР — или КТ — ангиографию.
Уровень Д-димера крови подтверждает сам факт наличия тромбоза (он повышен).
Тромбоз в венах может быть таким, что перекрывает полностью ток крови и плотно прижимается, «прирастает» к венозной стенке, и тогда называется окклюзионным. Опасности отрыва тромба при этом нет. При свободном токе крови и наличии пристеночных наложений при дуплексном сканировании, не перекрывающих венозный просвет, говорят о пристеночном тромбозе. Он также неопасен. В случае, когда имеется головка тромба, свободно омываемая кровью с четырех сторон, тромбоз называется флотирующим, такой тромб весьма опасен развитием тромбоэмболии. Первый вид может перейти во второй, если продолжается рост тромба вверх при недостаточном лечении. Переход второго вида в первый может быть либо после отрыва флотирующей головки, либо после прирастания ее к стенке вены.
При подозрении на развитие осложнений, в частности тромбоэмболию легочной артерии, проводят рентгенологическое исследование легких, в частности сцинтиграфию с радиоактивным маркером. Только при проведении радионуклидной сцинтиграфии легких и выявлении тромбоза глубоких вен при проведении УЗДГ (ультразвуковой допплерографии) можно подтвердить диагноз тромбоэмболии легочной артерии. Также дополнительно могут быть назначены ЭКГ и ЭХОКГ. При развитии коллаптоидной реакции (выраженного снижения артериального давления ниже нормы с потерей сознания) при массивной тромбоэмболии все вышеперечисленные исследования и дальнейшее лечение проводятся только в стационаре в срочном порядке.
Осложнения тромбоза глубоких вен
Крайне опасная для жизни ситуация возникает при флотирующем (оторвавшемся) тромбе в связи с развитием тромбоэмболии легочной артерии.
Отрыв венозного тромба может вести к массивной тромбоэмболии, за чем следует немедленная смерть, субмассивной тромбоэмболии легочной артерии(выраженная гипертензия в малом круге кровообращения со значениями давления в легочной артерии 40 мм рт. ст. и выше) или тромбоэмболии мелких ветвей легочной артерии с симптомами дыхательной недостаточности и так называемой инфаркт–пневмонии.
Не менее важное значение имеют другие последствия тромбоза вен нижних конечностей, который через 3 года в 35–70% приводит к инвалидности, обусловленной хронической венозной недостаточностью на фоне посттромбофлебитического синдрома.
Лечение тромбоза глубоких вен
 При постановке врачом диагноза тромбоз лечение необходимо начать незамедлительно. Лечение проводится амбулаторно или в стационаре в зависимости от стадии и тяжести заболевания.
При постановке врачом диагноза тромбоз лечение необходимо начать незамедлительно. Лечение проводится амбулаторно или в стационаре в зависимости от стадии и тяжести заболевания.
Лечение тромбозов напрямую зависит от их эмбологенности. Оперативно лечат эмбологенные тромбозы — иначе говоря те, где есть флотирующая головка тромба. Вид операции зависит от локализации тромбоза. Могут применяться операции удаления тромба, перевязки вены, прошивания (пликация) вены, наложения артерио-венозного шунта, установка кава-фильтра. Часть операций, помимо профилактики распространения тромбоза вверх, преследует цель удалить тромботическую массу. До операции необходим полный физический и психологический покой, чтобы не спровоцировать отрыв тромба.
Лекарственное лечение тромбоза:
Окклюзионные тромбозы лечат консервативно. При медикаментозном лечении врач назначает пациенту препараты антикоагулянты, которые снижают свертываемость крови и уменьшают вероятность образования тромбов. Основным лекарством является гепарин и его производные.
Основа лечения таких тромбозов — недопущение перехода его во флотирующий тромбоз, и только потом все остальное. Первое условие достигается гепаринотерапией, которая направлена на уменьшение свертываемости крови. Применение гепарина в чистом виде возможно только стационарно, в силу большого количества осложнений при использовании в необходимых дозах и, следовательно, необходимости четкого врачебного контроля за его назначением. Доктор, назначающий гепарин, опасается прежде всего развития кровотечения, потому дозировка подбирается с особым вниманием. И, по идее, перед каждым введением гепарина, как и инсулина, полагается проверять свертывающие показатели крови, но этого часто не делается, а зря. А если еще учесть, что определение времени свертывания уже не отвечает современности, и на смену ему должен бы прийти метод определение АЧТВ, что накладно для всех, так как кровь берется из вены и нужна не простая клиническая лаборатория а коагулологическая, то становится понятным, что это почти тупик для многих докторов, медицинских учреждений и пациентов.
Кроме всего прочего, гепарин может взаимодействовать не только с точками приложения свертывающей системы (антитромбин 3), но и с другими белками крови, тем самым уменьшая свое основное действие. Да и содержание антитромбина 3 повсеместно не определяется. И нередко, назначив вполне нормальные серьезные дозы гепарина, врачи не получают желательного эффекта в силу этих причин.
В последние годы на западе проходит апробацию препараты еще более узкого антикоагулянтного спектра действия (фондапаринукс и идрапаринукс натрия). Удобство назначения и ненужность лабораторного контроля за ними позволяют использовать низкомолекулярные гепарины для лечения в амбулаторных условиях.
Не все тромбозы глубоких вен, нуждающиеся в консервативном лечении, можно лечить амбулаторно, даже имея такие препараты.
Вторым условием амбулаторного лечения нужно считать возможность узи контроля за тромбозом в любое нужное время при ухудшении состояния или появлении новых жалоб, усилении отека и т. п. Конечно, важно наличие грамотного врача, с которым можно при необходимости связаться, понимание риска и согласие пациента на такое лечение.
Неэмбологенные тромбозы бедренной вены и ниже могут лечиться в поликлинике при соблюдении всех этих правил.
Амбулаторное медикаментозное лечение тромбоза глубоких вен
После первичного приема флеболога и подозрении на глубокий венозный тромбоз, дуплексное сканирование делается в этот же день. Беглый осмотр врачом узи диагностики неприемлем, так как цена ошибки слишком высока и при неуверенности в достоверности заключения не стоит отправлять больного домой. Необходимость тщательного осмотра тазовых вен также не вызывает сомнения, и опять же недостаточный осмотр подвздошных вен, слияния внутренней и наружной подвздошных вен при наличии симптомов илеофеморального тромбоза не позволяют флебологу быть уверенным в правильности амбулаторной тактики лечения.
У женщин с сопутствующей гинекологической патологией осмотр внутренней подвздошной вены необходим для исключения столь опасного и коварного «интерна тромбоза», иногда бывающего причиной тромбоэмболии легочной артерии даже при отсутствии клинических признаков венозного тромбоза на ноге.
На основании исследования делается заключение о возможности лечить тромбоз амбулаторно. Если согласие пациента получено, назначаются низкомолекулярные гепарины в лечебной дозировке на основании веса, и в день посещения врача и постановки диагноза следует уже начать первые уколы.
Укол в подкожную клетчатку живота довольно прост, но всегда лучше, если врач вам объяснит процесс наглядно, а еще лучше доверить делать уколы самому доктору. Объяснив регламент лечения, эластической компрессии назначается следующее посещение через 5-7 суток. Несмотря на амбулаторный режим, конечно, пациенту выдается больничный лист.
Назначение пероральных (в таблетках) непрямых антикоагулянтов (варфарин, кумадин) может происходить как на 3 сутки после начала уколов низкомолекулярных глобулинов, так и несколько позже, что зависит от предпочтения врача. Как правило, отмена низкомолекулярных глобулинов осуществляется при достижении международного нормализованного соотношения (мно) от 2 до 3 единиц, или протромбинового индекса (ПТИ) от 40 до 60. Последний показатель менее корректный, потому что ниже 30 единиц он может вообще не определятся, и каждая единица после 35 очень сильно изменяет уровень свертываемости крови при табличном переводе ПТИ в МНО. Измерение ПТИ — прошлый век медицины.
Начиная с 80 годов страны запада перешли на МНО показатель. И хотя измерение его более дорого и анализ берется из вены — это вынужденная и неудобная необходимость проверки свертывающей системы делается для блага пациента.
Начав пить непрямые антикоагулянты, пациент сдает кровь через 3 суток после начала их приема и далее по назначению лечащего врача в первую неделю до 3 раз, во вторую неделю до 2 раз, и далее 1 раз в неделю в первый месяц приема. В дальнейшем, а принимать непрямые антикоагулянты нужно не менее 3 месяцев кратность сдачи крови — 1 раз в 2 недели, при отработанной дозе препарата.
Кратность узи исследования вен следующая: при отсутствии ухудшения, следующее узи делается через 1 неделю после первого, затем еще через неделю, и в дальнейшем по назначению флеболога. Как правило, уже на втором сканировании видна динамика тромбоза, и чаще она положительная для пациента. При отсутствии динамики или ухудшении, стоит рассмотреть вопрос о госпитализации или дообследовании на предмет исключения онкопатологии, ведь известно, что половина онкобольных умирает от тромбозов.
Процедура растворения тромбов называется Тромболизисом. Тромболизис проводится обязательно сосудистым хирургом. В закупоренный тромбом сосуд вводится катетер, через который поступает тромболитик (вещество, растворяющее тромб) непосредственно в тромб. К сожалению эта процедура может вызвать кровотечение, поэтому тромболиз назначают в редких и тяжелых случаях. Но в то же время, его значимым преимуществом по сравнению с другими медикаментозными методами является возможность растворения тромбов крупных размеров. В частности, проведение тромболизиса эффективно при тромбозе вен системы верхней полой вен (вен верхних конечностей и шеи), который ассоциирован с более высоким риском развития тромбоэмболии легочной артерии, по сравнению с тромбозом системы нижней полой вены.
Хирургическое лечение тромбоза глубоких вен
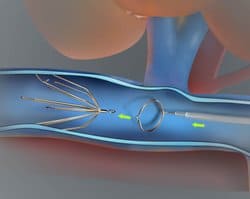 Хирургическое удаление тромба рекомендуется при тяжелых формах тромбоза, когда существует вероятность некроза тканей. Процедура называется Венозной тромболэктомией.
Хирургическое удаление тромба рекомендуется при тяжелых формах тромбоза, когда существует вероятность некроза тканей. Процедура называется Венозной тромболэктомией.
Кава-фильтры устанавливают в вене при флотирующих тромбах. Имплантация кава-фильтра показана пациентам с противопоказаниями к применению антикоагулянтов. Нижняя полая вена является главным магистральным сосудом, по которому кровь движется от нижних конечностей, внутренних органов полости таза и брюшной полости, к сердцу и легким. Поэтому в случае неэффективности медикаментозного лечения тромбоза Вам может быть рекомендована имплантация фильтра в нижнюю полую вену для предотвращения развития тромбоэмболии (миграции кусочков тромба по системе нижней полой вены). Фильтр в нижнюю полую вену обычно вводится через бедренную вену, но также может быть введен через систему верхней полой вены (вены шеи и верхних конечностей).
Профилактика тромбоза глубоких вен
Наибольшая вероятность развития тромбоза глубоких вен наблюдается после операций и длительной иммобилизации (соблюдение постельного режима). В этом случае могут быть применены следующие профилактические меры:
-
прием препаратов, разжижающих кровь (антикоагулянтов) до или непосредственно после операции. применение эластических бинтов, способствующих профилактике нарушения кровотока в нижних конечностях. применение устройств для компрессии (надувающиеся регулярно «гольфы» или «носки», помогающие регулировать венозный кровоток в течение периода иммобилизации. по возможности ранняя активизация пациентов после хирургических операций и выполнение комплекса упражнений, помогающего улучшить тонус мышц нижних конечностей и венозный кровоток.
Меры профилактики тромбоза глубоких вен у здоровых людей такие же как и при профилактике варикозного расширения вен. Применение эластической компрессии поможет уменьшить боли и отек, способствует улучшению кровотока.
Резкая смена деятельности может привести к тромбозу
Как показало исследование, долгие часы за рулём, чтобы поучаствовать в спортивном марафоне, а затем столь же долгое путешествие в машине обратно может стать причиной тромбоза глубоких вен из-за резкой смены уровня подвижности.
Примером могут послужить истории Chris и Tammy Lifka из Чикаго — прекрасных бегунов, пребывающих в отличной физической форме, которые пострадали от тромбоза глубоких вен после окончания очередных соревнований.
Повышенный риск тромбоза объясняется это тем, что после финиша напряжение резко спадает, и ряд функций организма, включая артериальное давление, также снижаются. Многим спортсменам знакомо ощущение выжатости, которое они испытывают после окончания соревнований. И именно неподвижность нарушает нормальный кровоток, превращая кровь почти что в «гель». Часы за рулём автомобиля вскоре после этого приводят к тому, что кровь застаивается в венах нижних конечностей.
Чтобы избежать тромбоза глубоких вен после спортивных мероприятий врачи и учёные рекомендуют: 1. пить достаточно жидкости во время и после соревнований; 2. продолжать двигаться после окончания соревнования; 3. отложить отъезд хотя бы на сутки после соревнований; 4. делать перерывы на небольшую разминку, когда приходится подолгу вести машину.
Источники: http://doctor.kz/health/news/2017/05/22/19055, http://www.rmj.ru/articles/nevrologiya/Venoznye_tromboembolicheskie_osloghneniya_u_bolynyh_s_ostrym_insulytom/, http://live-academy.ru/tromboz-glubokix-ven-nizhnix-konechnostej-posle-insulta/