Острый тромбофлебит профилактика и лечение
Острый тромбофлебит поверхностных вен
Сущность процесса состоит в воспалении стенки вены и образовании в ее просвете тромба. При остром тромбофлебите образующийся тромб обычно плотно фиксирован к стенке воспаленной вены, и нередко воспалительный процесс распространяется на пери- и паравазальную клетчатку (пери- и парафлебит).
Развитие острого тромбофлебита
Острый тромбофлебит развивается внезапно и, как правило, является следствием инфекционных заболеваний, варикозного расширения вен, ожогов или переохлаждения, травматических повреждений. Нередко острый тромбофлебит провоцируют т.н. травмирующие пункции или длительная катетеризация вен, то есть, долгое пребывание в вене иглы, либо неаккуратное введение его в вену. Может острый тромбофлебит оказаться и реакцией на ввод тех или иных антибиотиков либо гидролитических растворов.
При остром тромбофлебите всегда существует угроза распространения тромбоза, причем часто это происходит быстро — в течение суток тромбообразование может затронуть уже глубокие вены!
Развитие острого тромбофлебита сопровождается болью в конечностях, особенно при ходьбе или стоянии, вены набухают и выступают из кожи, болят при прикосновении к ним. Отеки на ногах и резкая боль могут свидетельствовать о том, что острый тромбофлебит уже затронул глубокие вены.
По мере развития заболевания повышается и температура тела.
Признаки острого тромбофлебита
При остром тромбофлебите вен голени, подкожной и бедренной вен появляются боли в области икроножных мышц, которые усиливаются, как правило, при ходьбе. Затем присоединяются чувство распирания в конечности, отек, часто распространяющийся в проксимальном направлении, локальная гипертермия и повышение температуры тела. Кожа голени приобретает синюшную окраску, определяются расширенные подкожные вены.
При пальпации в области икроножных мышц отмечается болезненность, которая усиливается при движениях в голеностопном суставе. Наиболее частое осложнение острого тромбофлебита вен нижних конечностей – посттромбофлебитический синдром. Он развивается при декомпенсации коллатерального венозного оттока магистральных вен конечности и в результате полной тромботической окклюзии просвета вен или вследствие реканализации с разрушением клапанов вен и развитием патологического венозного рефлюкса.
Характерны распирающие боли и чувство тяжести в конечностях, отеки, вторичное расширение поверхностных вен, кожа постепенно пигментируется и уплотняется. После малейшей травмы или даже без видимых причин возникают трофические язвы, которые, несмотря на лечение, часто рецидивируют и расширяются.
Лечение острого ограниченного тромбофлебита поверхностных вен можно проводить амбулаторно, лечение тромбофлебитов глубоких вен проводится в стационаре.
Как лечится острый тромбофлебит
Консервативное лечение возможно в амбулаторных условиях в случаях, когда проксимальная граница тромба не выходит за пределы голени. В комплекс лекарственной терапии включают препараты, улучшающие реологические свойства крови, оказывающие ингибиторное влияние на адгезивноагрегационную функцию тромбоцитов (ацетилсалициловая кислота, трентал, курантил, троксевазин), препараты, обладающие неспецифическим противовоспалительным действием (реопирин, бутадион, ибупрофен, ортофен), и препараты, дающие гипосенсибилизирующий эффект (тавегил, димедрол, супрастин). По показаниям назначают антибиотики. Целесообразно местно применять гепариновую мазь и мази, содержащие специфические нестероидные противовоспалительные препараты (индометацин, бутадион, ортофен и др.). На ноги необходимо наложить эластичные бинты. Больным можно рекомендовать дозированную ходьбу.

В тяжелых случаях в условиях стационара указанное лечение дополняют назначением антикоагулянтов (гепарин), антибиотиков (при наличии инфекции). По мере стихания острых воспалительных явлений применяют физиотерапевтические процедуры: коротковолновую диатермию, электрофорез трипсина (химопсина), йодида калия, гепарина и др.
Хирургическое лечение показано при заметном распространении тромбофлебита на большую подкожную вену до границы нижней и средней трети бедра (восходящий тромбофлебит). Для предупреждения тромбоза бедренной вены показана срочная перевязка большой подкожной вены по Троянову-Тренделенбургу. Если позволяет состояние больного, при давности тромбоза менее 5-7 дней и незначительных воспалительных изменениях кожи целесообразно удалить тромбированную вену.
Тромбофлебит после операции
Любые оперативные вмешательства (в том числе пункции вен, постановки катетера, периодические инъекции и т.д.) могут привести к повреждениям венозных стенок и нарушению кровотока из-за длительного обездвиживания конечностей. Такие повреждения несут риск возникновения тромбофлебита, который значительно возрастает в случае наличия варикозного расширения вен нижних конечностей.
Для предотвращения возможного возникновения тромбофлебита в постоперационный период, рекомендуется проконсультироваться с врачом-флебологом. Профилактические мероприятия могут включать:
- Прием специальных препаратов – антикоагулянтов, обеспечивающих устранение застойных явлений в сосудах
- Компрессионная терапия, проводимая при помощи специального эластичного белья или бинтов
- Соблюдение оптимального режима потребления воды
- Контроль и, при необходимости, лечение дыхательной недостаточности
Своевременная диагностика и проведение точно рассчитанных профилактических мероприятий сводят к минимуму риск послеоперационного тромбофлебита.
Если уже был диагностирован тромбофлебит, операция любого характера должна проводиться максимально щадящими малоинвазивными методами.
Тромбофлебит

Тромбофлебит — воспалительный процесс во внутренней венозной стенке с формированием тромба. Характеризуется уплотнением и покраснением по ходу расширенной вены, резкой болезненностью, отеком, повышением местной и общей температуры тела. При распространении тромбофлебита на глубокие вены возможно возникновение такого грозного осложнения как ТЭЛА. Диагностировать тромбофлебит помогают характерные клинические симптомы, данные ультразвукового ангиосканирования, УЗДГ вен, реовазографии. Консервативное лечение тромбофлебита направлено на предупреждение его распространения и рассасывание образовавшегося тромба. Современное хирургическое лечение позволяет удалить пораженную вену вместе с тромботическими массами.
Тромбофлебит
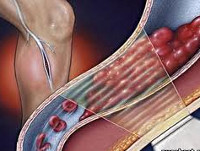
Тромбофлебит — воспалительный процесс во внутренней венозной стенке с формированием тромба. Характеризуется уплотнением и покраснением по ходу расширенной вены, резкой болезненностью, отеком, повышением местной и общей температуры тела. В большинстве случаев требует оперативного лечения ввиду высокой вероятности развития грозных последствий: септических осложнений, отрыва тромба, ведущего к тромбозу глубоких вен или тромбоэмболии ветвей легочной артерии.
Тромбофлебит может протекать остро или хронически. Если в период манифестации острого тромбофлебита пациент не получал адекватного лечения, велика вероятность того, что болезнь примет хронический рецидивирующий характер. Нередко острый тромбофлебит переходит в хронический даже при своевременной адекватной терапии. По характеру патологического процесса выделяют негнойный и гнойный тромбофлебит.
Причины тромбофлебита
При определенных условиях тромбофлебит может развиться в венах любой локализации, однако, чаще всего патологический процесс возникает в сосудах нижних конечностей. Как правило, тромбофлебит поражает варикозно расширенные поверхностные вены. Примерно в 10% случаев в процесс, наряду с поверхностными, вовлекаются глубокие вены.
В развитии тромбофлебитов различной локализации имеет значение целый ряд факторов: изменение состава крови и повышение ее свертываемости, замедление кровотока, повреждение венозной стенки любого генеза (травмы, заболевания, эндокринные и нейротрофические расстройства).
Существует опасность развития тромбофлебита при следующих заболеваниях и состояниях:
- варикозное расширение вен;
- местные гнойные процессы;
- посттромбофлебитическая болезнь;
- хронические заболевания сердечно-сосудистой системы;
- некоторые болезни крови;
- состояния после хирургических вмешательств и медабортов;
- послеродовый период;
- травмы;
- онкологические заболевания;
- длительная катетеризация вен;
- общие инфекционные заболевания.
Симптомы тромбофлебита
Острый тромбофлебит поверхностных вен чаще всего локализуется в варикозно расширенных венах верхней трети голеней и нижней трети бедер. Примерно в 95% случаев поражается ствол большой подкожной вены и ее притоки. Пациент жалуется на острую тянущую боль по ходу пораженной вены, усиливающуюся при ходьбе. Возможно повышение температуры до 37,5-38°С. Отмечается гиперемия в виде полос. При пальпации тромбированной вены определяется местное повышение температуры, уплотненный болезненный тяж.
Острый тромбофлебит поверхностных вен может развиваться в двух направлениях. При благоприятном течении явления тромбофлебита постепенно исчезают (выздоровление наступает в срок от 10 дней до 3 и более месяцев). У большинства больных просвет вены в последующем восстанавливается, у некоторых пациентов исходом становится полная облитерация поврежденного сосуда.
Возможен неблагоприятный вариант развития заболевания. В этом случае процесс захватывает глубокие вены или распространяется проксимально (восходящий тромбофлебит). Опасность тромбоза глубоких вен увеличивается при варикозной болезни, сопровождающейся клапанной недостаточностью перфорантных вен (сосудов, соединяющих глубокие и поверхностные вены).
При распространении процесса на глубокие вены развивается тромбофлебит глубоких вен (флеботромбоз), клиническая симптоматика которого зависит от локализации тромба. В ряде случаев флеботромбоз протекает бессимптомно. Следует учитывать, что тромбофлебит глубоких вен – серьезное заболевание, представляющее опасность для жизни больного. Самым грозным осложнением флеботромбоза является тромбоэмболия легочной артерии. Исходом заболевания может стать хроническая венозная недостаточность.
Острый поверхностный и глубокий тромбофлебит нижних конечностей, как правило, возникает у больных с варикозным расширением вен. Варикозная болезнь обычно поражает обе конечности. При любом варианте развития тромбофлебита возможно образование тромбов в глубоких и поверхностных венах второй нижней конечности. Поэтому при выборе тактики лечения необходимо иметь полные данные о состоянии венозной системы обеих нижних конечностей. Хронический тромбофлебит является исходом острого процесса (переход острой формы в хроническую отмечается у 60% больных), склонен к длительному рецидивирующему течению.
Диагностика тромбофлебита
Клинические проявления тромбофлебита определяются локализацией тромба, распространенностью патологического процесса, длительностью заболевания и выраженностью воспаления окружающих мягких тканей. При определении протяженности тромба во время внешнего осмотра за его конечную точку следует принимать границу болезненности вены, а не окончание плотного тяжа по ходу пораженного сосуда.
Проводятся инструментальные исследования (реовазография, ультразвуковое ангиосканирование, УЗДГ вен нижних конечностей), при помощи которых устанавливают характер, локализацию и протяженность тромба, определяют состояние венозной стенки и степень сохранности просвета тромбированной вены.
Лечение тромбофлебита
Консервативная терапия тромбофлебита проводится флебологом при возникновении процесса в ранее здоровых венах, при ограниченном поражении поверхностных сосудов стопы и голени. Местно применяют УВЧ и повязки с гепариновой мазью. Пациентам назначают противовоспалительные препараты и средства, способствующие уменьшению застоя в венах (троксерутин, дигидроэргокристин, гидроксиэтилрутозид). При выраженном местном воспалении рекомендована антибиотикотерапия. Показано эластичное бинтование пораженной конечности.
Поверхностный восходящий тромбофлебит, поражающий большую и малую подкожные вены, является показанием к госпитализации в связи с угрозой дальнейшего распространения и вовлечения в процесс глубоких вен. Больного переводят на постельный режим (4-5 сут.), конечности придают возвышенное положение. В ранние сроки для растворения тромба применяют препараты фибринолитического действия (химотрипсин, трипсин, урокиназу, стрептокиназу, фибринолизин). Назначают противовоспалительные препараты, антикоагулянты, флеботоники, местно – гепаринсодержащие гели и мази.
При наличии противопоказаний к антикоагулянтам (язвы, свежие раны, геморрагические диатезы, болезни печени и почек, открытые формы туберкулеза) рекомендуется гирудотерапия (лечение пиявками). Для улучшения коллатерального кровообращения и уменьшения болевого синдрома применяется новокаиновая поясничная блокада по Вишневскому. Выраженная гипертермия и подозрение на гнойный тромбофлебит являются показанием к антибиотикотерапии.
Вопреки распространенному мнению, больным тромбофлебитом поверхностных вен не следует долго соблюдать постельный режим. Мышечные сокращения способствуют усилению кровотока в глубоких венах, уменьшая тем самым вероятность образования тромбов. На время двигательной активности пациенту рекомендуют пользоваться эластичным бинтом для фиксации тромба в поверхностной вене.
Современная флебология успешно применяет новые малотравматичные техники хирургического лечения. Благодаря этому в последнее время большинство клиницистов отдает предпочтение оперативным методикам лечения острого поверхностного тромбофлебита бедра и голени. Раннее хирургическое вмешательство исключает дальнейшее распространение процесса через коммуникантные вены на систему глубоких вен, сокращает сроки лечения и предупреждает переход заболевания в хроническую форму.
Экстренное оперативное лечение показано при остром восходящем тромбофлебите вен голени и при первичной локализации тромба в области поверхностных вен бедра, поскольку в этих случаях увеличивается опасность развития тромбофлебита глубоких вен. При септическом тромбофлебите проводится операция Троянова-Тренделенбурга.
В отдаленном периоде больным, перенесшим острый тромбофлебит, рекомендовано курортное лечение с применением сероводородных и радоновых ванн. Лечение обострения хронического поверхностного тромбофлебита проводится аналогично терапии острого процесса. На санаторно-курортное лечение пациентов с хроническим тромбофлебитом следует направлять только при отсутствии трофических расстройств и признаков обострения.
Профилактика тромбофлебита
Необходимо своевременно лечить хронические заболевания вен. Больным, которые в прошлом перенесли тромбофлебит, следует постоянно пользоваться средствами эластической компрессии, ограничить количество животных жиров в рационе, употреблять в пищу продукты с высоким содержанием рутина и аскорбиновой кислоты (ягоды, фрукты, овощи). Для профилактики рецидивов 2-3 раза в год назначается курсовое лечение, включающее в себя прием флебопротекторов и физиотерапевтические процедуры (лечение токами и переменными магнитными полями).
Лечение острого тромбофлебита
Острый тромбофлебит поверхностных и глубоких вен нижних конечностей – сложный воспалительный процесс, который распространяется на стенки вен, повреждая их и способствуя образованию тромба.
Опасность подобного состояния заключается в нарушении кровотока, а также вероятности отрыва тромба и его продвижения по сосудистому руслу. Патология может возникнуть по ряду причин, но чаще всего она является следствием варикозной болезни сосудов.
Особенности заболевания и причины возникновения
Вены нижних конечностей – парные анатомические образования. Поверхностная и глубокая венозная сеть объединяется между собой при помощи особых клеток. Вены характеризуются присутствием клапанов, при помощи которых осуществляется движение крови. Патология может поразить любой участок сети и локализоваться в области:
- подколенной вены;
- поверхностной бедренной вены;
- подвздошно-бедренного участка;
- внутренней подвздошной вены;
- нижней полой вены.

В зависимости от расположения вен, различают поверхностный и глубокий тромбофлебит.
Острый тромбофлебит нижних конечностей начинается с зарождения воспалительного процесса в вене, с внутренней ее оболочки. После этого происходит формирование тромба. Эта форма патологии проявляется внезапно и длится около 30 дней, затем переходит в подострую стадию.
Патология возникает по следующим причинам:
- варикозное расширение вен, которое способствует изменениям в строении стенок сосудов, а также затрудняет процесс микроциркуляции, провоцируя венозный застой;
- нарушение структуры венозной стенки в результате травматического повреждения;
- патологии крови врожденного характера;
- врожденные патологии клапанов вен;
- появление злокачественных опухолей;
- инфекционное заражение, которое происходит при сепсисе, туберкулезе, эндокардите;
- переломы костей и растяжение связок нижних конечностей, неправильное восстановление после повреждений;

- период беременности, когда возрастает нагрузка на нижние конечности;
- длительный постельный режим, минимальная физическая активность;
- гиподинамия, связанная с особенностями трудовой деятельности;
- неправильное проведение хирургических операций или введение инъекций;
- период менопаузы, характеризующийся гормональной перестройкой организма;
- обезвоживание организма;
- отравление алкоголем, токсическими веществами;
- избыточный вес;
- длительный прием гормональных контрацептивов;
- нарушение водно-солевого баланса.

В группу риска входят также люди пожилого возраста.
Различие тромбофлебита и тромбоза
Тромбоз нижних конечностей, в зависимости от локализации, проявляется по-разному.Следует обратить внимание: тромбофлебит и тромбоз – разные понятия. Когда речь идет о поверхностном поражении вен, обычно используют первый названный термин.
Поражение глубоких вен известно как острый тромбоз глубоких вен нижних конечностей. Кроме того, при тромбофлебите тромбы образовываются только в деформированных венах, а при тромбозе – и в здоровых, неповрежденных.

Характерные признаки патологии
Острый тромбофлебит поверхностных вен нижних конечностей характеризуется резким проявлением симптомов. Этой форме заболевания присущи следующие проявления:
- боль в области стопы, бедра и голени;
- незначительный отек кожных покровов по ходу пораженной вены, при этом объем конечности не увеличивается;
- повышение температуры тела до показателя 39 градусов;
- появление на кожных покровах узелков в местах прохождения сосудов;
- озноб;
- движения в суставах становятся болезненными из-за воспалений в подкожной клетчатке;
- общая слабость.

На начальном этапе лимфатическая система не вовлекается в воспалительный процесс, по мере прогрессирования патологии наблюдаются лимфаденит и лимфангиит.
Если поверхностный тромбофлебит характеризуется ограниченной локализацией, то поражение распространяется на небольшой участок нижней конечности. В том случае, если имеет место мигрирующая форма патологии, на всей конечности возникает большое количество очагов поражения.
В дальнейшем патология может развиваться по одному из двух возможных сценариев:
- стабилизация процесса – в этом случае воспалительные явления купируются, процесс формирования тромба прекращается;
- развитие осложнений – происходит распространение восходящего тромбофлебита, возникает тромбоз глубоких вен.

Симптоматика
Острый тромбофлебит глубоких вен нижних конечностей проявляется в более выраженных симптомах.
Для поражения глубоких вен голени характерны следующие проявления:
- боль в пораженной области, которая имеет более интенсивный, чем при поверхностном тромбофлебите, характер. Присутствует ощущение распирания в венах;
- судороги в икроножных мышцах;
- выраженная отечность кожи;
- повышение температуры тела до 40 градусов;
- приобретение кожей синюшного оттенка, появление блеска на поверхности;
- ощущение холода в области пораженной конечности;
- болезненность в коленном и голеностопном суставе при сгибании и разгибании.

На тяжелое течение патологии указывают такие дополнительные симптомы, как боль в области поясницы, крестца и в нижнем отделе живота, а также нарастающая слабость.
Если тромбофлебит локализуется в глубоких венах бедра и таза, проявляются такие симптомы:
- болезненные ощущения в пояснице, верхней части бедра, нижних отделах живота, промежности;
- отечность кожи, синюшность;
- переход отека на область живота и промежности;
- расширение подкожных вен нижних конечностей ниже области поражения;
- увеличение объемов пораженной нижней конечности;
- сильная потливость и озноб.
Переход патологии на глубокие вены опасен развитием хронической венозной недостаточности и риском легочной эмболии – состоянием, при котором тромбом полностью или частично закупоривается легочная артерия либо ее ветви.

Осложнения
Опасность острого тромбофлебита глубоких вен заключается в осложнениях, которые он способен повлечь за собой:
- Хроническая венозная недостаточность, вследствие которой нарушается трофика. Это, в свою очередь, провоцирует появление трофических язв.
- Ишемический (гангренозный) тромбофлебит – это явление, при котором наблюдается тромбоз всех вен пораженной конечности. Патология характеризуется сильными болями, увеличением объема конечности в 2–3 раза, фиолетовой окраской кожных покровов. Наблюдается одышка, снижается артериальное давление. Ишемический тромбофлебит опасен развитием септического состояния. Иногда возникает венозная гангрена, которая неизбежно приводит к ампутации пораженной нижней конечности.

- Эмболия легочной артерии – она начинается остро, в момент улучшения состояния больного. Первые признаки – одышка, сильные боли в загрудинной области, затрудненное дыхание, обильное отделение липкого пота. Нередко произойти остановка сердца (молниеносная клиническая картина).
- Отрыв тромба или его части и мигрирование по току крови в сосуды сердца, головного мозга с последующей закупоркой.
- Развитие сепсиса – это состояние возникает в том случае, если оторвавшийся тромб является инфицированным.
Чтобы не допустить серьезных осложнений, которые могут привести к летальному исходу, важно вовремя обратиться к специалисту. При проведении диагностических мероприятий будут оценены характеристики венозного тромбоза и определена тактика лечения.
Диагностические мероприятия
Чтобы выявить тромбоз вен нижних конечностей и стадию его развития, специалисты рекомендуют пациенту пройти комплекс диагностических мероприятий, который включает в себя:
- общий анализ крови – уровень содержания в ней отдельных веществ позволяет установить наличие воспалительного процесса в венах;
- анализ на определение свертываемости крови – выявление повышенной свертывающей активности также позволяет подозревать наличие воспалительного процесса;
- ультразвуковую доплерографию сосудов нижних конечностей – с помощью этой процедуры оценивают состояние кровотока и проходимость вен, а также определяют положение тромба;
- ангиографию – во время процедуры получают изображение сосудов, что позволяет обнаружить локализацию тромбов, место закупорки артерии.

А также специалист-флеболог собирает анамнез, чтобы установить причины тромбофлебита, а также проводит визуальный осмотр пораженного участка нижней конечности.
Выбор оптимальной схемы лечения патологии зависит от ее формы.
Методы лечения заболевания поверхностных вен
Острый тромбоз вен поверхностного характера в большинстве случаев требует консервативного лечения. Хирургическое вмешательство требуется только в тех случаях, если образованный в сосуде тромб распространяется на значительную часть поверхностных вен либо попадает в просвет глубоких сосудов.
Определяя схему лечения, специалист руководствуется данными относительно расположения тромбоза, состояния венозных сосудов, пораженных воспалительным процессом, а также характера заболевания.

Цели лечения при тромбозе поверхностных вен заключаются в следующем:
- предупреждение перехода воспалительного процесса на глубокие вены нижних конечностей;
- снижение риска осложнений, которые вызывают отрыв и миграция тромба;
- устранение воспаления;
- устранение риска повышенного тромбообразования.
Терапия включает в себя прием следующих препаратов:
- препаратов для улучшения микроциркуляции и свойств крови (Флекситал, Трентал);
- противовоспалительных средств (Ибупрофен, Реопирин);
- медикаментоввенотонизирующего действия (Детралекс, Венорутон);
- антикоагулянтов при определении риска отрыва тромба (Гепарин, Варфарин);
- фибринолитических средств, которые позволяют растворить остро возникший тромб (Трипсин, Фибринолизин).

А также при консервативном лечении поверхностного тромбофлебита вен используют антикоагулянты местного действия в форме мазей и гелей (Лиотон, Гепариновая мазь). Такие средства воздействуют непосредственно на пораженную вену, не оказывая системного эффекта.
Еще один метод – ношение компрессионного чулка или тугое бинтование эластичным бинтом.
Альтернативные методы
В периоды ремиссии допустимо проведение физиотерапевтических процедур: это облучение ультрафиолетовыми лучами, использование инфракрасного излучения, прием лечебных ванн, наложение парафиновых аппликаций.
Операции на пораженном участке проводятся только в том случае, когда методы консервативной терапии не дают результата – воспаление и тромбы не уменьшаются. Варианты хирургического лечения поверхностного тромбофлебита – перевязка, склеротерапия или полное удаление пораженной вены.

Лечение тромбофлебита при поражении глубоких вен
При подозрении на поражение тромбозом глубоких вен пациента немедленно госпитализируют. В этом случае требуется проведение следующих процедур:
- тромболизис – внутривенное введение фермента, который способен растворить тромб. Лекарственное средство равномерно распределяется по кругу кровообращения, достигая места, где произошла закупорка сгустком. С помощью тромболизиса растворяют тромбы в венах и артериях. Достоинство этой манипуляции – возможность растворить сгусток большого размера. Тем не менее тромболизис имеет ряд противопоказаний и возможных осложнений, которые обязательно учитываются специалистом в каждом конкретном случае;
- тромбоэктомия – хирургическая операция, целью выполнения которой является вырезание тромба с последующим его удалением из сосудистой системы. Ее выполнение предупреждает развитие легочной тромбоэболии. При помощи тромбоэктомии происходит восстановление кровотока, общее состояние больного улучшается. После операции пациенту назначают курс консервативного лечения, а также ношение компрессионных чулок;
- установка кава-фильтра – Кава-фильтр представляет собой металлическое устройство для «улавливания» флотирующих тромбов, идущих с потоком крови. Это позволяет предотвратить закупоривание сосудов тромботическими массами. Фильтр имплантируют в просвет нижней полой вены, которая является главным магистральным сосудом, через венозный сосуд.

При обнаружении острого тромбофлебита лечение должно быть своевременным, во избежание наиболее негативных последствий для здоровья пациента.
Рекомендации
После окончания терапии больному рекомендуется заниматься лечебной гимнастикой, носить компрессионные чулки, делать специальные упражнения для борьбы с застоем крови в венах.
Не стоит переходить на постельный режим: наоборот, дозированная ходьба снизит вероятность дальнейшего развития тромбоза или рецидива. В то же время стоит избегать излишней нагрузки на стопы.
При отдыхе пациент должен держать нижние конечности в приподнятом положении.
Чтобы болезнь не прогрессировала, следует обратить особое внимание на рацион. Необходимо употреблять больше свежих фруктов и овощей – они содержат клетчатку, из которой синтезируются особые волокна, укрепляющие стенки вен.

Не рекомендовано употреблять острую или содержащую большое количество соли еду: она способствует задержке жидкости, что увеличивает объем крови и создает дополнительную нагрузку на сосуды.
Важно отказаться от вредных привычек – курения и употребления алкогольных напитков. Присутствие лишнего веса также негативно сказывается на здоровье пациента, поэтому стоит снизить его, чтобы облегчить нагрузку на ноги.
Пациентам, которые прошли курс лечения от тромбофлебита, нельзя посещать баню, сауну, делать массаж, проходить любые процедуры, связанные с тепловым воздействием на тело, находиться под солнечными лучами.
Обувь и одежда должны быть максимально удобными, чтобы область конечности не была сжата чересчур сильно.
При остром тромбофлебите поверхностных вен существует высокий риск перехода воспалительного процесса на глубокие вены, а это чревато отрывом тромба, закупоркой артерий, гангреной и последующей ампутацией нижней конечности. Необходимо беречь подкожные вены нижних конечностей.
Источники: http://bolitsosud.ru/tromboflebit/ostryj-poverhnostnyh-ven.html, http://www.krasotaimedicina.ru/diseases/zabolevanija_phlebology/thrombophlebitis, http://serdechka.ru/sosudy/tromboflebit/ostryj.html

